Формирование
принципов ЗОЖ
Здоровье —
это главная ценность жизни, оно занимает
самую высокую ступень в иерархии потребностей
человека.
Здоровье
— один из важнейших компонентов
человеческого счастья и одно из ведущих
условий успешного социального
и экономического
развития страны.
Здоровье населения
обусловлено комплексным воздействием
различных факторов. Наиболее значимые
из них представлены ВОЗ:
-отчисление
валового национального продукта на
здравоохранение;
-доступность
первичной медико-санитарной помощи,
включая профилактическую помощь;
-уровень
иммунизации населения;
-степень
обследования беременных медицинским
персоналом;
-состояние
питания детей и уровень детской
смертности;
-средняя
продолжительность предстоящей жизни;
-гигиеническая
грамотность населения.
Существует
много определений и моделей здоровья.
Здесь приведена одна из последних,
предложенная голландским ученым (Кес
Варкевиссер)
С. Varkevisser
Varkevisser
(1995), которая, хотя и весьма схематично,
но дает четкое представление о
спектре подлежащих рассмотрению и
оценке взаимодействий.
Анализируя данную модель, можно отметить
тесную взаимосвязь со здоровьем
населения двух ее составляющих:
окружающей
среды
(в его широком понимании) и
образе жизни
человека.
Эксперты
ВОЗ в 80-х годах XX века определили
ориентировочное соотношение различных
факторов обеспечения здоровья современного
человека, выделив в качестве основных
четыре производные. Впоследствии эти
выводы были принципиально подтверждены
и применительно к нашей стране следующим
образом (в скобках данные ВОЗ):
-
генетические
факторы — 15-20% (20%) -
состояние
окружающей среды — 20 — 25% (20%) -
медицинское
обеспечение — 10-15% (7 — 8%,) -
условия
и образ жизни людей — 50 — 55% (53 — 52%).
Таким
образом, главная задача государства в
целом и здравоохранения в частности
состоит в разработке и реализации
комплекса профилактических мероприятий
по снижению воздействия факторов
риска
и усилению позитивных факторов,
обусловливающих здоровье населения.
Факторами
риска
называются факторы, потенциально опасные
для здоровья человека, способствующие
возникновению заболеваний. В
отличие от непосредственных причин
заболеваний (вирусы, бактерии и т.д.),
факторы риска действуют опосредованно,
создавая неблагоприятный фон для
возникновения и развития болезней.
Факторы
риска (выявляемые)
-
гиподинамия,
-
вредные
привычки -
избыточный
вес, -
повышенное
АД, -
изменения
уровня сахара и холестерина крови.
Основными
причинами их возникновения являются
информационные и эмоциональные стрессы,
малоподвижный образ жизни, вредные
привычки, несбалансированное питание,
длительное воздействие мониторов
персональных компьютеров, низкий уровень
санитарно-гигиенических знаний, а также
незнание правил
здорового образа жизни, его
составляющих
и
значимости их влияния на сохранение
здоровья.
Здоровый
образ жизни
— это такой образ жизни человека, который
направлен на укрепление здоровья и
профилактику болезней. Иными словами,
здоровый образ жизни — это список
правил, соблюдение которых максимально
обеспечит сохранение и укрепление
здоровья (как физического, так и
психического)
Здоровый
образ жизни ведь тоже может стать
семейной традицией.
Каждые выходные, в зависимости от времени
года, можно выезжать в парк покататься
на велосипедах, роликах, коньках, санках.
Детям это приносит огромное удовольствие
и массу впечатлений. Такие воспоминания
остаются на всю жизнь.
Они формируют
у маленького человека понимание роли
семьи, ее значимости и уникальности.
Именно в окружении близких дети учатся
правильно выражать свои чувства, доброту
и щедрость, уважение и ответственность
за свои поступки, любовь, доверие и
честность, правильное отношение к своему
здоровью.
Давайте же
рассмотрим главные составляющие
здорового образа жизни
-
Правильное
питание
Один
мудрец однажды сказал: «Мы – это то,
что мы едим». И с ним трудно не согласиться.
И с ним трудно не согласиться.
В рационе человека должно быть
сбалансированное количество белков,
жиров и углеводов, а, значит, и продукты,
которые вы употребляете, должны быть
разнообразными: в вашем рационе должны
присутствовать продукты как животного,
так и растительного происхождения.
Не следует
употреблять много жареной
и пассерованной пищи, так как при
таком способе приготовления почти все
полезные вещества разрушаются. В рацион
человека должно входить много овощей
и фруктов, зернобобовых, дающих энергию,
силу и бодрость. Очень полезно употреблять
молочные продукты.
Нужно много
пить (в день необходимо выпивать не
менее 2 литров воды). Не стоит пить
знаменитые газированные напитки, тем
более сладкие.
-
Двигательная
активность
Для
того, чтобы обеспечивать организму
оптимальную двигательную активность,
не обязательно быть спортсменом и
изматывать себя тренировками. Иногда
утренняя зарядка в течение 10-15 минут
может обеспечить вам заряд бодрости
на весь день.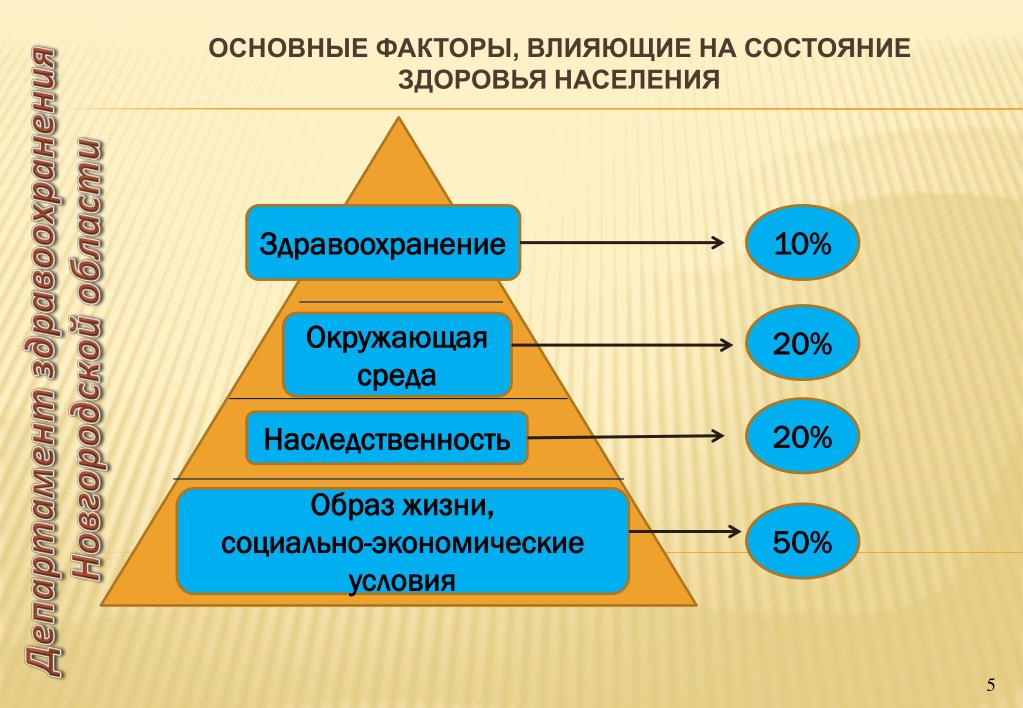 Для тех, кто работает в
Для тех, кто работает в
офисе и ведет малоподвижный способ
жизни, рекомендуется больше ходить
пешком, при возможности бегать по утрам.
Можно заняться плаванием, йогой или
танцами. При занятии такими упражнениями
хотя бы 3 раза в неделю, вы сможете
держать свое тело в тонусе.
-
Закаливание
Закаливание
способствует увеличению сопротивляемости
организма заболеваниям и неблагоприятным
воздействиям внешней среды. К самым
распространенным способам закаливания
можно отнести контрастный душ, растирания
холодной водой, купания в холодной воде,
солнечные ванны летом.
4) Отказ
от вредных привычек: курения,
употребления алкоголя и наркотиков
Лучше, конечно,
чтобы они вообще не появлялись, но если
уж так случилось, что они имеют место,
то нужно от них как можно быстрее
избавиться.
5) Соблюдение
режима отдыха и труда
Хороший
крепкий сон — залог хорошего отдыха и
восстановления. Оптимальная
Оптимальная
продолжительность сна человека должна
составлять 6-8 часов. Чрезмерный сон
вредит вашему здоровью, а если сон
недостаточный, то усталость накапливается,
что приводит к истощению внутренних
резервов организма. Поэтому оптимальное
ежедневное количество часов сна
способствует вашей долгой и здоровой
жизни.
6)
Личная гигиена
Пот
и жир, который выделяется железами кожи,
в совокупности с внешними загрязнениями
создает благоприятную среду для
размножения болезнетворных микроорганизмов
и, в последствии, — развития заболеваний.
Поэтому вы должны поддерживать свою
кожу в чистоте.
К другим не
менее важным составляющим здорового
образа жизни можно отнести:
— психическую
и эмоциональную устойчивость;
—
безопасное поведение дома и на улице,
что позволит избежать травм и других
повреждений.
— сексуальное воспитание
и профилактику заболеваний, передающихся
половым путем;
— экологически грамотное
поведение и др.
Здоровье населения
является важнейшим фактором успешного
общественного развития и национальной
безопасности, важным ресурсом для
обеспечения стабильности государства.
В
Российской Федерации приверженность
граждан здоровому образу жизни чрезвычайно
низка:
—
курит 75% мужчин и 25 % женщин, ежегодно
220000 человек умирает в связи с курением;
—
злоупотребляет алкоголем 70 % мужчин и
47 % женщин, показатель потребления
алкоголя в пересчете на чистый спирт
(12 литров на душу населения в год) один
из самых высоких в Европе;
—
повышенный вес имеется у 20 % мужчин и 25
% женщин;
—
не занимаются спортом 38 % мальчиков и
59 % девочек.
В
последнее время, интерес к здоровому
образу жизни привлекает все большее
внимание и специалистов, и широкого
круга населения.
Меняется
и облик городов, строятся городские
парки, скверы, набережные, в которых
предусмотрено место для занятий
физкультурой и спортом, с велосипедными
дорожками и уличными тренажерами.
Развивается спортивная инфраструктура
городов. Детские сады и школы закладываются
с учетом наличия спортивных площадок,
бассейнов.
В
сегодняшних реалиях возрастает роль
Центров медицинской профилактики,
Центров здоровья как промоутеров
общественного здоровья, как одного из
звеньев политики государства, направленной
на сохранение и укрепление здоровья
нации, пропаганду семейных ценностей.
Основная задача
«Центров здоровья для детей» — это
формирование мотивации на здоровый
образ жизни, « введение моды на здоровый
образ жизни». Приоритетным направлением
деятельности «Центра здоровья для
детей» является выявление факторов
риска развития
заболеваний и разработка мероприятий,
способствующих снижению реализации их
в болезнь.
Чтобы
узнать о своем здоровье и получить
консультацию педиатра, диетолога,
гигиениста стоматологического, можно
обратиться в «Центр здоровья для детей»,
который работает по адресу: ул.
Шевченко, д.71(один вход с бывшей
муниципальной аптекой №115)
Запись по
тел. регистратуры 31-07-67, через терминалы
регистратуры 31-07-67, через терминалы
самозаписи к врачу поликлиник №№1-7,
региональный портал государственных
и муниципальных услуг Смоленской
области http://pgu.admin-smolensk.ru/
При себе
иметь: страховой медицинский полис;
св-во о рождении или паспорт.
Материалы
на тему медицинской профилактики также
можно найти в средствах массовой
коммуникации, сети интернет, социальных
сетях-
сайт ОГБУЗ
«Детская клиническая больница», вкладка
ЗОЖ,
сайты
«Такздорово.ру», «Здоровая Россия» #Ты
сильнее.Минздрав утверждает!
cайт
«Трезвый взгляд» с участием звезд
отечественного шоу-бизнеза на youtube
и др.
Будьте
здоровы!!!
Профессиональное здоровье
Охрана и укрепление общественного здоровья населения является приоритетным направлением социальной политики в области здравоохранения.
Общественное здоровье – это здоровье населения, обусловленное комплексным воздействием биологических и социальных факторов окружающей среды при определяющем значении общественно-политического и экономического строя и зависящих от него условий жизни общества (труд, быт, характер питания, отдых, уровень образования и культуры, здравоохранения).
Хронические неинфекционные заболевания – ведущая причина временной нетрудоспособности, инвалидности и смертности населения и оказывают выраженное негативное воздействие на социально-экономическое положение страны. Одними из основных факторов их развития являются предотвратимые и связанные с нездоровым образом жизни (курение табака, нерациональное питание, недостаточная физическая активность, вредное употребление алкоголя), а также негативное воздействие среды обитания, жизни и деятельности (загрязнение атмосферного воздуха, воды и почвы, нарушение технических условий, санитарных норм и правил жилищного строительства, градостроительства, производства и реализации продуктов питания и товаров народного потребления, небезопасные условия труда, высокий уровень бедности и неравенства доходов населения, социальное неблагополучие).
Увеличение числа граждан, в первую очередь трудоспособного возраста, приверженных к здоровому образу жизни, создание для этого необходимых условий, снижение факторов среды обитания, негативно влияющих на здоровье, а также коррекция поведенческих факторов риска и снижение распространенности ожирения, артериальной гипертонии, нарушений жирового и углеводного обмена приводят к существенному снижению индивидуального и популяционного риска развития хронических неинфекционных заболеваний и, в итоге, к снижению смертности населения. Вклад в это профилактических мероприятий, направленных на уменьшение распространенности факторов риска, – не менее 50% успеха.
Вклад в это профилактических мероприятий, направленных на уменьшение распространенности факторов риска, – не менее 50% успеха.
Доказано, что от 55 до 60% здоровья человека зависит от его образа жизни. Причем 9 из 10 смертей от неинфекционных заболеваний связаны с курением, вредным потреблением алкоголя, нерациональным питанием и недостаточной физической активностью.
- проведение аттестации рабочих мест на наличие условий здоровьесбережения;
- разработку и внедрение комплекса мер по снижению заболеваемости на предприятиях Москвы.
Корпоративные программы сохранения и укрепления здоровья
Буклет «Корпоративное здоровье»
Руководство организаций и учреждений может оказать значительное положительное влияние на здоровье своих работников, обеспечивая здоровую среду и микроклимат на рабочих местах и в рабочих помещениях.
Рационализация условий рабочего места, забота о сотрудниках и развитие их личного потенциала – один из экономически эффективных способов инвестирования в совершенствование персонала.
Повышение мотивации и продуктивности сотрудников, улучшение их физической формы и предотвращение профессионального выгорания на рабочем месте также можно обеспечить формированием здорового образа жизни и созданием здорового психологического микроклимата и позитивного настроя.
Для этого был разработан ряд корпоративных программ (примеры ниже).
Корпоративные программы
Мониторинг и управление рисками
Мониторинг риска возникновения хронических неинфекционных заболеваний у работников с помощью базового обследования здоровья, которое охватывает определение индекса массы тела, артериального давления, уровня глюкозы в крови натощак, уровня холестерина в крови и значений ряда других показателей. Программа включает в себя последующие восстановительные мероприятия и реабилитацию.
Физическое и психическое здоровье
Выбор простых, но эффективных физических упражнений, которые могут проводиться на рабочем месте. Физические упражнения приносят пользу здоровью, а также повышают производительность труда. Проведение целевых оздоравливающих мероприятий.
Физические упражнения приносят пользу здоровью, а также повышают производительность труда. Проведение целевых оздоравливающих мероприятий.
Комплекс мероприятий по борьбе с профессиональным стрессом, укреплению стрессоустойчивости и использованию эмоционального интеллекта для обеспечения психического благополучия: психотерапевтические занятия, семинары и информационные беседы.
Рациональное питание
Создание рабочей среды, которая поддерживает здоровые привычки в еде. Для этого необходимо:
- Развивать соответствующую организационную культуру.
- Внедрять основные принципы общественного питания.
- Предоставлять образовательную информацию и проводить мероприятия, способствующие созданию нужной среды.
- Создать комитет для надзора за различными аспектами в области продовольствия и питания в рамках организации.
- Оценивать результаты мероприятий.
Требования
- Корпоративная программа распространяется на все продукты питания, предоставляемые на корпоративных мероприятиях, проводимых в организации или за ее пределами.

- Все заказы на питание, выполняемые каждым подразделением и столовой, должны соответствовать рекомендациям комитета для надзора за различными аспектами в области продовольствия и питания в рамках организации.
- Во время реализации мероприятий корпоративной программы продукты должны быть поставлены поставщиками питания под контролем комитета для надзора за различными аспектами в области продовольствия и питания в рамках организации.
- Назначенный комитет будет осуществлять контроль над предоставлением более здоровых продуктов питания и напитков для организации в соответствии с руководящими принципами организации общественного питания.
- Комитет для надзора за различными аспектами в области продовольствия и питания в рамках организации будет нести ответственность за активное продвижение здорового выбора меню и здорового питания в организации под контролем директора.
Основные принципы здорового питания
Следует использовать основные принципы здорового питания при составлении меню. Пища подается в соответствии со следующими принципами:
Пища подается в соответствии со следующими принципами:
- По возможности подавайте цельнозерновые продукты, например, коричневый рис, хлеб из непросеянной муки, цельнозерновая лапша / макароны.
- Используйте более полезные масла (например, растительные масла из оливок, рапса, арахиса, кукурузы, сои и подсолнечника) и ограничивайте жареные во фритюре блюда не более чем 1 единицей на каждые 10 блюд (исключая десерты и напитки).
- Снимите с посуды любой слой масла и удалите видимые жиры с нежирного мяса / птицы перед и во время обслуживания.
- Подавайте соусы, заправки и подливы вне основного блюда.
- Где возможно, ароматизируйте еду травами, специями, свежими ингредиентами, такими как чеснок, лук, лимон и бобы, или другими продуктами с пониженным содержанием натрия.
- Предложите как минимум два овощных блюда из 10 основных блюд. Овощи должны быть приготовлены с минимальным количеством масла и / или заправки.
- Предложите свежие фрукты в качестве десерта.

- Сделайте простую питьевую воду доступной в качестве более здоровой альтернативы сахаросодержащим напиткам.
- Сделайте выбор напитков и десертов без добавления сахара или пониженным содержанием сахара.
- Включите более здоровые методы приготовления пищи, такие как приготовление на пару, жарка с перемешиванием на здоровом масле или приготовление на гриле вместо жарки во фритюре.
- По возможности используйте продукты с символом выбора более здорового образа жизни.
Борьба с табакокурением
Создание рабочей среды, в которой осуществляется борьба с активным и пассивным табакокурением. Для этого необходимо:
- Развивать организационную культуру, которая способствует борьбе с активным и пассивным табакокурением.
- Создать благоприятную среду путем предоставления образовательной информации и проведения мероприятий, способствующих борьбе с табакокурением.
- Создать комитет по укреплению здоровья на рабочем месте.

- Оценивать результаты применения мероприятий, способствующих борьбе с табакокурением.
Требования
Организация в соответствии с Федеральным законом от 23 февраля 2013 г. № 15-ФЗ «Об охране здоровья граждан от воздействия окружающего табачного дыма и последствий потребления табака» и для реализации принципов сохранения и укрепления профессионального здоровья на рабочем месте обеспечивает всех сотрудников и посетителей организации бездымной средой, свободной от табачного дыма.
Организация требует от подверженных табакокурению работников, чтобы они снизили количество выкуриваемых сигарет и в дальнейшем бросили курить.
Все работники и посетители организации на территории организации должны соблюдать политику запрета табакокурения.
Комитет по укреплению здоровья на рабочем месте и сотрудники службы безопасности должны контролировать соблюдение работниками выполнение политики запрета табакокурения.
Основные принципы борьбы с активным и пассивным табакокурением
-
Руководство организации:- продвигает политику запрета табакокурения в организации;
- оказывает помощь работникам, желающим бросать курить.

-
Работники организации:- осуществляют поддержку коллег, которые пытаются бросить курить;
- принимают активное участие в борьбе с активным и пассивным табакокурением.
Руководство организации и комитет по укреплению здоровья на рабочем месте должны оценивать эффективность политики запрета табакокурения, организовывать и содействовать осуществлению комплекса мероприятий по прекращению табакокурения работниками (консультации, лекции, беседы и т. д.).
Повышение мотивации
Повышение активности и вовлеченности работников в производственный процесс включает комплекс мероприятий, способствующий помочь работникам быть более продуктивными, творческими и мотивированными, чтобы способствовать общему успеху организации. Стратегии по повышению вовлеченности работников обеспечивают оптимизацию процессов внутренней коммуникации, а также формирование позитивного стиля руководства и поведения руководителей.
Информационно-просветительский фильм о профилактике неинфекционных заболеваний, формировании у населения культуры отношения к здоровью, повышении мотивации к сохранению своего здоровья.
Буклет «Здорово жить!»
Основы здоровья человека,
14 июня 2019 г.
Физическое здоровье определяется состоянием и функционированием организма. Если человек физически здоров, то он может выполнять все свои текущие обязанности без излишней усталости. У него достаточно энергии, чтобы успешно учиться, работать, делать все необходимые дела дома.
Душевное здоровье определяется тем, насколько человек доволен собой и как успешно справляется со своими ежедневными функциями. Если человек душевно здоров, он удовлетворен своими достижениями и может делать выводы из своих ошибок. Для поддержания душевного здоровья необходимо уделять достаточное время отдыху и увлечениям, иметь возможность получать новый опыт и делиться своими чувствами и переживаниями с другими людьми, которые могут его понять.
Для поддержания душевного здоровья необходимо уделять достаточное время отдыху и увлечениям, иметь возможность получать новый опыт и делиться своими чувствами и переживаниями с другими людьми, которые могут его понять.
Социальное здоровье определяется тем, насколько человек умеет контактировать с другими людьми. Социально здоровый человек может устанавливать и поддерживать отношения в обществе, он уважает права людей, умеет оказывать помощь и способен сам принять ее, поддерживает здоровые отношения с родственниками, умеет находить новых друзей, умеет выразить свои потребности и нужды так, чтобы они стали понятны окружающим.
В материалах Всемирной организации здравоохранения указывается, что в совокупном влиянии на здоровье населения образу жизни отводится 50%, среде обитания — 20%, наследственности — 20%, качеству медико-санитарной помощи — 10% .
Здоровье человека, возникновение тех или иных заболеваний, их течение и исход, продолжительность жизни зависят от большого числа факторов. Все факторы, определяющие здоровье, делят на факторы, укрепляющие здоровье («факторы здоровья») и факторы, ухудшающие здоровье («факторы риска»).
Все факторы, определяющие здоровье, делят на факторы, укрепляющие здоровье («факторы здоровья») и факторы, ухудшающие здоровье («факторы риска»).
К основным факторам образа жизни, укрепляющие здоровье, относятся:
· Отсутствие вредных привычек;
· Рациональное питание;
· Адекватная физическая нагрузка;
· Здоровый психологический климат;
· Внимательное отношение к своему здоровью;
· Сексуальное поведение, направленное на создание семьи и деторождения.
К основным факторам образа жизни, ухудшающим здоровье, относятся:
Ø Курение, алкоголь, наркомания, токсикомания, злоупотребление лекарственными средствами;
Ø Несбалансированное в количественном и качественном отношении питание;
Ø Гиподинамия, гипердинамия;
Ø Стрессовые ситуации;
Ø Недостаточная медицинская активность;
Ø Сексуальное поведение, способствующее возникновению половых заболеваний и непланируемой беременности.
К основным факторам внешней среды, определяющим здоровье, относятся: условия обучения и труда, факторы производства, материально-бытовые условия, климатические и природные условия, степень чистоты среды обитания и т. д.
д.
К основным биологическим факторам, детерминирующим здоровье, относятся наследственность, возрастные, половые и конституциональные особенности организма. Факторы медицинской помощи определяются качеством медицинского обслуживания населения.
Какова же роль самого человека? Всемирная организация здравоохранения подчеркивает, что не существует никакого «оптимального образа жизни», который должен быть всем предписан. Задачи государства — обеспечить гражданам свободный информированный выбор здорового образа жизни, сделать здоровый образ жизни доступным для каждого. Если эти задачи выполнены, на гражданина накладываются определенные обязательства для предупреждения расходов здравоохранения.
Факторы риска неинфекционных заболеваний
Основные факторы по данным ВОЗ:
— Ежегодно от неинфекционных заболеваний (НИЗ) умирает 38 миллионов человек.
— Около 75% — 28 миллионов случаев смерти от НИЗ происходит в странах с низким и средним уровнем дохода.
— 16 миллионов людей, умирающих от НИЗ, входят в возрастную группу до 70 лет. 82% этих случаев преждевременной смерти происходит в странах с низким и средним уровнем дохода.
— Сердечно-сосудистые заболевания приводят к большинству случаев смерти от НИЗ — ежегодно от них умирает 17,5 миллионов человек. За ними следуют онкологические заболевания (8,2 миллиона), респираторные болезни (4 миллиона) и диабет (1,5 миллиона).
— На эти 4 группы болезней приходится примерно 82% всех случаев смерти от НИЗ.
— Употребление табака, недостаточная физическая активность, вредное употребление алкоголя и нездоровое питание увеличивают риск заболевания и смерти от НИЗ.
Неинфекционные заболевания (НИЗ), известные также как хронические болезни, не передаются от человека человеку. Они имеют длительную продолжительность и, как правило, медленно прогрессируют. Четырьмя основными типами неинфекционных заболеваний являются сердечно-сосудистые болезни (такие как инфаркт и инсульт), онкологические заболевания, хронические респираторные болезни (такие как хроническая обструктивная болезнь легких и астма) и диабет.
НИЗ уже сейчас непропорционально поражают страны с низким и средним уровнем дохода, где происходит около 75% всех случаев смерти от НИЗ, то есть 28 миллионов.
Группа риска:
НИЗ распространены во всех возрастных группах и всех регионах. Эти заболевания часто связывают с пожилыми возрастными группами, но фактические данные свидетельствуют о том, что 16 миллионов людей, умирающих от НИЗ, входят в состав возрастной группы до 70 лет. 82% этих случаев преждевременной смерти происходит в странах с низким и средним уровнем дохода. Дети, взрослые и пожилые люди — все уязвимы перед факторами риска, способствующими развитию неинфекционных заболеваний, такими как нездоровое питание, недостаточная физическая активность, воздействие табачного дыма или вредное употребление алкоголя.
На развитие этих заболеваний влияют такие факторы, как старение, быстрая незапланированная урбанизация и глобализация нездорового образа жизни. Например, глобализация такого феномена, как нездоровое питание, может проявляться у отдельных людей в виде повышенного кровяного давления, повышенного содержания глюкозы в крови, повышенного уровня липидов в крови, излишнего веса и ожирения. Эти состояния называются промежуточными факторами риска, которые могут приводить к развитию сердечно-сосудистого заболевания.
Эти состояния называются промежуточными факторами риска, которые могут приводить к развитию сердечно-сосудистого заболевания.
Поведенческие факторы риска:
Употребление табака, недостаточная физическая активность, нездоровое питание и вредное употребление алкоголя повышают риск развития НИЗ.
1.Ежегодно табак приводит почти к 6 миллионам случаев смерти (включая воздействие вторичного табачного дыма) и, по прогнозам, это число возрастет к 2030 году до 8 миллионов случаев.
2.Около 3,2 миллиона ежегодных случаев смерти могут быть связаны с недостаточной физической активностью.
3.Половина из 3,3 миллиона ежегодных случаев смерти от вредного употребления алкоголя происходит в результате НИЗ.
4.1,7 миллиона ежегодных случаев смерти от сердечно-сосудистых причин в 2010 году связывались с чрезмерным потреблением соли/натрия.
Метаболические/физиологические факторы риска
Такие формы поведения приводят к четырем метаболическим/физиологическим изменениям, повышающим риск развития НИЗ, таким как повышенное кровяное давление, излишний вес/ожирение, гипергликемия (высокие уровни глюкозы в крови) и гиперлипидемия (высокие уровни жира в крови).
С точки зрения обусловленного числа случаев смерти основным фактором риска развития НИЗ в глобальных масштабах является повышенное кровяное давление (с ним связано 18% глобальных случаев смерти). За ним следуют излишний вес и ожирение и повышенное содержание глюкозы в крови. В странах с низким и средним уровнем дохода наблюдается самый быстрый рост числа детей раннего возраста с излишним весом.
НИЗ ставят под угрозу прогресс на пути достижения выдвинутых ООН Целей тысячелетия в области развития и деятельность после 2015 года. Нищета тесно связана с НИЗ. По прогнозам, быстрый рост бремени этих заболеваний препятствует проведению инициатив по уменьшению масштабов нищеты в странах с низким уровнем дохода, особенно в связи с возрастанием расходов семей на медицинскую помощь. Уязвимые и социально обездоленные люди болеют больше и умирают раньше, чем люди, занимающие более высокое социальное положение, особенно из-за того, что они подвергаются более высокому риску воздействия со стороны таких вредных продуктов, как табак или нездоровые пищевые продукты, и имеют ограниченный доступ к службам здравоохранения.
В условиях ограниченных ресурсов расходы на лечение сердечно-сосудистых и онкологических заболеваний, диабета или хронических болезней легких могут быстро истощить семейные ресурсы и повергнуть семьи в нищету. Из-за непомерных расходов, связанных с НИЗ, включая зачастую длительное и дорогостоящее лечение и потерю кормильцев, ежегодно миллионы человек оказываются за чертой бедности, что тормозит развитие.
Во многих странах вредное употребление алкоголя и нездоровые питание и образ жизни имеют место в группах как с высоким, так и с низким уровнем дохода. Однако группы с высоким уровнем дохода имеют доступ к службам и препаратам, защищающим их от самых высоких рисков, в то время как для групп с низким уровнем дохода такие препараты и службы часто являются не доступными по стоимости.
Профилактика НИЗ
Для уменьшения воздействия НИЗ на людей и общество необходим всесторонний подход, требующий совместной работы всех секторов, включая здравоохранение, финансы, международные отношения, образование, сельское хозяйство, планирование и другие, с целью уменьшения рисков, связанных с НИЗ, а также для проведения мероприятий по профилактике и борьбе с ними.
Одним из важнейших способов уменьшения бремени НИЗ является направление усилий на уменьшение факторов риска, связанных с этими болезнями. Существуют недорогие способы уменьшения распространенных изменяемых факторов риска (в основном, употребления табака, нездорового питания и недостаточной физической активности, а также вредного употребления алкоголя) и картографирования эпидемии НИЗ и факторов риска их развития.
Другими способами уменьшения бремени НИЗ являются основные высокоэффективные мероприятия по укреплению раннего выявления и своевременного лечения заболеваний, которые могут проводиться в рамках первичной медико-санитарной помощи. Фактические данные свидетельствуют о том, что такие мероприятия являются отличными экономическими инвестициями, потому что они, при их своевременном проведении, могут уменьшать необходимость в более дорогостоящем лечении. Наибольший эффект может быть достигнут путем разработки общественной политики, направленной на укрепление здоровья, которая стимулирует профилактику НИЗ и борьбу с ними и переориентирует системы здравоохранения на удовлетворение потребностей людей с такими заболеваниями.
Страны с более низким уровнем дохода, как правило, имеют меньший потенциал для профилактики НИЗ и борьбы с ними.
Вероятность того, что страны с высоким уровнем дохода имеют службы в области НИЗ, на которые распространяется медицинское страхование, в 4 раза выше аналогичного показателя в странах с низким уровнем дохода. Маловероятно, что страны с ненадлежащим медицинским страхованием смогут обеспечить всеобщий доступ к основным мероприятиям по борьбе с НИЗ.
В рамках месячника «Факторы риска неинфекционных заболеваний» в Сургутской клинической психоневрологической больнице запланированы мероприятия направленные на сокращение распространения заболеваний наркомании, алкоголизма, табакокурения, а также профилактике мероприятия на снижение риска неинфекционных заболеваний среди населения Югры,
Запланировано проведение методических занятий для медицинских работников, оформление «Уголков здоровья», проведение бесед, распространение печатной продукции, трансляция видеороликов в отделениях Сургутской клинической психоневрологической больницы.
Традиционно в детском корпусе пройдет конкурс детского рисунка «Полезные привычки». Об итогах проведения конкурса, а так же посмотреть работы участников можно на сайте Сургутской клинической психоневрологической больницы в разделе «Фото галерея».
- < Назад
- Вперёд >
Физическая культура, здоровье и красота
Здоровье – неоспоримая ценность, а также индикатор благополучия человека и показатель социально-экономического уровня развития общества. Широкое признание получило позитивное определение здоровья, данное Всемирной организацией здравоохранения: «Здоровье – это состояние полного физического, душевного и социального благополучия, а не только отсутствие болезней и физических дефектов» (Устав ВОЗ, 1946).
Таким образом, здоровье складывается из трех компонентов: физического, психического и социального.
Закон Республики Беларусь «О физической культуре и спорте» был принят в 1993 году. В нем были законодательно закреплены права граждан на занятия физической культурой и спортом. Для обеспечения этого права в стране сохранена и получила дальнейшее развитие государственная система физического воспитания в:
В нем были законодательно закреплены права граждан на занятия физической культурой и спортом. Для обеспечения этого права в стране сохранена и получила дальнейшее развитие государственная система физического воспитания в:
- детских дошкольных учреждениях
- средних и высших учебных заведениях
- детских спортивных школах
- добровольных физкультурно–оздоровительных и спортивных объединениях граждан по месту жительства, учебы, работы, в местах массового отдыха, учреждениях и предприятиях по оказанию платных физкультурных услуг населению республики.
В статье 19 закона закреплено право учащихся на обязательное физкультурное образование.
Физическое здоровье человека – это естественное состояние организма, обусловленное нормальным функционированием всех его органов и систем. Стрессы, вредные привычки, несбалансированное питание, недостаток физических нагрузок и другие неблагоприятные условия оказывают влияние не только на социальную сферу деятельности человека, но и являются причиной появления различных хронических заболеваний. Для их профилактики необходимо вести здоровый образ жизни, основу которого составляет физическое развитие. Основным фактором физического здоровья человека является его образ жизни. Здоровый образ жизни – это разумное поведение человека, включающее:
Для их профилактики необходимо вести здоровый образ жизни, основу которого составляет физическое развитие. Основным фактором физического здоровья человека является его образ жизни. Здоровый образ жизни – это разумное поведение человека, включающее:
- Оптимальное соотношение труда и отдыха;
- Правильно рассчитанная физическая активность;
- Отказ от вредных привычек;
- Сбалансированное питание;
- Позитивное мышление.
Основу здорового образа жизни составляет физическое развитие человека, и здоровье напрямую зависит от оптимального соотношения физической активности и отдыха. Регулярные упражнения обеспечивают высокий уровень иммунитета, улучшают обмен веществ и кровообращение, нормализуют давление, увеличивают силу и выносливость.
Основными качествами, которые формируются средствами физической культуры человека, являются сила, быстрота, ловкость, гибкость и выносливость, и совершенствование всех этих качеств способствует укреплению здоровья. Физическая культура оказывает благотворное влияние на нервно – эмоциональную систему, продлевает жизнь, омолаживает организм, делает человека красивее.
Физическая культура оказывает благотворное влияние на нервно – эмоциональную систему, продлевает жизнь, омолаживает организм, делает человека красивее.
Основные элементы физической культуры:
- Утренняя зарядка.
- Физические упражнения.
- Двигательная активность.
- Любительский спорт.
- Физический труд.
- Активно – двигательные виды туризма.
- Закаливание организма.
Следует понимать, что не все двигательные действия, которые выполняются в быту или процессе работы, являются именно физическими упражнениями. Физические упражнения — это только те движения, которые специально подбираются для воздействия на различные органы и системы организма человека, для развития физических качеств, а также коррекции имеющихся дефектов телосложения. Научно доказано, что даже у здорового и совсем нестарого человека при «сидячем» образе жизни и отсутствии занятий физкультурой, даже при самых небольших физических нагрузках учащается дыхание и появляется сердцебиение, в то время как тренированный человек легко справляется и со значительными физическими нагрузками. Работоспособность сердечной мышцы как главного двигателя кровообращения вообще зависит от силы и развития всей мускулатуры, поэтому, развивая мускулатуру тела с помощью физической тренировки, укрепляется и сердечная мышца. Люди с неразвитой мускулатурой значительно чаще испытывают проблемы с сердечно — сосудистой системой.
Работоспособность сердечной мышцы как главного двигателя кровообращения вообще зависит от силы и развития всей мускулатуры, поэтому, развивая мускулатуру тела с помощью физической тренировки, укрепляется и сердечная мышца. Люди с неразвитой мускулатурой значительно чаще испытывают проблемы с сердечно — сосудистой системой.
Несомненно, ежедневная утренняя гимнастика должна быть для всех людей такой же самой привычкой, как умывание по утрам. Но это всего лишь минимум физической подготовки. Понятие здоровый образ жизни и физическая культура, общая двигательная активность включает в себя утреннюю гимнастику, физкультурные тренировки, ходьбу, работу на дачном участке и т. д. Для тех, кто хочет вести здоровый образ жизни, наряду с другими элементами, занятия физической культурой и спортом должны стать правилом и непременным атрибутом жизнедеятельности. В настоящее время нет никаких проблем с такими занятиями – многочисленные спортивные залы и фитнес-центры предоставляют свои услуги для всех желающих, но даже без их посещения можно легко найти спортивное занятие по душе на улице – и не обязательно на специальных спортивных площадках или стадионах. Бегом можно заниматься где угодно, так же как и плаваньем в любых водоемах. А зимой для поддержания физической формы вполне подойдут лыжные прогулки.
Бегом можно заниматься где угодно, так же как и плаваньем в любых водоемах. А зимой для поддержания физической формы вполне подойдут лыжные прогулки.
Физические упражнения могут оказать положительное воздействие в том случае, если при этих занятиях будут соблюдаться определенные правила. Так, чтобы не причинить себе вреда, занимаясь физическими упражнениями, необходимо следить за состоянием здоровья — если наблюдаются нарушения со стороны сердечно-сосудистой системы, то упражнения, которые требуют значительного напряжения, могут привести к ухудшению деятельности сердца. Также не следует заниматься сразу же после болезни, необходимо выдержать определенный период, чтобы функции организма восстановились.
Организм человека при выполнении физических упражнений реагирует на нагрузку ответными реакциями — активизируется деятельность всех органов и систем, повышается подвижность нервных процессов, укрепляются мышечная и костно-связочная системы. Таким образом, формирование здорового образа жизни средствами физической культуры весьма полезно для общего укрепления здоровья человека.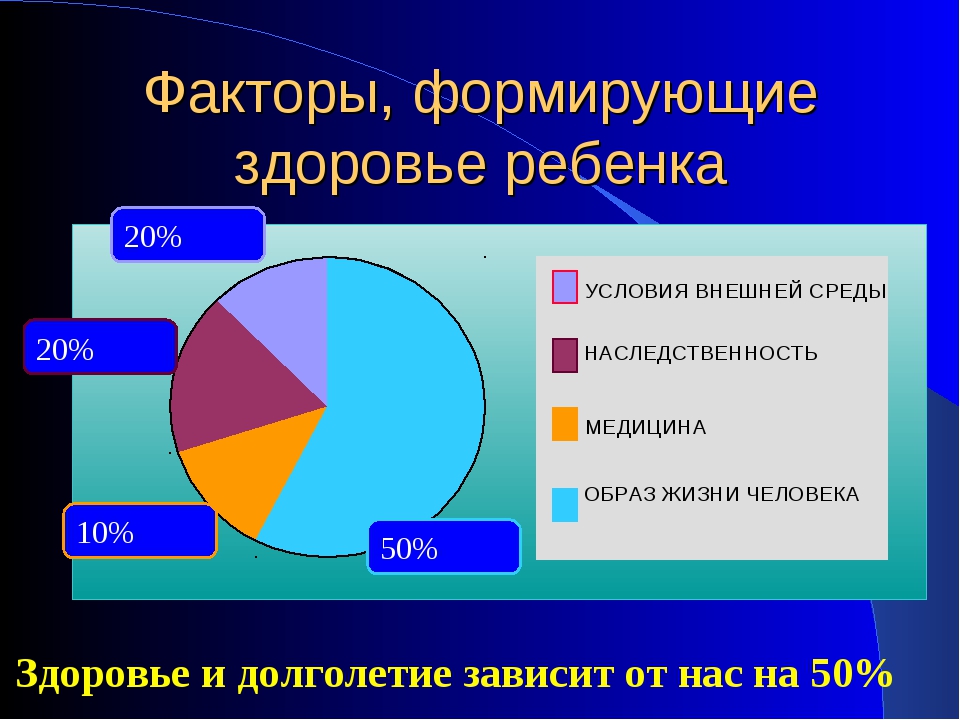 Улучшается общая физическая подготовленность человека и как результат организм, когда нагрузки переносит легко. У занимающегося физическими упражнениями человека чаще хорошее самочувствие, настроение и сон. При регулярных занятиях физическими упражнениями тренированность улучшается из года в год, и таким образом человек находится в хорошей форме в течение длительного времени.
Улучшается общая физическая подготовленность человека и как результат организм, когда нагрузки переносит легко. У занимающегося физическими упражнениями человека чаще хорошее самочувствие, настроение и сон. При регулярных занятиях физическими упражнениями тренированность улучшается из года в год, и таким образом человек находится в хорошей форме в течение длительного времени.
Говоря о красоте, мы обычно имеем в виду не только внешний облик, красивое лицо, но и способность управлять своим телом, умение красиво двигаться. Основной составляющей нашей привлекательности является красивая осанка, которая достигается только систематическими занятиями спортом. Для красоты и здоровья активные движения просто необходимы, и именно их не хватает современному человеку. Поэтому нужно восполнять эту потребность организма ежедневной физической работой и активными упражнениями. Доказано, что физическая культура имеет исключительное значение и для предупреждения заболеваний.
Словом, заботясь о своем здоровье, мы заботимся о красоте. Ведь красивая внешность и крепкое здоровье являются не только даром природы – они достигаются самообладанием и целенаправленными усилиями самого человека.
Ведь красивая внешность и крепкое здоровье являются не только даром природы – они достигаются самообладанием и целенаправленными усилиями самого человека.
Врач валеолог Г. С. Захарова
репродуктивные и основные (физический, химический, образ жизни и наследственность), группы положительных и отрицательных
Здоровье – это самое важное, что есть в жизни каждого человека. И его нужно сохранять всеми возможными способами, чтобы прожить долгую и счастливую жизнь. На состояние здоровья влияет очень много факторов – особенности организма человека, природа, окружающая среда, климат, социум и многие другие. Чтобы сохранить хорошую физическую форму и быть психоэмоционально устойчивым, необходимо обращать внимание на качество своей жизни, постоянно его повышать, а также избегать того, что может нанести вред здоровью.
Известные факторы
На здоровье человека могут влиять различные видимые и невидимые факторы. Также известны и способы улучшения физического, эмоционального, психологического состояния.
Факторы воздействия на здоровье человека:
- генетика;
- медицина, здравоохранение;
- экология: климат, флора;
- образ жизни;
- физические;
- биологические;
- химические.
То, что мы едим, существенно влияет на наше здоровье и определяет качество нашей жизни
Эксперты классифицируют вышеперечисленные факторы на следующее виды:
- Социальные и экономические.
- Экологические – общение человека с внешним миром и неизменные показатели.
- Наследственные – наличие болезней, аномалий строения тела человека, передающихся по наследству.
- Медицинские — оказание помощи населению, частота и качество обследований, профилактика заболеваний.
Все четыре фактора напрямую влияют на самочувствие человека. Здесь же нужно учитывать побочные показатели: возраст, климатические условия местности проживания, индивидуальные показатели. Однако определены общие средние показатели влияния каждого фактора по отдельности на население:
- образ жизни — 55%;
- окружающая среда — 25%;
- генетика — 10%;
- медицина — 10%.

Вредные факторы, влияющие на здоровье человека:
- пагубные зависимости;
- неверное распределение рабочего времени;
- неправильный рацион;
- плохие бытовые условия;
- плохая экологическая обстановка;
- химически загрязненная атмосфера;
- биологические факторы;
- отсутствие медицинского обследования;
- генетическая склонность к болезням.
Влияние генетических факторов
На состояние здоровья напрямую влияет наследственность. Человек с заложенными от родителей генами начинает адаптироваться в мире. Данный фактор влияет на физическое и эмоциональное состояние. Ген подвергается действию естественного отбора. Он может сделать обладателя устойчивее к заболеваниям и другим агрессивным факторам, а может, наоборот, ухудшить состояние здоровья.
[stop]Каждая клетка несет в себе гены, которые управляют развитием человека. Новорожденный малыш имеет набор генов от обоих родителей. Эти признаки передаются последующему поколению. [/stop]
[/stop]
Доказано, что брак между родственниками увеличивает риски возникновения заболеваний в пятьдесят раз, смертность среди таких людей намного выше. Гены чувствительны относительно вредного влияния окружающей среды, неправильного поведения людей, наличия вредных привычек.
При планировании ребенка будущие родители должны готовиться к зачатию за 6 месяцев, обеспечив условия для рождения здорового малыша. Если предусмотреть этот фактор, то можно снизить риск влияния наследственности на будущего ребенка и заложить ему здоровый генный код.
Влияние образа жизни
Влияние образа жизни на здоровье человека колоссально! Человек, ведущий здоровый образ жизни, чувствует себя полным сил, реже посещает врачей и имеет больше преимуществ, чем те, кто не следит за здоровьем и имеет вредные привычки.
Образ жизни оказывает влияние на три среды существования:
- ближайшее окружение человека: друзья, знакомые, коллеги, семья;
- среду, которая включает людей, объединенных по этническим признакам, уровню жизни, месту проживания;
- среду, включающую людей, проживающих в стране, которые объединены социальными и экономическими отношениями, климатическими условиями.

Каждый человек оказывает влияние не только на себя, но и на окружающих людей. Выбранный образ жизни может быть созидательным или деструктивным. Негативные факторы, такие как алкоголь, курение, наркотики, могут стать причиной серьезных болезней.
Также образ жизни касается не только физических, но и умственных, психических аспектов. О человеке многое говорит то, чем он увлекается, занимается ли он спортом, следит ли за питанием.
[warning]Ученые выявили, что по родительской линии вредные привычки передаются даже через поколения. Это означает, что неправильный выбор чреват потерей здоровья у потомков.[/warning]
Важно, чтобы на национальном уровне в стране сформировалось позитивное мировоззрение на здоровый образ жизни. Чтобы изменить ситуацию, нужно понимать, какое воздействие на здоровье человека оказывают следующие факторы:
- малоподвижность, отсутствие физической активности;
- перенасыщение нездоровой пищей и ГМО в продуктах, что приводит к ожирению и болезням;
- активный ритм жизни приводит к стрессам, страдает нервная система;
- вредные привычки: алкоголь, курение, сексуальная распущенность.

О факторах, оказывающих влияние на организм, в видео по теме:
Влияние окружающей среды
Влияние экологических факторов на здоровый образ жизни огромно. Вмешательство людей в природную среду, даже с благими намерениями, также воздействует на экологию, а она впоследствии влияет на человеческий организм.
Помимо воздействия человека на экологическую обстановку, влияние на здоровье оказывают следующие факторы окружающей среды:
- температура;
- влажность воздуха;
- вибрация;
- радиация;
- порывы ветра, циклоны;
- электромагнитные и звуковые колебания.
На самочувствие и нормальную жизнедеятельность оказывают влияние погодные условия. Они могут вызвать перепады давления, обострять заболевания суставов, приводить к головным болям. Если человек здоров, то перемена погодных условий пройдет без последствий. Однако метеочувствительные люди ощущают недомогания.
Если человек здоров, то перемена погодных условий пройдет без последствий. Однако метеочувствительные люди ощущают недомогания.
Человек постоянно испытывает влияние на себе электромагнитных волн, излучения. Его испускают все бытовые приборы, телефоны. Излучение воздействует не только на физическое состояние тела, но и дестабилизирует психику, изменяет работу органов.
[stop]Регулярное влияние электромагнитных волн пагубно воздействует на нервную систему, иммунитет, щитовидку, сердце. За несколько десятилетий увеличилось количество онкологических патологий.[/stop]
Факторы окружающей среды включают в себя и влияние радиации. Все живые существа подвергаются воздействию радиационного фона. Радиация приводит к изменению генетического строения клеток, замедляет процессы регенерации, ухудшает работу ЖКТ.
Социально-экономические факторы
Экономическая ситуация в стране, как фактор, является одним из решающих для здоровья населения. Сюда же входит и медицинское обеспечение. Хотя медицина все меньше фокусируется на здоровье, и все больше на лечении заболеваний. Сейчас структура заболеваемости изменилась: инфекциями болеют в 10% случаев, а 40% заболеваемости приходится на расстройства психики, алкоголизм, наркоманию.
Хотя медицина все меньше фокусируется на здоровье, и все больше на лечении заболеваний. Сейчас структура заболеваемости изменилась: инфекциями болеют в 10% случаев, а 40% заболеваемости приходится на расстройства психики, алкоголизм, наркоманию.
[stop]Из большинства случаев со смертельными исходами, самые распространенные причины приходятся на такие заболевания как: атеросклероз, ожирение, психические расстройства, онкология.[/stop]
Сейчас медицина направлена на лечение патологий, а не на предупреждение проблем со здоровьем.
Химические факторы
Химическое загрязнение планеты – это уже далеко не сказка, а реальность в которой мы живем постоянно. Еще в утробе матери плод рискует получить химический вред, что влияет на дальнейшее здоровье и качество жизни.
Загрязнение водоемов, повышенный радиационный фон — все это становится причиной появления заболеваний
Химические соединения проникают через еду, кислород, питье. Негативное влияние на здоровье могут оказывать следующие химические факторы:
- синтетические добавки в пище, пестициды;
- бытовая химия, средства гигиены;
- лекарства и биологические добавки;
- добавки для роста животных, птицы;
- строительные материалы, краски;
- промышленные отходы;
- выхлопные газы и др.

Химические элементы опасны из-за быстрого накопления в организме, а вывести их не просто. В результате организм человек склонен к проявлению аллергических реакций, развиваются патологии, связанные с нервными заболеваниями, поражаются печень и почки. Есть риск развития астмы.
Интересные факты о человеке
Среди множества фактов о человеке, хотелось бы отметить следующие:
- череп человека состоит из двадцати девяти костей;
- организм перестает работать при чихании, включая работу сердца;
- нервная реакция имеет скорость двести километров в час;
- ребенок еще в утробе матери в 3 месяца получает уникальные отпечатки пальцев;
- женское сердце бьется быстрее, чем мужское;
- правши живут дольше, чем левши;
- длина кровеносных сосудов в организме равна сто тысяч км;
- насчитывается около ста вирусов, которые вызывают насморк;
- курильщик за год всасывает в себя полчашки смолы;
- после 60 лет люди теряют 50% вкусовых рецепторов, снижается обоняние, зрение;
- зуб – единственная часть человека, не способная к самовосстановлению.

Что оказывает влияние на наше здоровье, об этом в видео:
Вредные факторы, влияющие на здоровье человека можно уменьшить. Важно внимательно относиться к организму, отказаться от вредных привычек, наладить рацион питания, заниматься спортом. Здоровые люди могут вовремя подстраиваться под социальные, биологические, химические факторы. Человек – единственный организм на планете, который может адаптировать окружающую среду под себя. Будьте здоровы!
Описание заболеваний и травм, а также факторов риска, которые способствуют развитию этих состояний, имеет важное значение для планирования и принятия решений в области охраны общественного здоровья.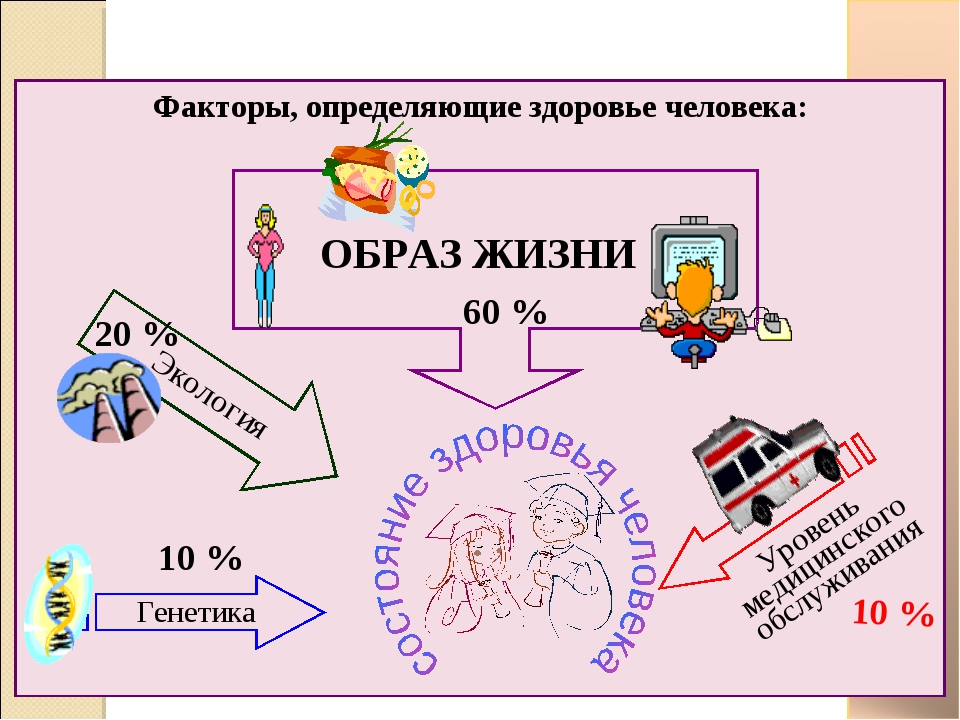 В настоящее время данные о состоянии здоровья населения и распространенности рисков часто носят фрагментарный характер, а иногда и противоречивы. Чтобы собрать всю информацию воедино и обеспечить возможность сравнения относительной значимости факторов риска по различным группам населения и по странам, необходимо использовать единую методологию и решить ряд организационно-методических проблем по сбору достоверной информации. Эти проблемы пытается решать Департамента статистики и информационных систем здравоохранения Всемирной организации здравоохранения (ВОЗ). В настоящее время данные о состоянии здоровья населения и распространенности рисков часто носят фрагментарный характер, а иногда и противоречивы. Чтобы собрать всю информацию воедино и обеспечить возможность сравнения относительной значимости факторов риска по различным группам населения и по странам, необходимо использовать единую методологию и решить ряд организационно-методических проблем по сбору достоверной информации. Эти проблемы пытается решать Департамента статистики и информационных систем здравоохранения Всемирной организации здравоохранения (ВОЗ).Решения в области охраны общественного здоровья должны опираться на достоверные статистические данные, что позволяет разрабатывать адекватную вызовам времени научно обоснованную политику в области здравоохранения. Мы должны знать основные факторы риска и основные направления действий, которые мы можем предпринять по снижению заболеваемости и смертности. Помимо традиционных показателей заболеваемости и смертности целесообразно использовать такой интегрированный показатель общественного здоровья как DALY (годы жизни, скорректированные на нетрудоспособность)[1].  Эффективное управление охраной здоровья населения – это, прежде всего, расстановка приоритетов. Ресурсов никогда не хватит на все, поэтому нужно выбирать главное. Эффективное управление охраной здоровья населения – это, прежде всего, расстановка приоритетов. Ресурсов никогда не хватит на все, поэтому нужно выбирать главное.Эффективность профилактики путем снижения вредного влияния факторов риска заключается с одной стороны в избирательности профилактического воздействия (выделение групп населения по наибольшей уязвимости и потенциальной опасности и дифференциация методов профилактики), а с другой – в массовом охвате всего населения или наиболее больших социальных групп (здесь результат достигается за счет большой численности). При наличии статистических данных и налаженной обратной связи построение математической модели и графиков эффективности профилактических мероприятий не составляет большого труда (это в теории). На практике идеальных данных о потенциальном воздействии опасных для здоровья факторов риска не будет никогда, что оправдывает использование прогностических показателей. Тем не менее, важно относится к оценочным цифровым значениям риска и его последствий с определенной долей осторожности.  В настоящее время основными глобальными факторами риска смертности в мире являются повышенный уровень артериального давления (причина 13% всех случаев смерти в мире), употребление табака (9%), повышенный уровень сахара крови (6%), недостаточная физическая активность (6%) и избыточный вес и ожирение (5%). Эти факторы повышают риск развития хронических болезней, таких как сердечно-сосудистые и онкологические заболевания, а также диабет. Перечисленные факторы риска оказывают влияние на население, проживающее в странах, относящихся ко всем группам по уровню дохода: высокому, среднему и низкому. Основными глобальными факторами риска для бремени болезней, измеряемого в годах жизни, скорректированных на нетрудоспособность (DALY), являются пониженная масса тела (6% DALY во всем мире) и небезопасный секс (5%), далее следуют употребление алкоголя (5%) и непригодная для питья вода, а также низкий уровень санитарии и гигиены (4%). Три из этих факторов риска наиболее негативно влияют на население стран с низким уровнем дохода, особенно в регионе Юго-Восточной Азии и странах Африки, расположенных южнее Сахары.  Четвертый фактор риска – употребление алкоголя – имеет уникальное географическое и тендерное распространение, причем самое высокое бремя характерно для мужчин в странах Африки, странах со средним уровнем дохода в Северной и Южной Америке и в некоторых странах с высоким уровнем дохода. Четвертый фактор риска – употребление алкоголя – имеет уникальное географическое и тендерное распространение, причем самое высокое бремя характерно для мужчин в странах Африки, странах со средним уровнем дохода в Северной и Южной Америке и в некоторых странах с высоким уровнем дохода.Бремя болезней, обусловленное воздействием факторов риска, измеряется числом утраченных лет здоровой жизни. Используемый для этой цели показатель DALY учитывает утраченные годы жизни в результате преждевременной смерти, а также потерянные годы здоровой жизни из-за болезней и инвалидности. Вот еще несколько данных ВОЗ: — 9 из 10 случаев смерти детей от малярии во всем мире, 9 из 10 случаев смерти детей от СПИДа и половина всех случаев детской смертности в мире от диарейных заболеваний и пневмонии происходят в Африке; — в странах с низким уровнем дохода основной причиной смерти является пневмония, далее следуют болезни сердца, диарея, ВИЧ-инфекция/СПИД и инсульт. В развитых странах или странах с высоким уровнем дохода этот список возглавляют болезни сердца, за которыми следуют инсульт, рак легкого, пневмония, астма или бронхит; — в каждом регионе мира риск летального исхода среди мужчин в возрасте от 15 до 60 лет гораздо выше, чем среди женщин той же возрастной группы.  Основной причиной смерти у мужчин в этом возрасте являются травмы, в том числе в результате насилия и конфликтов, а также высокий уровень сердечно-сосудистых заболеваний. Разница наиболее ощутима в странах Латинской Америки, Карибского бассейна, Ближнего Востока и Восточной Европы; Основной причиной смерти у мужчин в этом возрасте являются травмы, в том числе в результате насилия и конфликтов, а также высокий уровень сердечно-сосудистых заболеваний. Разница наиболее ощутима в странах Латинской Америки, Карибского бассейна, Ближнего Востока и Восточной Европы;— депрессия является основной причиной потерь трудоспособной жизни; бремя этой болезни на 50% выше среди женщин, чем среди мужчин. Во всех группах по уровню дохода алкогольная зависимость и употребление алкоголя является одной из 10 ведущих причин нетрудоспособности. Несмотря на то, что существует множество различных определений понятия «риск для здоровья», наиболее распространенной является формулировкой является «фактор, повышающий вероятность неблагоприятных последствий для здоровья». Таких факторов существует бесконечное множество, важно знать главные (приоритетные). Пока в список основных факторов риска не включены некоторые важные факторы, связанные с воздействием возбудителей инфекционных заболеваний или с устойчивостью микроорганизмов к действию антибиотиков.  В настоящее время основное внимание уделяется широко распространенным в мире факторам риска, по которым имеются данные, позволяющие оценить степень их воздействия на население, и в отношении которых известны меры, направленные на сокращение их влияния. В настоящее время основное внимание уделяется широко распространенным в мире факторам риска, по которым имеются данные, позволяющие оценить степень их воздействия на население, и в отношении которых известны меры, направленные на сокращение их влияния.Пять главных факторов риска (пониженная масса тела у детей, небезопасный секс, употребление алкоголя, непригодная для питья вода и низкий уровень санитарии и гигиены, а также повышенный уровень артериального давления), отвечают за одну четверть всех случаев смерти в мире, а также одну пятую всех потерь по DALY. Сокращение воздействия этих факторов риска могло бы привести к росту продолжительности жизни во всем мире почти на 5 лет.[2] Восемь факторов риска (употребление алкоголя, употребление табака, повышенный уровень артериального давления, высокий индекс массы тела, повышенный уровень холестерина в крови, и повышенный уровень сахара крови, недостаточное потребление фруктов и овощей и недостаточная физическая активность) предположительно связаны с 61 % случаев смерти от сердечно-сосудистых заболеваний.  На все эти факторы риска в совокупности приходится более трех четвертей случаев заболевания ишемической болезнью сердца, которая является ведущей причиной смерти во всем мире. На все эти факторы риска в совокупности приходится более трех четвертей случаев заболевания ишемической болезнью сердца, которая является ведущей причиной смерти во всем мире.Хотя эти основные факторы риска по большей части характерны для стран с высоким уровнем дохода, более 84% от общего глобального бремени болезней, причиной которого они являются, приходится на страны с низким и средним уровнем дохода. Сокращение степени воздействия этих восьми факторов риска привело бы к увеличению глобальной продолжительности жизни почти на 5 лет. Ежегодно в мире умирает около 10 миллионов детей, в основном в странах с низким и средним уровнем дохода. По оценкам, 39% этих смертей (4 миллиона) были вызваны недостатком пищевых микроэлементов, пониженной массой тела, неполноценным грудным вскармливанием и предотвратимыми рисками, обусловленными состоянием окружающей среды. Большинство из этих предотвратимых случаев смерти произошли в африканских странах (39%) и странах Юго-Восточной Азии (43%).  Девять поведенческих факторов риска и факторов риска, обусловленных состоянием окружающей среды, вкупе с семью видами инфекций, являются причиной 45% случаев смерти от рака во всем мире. Для некоторых конкретных форм рака эта доля выше: к примеру, только одно табакокурение лежит в основе 71% случаев смерти от рака легкого во всем мире. Употребление табака вызывает 18% смертей в странах с высоким уровнем дохода. Риски для здоровья подвержены трансформации: благодаря успехам в борьбе с инфекционными заболеваниями наблюдается рост продолжительности жизни и увеличение популяции пожилых людей, в то же время изменяется характер и уровень физической активности и питания, употребления алкоголя и табака у населения в целом. Страны с низким и средним уровнем дохода в настоящее время несут двойное бремя болезней вследствие увеличения числа хронических неинфекционных заболеваний, с одной стороны, и инфекционных болезней, которые традиционно поражают бедные слои населения, с другой. Понимание роли факторов риска имеет важное значение для разработки четких и эффективных стратегий, направленных на улучшение здоровья во всем мире.  В качестве главных поведенческих, физиологических и обусловленных состоянием окружающей среды факторов риска выбираются факторы, широко распространенные в мире, по которым имеются данные для оценки воздействия на население и исходов, и в отношении которых потенциально существуют возможные вмешательства. Кроме того, имеется множество других рисков для здоровья населения, например, факторы риска, связанные с возбудителями инфекционных болезней или с устойчивостью микроорганизмов к действию антибиотиков. Многие заболевания вызываются несколькими факторами риска; отдельные факторы риска могут взаимодействовать, совместно влияя на совокупный риск заболевания. В результате, доли смертей или бремени болезней, обусловленных воздействием тех или иных конкретных факторов риска, обычно накладываются друг на друга, зачастую превышая в сумме 100%. Например, два фактора риска – курение и загрязнение атмосферного воздуха в городах – усиливают действие друг друга и вызывают рак легкого с большей вероятностью.  Традиционно большинство научных и медицинских ресурсов ориентировано на лечение. Однако понимание рисков для здоровья имеет решающее значение для профилактики заболеваний и травм и более эффективно в экономическом плане. Конкретное заболевание или травма зачастую является следствием влияния двух и более факторов риска, а это означает, что можно использовать несколько вмешательств для направленного воздействия на каждый из этих факторов. Например, инфекционный агент «Микобактерия туберкулеза» (Mycobacterium tuberculosis) является непосредственной причиной туберкулеза, однако проживание в многонаселенной квартире и плохое питание также увеличивают риск развития туберкулеза, что указывает на возможность нескольких путей предотвращения этого заболевания. В свою очередь, большинство факторов риска в той или иной степени связывают с развитием нескольких заболеваний и, таким образом, целенаправленное воздействие на эти факторы может сократить количество причин, обусловливающих целый ряд заболеваний.  Например, сокращение курения приведет к снижению смертности и уменьшит заболеваемость раком легкого, болезнями сердца, инсультами, хроническими респираторными и другими болезнями. Проведение количественной оценки воздействия факторов риска на возникновение заболевания дает возможность сделать обоснованный выбор наиболее эффективных вмешательств, направленных на улучшение здоровья во всем мире. Например, сокращение курения приведет к снижению смертности и уменьшит заболеваемость раком легкого, болезнями сердца, инсультами, хроническими респираторными и другими болезнями. Проведение количественной оценки воздействия факторов риска на возникновение заболевания дает возможность сделать обоснованный выбор наиболее эффективных вмешательств, направленных на улучшение здоровья во всем мире.Для проведения профилактики болезней и травм необходимо выявить причины их возникновения, чтобы затем воздействовать на них, то есть на те риски, которые лежат в их основе. В свою очередь, у каждого фактора риска имеются собственные причины, и многие факторы риска берут свое начало в ходе сложной временной последовательности событий, включающих социально-экономические факторы, местные условия, особенности окружающей среды и индивидуальное поведение. Цепь причинно-следственных связей предполагает возможность воздействия на ее различные звенья с целью профилактики. Как показано на примере с ишемической болезнью сердца (рис.  1), некоторые элементы этой цепи, такие как повышенный уровень артериального давления или высокий уровень холестерина крови, выступают в качестве непосредственных причин заболевания. В то время, как другие факторы риска, расположенные на более ранних этапах в цепи причинно-следственных связей, оказывают опосредованное воздействие на развитие ишемической болезни сердца. Такие факторы риска включают недостаточную физическую активность, употребление алкоголя, курение или избыточное потребление жиров. Наиболее опосредованным факторам риска, таким как уровень образования и дохода, отводится меньшая роль в цепи причинно-следственных связей развития заболевания. Однако изменение основных причин, скорее всего, будет способствовать усилению эффекта опосредованных факторов риска путем их влияния на непосредственные причины. Таким образом, воздействия на факторы риска потенциально могут привести к принципиальным и устойчивым улучшениям состояния здоровья. 1), некоторые элементы этой цепи, такие как повышенный уровень артериального давления или высокий уровень холестерина крови, выступают в качестве непосредственных причин заболевания. В то время, как другие факторы риска, расположенные на более ранних этапах в цепи причинно-следственных связей, оказывают опосредованное воздействие на развитие ишемической болезни сердца. Такие факторы риска включают недостаточную физическую активность, употребление алкоголя, курение или избыточное потребление жиров. Наиболее опосредованным факторам риска, таким как уровень образования и дохода, отводится меньшая роль в цепи причинно-следственных связей развития заболевания. Однако изменение основных причин, скорее всего, будет способствовать усилению эффекта опосредованных факторов риска путем их влияния на непосредственные причины. Таким образом, воздействия на факторы риска потенциально могут привести к принципиальным и устойчивым улучшениям состояния здоровья.
В дополнение к многочисленным точкам приложения вмешательств в цепи причинно-следственных связей существует еще много других способов работы с целевыми группами населения. Трансформация рисков Измерение воздействия риска Годы жизни, скорректированные на нетрудоспособность (DALY) Литература: Источник: журнал «Медицинская статистика и оргметодработа в учреждениях здравоохранения» N 4/2019.
О методике расчета DALY см. последний раздел статьи. Это обобщенные данные по всем странам. Понятно, что в развитых странах ситуация другая. Здесь следует учитывать, что часть людей из группы высокого риска из-за сложившихся социально-экономических условий и своих внутренних установок (установки практически не меняются, а значит и отношение к своему здоровью, образ жизни и поведение) не будет или будет участвовать в профилактических мероприятиях чисто номинально. Другими словами, профилактическая работа с этой категорией людей, скорее всего, будет неэффективна, поэтому концентрировать усилия следует в первую очередь на людей, подверженных позитивному влиянию. Тем не менее, часть отдельных профилактических мероприятий будет эффективна и для «проблемных» в этом плане групп людей. |
Пять основных факторов поддержания хорошего здоровья
Наступил Новый год, и у многих из нас есть цели сохранить хорошее здоровье. Итак, каковы наиболее важные факторы для достижения оптимального здоровья. Исследования показывают, что следующие пять факторов имеют наибольшее влияние на общее состояние здоровья и благополучия: 1) диета; 2) отдых; 3) упражнения; 4) осанка; 5) отказ от употребления алкоголя, наркотиков и табака. При самооценке своего положения с помощью этих пяти факторов выберите самую слабую область и начните с постановки целей для улучшения.Узнайте, как партнерство с Balanced Well-Being Healthcare может помочь вам улучшить ваше общее самочувствие.
Составьте цели диеты для поддержания хорошего здоровья
«История плохого питания и физической активности имеет кумулятивный эффект и способствовала возникновению серьезных проблем со здоровьем, связанных с питанием и физической активностью, с которыми сейчас сталкивается население США. Около половины всех взрослых американцев — 117 миллионов человек — страдают одним или несколькими хроническими заболеваниями, которые можно предотвратить, многие из которых связаны с некачественным питанием и недостаточной физической активностью.К ним относятся сердечно-сосудистые заболевания, высокое кровяное давление, диабет 2 типа, некоторые виды рака и плохое состояние костей », — сообщает Управление профилактики заболеваний и укрепления здоровья.
Питание имеет первостепенное значение в функциональном подходе «Сбалансированное благополучие» к поддержанию хорошего здоровья. Наш диетолог участвует во всех новых пакетах для пациентов, чтобы помочь согласовать диету с индивидуальными планами лечения. В дополнение к ее сотрудничеству в рамках пакета функциональной медицины, наш диетолог предлагает индивидуально разработанные планы лечения с учетом диеты, пищевых добавок и изменений образа жизни на основе результатов тестирования.
Отдых для улучшенного самочувствия
В наши дни отдых часто отходит на второй план, когда у нас мало времени, но те я, которыми вы жертвуете сейчас, могут вызвать у вас долгосрочные проблемы в будущем.
«Недостаток сна также связан с этими (ожирением, диабетом, сердечно-сосудистыми заболеваниями) и другими проблемами со здоровьем и считается важным фактором риска. Хотя ученые только начали определять связь между недостаточным сном и болезнями, большинство экспертов пришли к выводу, что получение достаточного количества качественного сна может быть столь же важным для здоровья и благополучия, как питание и упражнения », — говорит Harvard Health.
Некоторые люди пытаются высыпаться, но им мешает настоящее нарушение сна. Существует два основных типа нарушений сна: обструктивное апноэ во сне и центральное апноэ во сне.
Обструктивная разновидность — это наиболее распространенный тип нарушения сна. При обструктивном апноэ во сне верхние дыхательные пути, ведущие к легким, закупориваются в различных потенциальных точках. Эта обструкция может быть вызвана избытком ткани в дыхательных путях, например, ожирением, увеличенными миндалинами, очень большим языком, заложенностью носа и расслаблением мускулатуры дыхательных путей, разрушающейся во время сна.
Если вы подозреваете, что у вас может быть нарушение сна, проконсультируйтесь с экспертами в нашем офисе, чтобы выяснить, есть ли у вас заболевание и получить рекомендованное лечение.
Установление привычек к физическим упражнениям — основа для поддержания хорошего здоровья
Клиника Мэйо предлагает следующие семь причин, почему упражнения жизненно важны для поддержания хорошего здоровья:
- Контролирует вес
- Борется с состояниями здоровья и болезнями
- Улучшает настроение
- Повышает энергию
- Улучшает сон
- Поддерживает здоровую половую жизнь
- Это весело, общительно и снижает стресс
Перед тем, как начать тренировку, всегда важно проконсультироваться с врачом, чтобы убедиться, что вы готовы к определенным уровням / типам упражнений.
Какое количество упражнений рекомендуется? Департамент здравоохранения и социальных служб рекомендует не менее 150 минут в неделю умеренной аэробной активности или 75 минут в неделю интенсивной аэробной активности в неделю, или их комбинацию.
Не забывайте включать силовые тренировки для всех основных групп мышц не реже двух раз в неделю с использованием свободных весов, силовых тренажеров или упражнений с собственным весом.
Распределите свои занятия в течение недели.
Практикуйте правильную осанку
Когда думаешь о способах поддержания хорошего здоровья, люди, вероятно, не часто думают о позе.Однако мы должны! «Плохая осанка может увеличить нагрузку на определенные мышцы и суставы, вынуждая их переутомляться и вызывать утомление», — говорится в US News and World Report. Их исследования показывают, что плохая осанка может вызывать проблемы с утомляемостью, кровообращением, артритом, настроением, опорно-двигательной дисфункцией, болью в челюсти, снижением эффективности дыхания, головными болями, сексуальной функцией, а также болью в плечах и спине.
Ограничение употребления алкоголя и табака
Что считается нормальным в отношении употребления алкоголя? Согласно рекомендациям по питанию для американцев, опубликованным в отчетах Центров по контролю и развитию заболеваний, умеренное употребление алкоголя определяется как до 1 порции в день для женщин и до 2 порций в день для мужчин.
Диетические рекомендации рекомендуют, чтобы следующие люди НЕ употребляли алкоголь ни по какой причине:
- Лица моложе 21 года.
- Если вы беременны или планируете беременность.
- Если вы ведете машину, планируете водить машину или участвуете в других действиях, требующих навыков, координации и внимательности.
- Если вы принимаете определенные рецептурные или отпускаемые без рецепта лекарства, которые могут взаимодействовать с алкоголем.
- Если вы страдаете определенными заболеваниями.
- Если вы выздоравливаете от алкоголизма или не можете контролировать количество выпитого.
CDC также настоятельно рекомендует воздерживаться от курения и употребления табака. «Курение приводит к болезням и инвалидности и вредит почти каждому органу тела. Более 16 миллионов американцев живут с болезнью, вызванной курением ».
К серьезным заболеваниям, связанным с курением, относятся: рак, болезни сердца, инсульт, болезни легких, диабет и хроническая обструктивная болезнь легких (ХОБЛ), включая эмфизему и хронический бронхит.Курение также увеличивает риск туберкулеза, некоторых заболеваний глаз и проблем иммунной системы, включая ревматоидный артрит.
«Пассивное курение является причиной примерно 41 000 случаев смерти некурящих взрослых и 400 случаев смерти младенцев ежегодно. Пассивное курение вызывает у взрослых инсульт, рак легких и ишемическую болезнь сердца. Дети, подвергающиеся воздействию пассивного курения, подвержены повышенному риску синдрома внезапной детской смерти, острых респираторных инфекций, заболеваний среднего уха, более тяжелой астмы, респираторных симптомов и замедления роста легких.”
Позвоните на консультацию сегодня для поддержания хорошего здоровья
Научиться применять эти советы для поддержания хорошего здоровья стало проще, если нанять тренера по сбалансированному здоровью. Это может означать разницу между так называемыми «диетами йо-йо» и долгосрочным здоровьем, энергичным образом жизни, эмоциональным и физическим благополучием, которого вы заслуживаете. Мы можем предоставить вам инструменты, которые позволят вам быть по-настоящему «бесплатными» на всю жизнь!
Позвоните нам сегодня по телефону 970-631-8286, чтобы узнать больше!
Факторы, влияющие на состояние здоровья — Улучшение прогнозов затрат на здравоохранение для населения Medicare
В этой главе рассматриваются некоторые факторы, влияющие на состояние здоровья, которые влияют на здоровье
расходы на медицинское обслуживание среди населения Medicare.Презентации семинара охватили три
такие факторы, которые, как показывают исследования, важно учитывать при проектировании будущего
Расходы на Medicare:
ЗДРАВООХРАНЕНИЕ ПОСЛЕДСТВИЯ ОЖИРЕНИЯ
Джастин Трогдон (RTI International) описал текущие затраты на ожирение с точки зрения
результаты в отношении здоровья и расходы среди населения Medicare, представляя
оценки поперечного сечения, продолжительности жизни и последних тенденций. Он также рассмотрел различные
типы стратегий, которые использовали разработчики моделей для оценки затрат и прогнозирования
будущее, как с точки зрения распространенности ожирения, так и его последствий для здоровья, а также с точки зрения того, как ожирение
влияет на прогнозы расходов Medicare.
Последствия ожирения для здоровья
Ожирение привлекает внимание исследователей и политиков. Это связано с
повышенный риск многих хронических состояний, таких как гипертония, высокий
холестерин, сердечно-сосудистые заболевания и рак, среди прочего. Влияние ожирения
почти все основные системы в организме. Само по себе это результат нескольких
различные поведенческие и политические решения; это также вход в хронические
болезнь.
Улучшенное лечение многих состояний, связанных с ожирением, означает, что:
в каком-то смысле тучный человек в 2010 году «здоровее»
чем тучный человек в 1950 или, возможно, даже в 1980 году.Это хорошо от
с точки зрения заболеваемости и состояния здоровья, но такие улучшения были
часто достигается за счет увеличения затрат на здравоохранение. Статины для снижения холестерина и
другие препараты, например, для снижения артериального давления, стоят недешево. Также улучшено
лечение может привести или не привести к серьезным изменениям в состоянии здоровья, например:
смертность.
Потерянных лет жизни
Укорачивает ли ожирение продолжительность жизни? Трогдон подвел итоги исследований, которые он и
коллеги провели подсчет потерянных лет жизни, связанных с
ожирение с использованием таблиц дожития по весовым категориям 1 и статус курения.Они обнаружили, что избыточный вес и умеренная
ожирение (ожирение I) не укорачивает жизнь человеку. Тяжелое ожирение
(ожирение II и III степени) сокращает жизнь человека на годы. В 65 лет
типичный возраст, в котором люди вступают в программу Medicare, будучи страдающими ожирением II
(около 40 фунтов лишнего веса) ассоциируется с потерей 3 лет жизни для белых,
будучи страдающим ожирением III (чуть более 100 фунтов лишним весом),
связано с потерей от 4 до 6 лет жизни вне зависимости от пола и расы (Finkelstein et al., 2009a).
Эти данные показывают, что, хотя частота хронических состояний, таких как
диабет и гипертония чаще встречаются у тучных людей, у них нет
обязательно переводить на более короткую продолжительность жизни.
Расходы на здравоохранение при ожирении
Насколько ожирение увеличивает расходы на здравоохранение в данный момент времени? К
Ответить на этот вопрос Трогдон сообщил о результатах недавно опубликованного
обновление национальных оценок годовых медицинских расходов, связанных с ожирением
(Финкельштейн и др.,
2009b). Сравнение получателя Medicare, страдающего ожирением, с тем, кто не страдает ожирением.
ожирением и контролем других различий между этими двумя группами, Трогдон
и коллеги подсчитали, что ожирение увеличивает расходы на Medicare на душу населения.
примерно на 1723 доллара в год.Эти доллары, по большей части, идут в
лечение всех хронических заболеваний, с которыми связано ожирение, а не
просто прямое лечение ожирения. Эта оценка означает, что ежегодный медицинский
бремя ожирения составляет почти 8,5% от общих годовых расходов Medicare.
Если оценка 8,5%, полученная с использованием данных о медицинских расходах
Панельное обследование (MEPS) применяется ко всем национальным расходам на здравоохранение.
счетов, если предположить, что институционализированное население имеет аналогичную долю
медицинские расходы на ожирение, расходы на Medicare, связанные с
ожирение может достигать 85 миллиардов долларов в год в долларах 2008 года.
Еще один способ взглянуть на стоимость ожирения — это задать вопрос: как медицинские
затраты на уход, связанные с ожирением, меняются в течение жизни? Этот вопрос указывает на
важность предотвращения ожирения для населения Medicare. Используя жизнь
таблицы, описанные выше вместе с данными MEPS, Трогдон и его коллеги оценили
оценка затрат на ожирение на протяжении всей жизни с поправкой на выживаемость (Finkelstein et al., 2008). Один из основных
выводы в результате этой работы таковы, что по сравнению с частными
страхового рынка, у Medicare потенциально есть больший стимул для предотвращения
ожирение, потому что связанные с ним затраты близки к своему пику примерно в возрасте
участие в программе Medicare (возраст от 60 до 65 лет).Что это значит для частного
страховой рынок заключается в том, что часто основные расходы, связанные с ожирением, маловероятны.
это проблема. Вероятность того, что потенциальная когорта сотрудников все еще будет
в списках медицинского страхования компании через 5 лет может быть
относительно низко.
Торп и его коллеги (2004)
изучили последние тенденции в расходах на лечение ожирения. Чтобы ответить на
вопрос о том, насколько увеличились расходы на медицинское обслуживание за последние 10
до 20 лет из-за ожирения, они оценили медицинские расходы и
расходы на здравоохранение, связанные с ожирением, в 1987 и 2001 годах.Они обнаружили, что
расходы, связанные с ожирением, увеличили расходы на медицинское обслуживание на душу населения примерно на
300 долларов, что составляет около 27 процентов прироста на душу населения.
расходы на медицинское обслуживание в период с 1987 по 2001 год. Этот процент был относительно
стабильный в течение последних 5-6 лет.
Прогнозирование распространенности ожирения в будущем
В настоящее время ожирение имеет важное значение для программы Medicare с точки зрения затрат,
как на ежегодной основе, так и по мере возраста каждой когорты участников программы Medicare
через систему.Ожирение в значительной степени способствовало росту медицинского обслуживания
расходы.
В настоящее время распространенность ожирения среди взрослого населения составляет около 30 процентов.
Что произойдет с распространением ожирения в будущем?
Это гораздо более сложный вопрос. В отличие от прогнозов расходов на здравоохранение,
Распространенность ожирения имеет естественный предел — 100 процентов. Модели, которые
просто спроецируйте последние тенденции в будущее, чтобы предсказать, что все будут
ожирение, и это просто вопрос того, когда. Это не кажется наиболее вероятным
возникновение, но нужно думать о том, когда и как эти тенденции повернутся
вокруг.
В последнее время было предпринято несколько попыток спрогнозировать распространенность ожирения, но ни одна из них не
специально для Medicare. Например, в Калифорнии показатели ожирения, по прогнозам, будут
увеличение с 24 до 35 процентов взрослого населения в период с 2010 по 2020 годы
(van Meijgaard et al.,
2009 г.). На национальном уровне существуют и другие оценки, которые
издается за последние 2–3 года. Прогнозируемая распространенность ожирения у
2020 год оценивается примерно в 42 процента (Ruhm, 2007) и 44 или 45 процентов (Wang et al., 2008). Это количество
примерно на 10-15 процентных пунктов распространенности ожирения, что является
дополнительное увеличение на 50 процентов по сравнению с текущим уровнем.
Торп в недавно выпущенном отчете (2009 г.) также спрогнозировал оценочную
распространенности ожирения в период с 2008 по 2018 год. Его средние оценки
показатели распространенности за 10-летний период также составляют от 42 до 44 процентов от
взрослое население. Прогнозирование затрат, связанных с ожирением, на 10-летний период
Используя экстраполяцию, он обнаружил, что здравоохранение, связанное с ожирением,
расходы могут варьироваться от 864 долларов на душу населения в Колорадо до
1906 долларов в Оклахоме.Следует отметить, что это общие, а не
Затраты, специфичные для Medicare. Общие расходы на здравоохранение, связанные с ожирением, в
США, согласно прогнозам, вырастет с 79 миллиардов долларов в 2008 году до
344 миллиарда долларов в 2018 году. Если вы хотите экстраполировать прошлые тенденции
вперед, эти оценки предполагают, что Соединенные Штаты могут быть
более высокая распространенность ожирения и увеличение затрат в будущем.
Факторы, влияющие на уровень ожирения в будущем
Большинство прогнозов ожирения, как по распространенности, так и по стоимости, являются экстраполяцией
прошлые тенденции.Даже когда используется модель микросимуляции, все равно остается
предположение о прошлых тенденциях продолжается. Является ли это разумным предположением
будет зависеть от политических и технологических изменений в поставках продуктов питания и медицинских
системы медицинской помощи или и то, и другое, все из которых будут влиять на будущее ожирения в большей степени.
следующие несколько лет.
Изменения в продовольственной системе включают политику в отношении цен на продукты питания, налогов, субсидирования определенных
продукты, требования к маркировке и правила питания, такие как запрет на трансжиры. В
вопрос: есть ли структурные изменения в некоторых из этих основных
политики, как это повлияет на показатели распространенности ожирения? Простая экстраполяция
не собирается отвечать на этот вопрос.
Изменения в системе медицинского обслуживания могут изменить уровень распространенности ожирения.
Однако такие изменения не обязательно замедлят рост ожирения.
распространенность — некоторые изменения могут действительно ускорить их. Некоторый
примерами являются технологии лечения ожирения с помощью хирургии и бандажей, несколько
рецептурные препараты, специально предназначенные для контроля веса, которые проходят тестирование на
федеральное одобрение и даже некоторые технологические достижения, которые позволили бы лечить
сопутствующие заболевания ожирения. Это может иметь поведенческие последствия для стимулов для
люди, чтобы контролировать свой вес.Например, если это относительно дешево для
человек, которого нужно лечить от гипертонии и холестерина, просто принимая таблетку,
меньше стимулов беспокоиться о весе и диете. Эти
поведенческие последствия будут иметь значение, особенно для Medicare, когда все
начинают приходить затраты, связанные с ожирением.
Трогдон завершил свое выступление, заявив, что, исходя из текущих знаний,
вполне вероятно, что в следующие 10 лет ожирение продолжится.
или 20 лет.
СОЦИАЛЬНО-ЭКОНОМИЧЕСКОЕ ПОЛОЖЕНИЕ И ЗДОРОВЬЕ ПОВЕДЕНИЕ КАК ФАКТОРЫ МЕДИЦИНСКОЙ ПОМОЩИ
РАСХОДЫ
Эйлин Кримминс (Университет Южной Калифорнии) открыла свою презентацию
наблюдение, что социально-экономический статус (СЭП) является фундаментальной причиной здоровья
различия в населении. Соединенные Штаты — это общество имущих и
неимущие. Между этими двумя группами существуют большие различия, и SES
распределение населения связано с состоянием здоровья людей.
Социально-экономические различия в состоянии здоровья существуют во всем мире; они имеют тенденцию быть больше
в США, чем в других странах.Они вездесущи по географии,
и они также присутствовали с течением времени.
Некоторые различия в показателях здоровья по SES были относительно стабильными с течением времени.
Люди с более низким SES — низким уровнем образования или низким доходом или низким уровнем дохода.
род занятий — хуже здоровье почти по всем показателям здоровья. Они имеют
больше болезней, индикаторы физиологического риска, инвалидности, а также физических и когнитивных
проблемы с функционированием. Социально-экономический статус сам по себе является фундаментальной причиной
проблем со здоровьем, которые воздействуют на здоровье через множество механизмов.Может
влиять на результаты в отношении здоровья через поведение, знания и навыки, связанные со здоровьем
полученные через образование, а также способность использовать доход и богатство для покупки
вещи, влияющие на здоровье. Люди с более высокими доходами с большей вероятностью получат доступ
на медицинское обслуживание, постоянный поставщик медицинских услуг и медицинское страхование.
Социально-психологические различия, различия в депрессии и стрессе и здоровье
доступ к медицинской помощи влияет на здоровье. Таким образом, результаты для здоровья различаются в зависимости от СЭС, и эти
различия влияют на различия в расходах на здравоохранение.
В модели использования услуг здравоохранения включение таких показателей здоровья, как
инвалидность и болезни, как правило, устраняют или значительно снижают эффект СЭС
переменные. Стоимость — еще одна проблема, потому что на стоимость влияет географическое положение.
местоположение и характеристики среды, в которой живет человек, а не
просто характеристики личности. В значительной степени большинство
различия в затратах для людей с разными СЭС связаны с наблюдаемым здоровьем
различия или разные места, где они получают помощь.
Включение SES в модели прогнозов
Есть ли способ учесть SES для более точного прогнозирования затрат? Для
Например, меняются уровни образования населения или меняется набор
различия внутри населения, то, что необходимо включить в
модели, чтобы делать более точные прогнозы?
Crimmins представила результаты исследования, чтобы показать значимость различий в SES
в результатах для здоровья. Используя данные исследования Health and Retirement Study (HRS), Banks et al. (2006)
рассмотрели распространенность набора болезней по трем уровням
образование — низкое, среднее и высокое — среди неиспаноязычных
белые в возрасте 55–64 лет.При проблемах с сердцем, гипертонии, инсульте,
диабет, хронические заболевания легких, сердечный приступ и все эти состояния
в совокупности более низкий образовательный статус был связан с более высокой распространенностью.
Эта ассоциация распространяется на все виды измеряемых рисков. Используя данные из
Национальное обследование здоровья и питания (NHANES) за период
2001–2006, Карламангла и его коллеги (без даты) изучили SES
различия в метаболическом синдроме и 10-летнем глобальном риске хронических сердечных заболеваний
и обнаружил гораздо более высокую распространенность плохих результатов среди людей с низким СЭС.С точки зрения
факторов риска, данные HRS о доле людей в возрасте 50 лет и старше
страдающих ожирением, курильщиков и алкоголиков по уровню образования
что у тех, кто находится на самом высоком образовательном уровне, наименьшее количество факторов риска
а на самом низком уровне образования было больше всего.
SES Различия в показателях здоровья и возрасте
Нет никаких сомнений в том, что среди людей отмечается более высокий уровень плохого здоровья
с низким СЭС; однако эти различия зависят от возраста.Возраст начала
ухудшение здоровья варьируется в зависимости от СЭС; проблемы возникают раньше среди
с низким СЭС. Максимальная разница у пожилых людей.
возраст; в очень старом возрасте они исчезают или уменьшаются, по крайней мере частично
из-за смертности.
Один из наиболее важных моментов, который выходит из будущего RAND.
Модель пожилого человека (FEM) заключается в том, что люди, доживающие до старости, отличаются от
те, кто не выживает. Люди с относительно высоким СЭС выживают дольше и
люди с лучшим здоровьем живут дольше; люди с низким СЭС и люди с
плохое здоровье не выживает так долго.Это ключ к размышлениям о том, как
нужно включать изменения с течением времени в модель, которая проецирует
расходы на уход. В целях моделирования нужно подумать о сроках
аспект и аспект эффекта жизненного цикла, а не просто смотреть на
распространенность и моделирование ее вперед.
События, связанные со здоровьем, связаны с возрастом; для большинства проблем со здоровьем в возрасте
Право на участие в программе Medicare, люди с низким SES будут иметь больше проблем со здоровьем
но более короткая ожидаемая продолжительность жизни. Crimmins заметил, что жизнь
ожидаемая продолжительность жизни в 60 лет для людей с низким, средним и высоким СЭС показывает
разница около 5 лет.Чтобы понять различия в состоянии здоровья и
их способность изменять общие затраты, необходимо выяснить, как долго люди
в разных группах СЭС живут, сколько лет этой жизни потрачено
нездоровой по множеству определений и ценой нездорового года.
Необходимо определить затраты, чтобы понять, как технологии и политика будут
изменить возраст наступления состояния здоровья, продолжительность выживания с
условий и общей продолжительности жизни.
SES и ожидаемая продолжительность здоровой жизни
Данные из различных источников показывают, что социальные и экономические различия в состоянии здоровья
и смертность приводят к большему количеству лет плохого здоровья, меньшему количеству лет здорового
жизни и более низкой продолжительности жизни в целом для людей с низким статусом СЭС.Эти различия возникают из-за более раннего возникновения проблем со здоровьем.
и более высокая смертность. Влияние этого процесса ухудшения здоровья на
Дифференциальное здоровье населения зависит от того, на каком этапе
ухудшение происходит изменение. Увеличение средней продолжительности жизни может
относительно мало изменилось в распределении здоровья населения. Если
здоровый и нездоровый образ жизни увеличиваются одновременно, население
здоровье может вообще не сильно измениться. В то же время длина
здоровая жизнь человека может увеличиться.
Crimmins объяснила, что изменения в характеристиках здоровья населения и
характеристики жизненного цикла людей могут быть разными, и они имеют тенденцию к
путаются, когда люди думают об улучшении здоровья населения. Для
Например, снижение смертности от болезней сердца может увеличить распространенность
порок сердца у населения, а также его издержки. Распространенность
болезнь в популяции может увеличиваться из-за успеха в удлинении
продолжительность жизни людей с заболеваниями.
Для улучшения здоровья населения необходимо отложить
возраст возникновения заболеваний и сокращение времени возникновения проблем со здоровьем.Этого еще не произошло; вместо этого время с состоянием здоровья
было увеличено. Это одна из причин, по которой важно думать о
годы в условиях и годы в хорошем здоровье.
Тенденции в области здравоохранения
Заболеваемость и распространенность заболеваний среди населения
выросла. В большинстве случаев распространенность заболевания увеличилась из-за
снижение смертности с незначительным изменением или отсутствием изменений в заболеваемости или скорости
начало болезни. Диабет может быть другим случаем, потому что скорость его появления
выросла.На изменения при каждой болезни нужно смотреть по-разному. В
распространенность диагностированных факторов риска, таких как гипертония и высокий уровень холестерина,
возрос. Тем не менее, инвалидность среди пожилого населения снизилась; физический и
когнитивные функции и работоспособность улучшились. Хотя для некоторых
люди, у которых есть болезнь, прогрессирование до инвалидности или смерти
затянулось, не устранены основные заболевания.
Повышение уровня образования со временем стало основным фактором улучшения здоровья,
в первую очередь в области инвалидности.Ряд недавних работ существенно
объяснил, что по крайней мере 50 процентов снижения инвалидности связано с изменением
образовательный состав населения (см., например, Freedman, Martin, 1999; Schoeni, Freedman, and Martin, 2008). Это означает
что процессы здоровья не изменились среди населения, но что
состав населения изменился, больше людей в лучшую сторону
образованная группа. В долгосрочной перспективе это стало важным фактором в
увеличение продолжительности жизни. Однако неясно, будет ли этот фактор
продолжать работать таким же образом в будущем, потому что в последние годы
рост образования в старшем возрасте (60–69) начинает замедляться
среди более молодого населения (возраст 50–59 лет).
Crimmins и его коллеги обнаружили, что за 10-летний период 1997–2007 гг.
количество нетрудоспособных и ограниченных в трудоспособности людей
в возрасте 60 лет снизились (Рейнольдс и
Crimmins, 2009). Повышение уровня образования стало движущей силой для улучшения
инвалидность. В целом, различия SES не сильно менялись за длительные периоды.
времени, но со временем более образованное население составляет больше
процент от общей численности населения. Есть также некоторые свидетельства расширения
Различия в смертности от СЭС в последние годы, которые могут быть краткосрочными или краткосрочными.
долгосрочный тренд (Jemal et al.,
2008 г.). Это одна из причин, почему важно понимать изменения в
как СЭС связано с результатами для здоровья, потому что теперь существует большая разница
между низшей и высшей группами СЭС. Если бы самая низкая группа была
изменится, чтобы быть похожей на высшую группу, было бы существенное увеличение
количество людей, которые должны будут быть покрыты Medicare, увеличивая
расходы на здравоохранение для всего населения.
Таким образом, Crimmins подчеркнула, что важной национальной целью является сокращение
различия в состоянии здоровья.Снижение разницы в смертности и сокращение
различия в возрасте в начале болезни могут иметь разные последствия для населения
здоровье. Необходимо гораздо больше подробностей о процессах изменения здоровья, чтобы лучше
понять, что лежит в основе наблюдаемых различий в популяции
распространенность проблем со здоровьем.
Микромоделирование может использоваться для решения этих процессов. Это не значит
должен включать моделирование изменений состояния здоровья в основные национальные
проекционные модели. Тем не менее, чтобы понять роль данного фактора для здоровья
статуса, необходима микросимуляция всех задействованных процессов, и тем более
подробное моделирование, тем больше можно понять процессы.
Наконец, Crimmins заметила, что кое-что известно об изменении когорт в SES,
но это исследование опирается на перекрестные данные с привязкой ко времени, а не на
данные когорты. Очевидно, что необходимо больше информации о здоровье на протяжении всей жизни.
обстоятельства, чтобы понять изменения в результатах для здоровья. Сегодня многие болезни
продолжительность жизни 20, 30 или 40 лет при длительном лечении. Наступление
факторы риска и лечение можно начинать очень рано. Например,
последствия лечения от гипертонии или высокого холестерина в течение 30 или 40 лет
лет, с точки зрения смертности и сердечных приступов, не изучены.Чтобы
лучше понять будущие последствия характеристик когорты и
опыта, необходимо иметь больше моделей здоровья на протяжении всей жизни, а не
модели, основанные только на недавних данных поперечного сечения.
ИНВАЛИДНОСТЬ, ХРОНИЧЕСКИЕ БОЛЕЗНИ И РАСХОДЫ НА МЕДИЦИНУ
Джей Бхаттачарья (Стэнфордский университет) открыл свою презентацию двумя общими
наблюдения. Первой целью моделей прогнозирования расходов на здравоохранение является
чтобы предупредить Конгресс и других политиков о проблемах в ближайшие годы.А
Вторая и связанная с этим цель — ответить на контрфактические вопросы о том, что будет
произойдут, если различные события (например, развитие новых медицинских технологий)
должно произойти. Обе цели, но особенно вторая, требуют, чтобы прогноз
аппарат принимает теоретическую идею об основных движущих силах здоровья
расходы на уход. В своей презентации Бхаттачарья предложил развитие хронической
феномен болезней и конкурирующих рисков как теоретические идеи, определяющие здоровье
расходы на уход.Аппарат прогнозирования, основанный на этих идеях, хорош.
готовы ответить на противоречивые вопросы о влиянии изменений на здоровье
состояние будущих расходов на здравоохранение.
Бхаттачарья упомянул рабочий документ Уайта (2006 г., позже опубликованный в 2008 г.), в котором отмечалось замедление темпов роста
рост расходов на Medicare с 1997 по 2005 год по сравнению с предыдущими годами.
В документе объясняется это замедление новой перспективной системой оплаты больниц.
поставщики услуг по оказанию послеострой помощи и ограничениям роста выплат врачам.Если эти реформы удастся сохранить и расширить, то будущее финансирование
Medicare не была бы такой мрачной. Однако расходы на Medicare выросли более чем на 8%.
процентов, по сравнению с ростом общих расходов на здравоохранение на 4,4 процента
по всей стране, несмотря на продолжение платежных реформ. Когда с нетерпением жду
будущее, поэтому важно понимать лежащие в основе процессы, которые
увеличить расходы на здравоохранение.
Кен Мэнтон и его коллеги из Университета Дьюка в серии статей показали
что уровень инвалидности среди пожилых людей снижается с 1980-х годов и что
инвалидность является важным фактором затрат на здравоохранение.В своем анализе данных
из Национального исследования по долгосрочному уходу, Manton, XiLiang и Lamb (2006) обнаружили, что в 1982 г. 5,7%
пожилое население не могло выполнять инструментальную повседневную деятельность
(IADLs), тогда как в 2004 году эта доля составляла всего 2,4 процента. С исключением
распространенности тяжелой инвалидности (неспособность выполнять 3+
повседневной активности, ADL), аналогичный и даже более резкий спад наблюдался
наблюдается для ADL (Manton et al.,
2006 г.). Эти результаты показывают обратную тенденцию 1970-х годов, когда
распространенность инвалидности росла, а снижение ускорилось в 1980-х гг.
и 1990-е годы.В сочетании с увеличением ожидаемой продолжительности жизни это снижение дает
компрессия болезненности. Если эти тенденции к снижению инвалидности среди
пожилые люди продолжают, тогда расходы Medicare могут быть существенно ниже, чем
в настоящее время ожидается. Но сохранятся ли эти тенденции?
Бхаттачарья утверждал, что есть веские основания полагать, что тенденция к
уменьшение инвалидности не будет продолжено. Он и его коллеги обнаружили, что
нетрудоспособность возрастает среди населения моложе 65 лет (Lakdawalla, Bhattacharya, and Goldman, 2004).Их
анализ данных Национального опроса о состоянии здоровья (NHIS) по инвалидности
распространенность в 1982–1996 гг. повторила выводы Мантона и его коллег из
снижение инвалидности среди пожилых людей. В то же время они обнаружили, что моложе
популяции в возрасте 50–59, 40–49 и 30–39 лет были
испытывают значительное увеличение инвалидности.
Что вызвало изменение распространенности инвалидности среди пожилых людей? Было ли это хроническим
профилактика болезни? Или это было лучшее лечение хронических заболеваний, таких как
наличие прорывных технологий и вспомогательных устройств? Или это было больше
образованные люди? Какой из этих факторов был важнее?
Он объяснил, что хронические заболевания имеют прямое отношение к политике.Хронически больные
с большей вероятностью станут инвалидами. Выбор политики для концентрации ресурсов:
между снижением распространенности хронических заболеваний или, если люди хронически
заболели, не давая им развить инвалидность. Понимание, какие из этих
подходы сыграли важную роль в улучшении тенденций инвалидности в прошлом.
поэтому может сообщить, что можно ожидать в будущем.
Взгляд на всю жизнь имеет важное значение для понимания последствий для медицинской помощи
Расходы.Например, снижение распространенности хронических заболеваний приведет к
снизить распространенность инвалидности и привести к снижению связанных с ней медицинских
расходы в год. Но более долгая жизнь может привести к большим расходам. Цены
выше для профилактики, что отчасти дороже, потому что никто не знает
кто заболеет. Напротив, ведение хронических заболеваний приводит к
снижение распространенности инвалидности среди хронических больных, но возрастает
расходы на вспомогательные технологии.
Инвалидность, выживаемость и медицинские расходы
Бхаттачарья затем описал взаимосвязь между инвалидностью, выживаемостью и
расходы на медицинское обслуживание (Bhattacharya, Garber, and MaCurdy, 2010). Он и его коллеги
проанализировал данные, собранные ежегодно с 1992 по 2003 год в Medicare Current
Опрос бенефициаров для людей в возрасте 65 лет и старше с ограниченными возможностями и без них.
Они связали эти данные с административными записями Medicare для всестороннего
меры всех расходов на медицинское обслуживание, кроме рецептурных лекарств.Они нашли
что на выживание человека с ограниченными возможностями влияет возраст (65, 75 или
85) при наступлении инвалидности. Затраты на медицинское обслуживание пожилых людей с
инвалидности значительно больше, чем без инвалидности, что увеличивает
пожизненные расходы на Medicare. Тем не менее, у пожилых людей с ограниченными возможностями смертность выше.
ставки, которые снизят пожизненные расходы Medicare. Сроки
поэтому наступление инвалидности имеет большое влияние на выживаемость, а также на Medicare.
Расходы.
Инвалидность и хронические заболевания
Распространенность инвалидности можно разделить на две части: одна часть связана с
хронически больное население и вторая часть, связанная с
нехронически больное население.Изменения в распространенности инвалидности среди
хронически больных можно разделить на две части: изменения инвалидности
распространенность среди хронических больных и изменение распространенности хронических заболеваний.
болезнь (Аранович и др.,
2009 г.). Бхаттачарья, однако, предупреждал, что болезнь за болезнью
разложение может дважды подсчитать людей с множественными хроническими заболеваниями, что приводит к
переоценивать важность хронических состояний в объяснении
тенденции инвалидности. Он утверждал, что оценки его исследовательской группы
поправьте на этот двойной учет для наиболее распространенных хронических заболеваний.
В своем анализе данных NHIS Аронович и его коллеги сочли наиболее
общие хронические заболевания, поражающие пожилые люди: артрит, хронический
обструктивная болезнь легких, диабет, гипертония, сердечные заболевания, инсульт и
ожирение. Они обнаружили, что на основе данных NHIS, за исключением избыточного веса и
ожирение (которое резко возросло), показатели распространенности хронических заболеваний остались
в основном примерно такой же или улучшенный между 1982 и 1996 годами и, следовательно, не
вносят существенный вклад в снижение инвалидности пожилых людей за этот период.Например, в 1999 г. на 10 000 пожилых людей приходилось меньше людей с артритом.
человек, чем было в 1982 году. Аналогичным образом, показатели распространенности
гипертония и сердечные заболевания были ниже в 1999 году, чем в 1982 году.
рост распространенности ожирения за этот период, если этому не будет противодействовать какой-либо другой
фактор, привел бы к росту инвалидности среди пожилого населения.
В отличие от общей распространенности хронических заболеваний, распространенность инвалидности среди
состояние хронически больных пожилых людей значительно улучшилось в период с 1982 по 1999 гг.Этот
снижение более чем противодействовало увеличению инвалидности из-за увеличения
распространенности ожирения и привели к общему снижению инвалидности, наблюдаемому в
пожилое население. Достижения в области медицинских технологий сыграли важную роль в
управление и снижение инвалидности среди пожилых людей. Например, новый
фармацевтические продукты, которые контролируют развитие артрита, уменьшают боль
облегчения и операции по замене суставов помогли снизить инвалидность. Так же,
более интенсивное медикаментозное и хирургическое лечение сердечных заболеваний, сокращение курения
ставки, новые портативные дополнительные кислородные баллоны и специализированные легочные
реабилитационные центры могли способствовать снижению инвалидности.
Насколько общие тенденции инвалидности связаны с преобладанием
хроническое заболевание и насколько это связано с распространенностью инвалидности
обусловлено хроническим заболеванием? Анализ Бхаттачарьи и его коллег
предполагает, что снижение инвалидности среди пожилых людей в основном происходит не из-за
улучшения в первичной профилактике хронических заболеваний, а скорее в предотвращении
инвалидность среди хронических больных. Снижение инвалидности среди
у хронически больных есть IADLs.Такие спады, которые часто связаны с
покупка дорогих вспомогательных устройств, может привести к более высокой стоимости Medicare
Расходы.
Инвалидность и хронические заболевания среди молодого населения
Молодое население говорит о другом. Бхаттачарья и его коллеги использовали
те же методы, которые они использовали для пожилых людей для разложения тенденций инвалидности
среди молодого населения (Bhattacharya, Chowdhry, and Lakdawalla, 2008). Они обнаружили, что
в период с 1984 по 1996 год распространенность инвалидности среди людей в возрасте до 65 лет составляла
увеличилась, что резко контрастирует со снижением распространенности инвалидности среди
пожилые люди за этот период.Около половины этого увеличения инвалидности было
объясняется распространенностью хронических заболеваний, многие из которых, в свою очередь,
связано с ожирением. Остальное было связано с увеличением скорости
инвалидность среди хронических больных, в том числе людей с гипертонией или
хроническое обструктивное заболевание легких. Среди лиц, не страдающих хроническим заболеванием, инвалидность
ставки действительно упали. Главный вывод из этой работы заключается в том, что младший
население не становится здоровее. Усилия по профилактике инвалидности, если они
для достижения успеха, следует сосредоточить внимание на сокращении распространенности ожирения и
ограничение инвалидности среди хронически больных людей.
Прогнозирование будущих расходов на Medicare
Каким будет состояние здоровья населения через 30 лет и как
повлияют ли на это медицинские технологии? Какое влияние это окажет на
расходы на медицинское обслуживание?
Бхаттачарья обратился к прогнозам RAND FEM, отметив, что модель
идеально подходит для ответов на подобные вопросы. Метод конечных элементов теоретически ориентирован
к хроническим заболеваниям и затратам на здравоохранение, и был использован для рассмотрения трех
профилактические мероприятия в этом контексте — отказ от курения, ожирение
контроль и профилактика диабета — чтобы спрогнозировать экономию затрат на
Medicare.Он также включает информацию об инвалидности. Исследователи обнаружили, что
инвалидность среди пожилых людей резко снизилась в период с 1982 по 1999 год, как и
выводы, отмеченные выше. Профилактика инвалидности среди хронических больных
сыграли важную роль в упадке; первичная профилактика хронических заболеваний
было менее важно.
Среди более молодого населения инвалидность увеличилась за тот же период. Выше
распространенность ожирения и более высокий уровень инвалидности среди хронических больных
способствовал увеличению.Следовательно, будущие расходы Medicare не могут
значительно снизятся, даже если в будущем уровень инвалидности снизится.
Бхаттачарья пришел к выводу, что инвалидность является основным фактором затрат на здравоохранение.
но устранение этого не обязательно является основным способом улучшения здоровья в будущем.
расходы на население Medicare. Также первичная профилактика заболеваний
при прогнозировании будущих расходов на здравоохранение это не приведет к существенной экономии средств. Предотвращение
инвалидность, тем не менее, может быть правильным поступком, поскольку она позволит людям
жить в состоянии без инвалидности дольше и улучшать качество
жизнь.
ОБСУЖДЕНИЕ
Несколько участников выразили свои взгляды на различные вопросы, вытекающие из
презентации. Большая часть дискуссии была посвящена измерению социально-экономического статуса.
в моделировании, прогнозировании затрат на лечение и данных для улучшения здоровья
смета расходов на уход.
Измерение социально-экономического статуса в моделировании
Ссылаясь на дискуссию Crimmins о социально-экономическом статусе, в которой основное внимание уделялось
главным образом об образовании и ее заявлении о том, что не имеет большого значения,
SES оценивается по образованию, доходу или роду занятий, Джозеф Ньюхаус (Гарвардский
University) интерпретировал это как предположение, что меры рассматривались как
причинный.У него был вопрос, состоящий из двух частей: во-первых, что известно о причинности?
Во-вторых, с точки зрения моделирования будущего и предположения, что существует
будут изменения в распределении населения по образованию, а также по
доход и род занятий, имеет ли значение, какие из этих показателей являются причинными, или
все ли они причинны?
Crimmins ответила, что она рассматривает образование как основную причину, по которой
определяет доход. Доход — это гораздо более сложная переменная, потому что причинно-следственная связь
отношения, скорее всего, будут улицей с двусторонним движением.Когда человек заболевает и
покидает рабочую силу, или человек не работает так долго, пенсия
будет уменьшено. Особенно в пожилом возрасте существует много обратной причинно-следственной связи.
в соотношении доходов и здоровья. Конечно, есть обратная причинно-следственная связь
использование образования с точки зрения людей, которые заболели до периода, когда
уровень образования заканчивается, как правило, в двадцатых годах. Эти люди
имеют меньший уровень образования, но их влияние на здоровье, как правило, невелико и
не приводить к заболеваниям и состояниям старости.
Различия между группами населения всегда есть, но выглядят незначительно
различается в зависимости от используемой меры SES. Текущее занятие — красивое
бесполезная мера для пожилых людей, потому что у большинства из них ее нет, а много
женщин никогда не было, хотя это меняется. Связь со здоровьем
легче понять, если SES индексируется образованием. Конечно, идем вперед
с временной траекторией, каждый знает образовательный уровень пожилого населения
на следующие 50 лет, так что это достаточно стабильная переменная; напротив, один
не знает о доходах и о том, как они изменятся со временем.
Ричард Сузман (Национальный институт старения) заметил, что недостаточно внимания
было дано в презентациях или обсуждениях работы людей
узоры. Учитывая тенденцию к здоровью и продолжительности жизни, люди
приходиться работать дольше. Поэтому он подумал, что объединение прогнозов Medicare
с моделированием выхода на пенсию как в Соединенных Штатах, так и в межнациональном масштабе может быть
полезный.
Он упомянул, что на семинаре много говорилось о краткосрочной перспективе.
и долгосрочные преимущества профилактики вкупе с затратами.По сути, дольше
жизнь несвободна; он должен каким-то образом финансироваться, но есть относительно
несколько наборов данных, которые рассматривают последующие последствия профилактики или основных медицинских
инвестиции на протяжении всего жизненного цикла. Это важная область для
рассмотреть возможность.
Бхаттачарья отметил важность вопросов, связанных с работой, особенно в
контекст инвалидности и изменения в тенденциях инвалидности у молодых
населения, поскольку инвалидность влияет как на расходы на здравоохранение, так и на
по финансированию.Таким образом, если большая часть молодого населения является инвалидом и
поэтому менее трудоспособны и раньше выходят на пенсию, модели финансирования меняются
быть выключенным в дополнение к моделям расходов.
Прогнозирование сметы затрат на лечение
Ссылаясь на обсуждение Бхаттачарьей прогнозирования будущего медицинского
расходов, Майкл Чернью (Гарвардский университет) хотел знать, когда
прогнозирование медицинских расходов и рассмотрение влияния затрат, если оценка затрат
например, лечение гипертоника или пациента-инвалида в 2020 году похоже на
таблица смертности, используя стоимость лечения этого пациента с гипертонией сегодня, или если
чтобы добраться до этой точки, требуется некоторый темп роста, превышающий обычную инфляцию.Если так,
как можно увеличить стоимость лечения текущего гипертоника, чтобы вылечить
гипертоник в 2020 году? Спрогнозировать количество людей с ограниченными возможностями на
короткий период времени, скажем 20 лет, можно использовать число инвалидов, которые
Сейчас им 20 лет, и они выходят. Но для более длительных периодов времени как
спрогнозировать количество людей с ограниченными возможностями в 2050 или 2070?
Бхаттачарья ответил, что в FEM исследователи предполагают, что существует
технологии для всего.Так что они ничего не меняют, кроме
вероятность перехода, например, в ожирение.
В ответ на второй комментарий Чернью Бхаттачарья объяснил, что
метод, используемый в FEM, заключается в том, чтобы смотреть на всю популяцию —
вероятности перехода от возраста X к возрасту X + 1 равны
фиксированный — а затем возрасти людей вперед. Так что, если есть более высокие ставки
инвалидность среди 30-летних сегодня, значит, будет больше
показатели инвалидности для входящих когорт в возрасте 65 лет, через 35 лет.Но
вероятности перехода от 30 до 31, от 30 до 32 и т. д. такие же, как в
таблица дожития на основе сегодняшних оценок.
Данные для улучшенных оценок затрат на здравоохранение
Дана Голдман (Университет Южной Калифорнии) заметила, что работа
Crimmins и другие исследования показывают, что ранние детерминанты имеют значение для будущего
заболеваемость и смертность. Это подчеркивает необходимость использования продольных панелей. В
кроме того, необходимы более точные оценки затрат, потому что попытки получить самоотчет
Информация о затратах практически невозможна и приводит к необходимости связанных данных.HRS
имеет связь с записями Medicare, но получить эти данные сложно.
Несмотря на то, что опрос получателей Medicare доступен, он не требует ни одного из
вопросы SES, которые уходят в прошлое. Связать домохозяйство очень сложно
компонент MEPS, и он не включает институционализированное население. Так
вопрос в том, какие данные необходимы для улучшения этих медицинских услуг.
прогнозы стоимости?
Лиминг Цай (Национальный центр статистики здравоохранения) ответил, что Национальный
Центр статистики здравоохранения (NCHS) предоставил несколько уникальных наборов данных, которые
может использоваться для целей прогнозирования.NCHS связала данные в национальном
опросы, NHIS и NHANES, в Национальный индекс смертности (NDI), Социальное обеспечение,
Medicare и Medicaid до конца этого года. Так что у человека есть здоровье
меры, социально-экономические и демографические показатели, и все другие
меры обследования доступны на определенной панели, и эти панели связаны
по дороге через записи о смертности, отчеты о претензиях Центров
для Medicare и Medicaid Services (CMS), заработок социального обеспечения
записи и записи заявлений Medicaid.Влияние тенденций на здоровье
демографические и социально-экономические факторы для всего набора прав
программы, таким образом, можно оценить.
Эти полезные наборы данных в настоящее время доступны в NCHS, но пользователь должен
отправьте запрос на исследование в исследовательский центр обработки данных NCHS, чтобы использовать их. Есть
исследовательские центры обработки данных в Соединенных Штатах; пользователю не нужно переходить на
NCHS в Хяттсвилле, штат Мэриленд, для проведения исследования.
Crimmins возразила, что она широко использовала NHANES, но многие из
важных переменных нет.Ни когнитивные способности, ни депрессия не измеряются
в NHANES. Ранняя жизнь вообще не измеряется. NCHS имеет относительно плохие показатели
жизненного опыта. Итак, есть обширная информация от Национального
Индекс смерти и Medicare, но отсутствуют независимые переменные. Ответ
на вопрос Голдмана, следовательно, представляет собой совокупность наборов данных, потому что
нет идеального набора данных. Требуется информация о времени жизни, но несколько
В текущих наборах данных отсутствуют показатели раннего возраста.
Цай ответил, что в опросах определенно отсутствуют некоторые темы.В
в то же время для некоторых важных тем исследований, таких как ожирение, неважно
какой у человека статус инвалидности, вероятно, пожизненные расходы на здравоохранение
то же самое (Любиц и др.,
2003). Цай и его коллеги изучили статус ожирения примерно в 45 лет.
с использованием первого последующего опроса NHANES, связанного с Medicare и NDI, и
получили свои пожизненные расходы на Medicare. В то время как более полные 45-летние
умрут, не дожив до 65 лет, их пожизненные расходы с 65 лет на
Medicare по-прежнему значительно выше, чем у 45-летних людей с нормальным весом, которые
дожить до 65 лет и старше.
Кримминз заметила, что акцент на ожирении заставляет ее нервничать. В
связь между ожирением и социально-экономическим статусом была чрезвычайно сильной в
прошлого, и поэтому некоторые из того, что интерпретируется как эффект ожирения, может быть
эффект низкого СЭС. Без комплексной модели, включающей ожирение
и SES существует риск неправильного распределения эффекта.
Цай далее указал, что меры SES, такие как образование, не являются
доступны в прогнозах переписи населения с 2002 по 2050 год.Так что хотя
образование важно для понимания взаимоотношений при проектировании 50
лет, эта переменная недоступна для прогнозируемой численности населения.
Бхаттачарья отметил, что теоретическая идея является ключом к прогнозированию. Если идея
экстраполяция, то можно обойтись сечениями расходов. Если
идея — изменения в инвалидности, ожирении, образовательном статусе, тогда нужно
какая-то более длинная панель. Есть фундаментальный компромисс в том, что чем дольше
панель, тем менее она репрезентативна для населения в целом.Так
в идеале нужно регулярно обновлять длинную панель, чтобы она выглядела более привлекательной.
как и население в целом.
Тодд Калдис (Центры Medicare и Medicaid Services Office
Актуарий) отметил, что долгосрочные модели Управления актуария
и Бюджетное управление Конгресса уже внесло грубые корректировки в
уровень рисков для здоровья населения. В принципе, возможно
включить в эти модели более сложные меры.
Четыре основных фактора здоровья
Развивайте понимание этих основных принципов, и вы будете на правильном пути к здоровью
Здоровье можно описать как оптимальное состояние физического, психического и социального благополучия с упором на оптимум.Поскольку здоровье является результатом здорового образа жизни, единственный способ, которым мы можем надеяться достичь этого оптимального состояния благополучия — нашего личного потенциала здоровья — — это постоянные сознательные усилия.
Мы должны обеспечить наш организм всем необходимым для здоровья. В то же время мы должны избегать или, по крайней мере, сводить к минимуму то, что может поставить под угрозу факторы, вызывающие стресс, связанные со здоровьем и окружающей средой, и наше собственное деструктивное поведение.
Наследственность играет важную роль в определении потенциала здоровья человека.К сожалению, мы не можем изменить нашу унаследованную конституцию или контролировать какие-либо постоянные последствия наших прежних жизненных привычек.
Однако есть четыре основных компонента здорового образа жизни, которые мы можем контролировать. Чтобы запомнить их, мы используем мнемоническое слово DEAP (произносится как глубокий), которое происходит от их начальных букв. Составляющие: Диета: что и как мы едим; Окружающая среда: как мы выбираем и изменяем наше окружение; Активность: как мы тренируемся, отдыхаем и спим; и Психология: как мы рассматриваем себя и взаимодействуем с другими.
Мы должны научиться определять конкретные потребности здоровья, а также факторы стресса для каждой из четырех категорий. Только тогда мы сможем сформулировать эффективные стратегии, которые приведут к оптимальному здоровью. Поскольку все эти категории являются достойными предметами сами по себе, мы ограничимся описанием ряда ключевых моментов для каждой.
Диета
Диета — это сумма всех веществ, поступающих в пищеварительный тракт. Для большинства американцев нетрудно получить все питательные вещества, в которых нуждается наш организм, включая белки, жиры, углеводы, витамины, минералы, клетчатку и воду.
Рацион, состоящий из разнообразных свежих фруктов и овощей, сырых орехов и семян, цельнозерновых и бобовых, обеспечивает в изобилии все необходимые питательные вещества. Если наша диета состоит исключительно из этих продуктов в неочищенном состоянии, мы не только соблюдаем наши требования, но и избегаем многочисленных диетических стрессоров, которые могут разрушить здоровье. Самое главное, мы будем избегать чрезмерно концентрированной богатой диеты, которая сегодня является главной угрозой здоровью.
В результате агрессивных маркетинговых усилий мясной и молочной промышленности мы получили неверное представление о «необходимости» включения продуктов животного происхождения в наш рацион.Эта предполагаемая потребность в мясе, рыбе, птице, яйцах и молочных продуктах прямо противоречит основным научным исследованиям, которые показывают, что эти продукты с высоким содержанием белка, высоким содержанием жира и без клетчатки вредны для здоровья. Фактически, невозможно поддерживать потребление жиров и белков на оптимальном уровне, когда продукты животного происхождения употребляются в пищу в значительных количествах.
Избыток белка связан с остеопорозом (потерей плотности костей) и заболеванием почек. Избыточный жир, особенно жир, содержащийся в продуктах животного происхождения, связан с сердечно-сосудистыми заболеваниями (сердечными приступами) и раком (особенно раком груди и толстой кишки).Низкое содержание клетчатки связано с запорами и раком толстой кишки. Невероятно, но, несмотря на факты, людей по-прежнему поощряют употреблять продукты животного происхождения три или более раз в день.
К другим факторам пищевого стресса относятся алкоголь, табак, кофе, рафинированные углеводы (включая сахар и мед) и масла. К сожалению, эти вещества (за исключением, возможно, табака) по-прежнему являются социально приемлемыми, и с нашей стороны потребуется немного усилий, чтобы их избежать. Но новые, более точные программы санитарного просвещения начинают привлекать внимание к рискам для здоровья, создаваемым этими вещами, и воздержание от них быстро становится более социально приемлемым.
Окружающая среда
Заманчиво игнорировать экологические факторы здоровья, потому что они часто кажутся неподвластными нашему личному контролю. Но есть факторы окружающей среды, которые мы можем и должны контролировать для достижения и поддержания оптимального здоровья.
Окружающая среда, способствующая укреплению здоровья, включает чистый воздух, чистую воду, подходящее солнце и эстетику. Он позволяет избежать стрессовых факторов окружающей среды, включая чрезмерный шум и токсичные вещества. Мы в значительной степени контролируем каждый из этих аспектов.
Загрязнение воздуха повсеместно, особенно в крупных городах. По отдельности у нас есть несколько вариантов борьбы с загрязнением воздуха. Мы можем двигаться. Мы можем приобрести очиститель воздуха для дома и, возможно, для работы. Мы можем избегать дымных мест. Мы можем избежать использования токсичных химикатов, широко известных как бытовые чистящие средства, в наших домах. Мы можем использовать респираторы при контакте с краской и другими парами и т. Д. Тщательно анализируя свой распорядок дня, мы можем исключить значительный процент нашего воздействия загрязненного воздуха.
Подобные стратегии могут применяться и к другим экологическим проблемам. Чтобы избежать токсинов, связанных с водой, включая загрязнение тяжелыми металлами и пестицидами, токсичные побочные продукты хлорирования и фторирования и т. Д., Мы можем покупать или производить очищенную или дистиллированную воду. Чрезмерное воздействие ультрафиолетового излучения солнца можно уменьшить, если надеть соответствующую одежду, в том числе шляпы с широкими полями и солнцезащитный крем. Беруши обеспечивают защиту от высокого уровня шума. Первый шаг, который необходимо предпринять, — это выявить области потенциального экологического стресса, а затем разработать соответствующие стратегии для минимизации или устранения этих стрессорных факторов.
Деятельность
Категория «активность» включает упражнения, отдых и сон. Существует много путаницы в отношении роли, которую упражнения и сон играют для здоровья. Как и диета, активность — это область, в которой каждый может взять под свой контроль.
Высокая физическая активность требует от всех систем организма более интенсивной работы. Организм реагирует на эти требования, становясь сильнее и эффективнее. Польза для здоровья от упражнений включает улучшение обмена веществ, увеличение силы мышц и костей, более эффективную работу сердечно-сосудистой системы (сердца и кровеносных сосудов), большую емкость легких, снижение напряжения и улучшение сна.
Самый эффективный способ получить эти преимущества — регулярные аэробные упражнения. Аэробные упражнения задействуют большие мышцы тела, особенно ноги. Примеры включают быструю ходьбу, бег трусцой, плавание и езду на велосипеде. Упражнения приносят наибольшее удовольствие, когда они включены в отдых и становятся регулярной частью вашей обычной повседневной деятельности.
Преимущества регулярных занятий аэробикой становятся все более понятными и приемлемыми; однако преимущества сна часто игнорируются.Недостаток сна может подавлять иммунную систему организма и был связан с депрессией. Лечебная деятельность усиливается во время сна. Необходимо учитывать два аспекта сна: качество и количество.
Многие люди просто не дают достаточно времени для сна. Они считают это пустой тратой времени и используют такие лекарства, как кофеин, чтобы стимулировать свои истощенные тела к действию. У некоторых людей достаточно времени для сна, но качество их сна оставляет желать лучшего. Регулярные упражнения часто помогают улучшить способность засыпать.Физически здоровые люди проводят больше времени во сне в глубоком сне, а в фазах быстрого сна (быстрых движений глаз) или во сне — более восстановительных стадиях сна. Люди, которые высыпаются, спонтанно просыпаются и чувствуют себя отдохнувшими.
Психология
Психологическое здоровье характеризуется высокой самооценкой и зависит от двух основных характеристик: продуктивной активности и эффективных навыков межличностного общения.
Продуктивная деятельность — это любая деятельность по улучшению жизни, которая, по вашему мнению, имеет смысл и которая выполняется в меру ваших возможностей.Положительные отзывы об успешном выполнении задач повышают чувство благополучия и повышают самооценку. Этот процесс начинается в детстве с простых действий и усложняется по мере освоения навыков. Удовлетворение и удовольствие от успешной работы иногда теряется, когда люди стареют и начинают осознавать, что выполняют бессмысленные задачи, которые они пытаются выполнить с наименьшими усилиями. Отсутствие смысла и усилий вредит психологическому здоровью.
Эффективные навыки межличностного общения — это инструменты, которые позволяют людям получать от жизни то, что им нужно и чего они хотят.Ребенок плачет, чтобы сообщить другим о своих простых потребностях. Дети постарше гораздо умнее и тоньше в общении. Взрослым требуется большой и сложный набор навыков для эффективного взаимодействия с коллегами по работе, друзьями и семьей. Каждый тип взаимодействия требует разных навыков, чтобы отношения были успешными. Эти навыки в разной степени усваиваются в процессе взросления. Взрослые, стремящиеся к более удовлетворительному образу жизни, могут их усовершенствовать и улучшить.
3 основных фактора, влияющих на состояние здоровья
Есть три основных фактора, которые влияют на результаты в отношении здоровья.К ним относятся физические, поведенческие и социальные детерминанты здоровья. Системы здравоохранения традиционно фокусировались на детерминантах физического и поведенческого здоровья, в то время как социальные детерминанты были значительной движущей силой более высоких затрат на лечение и снижения результатов в отношении здоровья. Эти индивидуальные детерминанты могут подпадать под несколько более крупных категорий, включая разработку политики, социальные факторы, услуги здравоохранения, индивидуальное поведение, биологию и генетику.
Примеры физических детерминант здоровья включают:
- Природная среда, такая как растения
- Искусственная среда, такая как здания
- Рабочие места, школы и места отдыха
- Дома и кварталы
- И многое другое.
Примеры социальных детерминант здоровья включают:
- Социальные нормы
- Социальная поддержка и взаимодействие
- Общественная безопасность
- И социально-экономические условия, чтобы назвать некоторые из них.
Примеры детерминант поведенческого здоровья включают:
- Диета
- Физические упражнения
- Употребление алкоголя, сигарет и наркотиков
- И многие другие.
По данным Фонда семьи Кайзер: Здоровье и благополучие определяются взаимодействием индивидуальной генетики; личное поведение, социальные и экологические факторы, а также услуги здравоохранения.И «Социальные детерминанты здоровья — это условия, в которых люди рождаются, растут, живут, работают и стареют. Они включают такие факторы, как социально-экономический статус, образование, район и физическая среда, занятость и сети социальной поддержки, а также доступ к медицинскому обслуживанию ». Было подсчитано, что на физическое окружение человека, его социальные и экономические факторы и личное поведение в отношении здоровья приходится до 80% всех результатов для здоровья.
Услуги системы координации помощи помогают людям ориентироваться в сложных системах здравоохранения, а также поощряют и поддерживают участие и активизацию для улучшения поведения и результатов в отношении здоровья.Это достигается за счет разработки планов лечения, ориентированных на человека, и координации между системами помощи для поддержки положительных результатов в отношении здоровья и улучшения самочувствия.
Системы координации комплексной помощи требуют участия человека по всему спектру его социальных, поведенческих и физических детерминант здоровья. Слишком долго ключевые элементы социальных детерминант игнорировались или игнорировались.
Эффективная координация помощи оценивает влияние всех социальных детерминант здоровья, в том числе:
- Социальная и экономическая стабильность человека — включая образование, занятость, доход, семью и другую социальную поддержку;
- Их физическая среда — включая жилье, транспорт, нестабильность питания, а также качество воздуха и воды;
- Их поведение в отношении здоровья — включая диету и физические упражнения, употребление табака, алкоголя и наркотиков, а также сексуальное поведение
- Клиническая помощь — включая доступ к медицинской помощи и ее качество.
Эффективная координация помощи выявляет лиц из групп риска, разрабатывает планы ухода, ориентированные на человека, и объединяет услуги социального, поведенческого и физического здоровья. Цель состоит в том, чтобы предоставить людям ресурсы для улучшения их поведения в отношении здоровья и преодоления любых физических поведенческих и социальных детерминант, препятствующих достижению положительных результатов в отношении здоровья. Ключевые элементы этих услуг включают использование установленных схем координации помощи, которые поддерживают оценку рисков для здоровья и социальных рисков и определяют наилучшие подходы для достижения улучшенных результатов в отношении здоровья.К ним относятся поведение человека в отношении здоровья и интеграция физических и социальных услуг для преодоления любых препятствий на пути к улучшению здоровья.
Социальные детерминанты здоровья 101 для здравоохранения: пять плюс пять
Санне Маньян
9 октября 2017 г. | Документ для обсуждения
Введение
Социальные детерминанты здоровья (SDoH) — относительно новый термин в здравоохранении.По определению Всемирной организации здравоохранения (ВОЗ), SDoH — это «условия, в которых люди рождаются, растут, живут, работают и стареют». Эти обстоятельства формируются распределением денег, власти и ресурсов на глобальном, национальном и местном уровнях »[1]. Социальные детерминанты здоровья также определяют доступ и качество медицинской помощи — иногда их называют медико-социальными детерминантами здоровья (см. рис. 1 для модели факторов, формирующих здоровье, рейтинга здоровья округа). Будущие возможности могут существовать в генетике и биологических детерминантах; однако неизвестно, будет ли их изменение так же возможно, как и изменение социальных детерминант здоровья.
Хотя SDoH легко находит отклик у клиницистов, учитывая их интуитивное понимание того, что на исходы здоровья влияют состояния пациентов за пределами клинических стен, клиницисты могут выразить несколько опасений по поводу участия в SDoH. Во-первых, они понимают, что это не их область компетенции или текущая подотчетность. Во-вторых, некоторые обеспокоены тем, что системы здравоохранения уже имеют достаточно средств для решения и не должны играть роль в усилиях по смягчению или улучшению SDoH. В-третьих, они выражают озабоченность по поводу ограниченных доказательств эффективности вмешательств со стороны здравоохранения в отношении SDoH [2].Однако существует точка зрения, что здравоохранение должно найти свою роль в здоровье населения [3], и некоторые поставщики услуг считают, что существует достаточно научных данных, чтобы поддержать интеграцию SDoH в здравоохранение, и проводят научно обоснованные вмешательства с партнерами по сообществу [4, 5].
Чтобы мы не думали, что SDoH — это следующая панацея в здравоохранении, позвольте нам подумать о том, что мы знаем и что нам нужно узнать о SDoH для достижения национальной стратегии качества, направленной на улучшение ухода, здоровых людей / здоровых сообществ и доступного ухода [6].
Пять фактов, которые мы знаем о (социальных) детерминантах здоровья в сфере здравоохранения
1. Как детерминанта здоровья, медицинская помощь недостаточна для обеспечения лучших результатов в отношении здоровья.
По оценкам, медицинская помощь составляет только 10-20 процентов поддающихся изменению факторов, влияющих на здоровье населения [7]. Остальные 80–90 процентов иногда широко называют SDoH: поведение, связанное со здоровьем, социально-экономические факторы и факторы окружающей среды.Хотя наша страна тратит более высокий процент своего валового внутреннего продукта на расходы на медицинское обслуживание, чем другие развитые страны, сравнить расходы на SDoH сложнее. Мы действительно знаем, что многие развитые страны пропорционально тратят на социальные услуги больше, чем Соединенные Штаты [8]. Хотя социальные услуги не соответствуют напрямую SDoH, это сравнение дает одно представление о пропорциональных расходах в нашей стране.
Следствие: Несмотря на наши значительные расходы, наши результаты являются одними из самых низких для развитых стран, включая значительное неравенство [9].Что касается здравоохранения, то есть надежда, что обращение к более важным социальным детерминантам улучшит результаты в отношении здоровья, уменьшит неравенство и снизит затраты. Чему мы можем научиться из усилий медицинских и немедицинских систем других стран, которые позволяют добиться лучших результатов в отношении здоровья?
Рисунок 1 | Рейтинги и дорожные карты здравоохранения округов | Источник: перепечатано с разрешения County Health Rankings & Roadmaps, http://www.countyhealthrankings.org/our-approach (по состоянию на 18 июля 2017 г.).
2. SDoH находятся под влиянием политики и программ и связаны с улучшением результатов в отношении здоровья.
SDoH сильно зависит от политик, систем и сред (PSE). Диаграмма, используемая в рейтингах здоровья на основе округов и дорожных картах (, рис. 1, ), показывает взаимосвязь между результатами в отношении здоровья, SDoH и политиками и программами. Например, табак является ведущим фактором, определяющим многие последствия для здоровья (например, смертность, качество жизни), и на сокращение употребления табака в большей степени влияют цены на сигареты и среда, свободная от табачного дыма в обществе, чем наличие клиник для прекращения курения или линии выхода.
Следствие: партнерские отношения с сообществами, которые объединяют медицинские вмешательства и изменения PSE, создают более комплексный подход к изменению поведения. Например, рецепты для ходьбы для пациентов могут быть дополнены изменениями в сообществе, чтобы повысить доступность безопасных мест для прогулок. Такое партнерство также может развеять опасения поставщиков, что они несут ответственность за проблемы, выходящие за пределы их клинической области, а партнерства могут предоставить опыт, союзников и ресурсы для решения сложных вопросов, таких как употребление табака, физическая активность, употребление алкоголя, жилье и т. Д. .
3. Новые модели оплаты вызывают интерес к SDoH.
Новые модели оплаты на основе стоимости, такие как альтернативные модели оплаты, модели подотчетной помощи, такие как подотчетные организации по уходу (ACOs) и медицинские дома, ориентированные на пациента, и Medicare Shared Savings движутся в сторону оплаты результатов, а не показателей процесса, а также контрольных показателей для «общей стоимости ухода». Поскольку лучшие результаты по SDoH связаны с лучшими результатами в отношении здоровья, будут ли развиваться модели оплаты для совместного вознаграждения организаций здравоохранения и сообществ за такие результаты, как снижение потребления табака, ожирения и / или диабета или улучшение показателей окончания средней школы?
Следствие: Рабочая группа по модели оплаты на основе населения Сети обучения и действий в области здравоохранения (LAN) недавно рекомендовала, чтобы меры «большой (ger) точки» чаще использовались в новых моделях оплаты.Например, показатели кардиологической помощи — это в идеале показатели результатов (например, 30-дневная смертность, качество жизни или благополучия, связанное со здоровьем), а не индивидуальные показатели процесса (например, аспирин по прибытии (https: //www.cms) .gov / Medicare / Инициативы по качеству-Инструменты-Оценка-Пациентов / HospitalQualityInits / downloads / HospitalOverviewOfSpecs200512.pdf) ) [10]. Тем не менее, меры процесса по-прежнему важны для повышения качества и для некоторых программ оплаты. Были предложены новые сводные показатели здоровья и благополучия населения для использования планами здравоохранения и подотчетными организациями [11,12], а также разрабатываются механизмы вознаграждения за результаты в отношении здоровья.
4. Появляются основы для интеграции SDoH.
Были предложены структуры данных для интеграции SDoH в систему первичной медико-санитарной помощи и регистрации доменов SDoH в электронных медицинских записях (EHR). Одна из рамок включает ориентированные на сообщества и индивидуальные данные для использования в первичной медико-санитарной помощи, признавая, что все еще остаются вопросы о влиянии на результаты [13]. Структура, однако, не включает в себя то, как данные могут быть использованы в партнерстве с сообществами для расширения эффекта от сбора данных.
Инструменты скрининга были разработаны, например, для подотчетной инициативы сообщества здравоохранения [14], а также для педиатрического отделения неотложной помощи с низкими доходами населения [15]. Появляются модели того, как следить за данными скрининга, например, «модели лечения от клиники к общине» для детей, живущих в семьях с отсутствием продовольственной безопасности [16].
Для EHR Институт медицины (IOM) рекомендовал фиксировать области социального и поведенческого здоровья [17]. Обсуждались стимулы, препятствия для обучения и конфиденциальности, препятствующие выполнению включения SDoH в EHR [18].Интересно, что электронный скрининг дает более высокие показатели самораскрытия некоторых чувствительных детерминант (насилие и злоупотребление психоактивными веществами), чем личный скрининг [15]. Совсем недавно была проведена оценка осуществимости, надежности и валидности областей, рекомендованных IOM (за исключением дохода), и рекомендованы клинические испытания [19, 20].
Следствие: интеграция SDoH в систему здравоохранения не должна ложиться в первую очередь на плечи врачей первичной медико-санитарной помощи. Несмотря на то, что врачи-клиницисты могут видеть модели ключевых детерминант для групп населения, руководство в организациях здравоохранения должно продвигать эту работу в соответствии со стратегическими направлениями, поддерживать партнерские отношения со стороны совета директоров, принимая культуру, которая ценит SDoH в дополнение к качественной и доступной медицинской помощи. , измерение / оценка, разъяснение ролей, создание новых наборов навыков и перераспределение ресурсов [21], i.е., построение системного подхода к интеграции. Эти лидерские действия позволяют передовым клиницистам быть естественными защитниками SDoH внутри организации и сообщества, не неся при этом ответственности за все необходимые компоненты системного подхода.
5. Эксперименты проводятся на местном и федеральном уровнях.
Государственные инновационные модели исследуют связи между здравоохранением, социальными службами и некоторыми SDoH [22]. ОКО реагируют на немедицинские потребности пациентов, такие как транспорт, жилье и питание, с предположением, что результаты и стоимость улучшатся [4].Одно рандомизированное педиатрическое вмешательство с использованием личных навигационных услуг в двух больницах с системой социальной защиты для удовлетворения социальных потребностей семей продемонстрировало уменьшение количества отчетов семей о социальных потребностях и улучшение общего состояния здоровья детей [23], и авторы рекомендуют больше экспериментов. для определения инвестиций в интервенции. Центры услуг Medicare и Medicaid (CMS) запустили подотчетные сообщества здравоохранения (ACH) — первую модель инновационного центра для проверки соответствия потребностям населения (т.е., получатели CMS) с ресурсами сообщества [24,25]. При наличии надежного плана оценки пятилетняя модель ACH тестирует два трека: сервисный трек — оказание помощи в навигации по общественным службам и трек согласования — поощрение согласования партнерских отношений для обеспечения доступности и оперативности услуг. Эти эксперименты предоставят больше доказательств эффективности в достижении лучших результатов, лучшего опыта и более низких затрат.
Пять вещей, которые нам нужно узнать о социальных детерминантах здоровья в сфере здравоохранения
1.Как мы расставляем приоритеты SDoH для отдельных пациентов и для сообществ?
Приоритезация требует оценки готовности к применению проверенных или проверяемых вмешательств и окупаемости инвестиций. Какие пациенты получат наибольшую пользу от обращения к их SDoH, а какие SDoH? Какие пациенты наиболее готовы к этим вмешательствам? Какие меры снизят расходы на душу населения? С точки зрения сообщества, какие SDoH больше всего беспокоят участников сообщества и какие SDoH будут иметь наибольшее влияние на общее здоровье и благополучие населения, справедливость в отношении здоровья и расходы на здравоохранение?
2.Как мы можем вмешаться, не прибегая к медицинской помощи SDoH?
Существует опасность того, что медицинский подход к этим немедицинским факторам приведет к большему количеству медицинских услуг по сравнению с более рентабельными вмешательствами на уровне общины. Например, социальный работник принимает пациента с шизофренией раз в неделю в северной Миннесоте, но говорит: «Этому пациенту нужен друг». Как нам избежать «воссоздания колеса» внутри здравоохранения и увеличения затрат? Как мы прислушиваемся к мнению сообществ, определяем и разграничиваем роль здравоохранения, а также соответствующим образом взаимодействуем с существующими ресурсами сообщества и повышаем потенциал? Как профессионалы в области здравоохранения, мы нуждаемся в огромных дозах смирения и открытости, чтобы искренне обратиться к SDoH и сформировать или присоединиться к общественным партнерствам.Недавняя инфографика иллюстрирует новый путь сотрудничества с сообществом — от «моментов ага» до обратной связи и корректировки курса до нового диалога с сообществом [34].
Следствие: мы часто говорим о SDoH, но каковы «социальные детерминанты благополучия»? Благополучие — это «чувство удовлетворенности жизнью человека», представленное Эвансом и Стоддартом в их классической статье о детерминантах здоровья, в которой они постулируют, что благополучие является конечной целью политики в области здравоохранения [35].Продвижение «социальных детерминант благополучия» по сравнению со здоровьем не имеет автоматической связи с больницами, клиниками, посещениями, тестами, процедурами и лекарствами, как у термина «здоровье». Эту концепцию продвигают Коттке, Штифель и Пронк, которые предлагают привлекать других и избегать медикализации, сосредоточив внимание на «благополучии во всех политиках», а не на здоровье во всех политиках [36,37] .
3. Какие (новые) данные необходимы?
Третий вопрос: какие данные SDoH следует собирать — с какой целью и кем? Недавно HealthDoers, сеть, финансируемая Фондом Роберта Вуда Джонсона и Сеть для улучшения регионального здравоохранения, провела одноранговое (P2P) мероприятие, посвященное пересечению клинических, многосекторальных данных и данных SDoH.Ниал Бреннан, бывший директор по данным в CMS, спросил, как обстоят дела с данными SDoH, по четырем ключевым вопросам, которые, по его словам, он всегда задает о сборе новых данных [27]:
- «Сколько будет стоить сбор? Стоит ли выжать сок?
- «Насколько хороши [] данные? Это стандартизировано?
- «Насколько полными [являются] данные? Получаем ли мы это для 5%, 10%, 50%, 100% людей?
- «На каком уровне детализации должны быть данные?»
Эти вопросы возвращают нас к вопросам расстановки приоритетов, индекса возможностей и эффективных вмешательств.
Поскольку так много неизвестного об использовании SDoH в клинической практике, очень важно иметь данные для измерения и оценки вмешательств. Мониторинг непредвиденных последствий хорошо продуманных и / или продуманных с благими намерениями программ и политик важен, особенно для обеспечения того, чтобы неравенство не усугублялось.
4. Как строить многосекторальные партнерства?
Какие партнерские отношения должны быть созданы для решения SDoH для отдельных лиц и сообществ? Какие секторы необходимо задействовать для достижения желаемых результатов? Каковы роли людей и организаций в этих различных партнерствах? Построение этих многосекторальных партнерств требует доверия не только для обмена данными, но и для обмена ресурсами и деньгами.Какие факторы являются наиболее важными для построения доверия между организациями здравоохранения и партнерами по сообществу, где часто существует разница во власти? На недавнем семинаре Национальной академии наук, инженерии и медицины (NASEM) исследуется инфраструктура успешного многосекторального партнерства, включая примеры сотрудничества сектора здравоохранения и сообществ [38]. Например, руководитель Bellin Health определил пять «областей трансформации»: (1) понимание системы, (2) социальные изменения, (3) критические разговоры, (4) совместное творчество и (5) распространение и масштабирование.
Следствие: какой уровень интеграции (например, в непрерывности лечения, ответственности за качество и затраты для населения, принадлежности больницы и т. Д.) Между организациями здравоохранения и обслуживающими организациями необходим или не требуется для успешного решения проблем SDoH с сообществом. партнеры? Зависит ли это от адресации SDoH? Фрейз и его коллеги [4] описывают типологию ACO в отношении интеграции немедицинских потребностей пациентов с медицинской помощью — от нескоординированных до полностью интегрированных, при этом большинство ACO находятся в некоординированном квадранте («ни службы, ни организации не были интегрированы»).Что еще более важно, какие конкретные компоненты системы (например, глобальные бюджеты, лидерство в совете директоров, культура повышения качества, системы данных, менеджеры по уходу или работники здравоохранения на уровне сообщества, опыт партнерства с сообществами) необходимы для создания эффективных вмешательств?
5. Что еще?
Последний вопрос: «Что еще?» Например, дискуссии о здоровье населения и его измерении часто сосредотачиваются на основных причинах смерти, а не на благополучии или «основных причинах жизни», таких как цель, связь, свобода действий, благословение и надежда [39].Кроме того, ментальные модели здравоохранения часто строятся с точки зрения дефицита — обращая внимание на то, что не так с отдельным человеком и / или сообществом. Как нам сосредоточиться на активах, начиная с того, что правильно с пациентами, семьями и / или сообществами, чтобы мы могли опираться на сильные стороны? Развитие сильных сторон и работа с многосекторным сотрудничеством — это два способа минимизировать любые непредвиденные последствия скрининга на SDoH в клинических условиях [40].
Заключение
В этом документе сформулированы пять вещей, которые мы знаем, и пять вещей, которым медицинские организации должны научиться для решения проблем SDoH в рамках национальной стратегии качества [6].Критики справедливо задаются вопросом, как мы решаем еще одну проблему в сфере здравоохранения. Тем не менее, организации могут определять (и ограничивать) свои роли [41], а также присоединяться или формировать новые общественные партнерства для определения приоритетов, разработки и реализации проверенных и / или проверяемых вмешательств. Учитывая неспособность нашей нынешней системы здравоохранения обеспечить лучшее здоровье и благополучие по доступной цене, изучение возможностей в других детерминантах здоровья кажется разумным, если не императивным.
Присоединяйтесь к общению!
Твитнуть! 5 вещей, которые мы знаем, и 5 вещей, которым медицинские организации должны научиться, чтобы решать проблемы #SDoH: http: // bit.ly / 2xjnk0s #PopHealthRT
Твитнуть! Изучение возможностей решения проблемы #SDoH в медицинских учреждениях является обязательным для пациентов. Что мы знаем: http://bit.ly/2xjnk0s #PopHealthRT
Твитнуть! Появляются основы для интеграции #SDoH в систему первичной медико-санитарной помощи. Что нам нужно узнать, чтобы это стало реальностью: http://bit.ly/2xjnk0s
Загрузите это изображение и поделитесь им в социальных сетях!
Список литературы
- ВОЗ (Всемирная организация здравоохранения).2012. Каковы социальные детерминанты здоровья? Доступно по адресу: http://www.who.int/social_determinants/sdh_definition/en/ (по состоянию на 8 июня 2017 г.).
- Сольберг, Л. И. 2016. Теория против практики: должна ли практика первичной медико-санитарной помощи учитывать социальные детерминанты здоровья сейчас? № Анналы семейной медицины 14: 102-103. https://doi.org/10.1370/afm.1918
- Эгглстон, Э. М., и Дж. А. Финкельштейн. 2014. Определение роли здравоохранения в здоровье населения. JAMA 311 (8): 797-798.https://doi.org/10.1001/jama.2014.163
- Фрейз Т., В. А. Льюис, Х. П. Родрикес и Э. С. Фишер. 2016. Жилье, транспорт и питание: как ОКО стремятся улучшить здоровье населения, удовлетворяя немедицинские потребности пациентов. Департамент здравоохранения (Миллвуд) 35 (11): 2109-2115. https://doi.org/10.1377/hlthaff.2016.0727
- Baciu, A., and J. M. Sharfstein. 2016. Отчеты о случаях здоровья населения от клиники к сообществу. JAMA 315 (24): 2663-2664. https://doi.org/10.1001 / jama.2016.4932
- Агентство медицинских исследований и качества (AHRQ). 2017. О Национальной стратегии качества. Последнее обновление материалов март 2017 г. Агентство медицинских исследований и качества, Роквилл, Мэриленд. Доступно по адресу: http://www.ahrq.gov/workingforquality/about/index.html (по состоянию на 11 июня 2017 г.).
- Худ, К. М., К. П. Дженнусо, Г. Р. Суэйн и Б. Б. Кэтлин. 2016. Рейтинги здоровья округов: взаимосвязь между детерминантными факторами и результатами в отношении здоровья. Американский журнал профилактической медицины 50 (2): 129-135.https://doi.org/10.1016/j.amepre.2015.08.024
- Брэдли, Э. Х., Б. Р. Элкинс, Дж. Херрин и Б. Эльбель. 2011. Расходы на здравоохранение и социальные услуги: Связь с результатами в отношении здоровья. BMJ Качество и безопасность в здравоохранении 20 (10): 826-831. https://doi.org/10.1136/bmjqs.2010.048363
- Шнайдер, Э. К., Д. О. Сарнак, Д. Сквайрс, А. Шах и М. М. Доти. 2017. Зеркало, зеркало 2017: Международное сравнение отражает недостатки и возможности для улучшения здравоохранения в США. The Commonwealth Fund, июль 2017 г. Доступно по адресу: http://www.commonwealthfund.org/publications/fund-reports/2017/jul/mirror-mirror-international-comparisons-2017 (по состоянию на 29 июля 2017 г.).
- Сеть обучения и действий по оплате медицинских услуг (LAN). 2016. Рабочая группа по оплате на основе населения. Ускорение и согласование моделей оплаты на основе населения: измерение эффективности. Доступно по адресу: http://hcp-lan.org/workproducts/pm-whitepaper-final.pdf (по состоянию на 8 июня 2017 г.).
- Коттке, Т.Э., Дж. М. Галлахер, С. Раури, Дж. О. Тиллема, Н. П. Пронк и С. М. Кнудсон. 2016. Новые сводные показатели здоровья и благополучия населения для реализации планами здравоохранения и подотчетными организациями по уходу. Профилактика хронических заболеваний 13: 160224. Доступно по адресу: https://www.cdc.gov/pcd/issues/2016/16_0224.htm (по состоянию на 11 июня 2017 г.).
- Коттке Т. Э., Дж. М. Галлахер, С. Раури, Дж. О. Тиллема, Н. П. Пронк и С. М. Кнудсон. 2016. Новые сводные показатели здоровья и благополучия населения для реализации планами здравоохранения и организациями подотчетной медицинской помощи. NAM Perspectives. Документ для обсуждения, Национальная академия медицины, Вашингтон, округ Колумбия. https://doi.org/10.31478/201607b
- DeVoe, J. E., A. W. Bazemore, E. K. Cottrell, S. Likumahuwa-Ackman, J. Grandmont, N. Spach, and R. Gold. 2016. Перспективы первичной медико-санитарной помощи: концептуальная основа и путь интеграции социальных детерминант здоровья в практику первичной медико-санитарной помощи. Анналы семейной медицины 14 (2): 104-108. https://doi.org/10.1370/afm.1903
- Биллиу, А., К. Верландер, С. Энтони и Д. Элли. 2017. Стандартизированный скрининг социальных потребностей, связанных со здоровьем, в клинических условиях: подотчетный инструмент скрининга сообществ здравоохранения. NAM Perspectives. Документ для обсуждения, Национальная академия медицины, Вашингтон, округ Колумбия. https://doi.org/10.31478/201705b
- Готтлиб, Л., Д. Хесслер, Д. Лонг, А. Амайя и Н. Адлер. 2014. Рандомизированное исследование по скринингу социальных детерминант здоровья: исследование iScreen. Педиатрия 134 (6): e1611-e1618.Доступно на: www.pediatrics.org/cgi/doi/10.1542/peds.2014-1439.
- Барнидж, Э., С. Стенмарк и Х. Селигман. 2017. Модели взаимодействия от клиники к сообществу для решения проблемы отсутствия продовольственной безопасности. Журнал педиатрической ассоциации Американской медицинской ассоциации 171 (6): 507-508. https://doi.org/10.1001/jamapediatrics.2017.0067
- Медицинский институт. 2014. Регистрация социальных и поведенческих сфер и показателей в электронных медицинских картах: этап 2 . Вашингтон, округ Колумбия: The National Academies Press.https://doi.org/10.17226/18951
- Готтлиб, Л. М., К. Дж. Тироцци, Р. Манчанда, А. Р. Бернс и М. Т. Сандель. 2015. Продвижение электронных медицинских карт на более высокий уровень: учет социальных детерминант здоровья. Американский журнал профилактической медицины 48 (2): 215-218. https://doi.org/10.1016/j.amepre.2014.07.009
- Джузе, Н. Б., Т. Ю. Кунсе, С. В. Куснор, А. А. Пратер, Л. М. Готлиб, Л. Хуанг, С. Е. Филлипс, Ю. Шир, Н. Э. Адлер и У. У. Стед. 2017. Институт медицины меры социальных и поведенческих детерминант здоровья: технико-экономическое обоснование. Американский журнал профилактической медицины 52 (2): 199-206. https://doi.org/10.1016/j.amepre.2016.07.033
- Prather, A. A., L. M. Gottlieb, N. B. Giuse, T. Y. Koonce, S. V. Kusnoor, W. W. Stead и N. E. Adler. 2017. Социальные и поведенческие показатели Национальной медицинской академии: ассоциации с самооценкой здоровья. Американский журнал профилактической медицины 21 марта. Pii: S0749-3797 (17) 30157-5. https://doi.org/10.1016/j.amepre.2017.02.010.
- Институт улучшения клинических систем (ИКСИ).2015. Выйдя за пределы клинических стен: извлеченные уроки: лидеры выступают за преобразование здоровья и здравоохранения. Доступно по адресу: https://www.icsi.org/_asset/pvr9ot/lessonslearned.pdf (по состоянию на 8 июня 2017 г.).
- Хестер, Дж. А., Дж. Ауэрбах, Д. И. Чанг, С. Маньян и Дж. Монро. 2015. Возможности снова для здоровья населения: второй раунд в государственных инновационных моделях. NAM Perspectives. Документ для обсуждения, Национальная академия медицины, Вашингтон, округ Колумбия. https://doi.org/10.31478/201504i
- Готтлиб, Л. М., Д. Хесслер, Д. Лонг, Э. Лавес, А. Р. Бернс, А. Амайя, П. Суини, К. Шудель и Н. Э. Адлер. 2016. Влияние скрининга социальных потребностей и личной навигации по услугам на здоровье ребенка: рандомизированное клиническое испытание. Журнал педиатрической ассоциации Американской медицинской ассоциации 170 (11): e162521. https://doi.org/10.1001/jamapediatrics.2016.2521
- Элли, Д. Э., К. Н. Асомуга, П. Х. Конвей, Д. М. Сангхави. 2016. Подотчетные медицинские сообщества — удовлетворение социальных потребностей через Medicare и Medicaid. Медицинский журнал Новой Англии 374 (1): 8-11. https://doi.org/10.1056/NEJMp1512532
- Центры услуг Medicare и Medicaid (CMS). 2017. Доступно по адресу: https://innovation.cms.gov/initiatives/ahcm/ (по состоянию на 8 июня 2017 г.).
- Ли, В. С., К. Кавамото, Р. Хесс, К. Парк, Дж. Янг, К. Хантер, С. Джонсон, С. Гулбрансен, К. Э. Пелт, Д. Дж. Хортон, К. К. Грейвс, Т. Х. Грин, Ю. Анзай и Р. К. Пендлетон. 2016. Внедрение программы ориентированных на ценность результатов для выявления высокой вариабельности клинических затрат и результатов и связи с уменьшением затрат и повышением качества. JAMA 316 (10): 1061-1072. https://doi.org/10.1001/jama.2016.12226
- Сеть HealthDoers. Одноранговое резюме сети HealthDoers: Пересечение клинических данных, заявлений и социальных детерминант здоровья: интеграция многосекторных данных для создания здоровья на основе медицинской помощи. 2017. Доступно по адресу: http://www.nrhi.org/uploads/hdpeer-to-peer-event_jan17_summary_final.pdf; https://vimeo.com/201783081 (по состоянию на 8 июня 2017 г.).
- Центры по контролю и профилактике заболеваний (CDC). Практическое руководство по работе с системами здравоохранения по лечению употребления табака. Атланта, Джорджия: Министерство здравоохранения и социальных служб США, Центры по контролю и профилактике заболеваний, Национальный центр профилактики хронических заболеваний и укрепления здоровья, Управление по курению и здоровью. Доступно по адресу: https://www.cdc.gov/tobacco/quit_smoking/cessation/pdfs/practical_guide.pdf (по состоянию на 11 июня 2017 г.).
- Национальное сотрудничество по исследованию детского ожирения (NCCO). 2015. Оценка участия клинических сообществ в борьбе с детским ожирением: значение и рекомендации для данной области. Доступно по адресу: http://nccor.org/downloads/NCCOR-Community-Engagement-Workshop-Summary.pdf (по состоянию на 11 июня 2017 г.).
- Лаример, М. Э., Д. К. Мэлоун, М. Д. Гарнер, Д. К. Аткинс, Б. Берлингхэм, Х. С. Лончак, К. Танзер, Дж. Гинзлер, С. Л. Клифасефи, В. Г. Хобсон и Г. А. Марлатт. 2009. Использование и расходы на здравоохранение и общественные услуги до и после предоставления жилья хроническим бездомным с тяжелыми алкогольными проблемами. JAMA 301 (13): 1349-1357. https://doi.org/10.1001 / jama.2009.414
- Сандберг, С. Ф., К. Эриксон, Р. Оуэн, К. Д. Викери, С. Т. Шимоцу, М. Линзер, Н. А. Гарретт, К. А. Джонсруд, Д. М. Содерлунд, и Дж. ДеКубеллис. 2014. Hennepin Health: подотчетная организация социальной защиты для расширенного населения Medicaid. Департамент здравоохранения (Миллвуд) 33 (11): 1975–1984. https://doi.org/10.1377/hlthaff.2014.0648
- Тейлор, Л. А., А. Х. Тан, К. Э. Койл, К. Ндумеле, Э. Роган, М. Канаван, Л. А. Карри и Э. Х. Брэдли.2016. Использование социальных детерминант здоровья: что работает? PLoS One 11 (8): e0160217. Доступно по адресу: http://journals.plos.org/plosone/article?id=10.1371/journal.pone.0160217 (по состоянию на 8 июня 2017 г.).
- Л. Бикердайк, А. Бут, П. М. Уилсон, К. Фарли и К. Райт. 2017. Социальные предписания: меньше риторики, больше реальности. Систематический обзор доказательств. BMJ Open 2017; 7: e013384. https://doi.org/10.1136/bmjopen-2016-013384
- Институт улучшения клинических систем (ИКСИ).2015. Выйдя за пределы клинических стен: новаторские уроки: новый путь здравоохранения для сотрудничества с сообществами. Доступно по адресу: https://www.icsi.org/_asset/w7vd0v/pathinfographicweb.pdf (по состоянию на 8 июня 2017 г.).
- Evans, R.G., and G.L. Stoddart. 1990. Производить здоровье, потреблять медицинскую помощь. Социальные науки и медицина 31 (12): 1347-1363. https://doi.org/10.1016/0277-9536(90)
- Kottke, T. E., M. Stiefel, and N. P. Pronk. 2016. «Благополучие во всех политиках»: содействие межотраслевому сотрудничеству для улучшения жизни людей. Профилактика хронических заболеваний 13: 160155. Доступно по адресу: https://www.cdc.gov/pcd/issues/2016/16_0155.htm (по состоянию на 8 июня 2017 г.).
- Kottke, T. E., M. Stiefel, and N. P. Pronk. 2016. «Благополучие во всех направлениях политики»: содействие межотраслевому сотрудничеству для улучшения жизни людей. NAM Perspectives. Документ для обсуждения, Национальная академия медицины, Вашингтон, округ Колумбия. https://doi.org/10.31478/201604c
- Национальные академии наук, инженерии и медицины.2018. Изучение справедливости в многосекторальных партнерствах в области общественного здравоохранения: материалы семинара . Вашингтон, округ Колумбия: The National Academies Press. https://doi.org/10.17226/24786
- Gundersen, G., and L. Pray. 2009. Основные причины жизни: пять основ, которые изменят ваш образ жизни . Abingdon Press, Нэшвилл, Теннесси.
- А. Гарг, Р. Бойнтон-Джарретт и П. Х. Дворкин. 2016. Предотвращение непредвиденных последствий скрининга на социальные детерминанты здоровья. JAMA 316 (8): 813-814. Доступно по адресу: https://fhop.ucsf.edu/sites/fhop.ucsf.edu/files/custom_download/Unintended%20consequences%20of%20screening%20for%20social%20determinants.pdf (по состоянию на 31 августа 2020 г.).
- Isham, G. J., D. J. Zimmerman, D. A. Kindig, and G. W. Hornseth. 2013. HealthPartners использует бизнес-модель сообщества, чтобы уделять больше внимания доклиническим факторам, влияющим на здоровье. Департамент здравоохранения (Миллвуд) 32 (8): 1446-1452. https://doi.org/10.1377/hlthaff.2011.0567
-3
Благополучие — канал улучшения здоровья
О благополучии
Благополучие — это не просто отсутствие болезни или недомогания. Это сложная комбинация факторов физического, психического, эмоционального и социального здоровья человека. Благополучие тесно связано со счастьем и удовлетворением жизнью. Короче говоря, благополучие можно описать как то, как вы относитесь к себе и своей жизни.
Факторы, влияющие на благополучие
Каждый аспект вашей жизни влияет на ваше благополучие. Исследователи, изучающие счастье, обнаружили, что следующие факторы улучшают благополучие человека:
- Счастливые интимные отношения с партнером.
- Сеть близких друзей.
- Приятная и полноценная карьера.
- Денег хватит.
- Регулярные упражнения.
- Диета диетическая.
- Достаточно спать.
- Духовные или религиозные верования.
- Веселые хобби и развлечения.
- Здоровая самооценка.
- Оптимистичный взгляд.
- Реальные и достижимые цели.
- Целеустремленность и смысл.
- Чувство принадлежности.
- Способность адаптироваться к изменениям.
- Жить в справедливом и демократическом обществе.
Факторы, влияющие на благополучие, взаимосвязаны. Например, работа дает не только деньги, но и цель, цели, дружбу и чувство принадлежности.Некоторые факторы также компенсируют отсутствие других. Например, хороший брак может компенсировать отсутствие дружбы, а религиозные убеждения могут помочь человеку смириться с физическим заболеванием.
Богатство — не главное
Деньги связаны с благополучием, потому что наличие достаточного количества денег улучшает условия жизни и повышает социальный статус. Однако счастье может увеличиваться с доходом, но только до определенного предела.
Многие люди считают, что богатство — это быстрый путь к счастью.Но это неправда. Различные международные исследования показали, что именно качество наших личных отношений, а не размер нашего банковского баланса, имеет наибольшее влияние на состояние нашего благополучия.
Вера в то, что деньги — ключ к счастью, также может навредить благополучию человека. Например, человек, который предпочитает много работать сверхурочно, пропускает время с семьей, друзьями и развлечениями.
Дополнительный стресс, связанный с продолжительным рабочим днем, также может снизить удовлетворенность человека жизнью.Исследования показывают, что люди, преследующие «внешние» цели, такие как деньги и слава, более тревожны, подавлены и недовольны, чем люди, которые ценят «внутренние» цели, такие как близкие отношения с близкими.
Благополучие может быть недостижимым
Благополучие важно, но кажется труднодостижимым. Одно американское исследование психического здоровья показало, что, хотя каждый четвертый респондент был в депрессии, только каждый пятый был счастлив, а остальные оказались где-то посередине — ни счастливы, ни подавлены.Австралийское исследование потребительского благополучия показало, что:
- 58% хотели бы тратить больше времени на улучшение своего здоровья и благополучия.
- 79% родителей с детьми в возрасте до 18 лет хотели бы тратить больше времени на улучшение своего здоровья и благополучия.
- 83% готовы платить больше за продукты или услуги, которые улучшают их чувство благополучия.
Измерение национального благополучия
Измерение благополучия населения затруднено, потому что толкование благополучия настолько субъективно — то, как вы относитесь к своей жизни, во многом зависит от того, как вы ее видите.Как говорится, проблема одного человека — это проблема другого. Австралийские исследователи пытаются измерить благополучие, чтобы следить за условиями жизни. Типичный подход к измерению благополучия — это подсчет количества людей, на которых влияет определенный фактор.
Например, полезно отслеживать, сколько людей:
- болеют раком.
- холосты, женаты или разведены.
- Регулярно занимайтесь физическими упражнениями.
- Дым или выпивка.
- Находятся на пособии по безработице.
- Жертвы преступления.
- Невозможно читать или писать.
Отслеживание благополучия населения помогает правительствам принимать решения о конкретной политике. Например, знание среднего недельного дохода населения помогает установить «черту бедности», которая затем может повлиять на решения по реформе социального обеспечения.
Результаты зависят от того, что измеряется
Результаты опроса, как правило, различаются в зависимости от того, что было измерено. Например, австралийский опрос молодых людей показал, что восемь из каждых 10 сообщили, что они удовлетворены своей жизнью, включая то, что они думают о своей работе, учебе, доходах и отношениях.Однако этой положительной картине противоречит другое исследование, которое показало, что около половины всех молодых австралийцев борются с такой сложной проблемой, как депрессия или злоупотребление алкоголем. Благополучие — это нечеткое понятие, которое трудно определить с помощью графиков, диаграмм и статистики.
Как достичь благополучия
- Развивайте и поддерживайте прочные отношения с семьей и друзьями.
- Регулярно выделяйте время для социальных контактов.
- Постарайтесь найти работу, которая вам нравится и приносит вознаграждение, а не просто работать за лучшую оплату.
- Ешьте здоровую и питательную пищу.
- Регулярно занимайтесь физическими упражнениями.
- Примите участие в деятельности, которая вас интересует.
- Присоединяйтесь к местным организациям или клубам, которые вам нравятся.
- Ставьте перед собой достижимые цели и работайте над их достижением.
- Старайтесь сохранять оптимизм и наслаждаться каждым днем.
Куда обратиться за помощью
6 Социальные факторы | Здоровье США в международной перспективе: короче жизнь, хуже здоровье
, чем в США (Kenworth, 1998; Sharpe, 2011; Smeeding, 2006).Этот результат отражает более высокий общий уровень жизни в Соединенных Штатах (Smeeding, 2006). Например, в одном анализе уровень абсолютной бедности в США был ниже, чем в 8 из 10 стран с высоким уровнем дохода (Gornick and Jäntti, 2010).
Начиная с 1980-х годов, относительных уровней бедности в Соединенных Штатах постоянно превышали таковые в других странах с высоким уровнем дохода (Smeeding, 2006) (см. Рисунок 6-1). Эта разница со временем увеличилась. К концу 2000-х годов относительный уровень бедности в США превысил уровень всех 16 сопоставимых стран.Он также превысил показатели в 31 стране ОЭСР, включая Австралию, Чили, Чешскую Республику, Эстонию, Венгрию, Японию, Корею, Мексику, Новую Зеландию, Польшу, Словацкую Республику, Словению и Турцию (OECD, 2011e).
По относительной бедности Соединенные Штаты также имеют самый высокий уровень детской бедности среди 17 стран-участниц (Gornick and Jäntti, 2010; OECD, 2012e). По состоянию на 2008 год более одного из пяти (21,6 процента) детей в США жили в бедности, что является пятым по величине показателем среди 34 стран ОЭСР (OECD, 2012e). 11 Аналогичным образом, исследование ЮНИСЕФ показало, что в Соединенных Штатах самый высокий уровень детской бедности среди 24 богатых стран, которые он исследовал (ЮНИСЕФ, 2007). 12 Как и в случае с бедностью в целом, эта тенденция впервые стала заметной в 1980-х годах, во время экономических преобразований в Соединенных Штатах, и ее влияние на уровень детской бедности было драматическим: за короткий промежуток времени середины 1980-х годов детская бедность увеличилась. почти на треть в США (Jäntti and Danziger, 1994). С тех пор в стране постоянно наблюдается самый высокий уровень относительной детской бедности среди всех богатых стран (OECD, 2012e; Whiteford and Adema, 2007) (см. Рисунок 6-2).
Неравенство доходов
По данным ОЭСР, неравенство доходов в Соединенных Штатах в конце 2000-х годов было выше, чем в среднем по всем странам ОЭСР. Одним из распространенных показателей неравенства доходов является коэффициент Джини, который колеблется от 0 до 1, причем более высокие значения указывают на большее неравенство: средний показатель по ОЭСР составлял 0,31, а в США — 0,38. Коэффициент Джини в США превышал коэффициент Джини всех 16 стран-аналогов, а также всех других стран ОЭСР, за исключением Чили, Мексики и Турции (OECD, 2011e). 13
_________________
11 Уровень детской бедности в США также превышает таковой во многих странах с развивающейся экономикой в бывших странах-сателлитах Советского Союза в Восточной Европе.
12 Если судить по абсолютной бедности, в нескольких странах с высоким уровнем дохода уровень детской бедности выше, чем в Соединенных Штатах (Gornick and Jäntti, 2010).
13 Значения коэффициента Джини по ОЭСР в США ниже, чем те, которые сообщает U.S. Census Bureau, которое сообщило о коэффициенте Джини 0,47 в 2010 г. (DeNavas-Walt et al., 2011).
.



 Двумя основными направлениями по снижению риска являются действия:
Двумя основными направлениями по снижению риска являются действия: Если рассматривать влияние гипертонии (как клинического диагноза) на здоровье населения, как это часто происходит, то у лиц, принимающих решения, создается неполное представление относительно значимости фактора риска, связанного с повышенным артериальным давлением, для популяции из-за недооценки масштаба такого влияния на здоровье населения. Поэтому необходимо оценивать все воздействие того или иного фактора риска на всю популяцию, которая затем сопоставляется с идеальным сценарием, а не просто с когортой пациентов, клинически относящихся к группе высокого риска.
Если рассматривать влияние гипертонии (как клинического диагноза) на здоровье населения, как это часто происходит, то у лиц, принимающих решения, создается неполное представление относительно значимости фактора риска, связанного с повышенным артериальным давлением, для популяции из-за недооценки масштаба такого влияния на здоровье населения. Поэтому необходимо оценивать все воздействие того или иного фактора риска на всю популяцию, которая затем сопоставляется с идеальным сценарием, а не просто с когортой пациентов, клинически относящихся к группе высокого риска. Популяционные стратегии предполагают смещение ответственности за снижение рисков для здоровья с отдельного человека на правительства и министерства здравоохранения, признавая тем самым, насколько сильное влияние социальные и экономические факторы оказывают на развитие заболевания.
Популяционные стратегии предполагают смещение ответственности за снижение рисков для здоровья с отдельного человека на правительства и министерства здравоохранения, признавая тем самым, насколько сильное влияние социальные и экономические факторы оказывают на развитие заболевания.