Симптомы заболевания поджелудочной железы: Диагностика и лечение патологий поджелудочной железы (Александров)
Язва: диета, лечение, симптомы | Клиника «Наедине»
Язва — это локальный дефект слизистой оболочки желудка или двенадцатипёрстной кишки. Первый вид язвенной болезни чаще встречается среди людей пожилого возраста, второй — у молодых людей.
Причины
Самая распространённая причина возникновения язвенной болезни — инфицирование бактерией Helicobacter pilory. Ей можно заразиться через слюну при тесном контакте с другим человеком. У пациентов с язвой двенадцатипёрстной кишки helicobacter обнаруживают в 90% случаев, при язве желудка показатель составляет 50–60%.
Кроме бактерии провоцирующим фактором может стать стресс, неправильный режим питания и длительный приём нестероидных препаратов. Многие считают, что язвенная болезнь является осложнением гастрита, но это не так: это разные заболевания и гастрит в язвенную болезнь не перерастает.
Симптомы
Симптомами заболевания являются изжога, боли и тяжесть после еды, ночные боли. Но в некоторых случаях оно протекает бессимптомно. Например, так происходит, если её спровоцировали нестероидные препараты. Пациенты, принимающие такие лекарства, не чувствуют боли, поэтому заболевание у них проявляется уже осложнениями: кровотечением или прободением (отверстием в стенке желудка).
Но в некоторых случаях оно протекает бессимптомно. Например, так происходит, если её спровоцировали нестероидные препараты. Пациенты, принимающие такие лекарства, не чувствуют боли, поэтому заболевание у них проявляется уже осложнениями: кровотечением или прободением (отверстием в стенке желудка).
Лечение
Лечение зависит от того, обнаружен ли в организме больного helicobacter или нет. В первом случае врач назначает два вида антибиотиков, потому что один её не убивает, а также препараты, создающие неблагоприятные условия для жизни бактерий. Иногда после уничтожения бактерии сама язва не заживает, тогда пациенту выписывают препараты, снижающие секрецию и улучшающие трофику тканей. Если helicobacter не обнаружили, антибиотики не назначают.
Курс лечения обычно длится 14 дней, в определённых случаях требуется больше времени. Так, каллезная язва (большая, запущенная, диаметром больше 5 см) может заживать 2-3 месяца. Обычно до таких размеров дефект разрастается у пожилых людей, которые пьют нестероидные препараты годами и не проверяют желудок. В первую очередь для её заживления врач отменяет лекарства, которые вызывают язвенную болезнь.
Операция
Лечение язвенной болезни редко требует проведения операции. Она необходима лишь при осложнениях. Например, вылечить прободную (перфоративную) язву можно только с помощью хирургического вмешательства. Также операцию проводят при массивном кровотечении, когда его невозможно остановить консервативным путём, и при спинозе (сужении двенадцатиперстной кишки).
Питание
Для заживления дефекта кроме лечения препаратами необходимо соблюдать диету. Она заключается в соблюдении режима питания: человек должен питаться небольшими порциями 4-5 раз в день исключая острую, солёную, жареную, копченую пищу. Всю еду нужно варить или готовить на пару. При заживлении язвы диету соблюдать уже не нужно, но злоупотреблять острым, жареным, копчёным и солёным всё же не стоит. Также важно питаться регулярно, не пропуская приёмы пищи, чтобы не допустить обострения. Алкоголь противопоказан при любом заболевании ЖКТ. Продукты, от которых лучше отказаться: сдобная выпечка, чёрный хлеб, помидоры, кофе, крепкий чай, свиное сало, бараний жир, маргарин, шоколад. В рацион можно включить: пшеничный подсушенный или вчерашний хлеб, сухари, несдобное печенье, молочные супы, говядина, курица, судак, щука, окунь, каши на воде с добавлением молока (манная, гречневая, овсяная, перловая, рисовая).
Диагностика
Для диагностики язвенной болезни пациенты проходят фиброгастроскопию, во время которой можно сделать быстрый уреазный тест и обследоваться на helicobacter. Где-то дополнительно проводят рН-метрию для того, чтобы узнать уровень кислотности в желудке. При этом обследовании пациенту через нос ставится зонд в желудок и в течение суток измеряется кислотность.
Ранняя диагностика заболеваний желудочно-кишечного тракта позволяет своевременно выявить и предотвратить риск развития инфекционных, воспалительных и опухолевых заболеваний желудочно-кишечного тракта, избежать развития осложнений и перехода заболевания в тяжелую форму. Мы заботимся о здоровье своих пациентов и предлагаем воспользоваться нашими программами для профилактики и лечения заболеваний пищеварительной системы. Данные программы можно пройти за 1 визит в клинику.
Мы заботимся о здоровье своих пациентов и предлагаем воспользоваться нашими программами для профилактики и лечения заболеваний пищеварительной системы. Данные программы можно пройти за 1 визит в клинику.
Записаться на консультацию к гастроэнтерологу в Клинике Наедине можно по телефону в г. Кирове: (8332) 32-7777
или через форму на сайте
воспаление поджелудочной железы.: причины, жалобы, диагностика и методы лечения на сайте клиники «Альфа-Центр Здоровья»
Воспаление поджелудочной железы, характеризуется сильной опоясывающей болью, тошнотой, рвотой, которая не приносит облегчения. Возможна механическая желтуха.
Поджелудочная железа имеет два главные функции — эндокринную (в ней, в частности, образуется инсулин) и экзокринную (в ней образуются ряд ферментов, необходимых для пищеварения). Самая частая причина недостаточности экзокринной функции поджелудочной железы у взрослых — алкоголизм, а у детей — муковисцидоз (тяжелое наследственное заболевание, сопровождающееся также тяжелыми легочными инфекциями). Муковисцидоз следует подозревать у всех больных младше 40 лет с необъяснимой недостаточностью экзокринной функции поджелудочной железы.
Жалобы
Хронический панкреатит проявляется постоянной или приступообразной болью в животе, нередко в сочетании с сахарным диабетом (что проявляется повышенным уровнем глюкозы в анализах крови).
При хроническом панкреатите обострения могут сменяться периодами улучшения, либо болезнь сопровождается постоянной болью и нарушениями всасывания пищи из кишечника.
При легком и умеренном повреждении поджелудочной железы поводом для обращения к врачу служит постоянная боль. Нередко на этой стадии заболевания отклонения лабораторных показателей выявляются только при специальных исследованиях (например, при пробе с секретином). При обширном повреждении поджелудочной железы появляются понос, стеаторея (выделение избыточного количества жира с каловыми массами) и похудание.
В типичных случаях боль локализуется в середине живота («под ложечкой») и отдает в спину, но может быть более выраженной в правом или левом подреберье, в спине или иметь разлитой характер.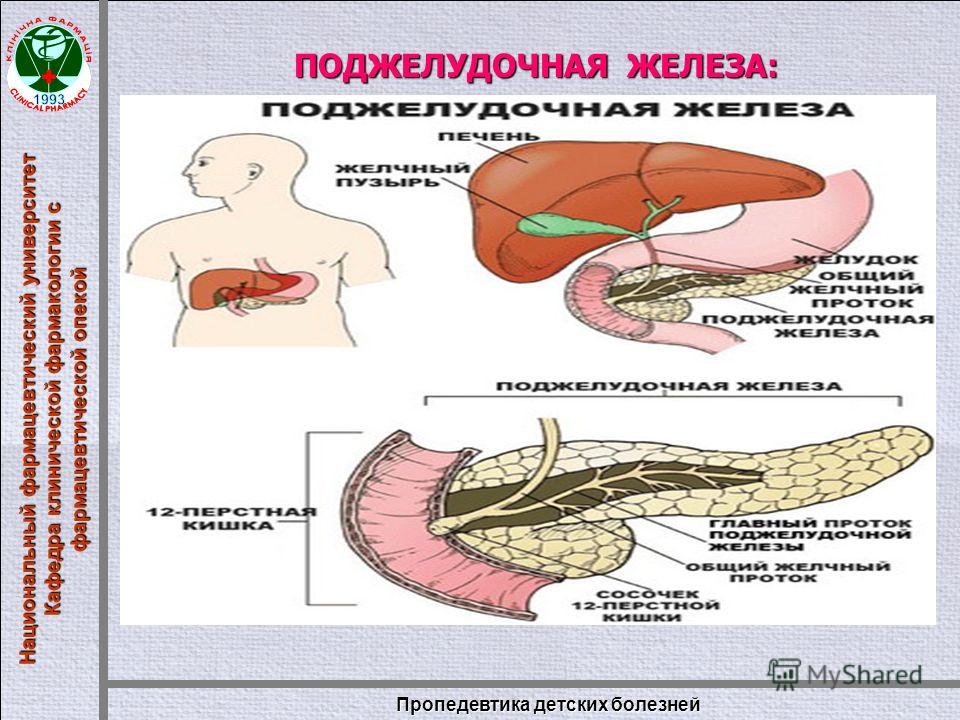 Иногда боль локализуется за грудиной или в боку. Обычно она сильная, продолжительная, глубокая и не проходит после еды и приема антацидных средств. Часто она усиливается при употреблении алкоголя или после обильной еды, особенно жирной. Нередко боль настолько сильна, что приходится использовать наркотические анальгетики. Тошнота, рвота и метеоризм (обильное отхождение газов) отмечаются реже; обычно они обусловлены реакцией на боль или применением лекарственных препаратов (особенно наркотических анальгетиков), угнетающих деятельность желудка и кишечника.
Иногда боль локализуется за грудиной или в боку. Обычно она сильная, продолжительная, глубокая и не проходит после еды и приема антацидных средств. Часто она усиливается при употреблении алкоголя или после обильной еды, особенно жирной. Нередко боль настолько сильна, что приходится использовать наркотические анальгетики. Тошнота, рвота и метеоризм (обильное отхождение газов) отмечаются реже; обычно они обусловлены реакцией на боль или применением лекарственных препаратов (особенно наркотических анальгетиков), угнетающих деятельность желудка и кишечника.
Диагностика
При длительной боли в животе всем больным необходимы ультразвуковое исследование (УЗИ) или компьютерная томография (КТ) для исключения ложной кисты поджелудочной железы. Часто при хроническом панкреатите обнаруживают изменения протоков; взаимосвязи между силой боли и наличием сужений протоков и их расширений не выявлено, однако иногда после установки стента (металлической конструкции, не дающей протоку спадаться) боль уменьшается.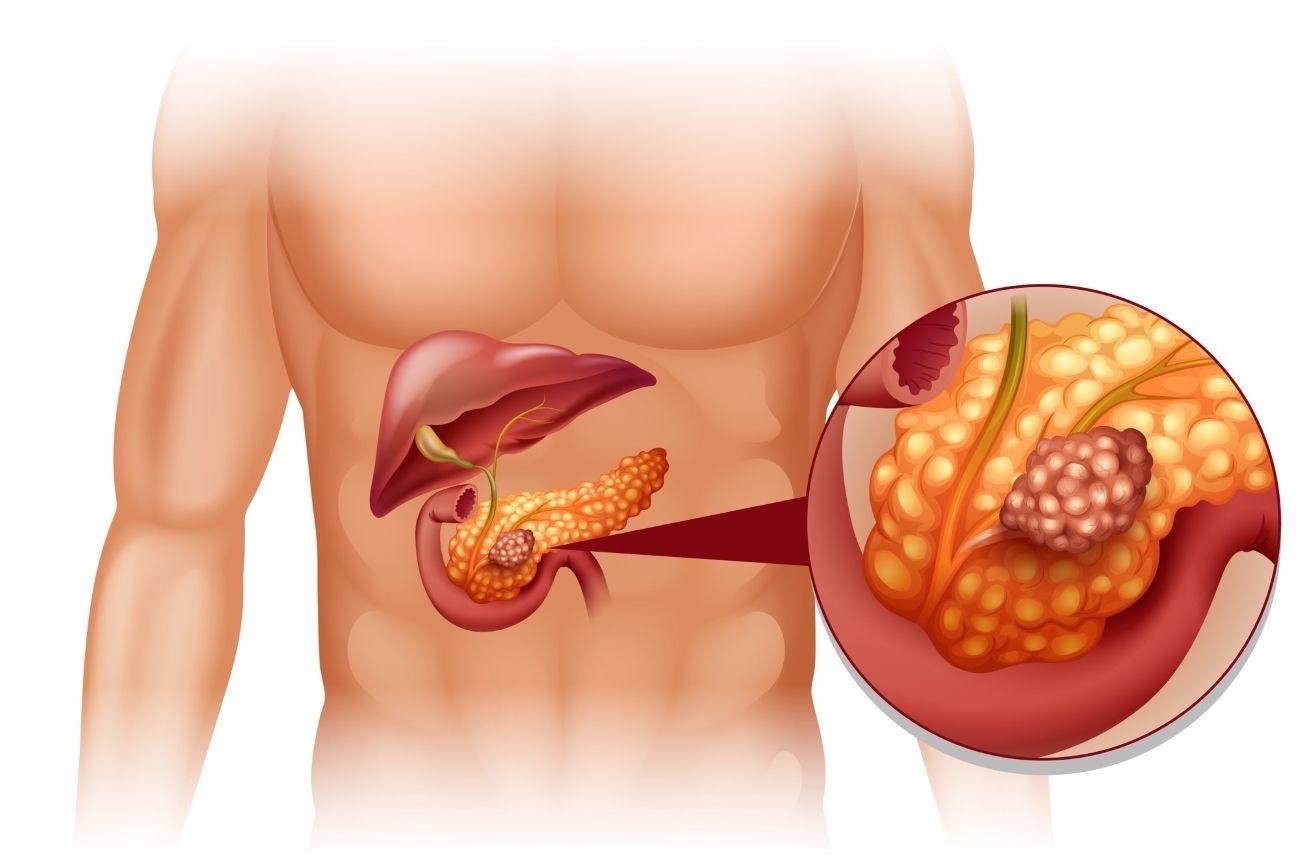
Надежный метод диагностики нарушений пищеварения — определение в кале капель нейтрального жира и кристаллов жирных кислот, а также непереваренных мышечных волокон. Большое число мышечных волокон (более пяти) в мазке кала говорит о нарушении переваривания белков.
При рентгенографии живота можно выявить кальцификаты поджелудочной железы, подтверждающие хронический панкреатит. При УЗИ можно обнаружить кальцификаты (даже те, которые еще не видны на рентгенограммах), увеличение размеров поджелудочной железы и неровность ее контуров. Для диагностики хронического панкреатита используют также КТ живота; при хроническом панкреатите помимо кальцификатов в поджелудочной железе обнаруживают расширение протока поджелудочной железы и желчных протоков, неравномерное увеличение железы, скопление жидкости, изменения в окружающих тканях. Эндоскопическая ретроградная холангиопанкреатография при хроническом панкреатите выявляет расширение протоков, а также участки их стеноза.
Лечение
Отказ от алкоголя уменьшает боль примерно у 50% больных. Также применяют ферментные препараты, например панкреатин. Ферментные препараты лучше всего помогают женщинам с неалкогольным хроническим панкреатитом. У мужчин эффективность такого лечения составляет 20—25%, у мужчин, злоупотребляющих алкоголем, — 12—15%, а при тяжелом панкреатите у больных обоего пола — 25%. Во всех случаях при постоянной боли необходимо исключить ложную кисту, поскольку дренирование кисты часто приводит к улучшению. У всех больных хроническим панкреатитом с постоянной болью довольно высок риск наркотической зависимости, поэтому следует применять только ненаркотические анальгетики. Необходимо предостеречь больных, злоупотреблявших алкоголем, от употребления даже малых доз алкоголя на фоне приема парацетамола в дозе 3 г в сутки и более.
Также применяют ферментные препараты, например панкреатин. Ферментные препараты лучше всего помогают женщинам с неалкогольным хроническим панкреатитом. У мужчин эффективность такого лечения составляет 20—25%, у мужчин, злоупотребляющих алкоголем, — 12—15%, а при тяжелом панкреатите у больных обоего пола — 25%. Во всех случаях при постоянной боли необходимо исключить ложную кисту, поскольку дренирование кисты часто приводит к улучшению. У всех больных хроническим панкреатитом с постоянной болью довольно высок риск наркотической зависимости, поэтому следует применять только ненаркотические анальгетики. Необходимо предостеречь больных, злоупотреблявших алкоголем, от употребления даже малых доз алкоголя на фоне приема парацетамола в дозе 3 г в сутки и более.
Панкреатит
Панкреатит — воспалительное заболевание поджелудочной железы. При воспалительном процессе поджелудочной железы ферменты, которые вырабатываются в железе, не проходят в двенадцатиперстную кишку. Они активизируются в самой железе, за счет чего происходит ее разрушение.
Они активизируются в самой железе, за счет чего происходит ее разрушение.
Воспалительный процесс может нанести серьезный вред работе других органов внутренней секреции токсинами, которые выделяются во время саморазрушительного процесса внутри поджелудочной железы.
Поджелудочная железа является не только органом пищеварительной, но и эндокринной системы. Как орган пищеварительной системы железа вырабатывает панкреатический сок и ферменты, которые необходимы для процесса пищеварения. Как орган эндокринной системы, поджелудочная железа отвечает за выработку инсулина. Сбой в работе поджелудочной железы, может привести к развитию сахарного диабета.
Причины
- употребление жирной, острой пищи;
- злоупотребление алкоголем;
- длительный прием гормональных препаратов;
- стрессы;
- заболевания желудочно-кишечного тракта: хронический гастродуоденит, язвенная болезнь, заболевания печени и желчевыводящих путей (чаще всего это желчекаменная болезнь).

Панкреатит может быть: острым и хроническим.
Симптомы
Симптомы заболевания различны. При остром панкреатите боль сосредотачивается в зависимости от участка воспаления поджелудочной железы. Боль возникает в правом подреберье, если воспаляется головка поджелудочной железы. Опоясывающая боль — в случае, когда процесс затрагивает всю поджелудочную железу, болевые ощущения в подложечной области возникают из-за воспалительного процесса тела железы. Если воспаляется хвост, боль обычно локализуется в левом подреберье. Боль, как правило, внезапная, интенсивная. При хроническом панкреатите боли локализуются в верхнем отделе живота. У больного отмечаются отсутствие аппетита, частая рвота и вздутие живота.
Заболевания поджелудочной железы — причины, симптомы, виды, диагностика, лечение
29 Февраля 2012 г.
Заболевания поджелудочной железы: особенности болезней органа брюшной полости
Поджелудочная железа – непарный секреторный орган, расположенный в брюшной полости слева от желудка. Функция поджелудочной железы – выработка в просвет двенадцатиперстной кишки активного панкреатического сока, содержащего слизистые вещества и ферменты, помогающие расщеплению белков, жиров, углеводов. Любые функциональные нарушения работы поджелудочной железы чреваты развитием тяжелых заболеваний.
Функция поджелудочной железы – выработка в просвет двенадцатиперстной кишки активного панкреатического сока, содержащего слизистые вещества и ферменты, помогающие расщеплению белков, жиров, углеводов. Любые функциональные нарушения работы поджелудочной железы чреваты развитием тяжелых заболеваний.
Заболевания поджелудочной железы начинаются с воспалительного процесса – острого или хронического.
Симптомы заболеваний поджелудочной железы
Общие симптомы заболеваний поджелудочной железы следующие:
- Сильная или умеренная боль, чаще всего носящая опоясывающий характер (в некоторых случаях локализуется в верхней левой или правой части брюшной полости с отдачей в спину).
- Тошнота, рвота.
- Сильная слабость.
Воспаление поджелудочной железы занимает 3-е место среди заболеваний органов брюшной полости и, согласно данным медицинской статистики, встречается у каждого десятого жителя планеты.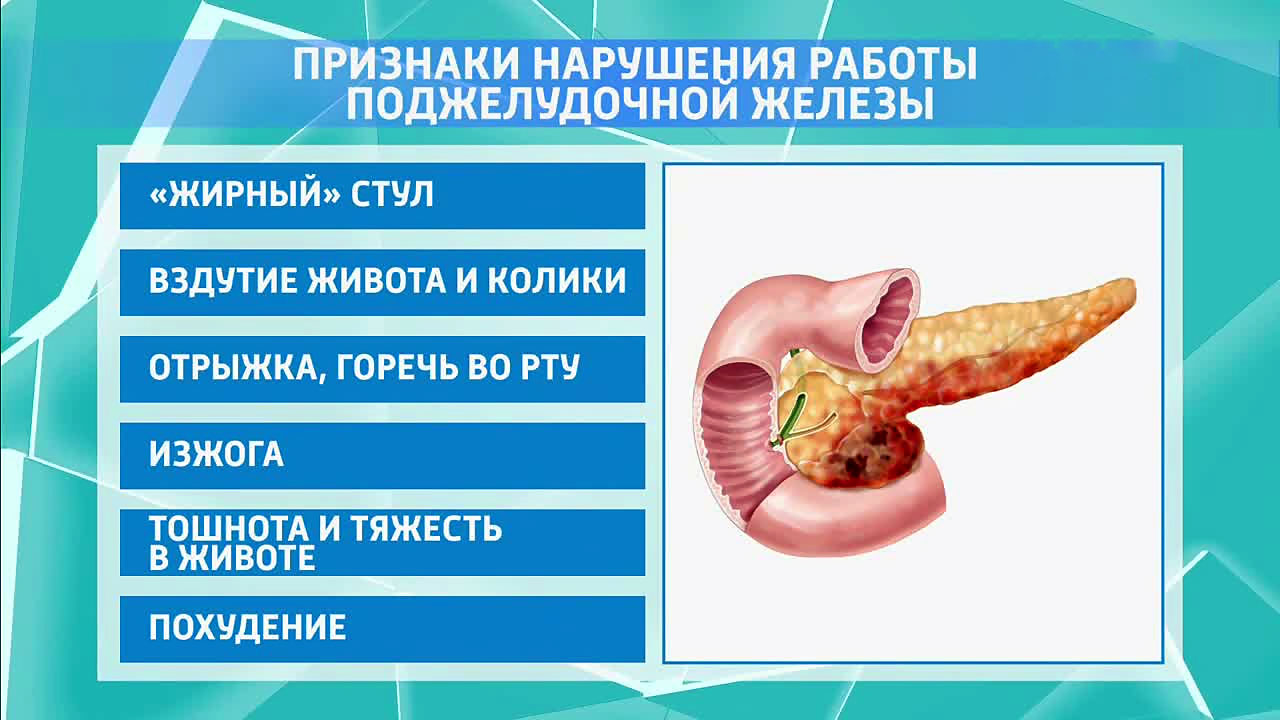
В индустриально развитых странах в последние десятилетия наблюдается рост онкологических заболеваний поджелудочной железы. Среди причин смерти в онкологии рак поджелудочной железы занимает 5-е место после рака легких, толстой кишки, молочной железы и простаты.
Острый панкреатит
Наиболее распространенным заболеванием поджелудочной железы является панкреатит. Панкреатит может иметь как острое, так и хроническое течение.
Причины возникновения острого панкреатита
- Злоупотребление алкоголем.
- Употребление острой, жирной и сладкой пищи.
- Рефлюкс (обратный, отличающийся от нормального ток жидкости) желчи в панкреатические протоки при желчнокаменной болезни.
- Повреждение протоков поджелудочной железы.
- Нарушение микроциркуляции поджелудочной железы.
- Синдром диссеминированного внутрисосудистого свертывания крови.
- Стресс.
Симптомы острого панкреатита
- Интенсивная боль в левом подреберье с отдачей в бок, спину, плечо, может иметь опоясывающий характер, редко – в область сердца.

- Тошнота и рвота.
- Бледность кожных покровов.
- Учащение сердцебиения (тахикардия).
- Сухость во рту.
Диагностика острого панкреатита
- Биохимический анализ крови.
- Биохимический анализ мочи.
- УЗИ поджелудочной железы.
- КТ или МРТ поджелудочной железы.
- Лапароскопия.
- Ангиография.
- Эндоскопия верхних отделов желудочно-кишечного тракта.
Лечение острого панкреатита
- Дезинтоксикация.
- Коррекция режима питания.
- Медикаментозное лечение (холинолитические препараты, нутрицевтики и др.).
Хронический панкреатит
Причины возникновения хронического панкреатита
- ЖКБ (желчнокаменная болезнь).
- Злоупотребление алкоголем и жирной пищей.
- Вирусные инфекции.
- Воспалительные процессы поджелудочной железы.

- Интоксикация.
- Стресс.
Симптомы хронического панкреатита
- Боль в эпигастральной области и левом предреберье.
- Понос, диспепсические явления.
- Светлый цвет и жирный вид кала.
- Потеря аппетита, потеря веса.
- Дискомфорт при употреблении острой, жирной пищи.
Диагностика хронического панкреатита
- Биохимическое исследование крови и мочи.
- Рентгенография поджелудочной железы.
- УЗИ поджелудочной железы, печени и желчных путей.
- Фиброгастродуоденоскопия.
Лечение хронического панкреатита
- Коррекция пищевого режима, дробное питание.
- Купирование болевого синдрома.
- Профилактика рецидивов.
- Дезинтоксикация.
Рак поджелудочной железы
Частота возникновения РПЖ (рака поджелудочной железы) составляет приблизительно 10-15 случаев на 100 000 населения в год.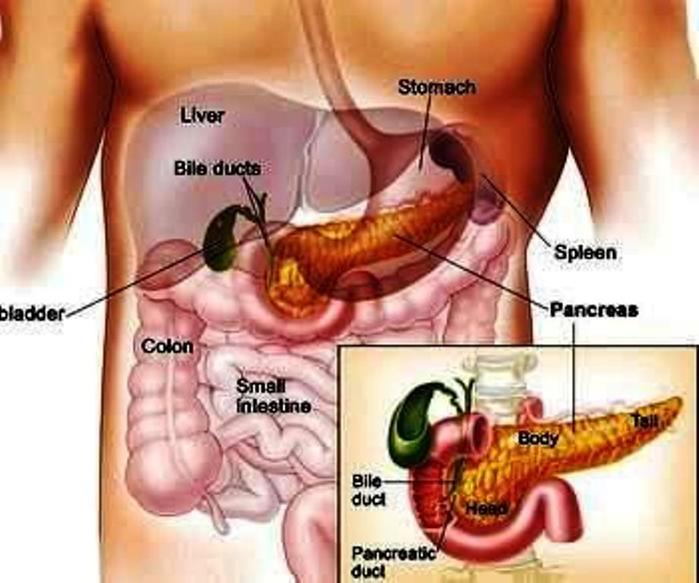 Рак поджелудочной железы поражает преимущественно мужчин в возрасте 55-60 лет, живущих в развитых странах.
Рак поджелудочной железы поражает преимущественно мужчин в возрасте 55-60 лет, живущих в развитых странах.
Причины возникновения рака поджелудочной железы
- Табакокурение (у курильщиков заболевание встречается в 3 раза чаще, чем у некурящих).
- Ожирение.
- Заболевания желчевыводящих путей.
- Употребление жирной, острой пищи, большого количества мясных продуктов.
- Сахарный диабет.
- Хронический панкреатит с частыми рецидивами.
- Алкоголизм.
- Возраст старше 50 лет.
- Наследственная предрасположенность.
Симптомы рака поджелудочной железы
- Желтуха.
- Боль по средней линии живота.
- Снижение аппетита.
- Кожный зуд.
- Повышенная утомляемость.
- Нарушение пищеварения (тошнота, рвота, метеоризм, запоры, поносы и др.).
- Увеличение желчного пузыря и печени.
- Сахарный диабет.

Диагностика рака поджелудочной железы
- КТ или МРТ поджелудочной железы.
- УЗИ поджелудочной железы, печени, желчных путей.
- Холангиопанкреатография.
- Анализ крови на онкомаркер рака поджелудочной железы СА 19-9.
Лечение рака поджелудочной железы
- Медикаментозное лечение.
- Оперативное удаление части поджелудочной железы с протоками и двенадцатиперстной кишкой, восстановление путей прохождения желчи и кишечного содержимого.
Гастроэнтерологи ГУТА КЛИНИК предупреждают о серьезности заболеваний поджелудочной железы – на ранних стадиях здоровье возможно сохранить, не прибегая к оперативным вмешательствам. Главное – не медлить с обращением к врачу.
Лечение заболеваний поджелудочной железы – комплексное. Наши специалисты уделяют большое значение коррекции режима питания пациента, режима труда и отдыха, отказу от вредных привычек, нормализации состояния нервной системы.
По показаниям применяется медикаментозная терапия (ферментные препараты, анальгетики и спазмолитики при выраженном болевом синдроме, антибиотикотерапия с целью профилактики гнойных осложнений и др.).
Автор
Руханова Лариса Викторовна
, Гастроэнтеролог, гепатолог
Лечение панкреатита у детей в Москве
Панкреатит – воспаление поджелудочной железы, к которому приводит повышение активности ферментов. В норме они активируются после поступления в кишечник и обеспечивают функцию переваривания пищи. При задержке секрета ферменты начинают работать еще до выхода из поджелудочной железы, что приводит к воспалению тканей, протоков, сосудов. Лечение панкреатита у детей должно быть своевременным, это крайне важно для профилактики серьезных осложнений.
Почему возникает панкреатит
Хроническая форма воспаления является следствием острого процесса. Впервые панкреатит может проявиться в силу разных причин:
Впервые панкреатит может проявиться в силу разных причин:
-
механических: травмы, диагностические вмешательства, перенесенные операции; -
токсико-аллергических: пищевые аллергии, инфекционные заболевания, интоксикации и отравления; -
врожденных: анатомические особенности – дефекты строения протоков железы, желчного пузыря, двенадцатиперстной кишки.
Нередко панкреатит у ребенка возникает на фоне других заболеваний желудочно-кишечного тракта: воспаления желчного пузыря и прочие нарушения функции ЖКТ после перенесенного вирусного и простудного заболевания.
Симптомы панкреатита у ребенка
Воспаление органа приводит к поступлению ферментов и токсинов в кровь и лимфу, поэтому могут возникать симптомы общей интоксикации детского организма. Несмотря на это болезнь часто протекает в стертой, легкой форме. Даже острое воспаление у маленького ребенка может не вызывать сильных болей, обычно не сопряжено с тяжелой симптоматикой.
Даже острое воспаление у маленького ребенка может не вызывать сильных болей, обычно не сопряжено с тяжелой симптоматикой.
У детей старшего возраста возникают приступообразные боли в верхней части живота. Они носят опоясывающий, ноющий характер, могут отдавать в правое подреберье, лопатку, спину. Частым спутником панкреатита является комплекс диспепсических нарушений:
-
снижение аппетита; -
тошнота; -
нарушения стула; -
рвота; -
вздутие живота и повышенное газообразование.
К другим, менее распространенным симптомам, относят повышение температуры тела (незначительное), бледность кожи или чуть заметную желтушность, редко цианоз и мраморность кожных покровов лица, рук, ног. Могут наблюдаться сухость слизистой полости рта, белесоватый налет на языке.
В целом симптоматика зависит от того, на какой стадии заболевание, как давно оно наблюдается, насколько угнетена функция поджелудочной железы. Лечение панкреатита у ребенка 7–8 лет нередко начинается с посещения врача по поводу периодических ноющих болей в животе, обостряющихся после употребления сладкой пищи, физической нагрузки, стресса.
Приступ боли может длиться от 50–60 минут до нескольких дней. Многие дети отмечают появление изжоги, чередование запоров и диареи. По результатам плановых медицинских осмотров и наблюдениям родителей у многих маленьких пациентов с панкреатитом имеет место потеря веса, астеновегетативный синдром.
Методы диагностики
Врач диагностирует панкреатит на основании жалоб и выявленных симптомов, результатов лабораторных и аппаратных исследований. Обычно прибегают к УЗИ органов брюшной полости, клиническому и биохимическому анализу крови. Иногда требуется компьютерная томография или МРТ внутренних органов, если есть основания подозревать осложнения или другие патологии поджелудочной железы.
Особенности лечения
Лечение панкреатита у детей направлено на следующие результаты:
-
снятие неприятных симптомов; -
устранение причин болезни; -
нормализация функции поджелудочной железы.
Первой задачей является обеспечение функционального покоя органа. Важно быстро купировать неприятные симптомы, а также не допустить действия первопричин. При обострении прописывается лечебное голодание в течение суток, но оно должно проходить под контролем врача. В этот период важно давать ребенку минеральную щелочную воду. Чтобы не допустить упадка сил, первое время целесообразно находиться в стационаре. В это время может быть предложено парентеральное введение питательных растворов.
Дальнейшее медикаментозное лечение основывается на следующих лекарствах:
-
анальгетики и спазмолитики для снятия боли; -
антисекреторные препараты; -
ферментные препараты; -
ингибиторы протеазы при тяжелом течении заболевания.
Важно соблюдать лечебную диету в течение всего курса лечения и некоторое время после. Под запретом – жирная, жареная, тяжелая пища, острые продукты и соусы, газировка. Специалист составит диету с учетом возрастных потребностей, общего состояния здоровья ребенка.
Профилактика панкреатита должна основываться на рациональном питании в соответствии с возрастом ребенка, предупреждении и своевременном лечении заболеваний пищеварительной системы. Задать интересующие вопросы, пройти диагностику и получить эффективное лечение вы можете, обратившись к детским врачам клиники «Семейный доктор».
Для записи к детскому врачу-гастроэнтерологу на удобное для Вас время, позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66, заполните форму on-line записи или обратитесь в регистратуру клиники.
Стоимость
врач-педиатр, гастроэнтеролог, ведущий специалист клиники
врач-педиатр, гастроэнтеролог, к. м.н.
м.н.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА (лечение сахарного диабета)
Что такое поджелудочная железа?
Орган выглядит удлиненным дольчатым образованием сероватого цвета. Его место расположения – брюшная полость за желудком. Параметры человеческой железы составляют: 14-22 см длиной, 3-9 см шириной, 2-3 см толщиной. Поджелудочная железа весит примерно 75 гр.
Поджелудочной железой называется составная часть пищеварительных органов человека. Функции поджелудочной железы заключаются в выделении сока с перерабатывающими ферментами. Кроме того, железа отвечает за гормональный фон. Жировой, белковый, углеводный обмены находятся в зоне ответственности этого органа.
Эндокринные функциональные особенности органа состоят в выделении в кровь инсулина и глюкагона. За выработку этих гормонов отвечают группы клеток. Число клеток у здоровых людей обычно достаточно, чтобы регулировать углеводный (жировой) обмен. Разрушение того или иного вида клеток поджелудочной железы может спровоцировать развитие сахарного диабета.
Тесная взаимосвязь с другими органами пищеварения приводит к нарушению обмена всей системы человека.
Какие симптомы у заболевания поджелудочной железы?
При воспалении начинает тревожить поджелудочная железа боли в области ребер с левой стороны. Качественные характеристики болей – режущие. Обычно возникают после приема пищи. Она, как известно, поступает в 12-перстную кишку и переваривается при помощи желудочного сока.
Панкреатит достаточно длительно может характеризоваться сменой интенсивности болей. Они иногда обостряются, а иногда дискомфорт отсутствует вовсе. Если человек не соблюдает режим питания, боли перерастают в постоянные. Такие симптомы поджелудочной железы, в этом случае, относят к хроническим.
Обычно, симптомы хронического панкреатита устраняет специально назначенная диета. Если она не соблюдается, то у человека появляются метеоризм, диарея, изжога. Процесс воспаления вызывает нарушение аппетита. Воспаление относится и клеточному уровню, так как из клеток этого органа выделяется нужный для системы пищеварения сок.
Каково развитие заболевания поджелудочной железы?
Постепенно, число работоспособных клеток снижается. Панкреатические клетки замещаются секретирующей тканью поджелудочной железы. В результате нарушения пищеварения возникает синдром развития диабета.
Это возникает из-за нарушения углеводного обмена, а также инсулиновых выбросов. Выбрасывающий характер работы клеток приводит к пониженному содержанию глюкозы в крови. Следующий этап развития болезни будет зависеть от поражающего фактора. Если панкреатических клеток остается совсем немного, то процесс приведет к инсулиновой недостаточности.
Рецепторы могут перестать воспринимать глюкозу, это приведет к излишнему количеству инсулина в крови. Повышенное содержание глюкозы в крови приводит к возникновению сахарного диабета. Заболевание почти всегда связано с избыточностью массы тела.
Сахарный диабет, связанный с излишним числом инсулина относят к второму типу. Развитие заболевания можно предотвратить, исключив из рациона некоторые продукта. Правильным питанием, кстати, лечится и панкреатит, но только в начальной стадии заболевания.
Правильным питанием, кстати, лечится и панкреатит, но только в начальной стадии заболевания.
При несоблюдении диеты, излишний инсулин будет оказывать разрушающее действие на все органы, а в особенности на систему пищеварения человека. При этом, некоторые процессы, например, некротические будут невозвратными.
Как можно избежать появления заболевания поджелудочной железы?
Панкреатитом называют болезнь людей, которые склонны к систематическому перееданию. В таком случае нарушается жировой обмен, риск возникновения заболевания увеличивается в разы. Иногда воспалительный процесс в поджелудочной железе может возникнуть из-за травмы, к примеру, ранения в живот.
Диета при сахарном диабете, сопровождающемся хроническим панкреатитом, подразумевает снижение употребления углеводов. Быстрые углеводы являются источником глюкозы. Если их убрать из меню, гликемия вернется в норму. Отрицательное воздействие на поджелудочную железу прекратится. Некоторые виды панкреатита появляются из-за аллергии на продукты или медикаменты.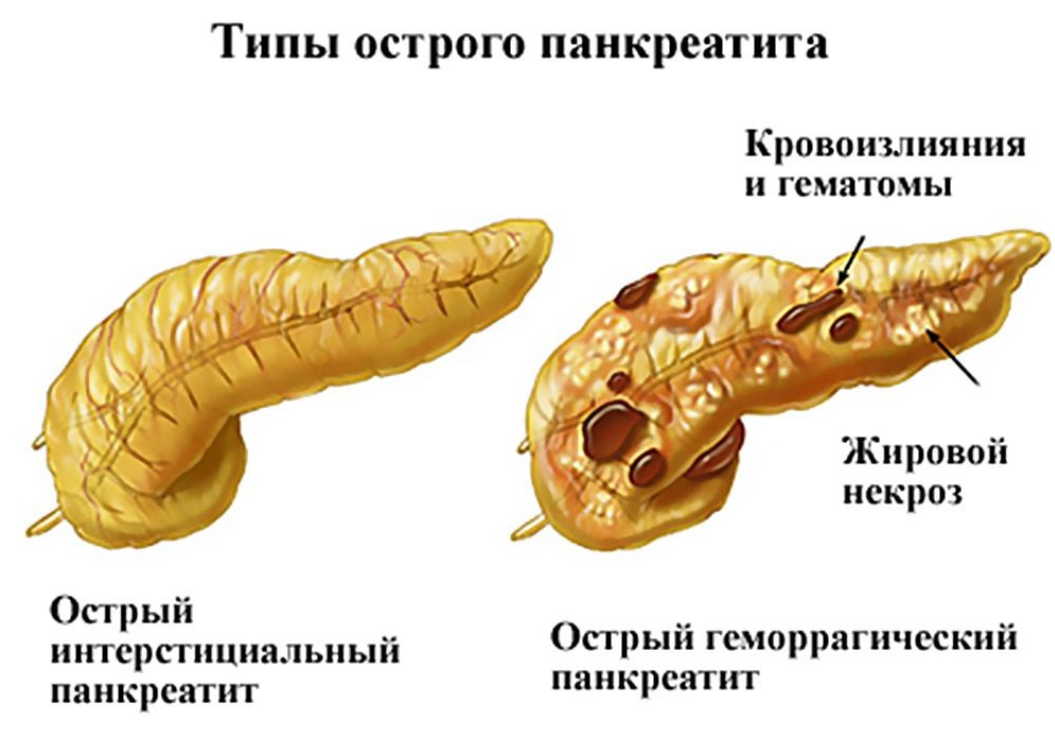 Чтобы избежать развития заболевания достаточно исключить их употребление.
Чтобы избежать развития заболевания достаточно исключить их употребление.
Несоблюдение диеты может привести к полному нарушению функционирования поджелудочной железы. В этом случае, погибший орган удаляет хирургическим методом.
Для предотвращения хирургического вмешательства назначаются лекарства, воздействующие на гормоны. Действие медикаментозных препаратов направлено на облегчение работы воспаленного органа.
Как проходит лечение заболевания поджелудочной железы?
Поскольку варианты развития воспаления поджелудочной железы носят различный характер, лекарства ни в коем случае нельзя принимать самостоятельно. Поэтому как лечить поджелудочной железы должен сказать доктор. Самостоятельный прием таблеток может привести за собой серьезные последствия.
Если развитие болезни пошло по первому типу диабета, то здесь также предписано диетическое питание. Диета в этом варианте заболевания подразумевает снижение потребления жиров, углеводов, мучного. Сахар в крови может быть повышен из-за этих продуктов. В результате их потребления поджелудочная железа начинает выделять лишний инсулин. Жизненный срок органа при этом значительно сокращается.
В результате их потребления поджелудочная железа начинает выделять лишний инсулин. Жизненный срок органа при этом значительно сокращается.
Для исключения раздражения слизистой желудка часто советуют исключить из рациона питания яблоки, копченые продукты. Доступные для употребления продукты должны быть разделены на 4-5 разовый прием пищи. Таким образом поджелудочная железа симптомы заболевания сведутся к нулю, а панкреатический сок будет выделяться равномерно в определенное время и нужном количестве.
Для исключения недостаточности питательных элементов, в пищи должны содержаться витамины, минералы в должном количестве.
Верное лечение поджелудочной железы — правильное питание. При соблюдении режима не будут беспокоить осложнения и неприятные симптомы. Главным осложнением хронического панкреатита является сахарный диабет. В большинстве случаев его появления можно не допустить. Облегчить появившиеся симптомы могут своевременное лечение и профилактические меры. Своевременное обращение к специалистам даже поможет отсрочить появление осложнений. Регенерация панкреатических клеток усиливается в достаточном объеме только при правильной и своевременной терапии.
лечение и диагностика причин, симптомов в Москве
Общее описание
Панкреатит – это заболевания поджелудочной железы, которое характеризуется воспалением ее паренхимы и нарушением основных функций. Ферменты, которые выделяются железой и не попадают в двенадцатиперстную кишку, начинают действовать в самой ткани и разрушать ее. Активированные ферменты и продукты распада попадают в общий кровоток и могут повреждать другие органы.
По течению заболевания панкреатит бывает острым и хроническим.
Острый панкреатит — острое воспаление поджелудочной железы, возникающее при различных ситуациях (отравлениях, травмах). Требует скоропостижной помощи и лечение в профильном отделение.
Причины возникновения панкреатита
- У людей, злоупотребляющих алкоголем (из всех панкреатитов на их долю приходится около 40-50% случаев)
- В 15-20% случаев панкреатит развивается на фоне желче-каменной болезни
- Пищевые отравления
- Вирусные инфекции
- Паразитарные заболевания (опистархоз)
- После проведенных оперативных пособий
- Недостаточность функции сфинктера Одди
Симптомы панкреатита
- Ноющие схваткообразные боли в эпигастрии, иррадиирущие в поясницу(опоясывающего характера)
- Тошнота, возможно появление рвоты (с примесью желчи, съеденной пищи), не приносящей облегчение
- Снижение аппетита
- Отрыжка воздухом
- Вздутие живота
- Диарея
Диагностика
- Общий клинический анализ крови, мочи
- Анализ кала на копрограмму, анализ на эластазу
- Биохимический анализ крови (печеночные пробы, холестерин, щелочная фосфатаза, амилаза, глюкоза)
- УЗИ гепатобилиарной системы
- КТ органов брюшной полости, в том числе поджелудочной железы
- ЭРХПГ (эндоскопическая ретроградная холангиюпанкреатография)
Лечение панкреатита
Основные принципы лечения:
- Купирование боли — анальгетики (анальгин,баралгин), спазмолитики (дротаверин, папаверин)
- Антигистаминные препараты (супрастин, тавегил)
- Ингибиторы протонной помпы (омепразол, рабепразол, эзомепразол)
- Прокинетические и противорвотные препараты (церукал)
- Ферментные препараты (креон, фестал, микразим, эрмиталь)
Панкреатит у детей | Симптомы и причины
Каковы симптомы панкреатита у детей?
Важно помнить, что симптомы панкреатита могут быть расплывчатыми и спутать их с признаками других заболеваний, например, вирусного гастроэнтерита. Если ваш ребенок младенец и не может выразить боль словами, он может быть более суетливым и раздражительным из-за постоянного плача.
Симптомы острого панкреатита
Ребенку с острым панкреатитом требуется немедленная медицинская помощь, обычно требуется госпитализация и тщательное наблюдение.Симптомы могут включать:
- Боль в животе
- тошнота
- рвота
- лихорадка
- затрудненное дыхание
Симптомы хронического панкреатита
Наиболее частым признаком хронического панкреатита является боль и дискомфорт в верхней части живота, иногда распространяющиеся на спину, которые могут длиться часами или даже днями, а также могут быть постоянными или прерывистыми. Эта боль может усиливаться после еды и питья.
Другие симптомы включают проблемы с пищеварением, например:
- хроническая потеря веса, даже если привычки питания и количество в норме
- тошнота, рвота и / или диарея
- табуреты жирные
Что вызывает панкреатит у детей?
Поджелудочная железа — это орган, расположенный за желудком. Он производит химические вещества (называемые ферментами), необходимые для переваривания пищи. Он также производит гормоны инсулин и глюкагон.
Он производит химические вещества (называемые ферментами), необходимые для переваривания пищи. Он также производит гормоны инсулин и глюкагон.
Когда происходит рубцевание поджелудочной железы, орган больше не может вырабатывать нужное количество этих ферментов.В результате ваше тело может быть не в состоянии переваривать жир и основные элементы пищи.
Повреждение частей поджелудочной железы, вырабатывающих инсулин, может привести к диабету.
Причины острого панкреатита
Существует множество причин острого панкреатита, однако примерно в 30 процентах случаев причину установить невозможно. Иногда травма живота — например, авария на велосипеде, игровой площадке или спортивная травма — может вызвать острый панкреатит или обычные лекарства и состояния, в том числе:
- Противосудорожные препараты
- некоторые антибиотики
- Особые виды химиотерапии
- камни в желчном пузыре или инфекции
- Проблемы при атаке иммунной системы на организм
- Закупорка трубок (протоков), отводящих ферменты из поджелудочной железы
- Высокий уровень жиров, называемых триглицеридами, в крови
- Гиперактивная паращитовидная железа
Другие хронические состояния могут вызывать панкреатит, такие как ВЗК, муковисцидоз или целиакия.
Причины хронического панкреатита
Повторные эпизоды острого панкреатита могут привести к хроническому панкреатиту. В некоторых случаях фактором может быть генетика. Однако иногда причина неизвестна.
Введение в заболевание поджелудочной железы: хронический панкреатит
1. Что такое хронический панкреатит?
Хронический панкреатит — это давнее воспалительное заболевание, которое приводит к рубцеванию поджелудочной железы и необратимым изменениям.Хронический панкреатит вызывает боль в животе, а в некоторых случаях приводит к диабету и жирному стулу, который становится большим и объемным. Кальцификация, которая является еще одним признаком хронического воспаления, может развиваться по всей поджелудочной железе. Эти кальцификаты похожи на камни, которые находятся внутри самой ткани или внутри протока поджелудочной железы (Рисунок 1) .
В нормальной поджелудочной железе есть три типа клеток поджелудочной железы: 1) ацинарные клетки, вырабатывающие пищеварительные ферменты поджелудочной железы; 2) протоковые клетки, выстилающие протоки поджелудочной железы, которые выделяют водянистую жидкость для переноса пищеварительных ферментов в кишечник; и 3) эндокринные клетки, присутствующие в островках Лангерганса, которые секретируют инсулин и другие гормоны (Рисунок 2) . Поскольку поджелудочная железа начинает рубцевать и более 90% ткани разрушается с течением времени (часто в течение многих лет), у пациентов развивается жирный стул и мальабсорбция жира, потому что они не вырабатывают достаточного количества пищеварительных ферментов; и диабет из-за потери клеток, продуцирующих инсулин.
Поскольку поджелудочная железа начинает рубцевать и более 90% ткани разрушается с течением времени (часто в течение многих лет), у пациентов развивается жирный стул и мальабсорбция жира, потому что они не вырабатывают достаточного количества пищеварительных ферментов; и диабет из-за потери клеток, продуцирующих инсулин.
Рисунок 1. Особенности хронического панкреатита. Хронический панкреатит — это прогрессирующий воспалительный процесс в поджелудочной железе, который вызывает фиброз (рубцевание ткани), кальцификаты или камни и расширение протока поджелудочной железы.По материалам Gorelick F, Pandol, SJ, Topazian M. Физиология поджелудочной железы, патофизиология, острый и хронический панкреатит. Проект обучения желудочно-кишечному тракту, Американская гастроэнтерологическая ассоциация. 2003.
Рисунок 2. Клетки поджелудочной железы. Поджелудочная железа состоит из экзокринных клеток двух типов, включая ацинарные и протоковые клетки; и эндокринные клетки, присутствующие на островках Лангерганса. Внешнесекреторная часть поджелудочной железы составляет 85% поджелудочной железы. По материалам Gorelick F, Pandol SJ, Topazian M.Физиология поджелудочной железы, патофизиология, острый и хронический панкреатит. Проект обучения желудочно-кишечному тракту, Американская гастроэнтерологическая ассоциация. 2003.
Внешнесекреторная часть поджелудочной железы составляет 85% поджелудочной железы. По материалам Gorelick F, Pandol SJ, Topazian M.Физиология поджелудочной железы, патофизиология, острый и хронический панкреатит. Проект обучения желудочно-кишечному тракту, Американская гастроэнтерологическая ассоциация. 2003.
Заболеваемость хроническим панкреатитом колеблется от 4,4 до 11,9 на 100 000 в год, при этом заболеваемость в Японии выше, чем в США. (6, 22, 23). У мужчин вероятность развития хронического панкреатита в 1,5 раза выше, чем у женщин в США (22). Заболеваемость может быть выше в других странах. В 2009 г. в США было 19 724 госпитализации по поводу хронического панкреатита, а ежегодные расходы на госпитализацию составили 172 млн долларов (16).Заболеваемость растет, что может быть связано с улучшенными диагностическими методами или увеличением употребления алкоголя во всем мире, но в большей степени в развивающихся странах, таких как Индия и Китай (7). Заболеваемость хроническим панкреатитом у детей меньше. Возраст обращения зависит от этиологии. Наследственный панкреатит достигает пика в возрасте от 10 до 14 лет (11), ювенильный идиопатический хронический панкреатит — от 19 до 23 лет, алкогольный хронический панкреатит — от 36 до 44 лет и старческий идиопатический хронический панкреатит — от 56 до 62 лет (9, 13).
Возраст обращения зависит от этиологии. Наследственный панкреатит достигает пика в возрасте от 10 до 14 лет (11), ювенильный идиопатический хронический панкреатит — от 19 до 23 лет, алкогольный хронический панкреатит — от 36 до 44 лет и старческий идиопатический хронический панкреатит — от 56 до 62 лет (9, 13).
2. Что вызывает хронический панкреатит?
На рисунке 3 показаны причины хронического панкреатита. Злоупотребление алкоголем и курение — самые частые причины хронического панкреатита. Употребление алкоголя в больших количествах, что означает 4-5 порций алкоголя в день в течение многих лет, увеличивает риск развития хронического панкреатита (8, 21). Однако даже меньшее количество алкоголя может изменить структуру поджелудочной железы. Вместе алкоголь и курение повышают риск хронического панкреатита, поскольку они часто сосуществуют.Однако недавно было обнаружено, что курение является независимым фактором риска хронического панкреатита. У тех, кто выкуривает менее одной пачки в день, риск хронического панкреатита в 2 раза выше, у тех, кто выкуривает более одной пачки в день, риск в 3 раза выше (2), а у тех, кто курит более 35 лет пачки сигарет (что равно к количеству упаковок в день, раз в годы) имеют 13-кратный риск развития хронического панкреатита (21). Продолжение курения после развития хронического панкреатита ускоряет прогрессирование заболевания (19).Это также увеличивает риск рака поджелудочной железы.
У тех, кто выкуривает менее одной пачки в день, риск хронического панкреатита в 2 раза выше, у тех, кто выкуривает более одной пачки в день, риск в 3 раза выше (2), а у тех, кто курит более 35 лет пачки сигарет (что равно к количеству упаковок в день, раз в годы) имеют 13-кратный риск развития хронического панкреатита (21). Продолжение курения после развития хронического панкреатита ускоряет прогрессирование заболевания (19).Это также увеличивает риск рака поджелудочной железы.
Хронический панкреатит обычно возникает в результате повторяющихся приступов острого панкреатита. Помимо злоупотребления алкоголем, другие причины острого рецидивирующего панкреатита включают высокий уровень кальция или триглицеридов в крови, генетические мутации и врожденные аномалии поджелудочной железы. Генетические мутации и муковисцидоз могут вызывать острый рецидивирующий панкреатит или могут вызывать хронический панкреатит без предшествующего острого панкреатита.Вероятно, они также являются причинами хронического панкреатита у детей. Наследственный панкреатит из-за генетических мутаций — редкая причина хронического панкреатита.
Наследственный панкреатит из-за генетических мутаций — редкая причина хронического панкреатита.
Рисунок 3: Причины хронического панкреатита. Наиболее частой причиной хронического панкреатита в США является алкоголь и курение. Другие причины включают генетические мутации, муковисцидоз, гиперкальциемию (или повышенный уровень кальция в крови), гипертриглицеридемию (или повышенный уровень триглицеридов в крови), аутоиммунные или идиопатические, что означает, что причина до сих пор неизвестна.Фиброкальцифицирующий панкреатит, также известный как тропический панкреатит, чаще встречается в Индии.
Рисунок 4: Механизм генных мутаций, вызывающих панкреатит. Трипсиноген является предшественником, что означает, что это неактивная форма фермента, называемого трипсином. Он становится активированным. Усиление мутации функции в PRSS1 связано с преждевременной и продолжающейся активацией трипсиногена в трипсин. Трипсин попадает в двенадцатиперстную кишку, чтобы обеспечить переваривание пищи жидкостью, богатой бикарбонатом. Потеря функции CFTR препятствует адекватному образованию бикарбонатной жидкости, что увеличивает количество трипсина вокруг поджелудочной железы. Трипсин также может вызвать повреждение или воспаление поджелудочной железы. Обычно этому препятствует нормальное функционирование SPINK1, ингибитора секреторного трипсина поджелудочной железы. Однако при потере функции SPINK1 трипсин может вызывать воспаление. Трипсин расщепляется одной формой фермента, называемым химотрипсином. Ген, ответственный за этот фермент, — CTRC.Потеря функции CTRC предотвращает распад трипсина, что позволяет большему количеству трипсина вызывать повреждение тканей.
В последние годы было больше исследований, в которых были обнаружены новые гены, которые могут быть связаны с развитием хронического панкреатита. Эти гены включают PRSS1, CFTR, SPINK1 и CTRC. Увеличение функции (что происходит в PRSS1) или потеря функции (которая происходит в SPINK1, CTRC и CFTR) приводит либо к преждевременной активации ферментов, переваривающих поджелудочную железу (трипсин), либо предотвращает ее распад (20). ( Рисунок 4).
( Рисунок 4).
Муковисцидоз поражает 1 из 3000 новорожденных у лиц североевропейского происхождения (15). У некоторых людей с муковисцидозом может быть экзокринная недостаточность поджелудочной железы, в то время как у других будет достаточно работоспособная поджелудочная железа. У тех, у кого достаточно поджелудочной железы, может развиться хронический панкреатит с отдельными приступами панкреатита или без них
Врожденные аномалии поджелудочной железы могут проявиться как в детстве, так и во взрослом возрасте.Эти аномалии включают кольцевидную поджелудочную железу, которая является аномальным развитием поджелудочной железы во время развития в утробе матери. Деление поджелудочной железы — еще одна аномалия. Эта аномалия присутствует у 10% населения. Значение деления поджелудочной железы неизвестно, поскольку у большинства пациентов с этим заболеванием нет симптомов или у них развивается хронический панкреатит. Одно исследование показало, что пациенты с делением поджелудочной железы и хроническим панкреатитом имели генетическую мутацию, чаще мутацию гена CFTR, что позволяет предположить, что поджелудочная железа сама по себе не вызывает панкреатит (3).
Другие причины хронического панкреатита у взрослых и детей включают аутоиммунный панкреатит и фиброкальцифицирующий панкреатит, также известный как тропический панкреатит, который чаще встречается в Индии.
3. Каковы симптомы хронического панкреатита?
Симптомы хронического панкреатита включают боль в животе, тошноту, рвоту, потерю веса, диарею и диабет. Боль в животе — самый распространенный симптом. Боль в животе обычно бывает эпигастральной и распространяется в спину.Боль может приходить и уходить постоянно, но усиливается после еды. На рисунке 5 показаны различные возможные причины боли в животе при хроническом панкреатите. Однако есть и другие возможные причины боли в животе, помимо хронического панкреатита. Они показаны в (Рисунок 6) . У детей с хроническим панкреатитом боли в животе могут появляться и исчезать. У них также будет рвота. Из-за недостатка ферментов поджелудочной железы, которые выделяются поджелудочной железой, у пациентов может быть жирный стул с маслянистым видом и неприятным запахом.Это называется внешнесекреторной недостаточностью поджелудочной железы и в основном происходит из-за нехватки липазы поджелудочной железы, необходимой для переваривания жиров. У пациентов также может развиться диабет из-за потери ткани поджелудочной железы и клеток, вырабатывающих инсулин, также известных как островки Лангерганса. Это называется эндокринной недостаточностью. У пациентов с хроническим панкреатитом, вызванным алкоголем, внешнесекреторная недостаточность развивается примерно через 4,8-5,5 лет после начала хронического панкреатита (1). У пациентов с наследственным хроническим панкреатитом в более молодом возрасте разовьется внешнесекреторная недостаточность (18).У пациентов с хроническим панкреатитом риск развития рака поджелудочной железы в течение 20 лет составляет 4% (10). Однако риск рака поджелудочной железы также зависит от причины хронического панкреатита. Например, у курильщиков с хроническим панкреатитом рак поджелудочной железы разовьется раньше, чем у некурящих (12, 17).
4. Как диагностируется хронический панкреатит?
Хронический панкреатит диагностируется с помощью комбинации симптомов и визуализирующих тестов, включая компьютерную томографию или компьютерную томографию и МРТ.КТ может показать кальцификаты и расширенные протоки, которые возникают при хроническом панкреатите. Однако компьютерная томография — плохой тест для диагностики хронического панкреатита легкой степени. МРТ может показать аномалии в протоке, но не является хорошим тестом для выявления кальцификатов. Еще один тест, который можно сделать, — это эндоскопическое ультразвуковое исследование (EUS). Это эндоскопическая процедура, при которой используется ультразвук для исследования поджелудочной железы с близкого расстояния. Эндоскоп — это тонкая гибкая трубка, которую вводят в рот и пищевод, вниз к желудку и тонкой кишке.Поджелудочная железа находится рядом с желудком и тонкой кишкой, поэтому обследование может быть более точным. EUS исследует поджелудочную железу, проток поджелудочной железы и общий желчный проток. Он может обнаружить незначительные изменения в поджелудочной железе.
Рисунок 5. Причины боли при хроническом панкреатите. На этом рисунке показаны различные факторы, которые могут способствовать возникновению боли при хроническом панкреатите. Закупорка протока поджелудочной железы стриктурами или камнями может вызвать повышение давления внутри протока.Ишемия поджелудочной железы возникает в результате хронического воспаления, которое может вызывать боль. Обструкция двенадцатиперстной кишки или общего желчного протока может усугубить острые приступы. Воспаление нервов также вызывает боль. Различные методы лечения ориентированы на эти разные факторы. По материалам Gorelick F, Pandol SJ, Topazian M. Физиология поджелудочной железы, патофизиология, острый и хронический панкреатит. Проект обучения желудочно-кишечному тракту, Американская гастроэнтерологическая ассоциация. 2003.
Рисунок 6.Другие причины болей в животе, которые можно принять за хронический панкреатит. Наиболее распространенные заболевания, которые могут вызывать боль, аналогичную хроническому панкреатиту, включают хронический холецистит, стриктуры желчных путей, рак поджелудочной железы, синдром раздраженного кишечника, язвенную болезнь, рак желудка и запоры, которые усугубляются при приеме некоторых обезболивающих. По материалам Gorelick F, Pandol SJ, Topazian M. Физиология поджелудочной железы, патофизиология, острый и хронический панкреатит. Проект обучения желудочно-кишечному тракту, Американская гастроэнтерологическая ассоциация.2003.
Однако некоторые особенности или незначительные изменения могут возникать в результате нормального старения, а не хронического панкреатита. Следовательно, для диагностики хронического панкреатита более полезна система баллов, оценивающая ряд аномалий, чтобы отделить людей со стареющей поджелудочной железой от пациентов с хроническим панкреатитом. Еще одна процедура, которая может помочь в визуализации протока поджелудочной железы, — это эндоскопическая ретроградная холангиография или ЭРХПГ. Это также включает в себя эндоскоп, который вводят в рот и в тонкий кишечник.Это боковой обзор, который обеспечивает доступ в желчный и панкреатический протоки. ERCP также может использоваться для удаления камней в протоке поджелудочной железы и лечения стриктур протока. ERCP обычно используется в терапевтических целях. И EUS, и ERCP отлично подходят для диагностики тяжелого заболевания; однако эти тесты являются инвазивными процедурами и могут привести к осложнениям. Риск только EUS такой же, как и при стандартной верхней эндоскопии, тогда как риск ERCP имеет более высокий риск пост-ERCP панкреатита.
Еще один способ помочь в диагностике хронического панкреатита — проверить функцию поджелудочной железы. Как было указано ранее, прогрессирование заболевания сопровождается потерей функции поджелудочной железы. Для этого есть два типа методов; 1) непрямые методы, включающие сбор крови или кала, и 2) прямые методы, которые более инвазивны. Эти тесты часто используются для определения внешнесекреторной недостаточности поджелудочной железы. Прямой тест на функцию поджелудочной железы состоит из внутривенного введения дозы гормонов, которые, как известно, стимулируют секрецию пищеварительных ферментов и жидкости из поджелудочной железы.При введении гормонов секреты поджелудочной железы собираются в тонкой кишке с помощью эндоскопа. Собранная жидкость анализируется для определения пищеварительных ферментов поджелудочной железы и бикарбоната, который секретируется клетками протоков. Этот тест обычно занимает 60 минут и проводится не во всех больницах. Косвенные тесты проще, но менее точны. Наиболее распространенным является определение эластазы в кале, фермента, устойчивого к перевариванию и обычно обнаруживаемого в стуле.
5.Как лечить хронический панкреатит?
Хронический панкреатит трудно поддается лечению. Лечение обычно направлено на устранение симптомов и их причину. Первый шаг — это избавление от боли. Отказ от алкоголя и курения поможет предотвратить дальнейшее повреждение поджелудочной железы. Для снятия боли также часто используются обезболивающие. Ненаркотические лекарства лучше в долгосрочной перспективе, поскольку они не имеют осложнений, связанных с наркотическими средствами. Однако при более сильной боли используются наркотические препараты.Побочные эффекты наркотических средств со временем усугубят боль при хроническом панкреатите. Эти побочные эффекты включают запор, зависимость и депрессию. Прегабалин — это один из видов лекарств, который, как было доказано, дает хороший эффект у пациентов с хроническим панкреатитом. Ферменты поджелудочной железы также эффективны при лечении хронического панкреатита. Они также используются у пациентов с экзокринной недостаточностью поджелудочной железы, но также оказались успешными у некоторых пациентов без экзокринной недостаточности для уменьшения боли, связанной с хроническим панкреатитом.Ферменты поджелудочной железы помогают переваривать белки, жиры и углеводы, на что в противном случае влияет хронический панкреатит. Неспособность переваривать белки, жиры и углеводы приводит к так называемому нарушению пищеварения и потере веса. Ферменты поджелудочной железы следует принимать во время еды, а не до или после. Успех ферментов измеряется улучшением симптомов и увеличением веса. Побочные эффекты ферментов поджелудочной железы редки, но могут включать вздутие живота, газы, гипергликемию (14) и фиброзирующую колонопатию, которая в основном наблюдалась у детей с муковисцидозом, получавших высокие дозы ферментов поджелудочной железы (4).
Рисунок 7: Хирургическое лечение хронического панкреатита. A. Пуэстоу или боковая панкреатикоеюностомия. Проток поджелудочной железы открывается филе и прикрепляется петля кишечника для дренажа поджелудочной железы. Б. Уиппла или панкреатикоеюностомия. Головка поджелудочной железы и часть тонкой кишки удаляются. Его можно использовать для лечения опухолей поджелудочной железы и хронического панкреатита, который локализуется только в головке поджелудочной железы. Процедура C. Frey сочетает в себе Puestow с удалением части головки поджелудочной железы.Это показано в сравнении с Puestow. D. Тотальная панкреатэктомия удаляет всю поджелудочную железу вместе с частью тонкой кишки и селезенки. По материалам Gorelick F, Pandol SJ, Topazian M. Физиология поджелудочной железы, патофизиология, острый и хронический панкреатит. Проект обучения желудочно-кишечному тракту, Американская гастроэнтерологическая ассоциация. 2003.
Эндоскопическая терапия — еще одно лечение. Это предназначено для лечения стриктур или непроходимости протоков, которые могут вызвать боль. Эта терапия включает расширение и / или стентирование стриктуры поджелудочной железы или желчных протоков.Эндоскопическая терапия также может удалить камни, которые могут вызывать непроходимость. Однако большинству пациентов часто требуется повторная эндоскопическая терапия. Блокады нервов также выполняются для снятия боли, связанной с хроническим панкреатитом. Это делается либо эндоскопически (через желудок), либо чрескожно (через кожу). Однако только 55% пациентов получат облегчение боли после процедуры (5), а обезболивание будет кратковременным и может потребовать повторных процедур.
Хирургическое лечение включает хирургическое устранение непроходимости протоков или удаление частей пораженной поджелудочной железы.Хирургическое лечение обычно рассматривается после того, как медикаментозное и эндоскопическое лечение не дали результатов. Одна процедура, известная как модифицированная Puestow или боковая панкреатикоеюностомия, открывает поджелудочную железу в протоке поджелудочной железы и прикрепляет петлю кишечника к открытому протоку поджелудочной железы (Рисунок 7a) . Другая процедура известна как панкреатодуоденостомия или процедура Уиппла, при которой полностью удаляется головка поджелудочной железы вместе с частью тонкой кишки (рис. 7b) . Процедура Фрея представляет собой комбинацию Puestow с частичным удалением головки поджелудочной железы (рис. 7c) .Другим вариантом может быть дистальная резекция поджелудочной железы, которая также включает удаление селезенки. Это может быть подходящим для пациентов с заболеванием хвостовой части поджелудочной железы. Последний вариант хирургического вмешательства — тотальная панкреатэктомия. Часто проводится тотальная панкреатэктомия с сохранением островков Лангерганса. Это называется тотальной панкреатэктомией с трансплантацией аутоостровок (рис. 7d) . Это включает удаление поджелудочной железы в дополнение к селезенке и части тонкой кишки и соединение желудка непосредственно с тонкой кишкой.Островки удаляются из поджелудочной железы и возвращаются пациенту, помещая их в печень, где они живут и функционируют нормально. Целью трансплантации аутоостровок является предотвращение диабета, который может возникнуть при удалении всей поджелудочной железы. Комбинация тотальной панкреатэктомии и трансплантации аутоостровок выполняется только в специализированных центрах и, как правило, при трудноизлечимой боли.
6. Список литературы
- Ammann RW. Естественное течение алкогольного хронического панкреатита. Intern Med 40 (5): 368-375, 2001. PMID: 11393404
- Andruilli A, Botteri E, Almasio PL, Vantini I, Uomo G, Maisonneuve P, специальный комитет Итальянской ассоциации по изучению поджелудочной железы. Курение как кофактор хронического панкреатита: мета-анализ. Поджелудочная железа 39: 1205-1210, 2010. PMID: 20622705
- Bertin C, Pelletier AL, Vullierme MP, Bienvenu T, Rebours V, Hentic P, Maire F, Hammel P, Vilgrain V, Ruszneiwski P, Levy P. Pancreas divisum не является причиной панкреатита сама по себе, но действует как партнер генетических мутаций. Am J Gastroenterol 107: 311-317, 2012. PMID: 22158025
- Fitzsimons SC, Burkhart GA, Borowitz D, et al. Высокие дозы ферментов поджелудочной железы и фиброзирующая колонопатия у детей с муковисцидозом. N Engl J Med 336: 1283-89, 1997. PMID: 9113931
- Gress F, Schmitt C, Sherman S, Ciaccia D, Ikenberry S, Lehman G. Эндоскопическое исследование чревного сплетения под контролем УЗИ для лечения боли в животе, связанной с хроническим панкреатитом: перспективный опыт единственного центра. Am J Gastroenterol 96: 409-16, 2001. PMID: 11232683
- Хирота М., Симосегава Т., Масамунэ А., Кикута К., Хамада С., Кихара Ю., Сато А., Кимура К., Цудзи И., Курияма С., Исследовательский комитет трудноизлечимых заболеваний поджелудочной железы. Шестое общенациональное эпидемиологическое исследование хронического панкреатита в Японии. Панкреатология 12: 79–84, 2012.PMID: 22487515
- Global Status Report on Alcohol and Health 2011. Доступно по адресу: http://www.who.int/substance_abuse/publications/global_alcohol_report/en/. Доступ 17 декабря 2014 г.
- Кристиансен Л., Гронбек М., Беккер Ю., Толструп Дж. С.. Риск панкреатита в зависимости от привычек употребления алкоголя: популяционное когортное исследование. Am J Epidemiol 168: 932–937, 2008. PMID: 18779386
- Layer P, Yamamoto H, Kalthoff L, Clain JE, Bakken LJ, DiMagno EP. Различные течения хронического идиопатического и алкогольного хронического панкреатита с ранним и поздним началом. Гастроэнтерология 107: 1481-7, 1994. PMID: 7926511
- Lowenfels AB, Maisonneuve P, Cavallini G, Ammann RW, Lankisch PG, Andersen JR, Dimagno EP, Andren-Sandberg A, Domellof L. Панкреатит и риск рака поджелудочной железы. Международная группа по изучению панкреатита. N Eng J Med 328: 1433-1437, 1993, PMID: 8479461
- Lowenfels AB, Maisonneuve P, DiMagno EP, Elitsur Y, Gates LK Jr, Perrault J, Whitcomb DC. Наследственный панкреатит и риск рака поджелудочной железы. Международная группа по изучению наследственного панкреатита. J Natl Cancer Inst 89: 442-6, 1997. PMID: 9091646
- Lowenfels AB, Maisonneuve P, Whitcomb DC, Lerch MM, DiMagno EP. Курение сигарет как фактор риска рака поджелудочной железы у пациентов с наследственным панкреатитом. JAMA 286: 169-170, 2001 PMID: 11448279
- Mullhaupt B, Truninger K, Ammann R. Влияние этиологии на болезненную раннюю стадию хронического панкреатита: долгосрочное проспективное исследование. Z Гастроэнтерол 43: 1293-301, 2005. PMID: 16315124
- О’Киф SJ, Карием А.К., Леви М. Обострение эндокринной дисфункции поджелудочной железы сильнодействующими экзокринными добавками поджелудочной железы у пациентов с хроническим панкреатитом. J Clin Gastroenterol 32: 319-23, 2001. PMID: 11276275
- О’Салливан Б.П., Фридман С.Д. Муковисцидоз. Ланцет 373: 1891–1904, 2009. PMID: 19403164
- Пири А.Ф., Деллон Э.С., Лунд Дж., Крокетт С.D, McGowan CE, Bulsiewicz WJ, Gangarosa LM, Thiny MT, Stizenberg K, Morgan DR, Ringel Y, Kim HP, Dibonaventura MD, Carroll CF, Allen JK, Cook SF, Sandler RS, Kappelman MD, Shaheen NJ Бремя желудочно-кишечного тракта болезнь в Соединенных Штатах: обновление 2012 г. Гастроэнтерология 143: 1179-878, 2012. PMID: 22885331
- Raimondi S, Lowenfels AB, Morselli-Labate AM, Maisonneuve P, Pezilli R. Рак поджелудочной железы при хроническом панкреатите: этиология, заболеваемость и раннее выявление. Best Practices Clin Gastroenterol 24: 349-358, 2010. PMID: 20510834
- Rebours V, Boutron-Ruault MC, Schnee M, Ferec C, Le Marechal C, Hentic O, Maire F, Hammel P, Ruszneiwski P. Levy P . Естественное течение наследственного панкреатита: национальная серия. Кишечник 58 (1): 97-103, 2009. PMID: 18755888
- Talamini G, Bassi C, Falconi M, Sartori N, Vaona B, Bovo P, Benini L, Cavallini G, Pederzoli P, Vantini I. Отказ от курения при клиническом начале хронического панкреатита и риске кальцификации поджелудочной железы. Поджелудочная железа 35: 320-326, 2007. PMID: 180
- Уиткомб округ Колумбия. Генетические аспекты панкреатита. Ann Rev Med 61: 413-424, 2010. PMID: 20059346
- Yadav D, Hawes RH, Brand RE, Anderson MA, Money ME, Banks PA, Bishop MD, Baillie J, Sherman S, DiSario J, Burton FR, Gardnr TB, Amann ST, Gelrud A, Lawrence C, Elinoff B, Грир Дж. Б., О’Коннелл М., Бармада М. М., Сливка А., Уиткомб, округ Колумбия, Североамериканская группа по изучению поджелудочной железы. Употребление алкоголя, курение сигарет и риск повторного острого и хронического панкреатита. Arch Intern Med 169: 1035–1045, 2009. PMID: 19506173
- Yadav D, Timmons L, Benson JT, Dierkhising RA, Chari ST. Заболеваемость, распространенность и выживаемость хронического панкреатита: популяционное исследование. Am J Gastroenterol 106: 2192–2199, 2011. PMID: 21946280
- Ян А.Л., Вадхавкар С., Сингх Г., Омари МБ. Эпидемиология связанных с алкоголем заболеваний печени и поджелудочной железы в США. Arch Intern Med 168: 649–656, 2008. PMID: 18362258
Симптомы, причины, диагностика и лечение
Панкреатит имеет физические признаки, влияющие на системы организма, включая повторяющуюся боль в верхней части живота, сильную боль в животе после еды, расстройство желудка и рвоту, лихорадку, учащенное сердцебиение, тошноту и рвоту , нежелательная потеря веса, зловонный и жирный стул, диарея, болезненный и опухший живот, обезвоживание, кровотечение.
Лечение панкреатита зависит от стадии и причины.При назначении лечения очень важно определить причину и степень повреждения поджелудочной железы.
Диагностика панкреатита:
В зависимости от симптомов мы спросим об истории болезни, семейном анамнезе панкреатита, привычках в отношении употребления алкоголя и питания, о приеме рецептурных или безрецептурных лекарств, включая витамины и добавки. Для диагностики панкреатита мы можем порекомендовать:
- Анализы крови и кала:
Анализ крови на амилазу или липазу и рутинный анализ стула на пищеварительные ферменты поджелудочной железы.При панкреатите он будет повышен в 3 раза по сравнению с нормальным диапазоном. Если анализ крови показывает нормальные диапазоны, нам нужно пройти дополнительную оценку. - Визуализирующие обследования: чтобы понять панкреатит и выяснить, в чем его причина. Мы можем порекомендовать:
1. Рентген с бариевой мукой
2. Ультразвуковая визуализация: специально обследуйте желчный пузырь на предмет камней - Эндоскопическое УЗИ:
Это тип эндоскопического обследования для оценки новообразований и опухолей поджелудочной железы, кист поджелудочной железы, небольших камней в желчных протоках и желчном пузыре, не выявленных при УЗИ.Эта процедура проводится для сбора мелких тканей поджелудочной железы с помощью иглы FNA через стенку желудка или кишечника непосредственно в поджелудочную железу. - Компьютерная томография, магнитно-резонансная томография (МРТ), магнитно-резонансная холангиопанкреатография (MRCP) или ПЭТ-сканирование: типы неинвазивных тестов для получения подробных изображений поджелудочной железы и окружающей среды. КТ-сканирование подвергает пациента воздействию некоторого количества радиации. Кроме того, некоторые пациенты не могут получить контраст для внутривенного введения при КТ (из-за аллергии или проблем с почками), и поэтому качество изображений будет неоптимальным.Специальный вид МРТ, называемый MRCP, может дать высококачественные изображения поджелудочной железы, протока поджелудочной железы и желчных протоков. Однако некоторые пациенты, страдающие клаустрофобией, могут отказаться от проведения МРТ.
- Биопсия или анализ тканей:
Мы возьмем образец ткани (биопсия) из поджелудочной железы, что может помочь диагностировать панкреатит и продолжить поиск признаков панкреатита. - Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ):
для просмотра желчного протока и протока поджелудочной железы. Это помогает удалить камни из желчных протоков, которые вызывают закупорку желчных протоков.
Лечение панкреатита зависит от его причины. При назначении лечения очень важно определить причину и степень повреждения поджелудочной железы.
Острый панкреатит — болезни и состояния
Хотя большинство людей с острым панкреатитом выздоравливают, не испытывая дальнейших проблем, в тяжелых случаях могут возникнуть серьезные осложнения.
Псевдокисты
Псевдокисты — это мешочки с жидкостью, которые могут развиваться на поверхности поджелудочной железы.Это частое осложнение острого панкреатита, которым страдает примерно 1 из 20 человек с этим заболеванием.
Псевдокисты обычно развиваются через четыре недели после появления симптомов острого панкреатита. Во многих случаях они не вызывают никаких симптомов и обнаруживаются только во время компьютерной томографии (КТ).
Однако у некоторых людей псевдокисты могут вызывать вздутие живота, расстройство желудка и тупую боль в животе.
Если псевдокисты маленькие и не вызывают никаких симптомов, дальнейшее лечение может не потребоваться, так как они обычно проходят сами по себе.
Лечение обычно рекомендуется, если вы испытываете симптомы или если псевдокисты большие. Псевдокисты большего размера подвержены риску разрыва, что может вызвать внутреннее кровотечение или спровоцировать инфекцию.
Псевдокисты можно лечить путем слива жидкости из кисты, вводя в нее иглу через кожу. Это также можно сделать, выполнив эндоскопию, когда тонкая гибкая трубка, называемая эндоскопом, проходит через ваше горло, а крошечные инструменты используются для слива жидкости.
Инфекционный некроз поджелудочной железы
Примерно в 1 из 3 тяжелых случаев острого панкреатита возникает серьезное осложнение, называемое инфицированным панкреонекрозом.
При инфицированном некрозе поджелудочной железы высокий уровень воспаления вызывает нарушение кровоснабжения поджелудочной железы. Без постоянного притока крови часть ткани поджелудочной железы погибнет. Некроз — это медицинский термин, обозначающий отмирание ткани.
Мертвая ткань чрезвычайно уязвима для заражения бактериями.Как только инфекция возникла, она может быстро распространиться в кровь (заражение крови) и вызвать полиорганную недостаточность. Если не лечить инфицированный панкреонекроз, он почти всегда заканчивается летальным исходом.
Инфицированный некроз поджелудочной железы обычно развивается через 2–6 недель после появления симптомов острого панкреатита. Симптомы включают усиление боли в животе и высокую температуру. Инфекцию лечат инъекциями антибиотиков, а отмершие ткани необходимо удалить, чтобы инфекция не вернулась.
В некоторых случаях можно удалить мертвые ткани с помощью тонкой трубки, называемой катетером, которая вводится через кожу.
В качестве альтернативы можно использовать лапароскопическую операцию (хирургия замочной скважины). На спине делают небольшой разрез и вставляют эндоскоп, чтобы смыть мертвые ткани. Если лапароскопическая операция невозможна, можно сделать разрез в брюшной полости, чтобы удалить мертвые ткани.
Инфицированный некроз поджелудочной железы — очень серьезное осложнение.Даже при самых высоких стандартах медицинского обслуживания риск смерти от органной недостаточности оценивается примерно в 1 из 5.
Синдром системной воспалительной реакции (SIRS)
Еще одно частое осложнение тяжелого острого панкреатита — синдром системной воспалительной реакции (ССВО). SIRS развивается примерно в 1 из 10 тяжелых случаев острого панкреатита.
При SIRS воспаление поджелудочной железы распространяется по всему телу, что может привести к отказу одного или нескольких органов.Обычно он развивается в течение первой недели после появления симптомов, причем в большинстве случаев он развивается в тот же день.
Симптомы ССВО включают:
- Повышение температуры тела выше 38 ° C (100,4 F) или падение температуры тела до ниже 36 ° C (96,8 F)
- учащенное сердцебиение более 90 ударов в минуту
- необычно учащенное дыхание (более 20 вдохов в минуту)
В настоящее время нет лекарства от SIRS, поэтому лечение включает попытки поддержать функции организма до тех пор, пока воспаление не пройдет.Исход зависит от того, сколько органов вышло из строя. Чем больше поражено органов, тем выше риск смерти.
Хронический панкреатит
Если у вас повторяющиеся эпизоды острого панкреатита, повреждение поджелудочной железы может привести к хроническому панкреатиту.
Хронический панкреатит — это хроническое заболевание, которое может серьезно повлиять на качество вашей жизни.
Панкреатит — симптомы, причины, лечение
Панкреатит — это воспаление поджелудочной железы.Поджелудочная железа — это железа, расположенная за желудком, которая играет ключевую роль в процессе пищеварения. Железа выделяет пищеварительные соки в тонкий кишечник, которые расщепляют пищу. Поджелудочная железа также выделяет инсулин и глюкагон, два гормона, которые помогают организму регулировать уровень глюкозы.
Поджелудочная железа может воспалиться, если пищеварительные соки, называемые ферментами, атакуют саму железу, вызывая повреждение тканей поджелудочной железы. Панкреатит может быть острым или хроническим.Общие причины панкреатита включают камни в желчном пузыре, которые образуются в близлежащем желчном пузыре и попадают в поджелудочную железу через общий желчный проток; длительное употребление алкоголя в больших количествах; и определенные состояния, такие как муковисцидоз.
Острый панкреатит начинается с сильной боли в верхней части живота, которая может распространяться на спину. При правильном лечении острый панкреатит можно вылечить и вылечить, хотя в некоторых случаях это состояние и его осложнения могут быть опасными для жизни. Около 200000 человек в США ежегодно госпитализируются из-за острого панкреатита (Источник:
НИДДК).
Хронический панкреатит — это хроническое заболевание, которое может привести к необратимым повреждениям. В этом состоянии поджелудочная железа медленно разрушается до тех пор, пока не перестанет вырабатывать важные пищеварительные ферменты. Лечение может включать назначение синтетических ферментов поджелудочной железы.
Острый панкреатит может начаться с небольшой боли в животе, распространяющейся на спину. Боль может усиливаться и усиливаться.
Немедленно обратитесь за медицинской помощью (позвоните 911) в случае серьезных симптомов, таких как опухший и болезненный живот, лихорадка, тошнота, учащенный пульс и рвота.
Немедленно обратитесь за медицинской помощью , если вы лечитесь от хронического панкреатита, но у вас есть легкие симптомы, которые сохраняются, повторяются или вызывают у вас беспокойство.
Острый панкреатит — расстройства пищеварения
-
Меры по поддержке питания
-
Иногда эндоскопия или хирургия
Лечение острого панкреатита легкой степени обычно включает краткосрочную госпитализацию, при которой жидкость вводится в вену (внутривенно), вводятся анальгетики для облегчения боли, и человек голодает, чтобы попытаться дать отдых поджелудочной железе.Низкожировую мягкую диету обычно начинают вскоре после госпитализации, если нет тошноты, рвоты или сильной боли.
Люди с острым панкреатитом средней степени тяжести нуждаются в госпитализации на более длительный период времени и им вводят внутривенные жидкости. Пока люди могут терпеть еду и питье, они могут продолжать это делать, пока они больны. Если люди не могут есть, им дают пищу через зонд, который вводят через нос в желудок или кишечник (питание через зонд или энтеральное зондовое питание).Такие симптомы, как боль и тошнота, можно контролировать с помощью внутривенных препаратов. Врачи могут назначить антибиотики, если у этих людей появятся какие-либо признаки инфекции.
Люди с тяжелым острым панкреатитом помещены в отделение интенсивной терапии, где можно постоянно контролировать жизненно важные показатели (пульс, артериальное давление и частота дыхания) и выработку мочи. Образцы крови повторно берутся для мониторинга различных компонентов крови, включая гематокрит, уровень сахара (глюкозы), уровень электролитов, количество лейкоцитов и уровень азота мочевины в крови.Через нос и в желудок можно ввести зонд (назогастральный зонд) для удаления жидкости и воздуха, особенно если тошнота и рвота сохраняются и присутствует кишечная непроходимость.
По возможности, люди с тяжелым острым панкреатитом получают питание через зонд. Если зондовое питание невозможно, людям вводят питание через внутривенный катетер, который вводят в крупную вену (внутривенное питание).
Для людей с падением артериального давления или находящихся в состоянии шока, объем крови тщательно поддерживается с помощью внутривенных жидкостей и лекарств, а функция сердца тщательно контролируется.Некоторым людям нужен дополнительный кислород, а наиболее тяжелобольным требуется вентилятор (аппарат, который помогает воздуху попадать в легкие и выходить из них).
Когда острый панкреатит вызван желчными камнями, лечение зависит от степени тяжести. Хотя более чем у 80% людей с желчнокаменным панкреатитом камень выделяется самопроизвольно, эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) с удалением камня обычно необходима людям, у которых нет улучшения, потому что у них есть камень, который они не могут пройти.Пока люди еще находятся в больнице, врачи обычно удаляют желчный пузырь.
Псевдокисты, которые быстро разрослись или вызывают боль или другие симптомы, обычно дренируются. В зависимости от расположения и других факторов псевдокисту можно дренировать, поместив в нее дренажную трубку (катетер). Катетер можно установить с помощью эндоскопа или путем введения катетера непосредственно через кожу в псевдокисту. Катетер позволяет псевдокисте стекать в течение нескольких недель.Операция по дренированию псевдокисты требуется редко.
Инфекционный или некротический панкреатит лечат антибиотиками и может потребовать эндоскопического или хирургического удаления инфицированных и мертвых тканей.
Острый панкреатит | Симптомы, причины и лечение | Пациент
Симптомы острого панкреатита
- Боль в животе (животе) чуть ниже ребер является обычным основным симптомом. Обычно он нарастает быстро (в течение нескольких часов) и может длиться несколько дней.Боль может стать сильной и, как правило, распространяется на спину. Боль может быть внезапной и интенсивной или может начаться как легкая боль, которая усиливается от еды и постепенно усиливается. Однако иногда можно получить острый панкреатит без боли. Это чаще встречается, если у вас диабет или проблемы с почками.
- Болезнь (рвота), высокая температура (лихорадка) и общее плохое самочувствие являются обычными явлениями.
- Ваш живот может опухнуть.
- Если панкреатит становится тяжелым и поражаются другие органы (например, сердце, легкие или почки), могут развиться различные другие симптомы. У вас может возникнуть нехватка жидкости в организме (обезвоживание) и низкое кровяное давление.
Острый панкреатит может привести к очень плохому самочувствию и даже быть опасным для жизни.
Что делать при подозрении на острый панкреатит?
Вам необходимо будет госпитализировать, если ваш врач подозревает, что у вас острый панкреатит.Существует множество причин боли в животе (брюшной полости) и тошноты (рвоты), поэтому проводятся анализы, чтобы исключить другие проблемы и подтвердить диагноз. Анализы крови могут проверить уровень в крови амилазы и / или липазы (это ферменты, вырабатываемые поджелудочной железой). Хотя это не на 100% надежно, высокий уровень этих ферментов в крови убедительно свидетельствует о том, что причиной ваших симптомов является панкреатит.
Ультразвуковое сканирование может быть выполнено для поиска желчного камня, если это предполагаемая основная причина. Если ультразвуковое исследование не дает однозначного ответа, могут потребоваться другие виды сканирования.
Когда мне следует вызвать врача?
Если у вас сильная боль в животе, которой у вас не было раньше, вам всегда следует как можно скорее обратиться к врачу. Если у вас также рвота и жар или вы чувствуете себя плохо, немедленно обратитесь к терапевту или, если вы находитесь в Великобритании, позвоните по номеру 111 в нерабочие часы хирургии.
Что такое поджелудочная железа?
Поджелудочная железа находится в верхней части живота (брюшная полость), позади желудка и кишечника (кишечника). Он производит жидкость, содержащую химические вещества (ферменты), необходимые для переваривания пищи.Ферменты вырабатываются клетками поджелудочной железы и попадают в крошечные трубочки (протоки). Эти протоки соединяются вместе, как ветви дерева, и образуют главный проток поджелудочной железы. Это отводит богатую ферментами жидкость в часть кишечника сразу после желудка (называемую двенадцатиперстной кишкой). Ферменты в поджелудочной железе находятся в неактивной форме (иначе они переварили бы поджелудочную железу). Они «активируются» в двенадцатиперстной кишке для переваривания пищи.
Летний хрустящий салат
Хрустящий летний салат из зеленой фасоли, сочных помидоров, нарезанных грибов, свежей зелени и пармезана…
Группы особых клеток, называемых «островками Лангерганса», разбросаны по всей поджелудочной железе. Эти клетки производят гормоны инсулин и глюкагон. Гормоны передаются (секретируются) непосредственно в кровоток, чтобы контролировать уровень сахара в крови.
Желчный проток переносит желчь из печени и желчного пузыря. Он присоединяется к протоку поджелудочной железы непосредственно перед тем, как он открывается в двенадцатиперстную кишку. Желчь также попадает в двенадцатиперстную кишку и помогает переваривать пищу.
Подробная диаграмма вокруг поджелудочной железы
Что такое панкреатит?
Панкреатит означает воспаление поджелудочной железы.Есть два типа:
- Острый панкреатит — воспаление развивается быстро, в течение нескольких дней или около того. Часто он полностью уходит и не оставляет необратимых повреждений. Иногда это серьезно.
- Хронический панкреатит — воспаление стойкое. Воспаление имеет тенденцию быть менее интенсивным, чем острый панкреатит, но, поскольку оно продолжается, оно может вызвать рубцы и повреждения. Хронический панкреатит в этой брошюре не рассматривается. См. Дополнительную информацию в отдельной брошюре «Хронический панкреатит».
Ежегодно в Великобритании от 13 до 45 из 100 000 человек страдают острым панкреатитом. Острый панкреатит в последние годы стал более распространенным явлением. Одна из причин этого в том, что увеличилось число случаев ожирения. Кроме того, увеличение доступности и использования лабораторных тестов облегчило диагностику состояния.
Причины острого панкреатита
Желчные камни или алкоголь вызывают более 8 из 10 случаев. Другие причины встречаются редко.
- Камни в желчном пузыре — самая частая причина в Великобритании.Камень в желчном пузыре может пройти через желчный проток в часть кишечника сразу после желудка (двенадцатиперстную кишку). Обычно это не вызывает проблем. Однако у некоторых людей желчный камень застревает в желчном протоке или там, где желчный проток и проток поджелудочной железы открываются в двенадцатиперстную кишку. Это может повлиять на химические вещества (ферменты) в протоке поджелудочной железы (или даже полностью заблокировать их) и вызвать панкреатит.
- Алкоголь — около трети случаев острого панкреатита связаны с алкоголем, хотя взаимосвязь не ясна.У некоторых людей, злоупотребляющих алкоголем, развивается алкогольный панкреатит. Однако кажется, что, хотя сам по себе алкоголь не повреждает клетки поджелудочной железы, он делает их более чувствительными к повреждениям от других причин, таких как курение, высокое содержание жира в крови или инфекции. Многие пациенты с хроническим алкогольным панкреатитом имеют в анамнезе рецидивирующий острый панкреатит, спровоцированный злоупотреблением алкоголем.
- Повышенный уровень жира в крови — гипертриглицеридемия. Сообщается, что это является причиной 1-4% всех случаев острого панкреатита и до 56% случаев панкреатита во время беременности.
- Необычные причины — включают следующие:
- Вирусные инфекции (например, вирус паротита, ВИЧ).
- Редкое побочное действие некоторых лекарств.
- Травма или операция в области поджелудочной железы.
- Инфекции, вызванные паразитами (паразиты — это живые существа (организмы), которые живут внутри (или на) другом организме).
- Высокий уровень кальция в крови.
- Аномальное строение поджелудочной железы.
- Существует также редкая форма панкреатита, которая может передаваться по наследству от родителей (по наследству).
- Аутоиммунный — ваша собственная иммунная система атакует поджелудочную железу. Это может быть связано с другими аутоиммунными заболеваниями — например, синдромом Шегрена и первичным билиарным циррозом.
- Неизвестно — причина не обнаруживается примерно в 1 из 10 случаев. Однако некоторые из этих случаев, вероятно, связаны с крошечными камнями в желчном пузыре или «осадком желчных камней», который проходит через желчный проток, но слишком мал, чтобы его можно было увидеть при сканировании или других исследованиях.
Что происходит при остром панкреатите?
Пищеварительные химические вещества (ферменты), которые вырабатываются в поджелудочной железе, активируются и начинают «переваривать» части поджелудочной железы.Обычно они активируются только после того, как достигают части кишечника сразу после желудка (двенадцатиперстной кишки). Это приводит к ряду химических реакций, вызывающих воспаление поджелудочной железы. Как указанные выше причины на самом деле запускают эту последовательность событий, не ясно.
- В большинстве случаев (примерно в 4 из 5) воспаление слабое и проходит в течение недели или около того. Симптомы могут быть плохими в течение нескольких дней, но затем проходят, и поджелудочная железа полностью восстанавливается.
- В некоторых случаях (примерно в 1 из 5) воспаление быстро становится серьезным.Части поджелудочной железы и окружающие ткани могут погибнуть (некроз). Ферменты и химические вещества поджелудочной железы могут попасть в кровоток и вызвать воспаление и повреждение других органов тела. Это может привести к шоку, дыхательной недостаточности, почечной недостаточности и другим осложнениям. Это очень серьезная ситуация, которая может быть фатальной.
Лечение острого панкреатита
Примечание редактора
Д-р Сара Джарвис, январь 2020 г.
Люди с диабетом, которые вводят инсулин
Национальный институт здравоохранения и повышения квалификации (NICE) обновил свое руководство по панкреатиту.Единственное существенное изменение коснулось людей с диабетом, принимающих инсулин.
В руководстве отмечается, что инъекции инсулина могут привести к накоплению белка, называемого амилоидом, под кожей. Это может помешать всасыванию инсулина и повлиять на контроль уровня глюкозы в крови. По этой причине важно чередовать места, где вы вводите инсулин.
Лечение зависит от степени тяжести приступа острого панкреатита. Специального лечения, которое снимет воспаление, не существует.Однако в большинстве случаев панкреатит проходит в течение нескольких дней, хотя симптомы могут ухудшиться до того, как исчезнут.
- Сильные обезболивающие в виде инъекций обычно необходимы для облегчения боли.
- Иногда через нос в желудок может проходить зонд (назогастральный зонд) для откачивания жидкости из желудка. Это может быть полезно, если вас сильно тошнит (рвота).
- Для кормления в желудок также может быть введен назогастральный зонд, поскольку вы не сможете нормально есть.
- Капельница необходима для того, чтобы жидкость попала в организм до исчезновения симптомов.
- Катетер — тонкая трубка, вводимая в мочевой пузырь для слива мочи — скорее всего, будет вставлен, чтобы врачи могли точно контролировать количество выделяемой вами мочи.
Реже возникают осложнения, и ситуация может стать очень серьезной. Другие виды лечения, которые могут тогда понадобиться, включают следующее:
- Интенсивная терапия. Если у вас тяжелый приступ панкреатита, вы будете находиться под очень пристальным наблюдением в отделении интенсивной терапии.
- Процедура по удалению закупоренного камня в желчном пузыре, если это является причиной.
- Лекарства, называемые антибиотиками, если инфицированы поджелудочная железа или окружающие ткани.
- Иногда требуется хирургическое вмешательство для удаления инфицированной или поврежденной ткани.
Каковы перспективы (прогноз) острого панкреатита?
Как уже упоминалось, острый панкреатит классифицируется как легкий, если не развиваются осложнения (около 4 из 5 случаев). В этом случае прогноз очень хороший и обычно полное выздоровление.
Тяжелый острый панкреатит (примерно в 1 случае из 5) означает развитие одного или нескольких осложнений. Несмотря на лечение в интенсивной терапии, до четверти людей с тяжелым острым панкреатитом умирают.
Это повторится снова?
Приступ острого панкреатита может быть разовым. Однако, если есть основная причина, это может повториться (повториться), если причина не будет устранена. В зависимости от причины, для предотвращения рецидива может иметь значение одно из следующих действий:
- Операция по удалению желчного пузыря обычно рекомендуется, если причиной был камень в желчном пузыре.
- Проблемы, связанные с алкоголем:
- Вы не должны употреблять алкоголь в течение как минимум нескольких месяцев после приступа острого панкреатита, даже если алкоголь не был причиной панкреатита.
- Вы не должны употреблять алкоголь в течение как минимум нескольких месяцев после приступа острого панкреатита, даже если алкоголь не был причиной панкреатита.


