Симптомы болезни поджелудочной ее проявления и признаки: Диагностика и лечение патологий поджелудочной железы (Александров)
Панкреатит: симптомы, лечение и диагностирование.
Панкреатит — это воспаление поджелудочной железы. При первых признаках панкреатита следует незамедлительно обратиться к врачу и начать лечение.
Истинный (первичный) панкреатит — очень редкий диагноз. Его причиной в большинстве случаев является злоупотребление алкоголем. Частый приём спиртного вызывает нарушение моторики в сфинктере Одди, из-за этого в протоках поджелудочной железы образуются белковые пробки, отток ферментов нарушается и возникает давление сока поджелудочной железы на ткани самой железы. Это вызывает болевой синдром и воспаление. Длительный приём большого количества лекарств — также довольно частая причина возникновения панкреатита. Спровоцировать заболевание может и систематическое неправильное питание, алкоголь, частые стрессы и гормональные нарушения.
Чаще встречается вторичный (реактивный) панкреатит, который возникает на фоне нарушений в желудочно-кишечном тракте. Главная причина развития вторичного панкреатита — проблемы с желчным пузырём (например, холецистит — воспаление желчного пузыря, желчнокаменная болезнь, постхолецистэктомический синдром, дискинезия желчных протоков и хронический гастродуоденит). Таким образом, развитие панкреатита является следствием других перенесенных заболеваний желудка и желчного пузыря. У детей заболевание может появиться после перенесённых вирусных инфекций и гриппа. Правда, случается такое довольно редко.
Помимо вышеуказанных типов панкреатита в медицине различают острый и хронический панкреатит. Острый панкреатит возникает внезапно. Хронический панкреатит развивается постепенно и периодически дает о себе знать. Хроническая форма панкреатита опасна своим прогрессированием и может привести к серьезным последствиям.
Обе формы панкреатита сопровождаются болями, расстройствами работы желудка и кишечника, тошнотой и рвотой (это самые характерные симптомы панкреатита).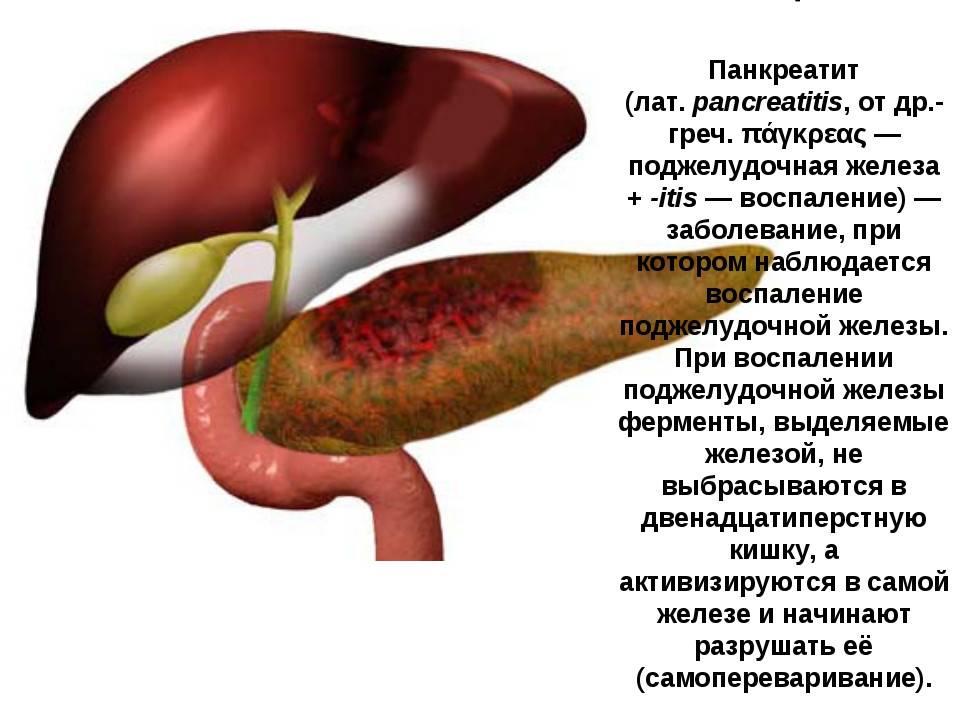 Однако стоит подробнее рассмотреть симптомы острой и хронической формы данного заболевания.
Однако стоит подробнее рассмотреть симптомы острой и хронической формы данного заболевания.
Острый панкреатит
Характеризуется очень сильным болевым синдромом. Терпеть такую боль невозможно, поэтому пациенту сразу вызывают скорую и больного везут в хирургическое отделение. Боли при остром панкреатите пациент испытывает как в верхней части живота, так и во всему обхвату живота (опоясывающие боли). Появляется тошнота, рвота, вздутие живота. Пациент жалуется на болезненность при прощупывании живота. Учащается сердцебиение, давление может понизиться.
Хронический панкреатит
Симптомы хронического панкреатита проявляются перманентно и периодически обостряются после воздействия различных раздражителей. Человек чувствует постоянную тупую боль в эпигастрии и обоих подреберьях, из-за нехватки ферментов для переваривания пищи может возникать понос, вздутие в животе, неустойчивый стул. В периоды обострения панкреатита пациент должен следовать предписаниям своего лечащего врача или обратиться в службу скорой помощи.
Запор при панкреатите
При реактивном воспалении может появиться запор. Но его причина — не само заболевание, а нарушение оттока желчи. Лечить запор нужно, но сначала необходимо исключить первопричину.
При хронической форме назначаются спазмолитики, которые улучшают отток ферментов, антисекреторные препараты, снимающие воспалительный процесс, и заместительная терапия. Если 90% поджелудочной железы не работает, выписываются ферментные препараты. При острой форме заболевания лечение можно описать тремя словами: голод, холод и покой. Придерживаться такого режима нужно три дня. Кроме того, пациенту ставят капельницу со спазмолитиками и препаратом, который снижает секрецию. В случае некроза поджелудочной железы необходимо хирургическое вмешательство.
Можно ли вылечить панкреатит?
Острая форма панкреатита может закончиться только одним приступом, хронический панкреатит полностью вылечить не получится, но можно добиться ремиссии. Для этого необходимо вовремя принимать лекарства, сдавать анализы (кровь, кал на копрограмму, УЗИ брюшной полости, КТ и МРТ), заниматься профилактикой, соблюдать диету.
Всех пациентов волнует вопрос: что едят при панкреатите- воспалении поджелудочной железы?
При хроническом течении заболевания нужно соблюдать очень строгую диету всю жизнь, так как её нарушение может спровоцировать обострение. В периоды ремиссии она немного расширяется, но следить за питанием всё равно придётся постоянно. Питание больного должно включать большое количество фруктов и овощей, следует избегать жирной и пряной пищи в рационе, рекомендуется принимать дополнительные ферменты для облегчения пищеварения, а также следить за уровнем сахара в крови.
Можно ли пить алкоголь?
Длительное и регулярное употребление алкоголя недопустимо. По праздникам можно позволить себе немного выпить. Но стоит исключить холодные и газированные напитки: они особенно вредны. Острое воспаление может вызвать даже небольшое количество шампанского в Новый год.
Народные средства
Большинство трав обладают желчегонным действием, а всё желчегонное противопоказано при панкреатите, поэтому от лечения в домашних условиях лучше отказаться.
Ранняя диагностика заболеваний желудочно-кишечного тракта позволяет своевременно выявить и предотвратить риск развития инфекционных, воспалительных и опухолевых заболеваний желудочно-кишечного тракта, избежать развития осложнений и перехода заболевания в тяжелую форму. Мы заботимся о здоровье своих пациентов и предлагаем воспользоваться нашими программами для профилактики и лечения заболеваний пищеварительной системы. Данные программы можно пройти за 1 визит в клинику.
Записаться на консультацию к гастроэнтерологу в Клинике Наедине можно по телефону в г. Кирове: (8332) 32-7777
или через форму на сайте
Панкреатит у детей — причины, симптомы, диагностика и лечение панкреатита у детей в Москве в детской клинике «СМ-Доктор»
ПОЛУЧИТЬ
КОНСУЛЬТАЦИЮ
Содержание:
Описание заболевания
Симптомы
Причины
Диагностика
Лечение
Панкреатит – это патология поджелудочной железы, которая сопровождается локальным воспалением и нарушением ее функции. Диагностикой и лечением заболевания у детей занимается педиатр, семейный врач или гастроэнтеролог.
Диагностикой и лечением заболевания у детей занимается педиатр, семейный врач или гастроэнтеролог.
О заболевании
Панкреатит – распространенная патология желудочно-кишечного тракта (ЖКТ), которая сопровождается локальным воспалением ткани поджелудочной железы и ее протоков. Рассматриваемый орган играет одну из ключевых ролей в процессе пищеварения, обеспечивая выброс большого количества ферментов в кишечник. Поджелудочная железа также участвует в контроле уровня глюкозы в крови посредством секреции инсулина. Панкреатит ведет к нарушению указанных функций, что может стать причиной серьезного ухудшения состояния ребенка.
Заболевание протекает остро или хронически. У детей важно максимально быстро распознать патологию, чтобы своевременно назначить адекватное лечение. В противном случае болезнь прогрессирует и приводит к органическому поражению тканей железы и повышению риска развития серьезных осложнений – сахарный диабет, грубые расстройства пищеварения, коллаптоидные реакции (предобморок и потеря сознания).
Симптомы панкреатита
Панкреатит – болезнь, которая в 90% случаев сопровождается нарушением секреции пищеварительных ферментов железой. Результатом такого поражения является ухудшение работы ЖКТ ребенка с возникновением характерных симптомов.
Наиболее частыми признаками панкреатита у детей являются:
- болевые ощущения в животе – дискомфорт носит опоясывающий характер с иррадиацией в спину;
- метеоризм;
- нарушение дефекации по типу диареи;
- потеря аппетита;
- тошнота, рвота;
- повышение температурных показателей тела до 37-38оС.
У грудничков и новорожденных симптомы панкреатита носят меньшую выраженность, чем у детей старшей возрастной группы. Иногда родители могут даже не заметить каких-то особых изменений в поведении малыша. У подростков симптоматика заболевания отличается яркостью и интенсивностью. Это обусловлено влиянием значительного числа провоцирующих факторов.
Клиническая картина заболевания зависит от формы и длительности патологического процесса, а также степени поражения поджелудочной железы. При хроническом течении воспаления боль может носить затяжной ноющий характер. Параллельно ребенок теряет массу тела, ухудшается состояние кожи, ногтей, волос.
При выявлении каких-либо из указанных признаков родителям стоит обратиться за помощью к врачу. Ранняя диагностика панкреатита с назначением адекватного лечения способствует быстрой стабилизации функции пищеварения малыша и минимизации рисков развития осложнений.
Причины панкреатита
Патогенетической основой панкреатита любого генеза является локальное воспаление тканей железы. Ключевым механизмом этого патологического процесса является высвобождение чрезмерного количества активных ферментов, которые начинают повреждать собственные структуры органа. Гиперактивация секреторной функции железы может быть как первичной, так и вторичной (развивается вследствие патологии других органов и систем).
У новорожденных и грудничков панкреатит чаще возникает в результате врожденных аномалий развития органа и его протоков. Из-за отсутствия адекватного оттока ферменты скапливаются внутри железы и запускают процесс лизиса (химического разрушения) собственных тканей.
У детей школьного и подросткового возраста активация выделения биоактивных энзимов может быть спровоцирована следующими факторами:
- употребление большого количества жаренной и жирной пищи – пищеварительный тракт ребенка не приспособлен для переваривания «тяжелых» продуктов;
- вирусные или бактериальные поражения органов ЖКТ с проникновением возбудителя в поджелудочную железу;
- сужение панкреатических дуктусов на фоне неопластических процессов в брюшной полости.
Риск развития панкреатита также повышается при нерегулярном питании, употреблении большого количества фаст-фуда, газированных напитков. Поражение поджелудочной железы иногда возникает на фоне приема агрессивных медикаментов или попадания в ЖКТ малыша токсинов.
Диагностика панкреатита
Гастроэнтерологи и педиатры «СМ-Доктор» — это специалисты со стажем от 10 лет и более. Благодаря большому опыту и современному оборудованию, которым оснащена наша клиника, врачи могут быстро выявить панкреатит даже на ранних этапах развития. Все это создает оптимальные условия для назначения адекватного лечения и, следовательно, восстановления состояния ребенка в кратчайшие сроки.
Врач устанавливает предварительный диагноз панкреатита еще на первой консультации. В этом ему помогает анамнез заболевания, особенности клинической картины. Для верификации диагноза назначаются следующие дополнительные исследования:
- общеклинический анализ крови и мочи;
- биохимический анализ крови – особое внимание обращается на уровень альфа-амилазы;
- ультразвуковое сканирование (УЗИ) органов брюшной полости;
- анализ кала на эластазу-1;
- КТ, МРТ органов брюшной полости (при необходимости в сложных клинических случаях).
При подозрениях на сопутствующее нарушение функции других внутренних органов и систем гастролог направляет ребенка на консультацию к смежным специалистам (инфекционист, невролог, нефролог).
Лечение панкреатита
Ключевым аспектом лечения панкреатита является обеспечение максимально возможного функционального покоя железе в острой фазе воспаления. Значительное снижение секреторной функции органа, создаваемое искусственно, способствует естественному затуханию активности патологического процесса.
С этой целью врачи назначают постельный режим и дробное употребление воды без газа (в первые дни) с постепенным расширением рациона за счет использования пюреобразных блюд. Для купирования клинической картины с помощью медикаментов используются следующие группы препаратов:
- анальгетики и спазмолитические средства – для устранения болевого синдрома;
- антисекреторные препараты;
- ферменты – для стабилизации функции пищеварения;
- ингибиторы протеазы.

Аномалии развития панкреас иногда могут потребовать оперативного лечения. При выявлении бактериальной причины заболевания врач дополнительно использует антибиотики с целью уничтожения возбудителя.
Профилактика заболевания предусматривает соблюдение рациональной диеты, которая соответствует возрасту малыша, и своевременное лечение других заболеваний ЖКТ.
«СМ-Доктор» — современная клиника, специализирующаяся на предоставлении полного пакета услуг по диагностике и лечению всевозможных заболеваний ЖКТ детей от 0 и до 18 лет. Благодаря высокотехнологичному оборудованию и большому опыту наших врачей мы гарантируем быстрое улучшение самочувствия каждого пациента. Обращайтесь к квалифицированным специалистам в удобное время!
Врачи:
Записаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по
указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.
Панкреатит: симптомы, лечение
Одним из наиболее часто встречающихся заболеваний пищеварительной системы является панкреатит. Эта болезнь в большинстве случаев возникает в качестве расплаты за неправильное питание и частое употребления алкоголя. Вероятно поэтому им так часто страдают мужчины. Раньше это заболевание поражало в основном людей старшей возрастной группы. Однако врачей во всем мире настораживает то, что симптомы панкреатита нередко можно встретить у молодежи и даже у детей. Вероятно, причиной можно назвать широкую распространенность газированных и энергетических напитков, посещение заведений «быстрого питания», раннюю алкоголизацию. Лечением панкреатита занимаются различные специалисты: терапевты, гастроэнтерологи, врачи общей практики. В самых тяжелых случаях, а именно при развитии признаков острого панкреатита, может потребоваться помощь врача-хирурга.
Панкреатит — это заболевание, при котором в ткани поджелудочной железы возникает воспалительный процесс. В зависимости от его выраженности и характера течения выделяют две основные формы этого заболевания: острый и хронический панкреатит.
Симптомы панкреатита
Острый и хронический панкреатит — это совершенно разные заболевания. Поэтому симптомы панкреатита в обоих случаях будут отличаться.
Для острого панкреатита характерна аутоинтоксикация ферментами, которые вырабатывает железа: вместо того, чтобы участвовать в процессе пищеварения в кишечнике, они остаются в поджелудочной железе и попадают в кровь. При этом в ней развиваются деструктивные процессы, приводящие к некрозу какого-то участка органа. Клинические проявления будут очень яркими, состояние пациентов обычно очень тяжелое, и они нуждаются в стационарном лечении.
Симптомы острого панкреатита
Симптомы острого панкреатита чаще всего следующие:
Чаще всего она бывает очень интенсивной. Больные описывают ее как опоясывающую, то есть локализующуюся в верхней части живота с обеих сторон и в спине. При сильном воспалительном процессе может наступить болевой шок.
- Признаки интоксикации.
Лихорадка, сердцебиение, слабость, падение артериального давления, бледность кожных покровов, заострение черт лица, плохое общее состояние. Это результат отравления ферментами железы.
- Нарушение пищеварения.
Проявляется оно интенсивной рвотой, которая практически не приносит облегчение. Помимо этого, у больных может быть диарея или наоборот запор. Также часто возникают такие симптомы, как вздутие живота, отрыжка, сухость во рту.
Кроме того, у каждого больного могут развиться свои, индивидуальные признаки болезни: одышка, появление обильного липкого пота, желтушная окраска кожи, слизистых и склер, появление темных пятен на коже живота и т. д.
д.
Без своевременного лечения острого панкреатита, больной может погибнуть. Поэтому прогноз будет зависеть того, как быстро он будет доставлен в стационар.
Симптомы хронического панкреатита
Хронический панкреатит — это заболевание, которое длится годами и имеет периоды обострений и ремиссий (затишья болезни). Во время ремиссии у больного могут практически отсутствовать какие-либо неприятные симптомы. Обострение заболевания весьма серьезно сказывается на его состоянии и заставляет обращаться за помощью к врачу, а иногда даже вызывать неотложку.
Симптомы хронического панкреатита:
- Тяжесть живота и вздутие, которые возникает через несколько минут после начала приема пищи. Это происходит из-за того, что ферментов для переваривания пищи вырабатывается недостаточно.
- Боль в верхней половине живота, больше в левой его половине и в эпигастрии (области под мечевидным отростком грудины). Такая боль также имеет четкую связь с приемом пищи.
- Признаки нарушения пищеварения. К ним можно отнести тошноту, рвоту, чередование запоров и поносов, отрыжку, неприятный вкус во рту. Все эти симптомы провоцируются приемом жирной, жареной, острой пищи, особенно — обильной и разнообразной. Больные чаще всего сами могут четко указать, какие продукты питания вызывают у них ухудшение состояния.
- Развитие желтухи и сахарного диабета. Это поздние осложнения панкреатита, развиваются они при длительном стаже заболевания, отсутствии лечения и игнорирования принципов правильного питания.
Лечение панкреатита
Лечение панкреатита также будет разным для острой и хронической его формы.
Лечение острого панкреатита.
Лечебная тактика будет зависеть от выраженности воспалительного процесса в поджелудочной железе. В тяжелых случаях больной нуждается в лечении в отделении интенсивной терапии и реанимации. Основные направления в лечении острого панкреатита:
Основные направления в лечении острого панкреатита:
- Борьба с интоксикацией. Выведение ферментов, которые циркулируют в крови, наружу. Для этого назначается обильная инфузия различных растворов.
- Обезболивание. При выраженной боли иногда требуются даже наркотические анальгетики.
- Снижение выработки ферментов. Для этого назначают препараты, применяемые для блокирования ферментов поджелудочной железы.
- Диета. Первые дни — это голодание, далее — щадящая диета.
- При появлении очагов поражения в в поджелудочной железе прибегают к хирургическим методам лечения (удаление участка железы, постановка дренажа).
Лечение хронического панкреатита
Лечение хронического панкреатита требует соблюдения специальной диеты. Помимо этого, назначают специальные ферменты, которых вырабатывается меньше, чем положено. Какие именно — врач определяет по результатам анализа крови и кала. Также рекомендуют прием различных групп препаратов, которые нормализуют процесс пищеварения.
Панкреатит: воспаление поджелудочной железы — симптомы, лечение, диета
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
-
злоупотребление алкоголем и табаком -
травмы живота, хирургические вмешательства -
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков -
интоксикация пищевыми продуктами, химическими веществами -
генетическая предрасположенность -
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита
Проявления патологии различаются в зависимости от формы – острый или хронический панкреатит. При остром панкреатите наблюдаются:
При остром панкреатите наблюдаются:
-
Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой. -
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса. -
Бледный или желтоватый цвет лица. -
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию. -
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита. -
Вздутие живота – желудок и кишечник во время приступа не сокращаются. -
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
-
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи. -
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления. -
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
-
Общий анализ крови -
Биохимический анализ крови -
Анализ мочи -
Анализ кала -
УЗИ, МРТ или рентгенография органов брюшной полости -
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите
При любой форме заболевания пациенту назначается строгая диета «Стол №5п», согласно которой запрещено употреблять острую и жареную пищу. Все блюда готовятся на пару, отвариваются или запекаются. Запрещены также алкоголь и курение.
Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Лечение боли в поджелудочной железе
- Доказательная медицина
- Под патронажем специалистов клиники Pain management США
- Блокады выполняются под контролем С-дуги в рентген операционной
- Контроль пациентов в течение 6 месяцев
Вы страдаете от мучительных болей в животе? Подозреваете, что
причиной тому патология поджелудочной железы? Не откладывайте визит
к врачу! Промедление с лечением заболеваний поджелудочной железы
грозит серьезными осложнениями и даже летальным исходом. Помогите
своему организму выздороветь – обратитесь в Клинику лечения боли!
Симптомы боли в поджелудочной железе
Где и как болит поджелудочная железа? Каковы дополнительные
симптомы, которые говорят о её патологии?
Часто врач понимает, что причиной боли в животе является
поджелудочная железа, по следующим признакам:
- Боль в верхней части живота под ребрами. Может быть
опоясывающей, возникать после еды (но не обязательно), усиливаться
в положении лежа на спине. - Тошнота, рвота.
- Повышение температуры.
- Тяжесть в животе и другие.
Заметили у себя один из перечисленных признаков? Как можно скорее
обратитесь к специалисту и не пытайтесь лечить боль самостоятельно!
Это может привести к невольному игнорированию реальной патологии.
Болит поджелудочная железа – что делать?
При острой, невыносимой боли в животе как можно скорее вызовите
скорую. Пока вы ожидаете врача:
- Не принимайте обезболивающих таблеток
- Откажитесь от еды и питья
- Не кладите грелку на живот
Терпеть боль может быть опасно! Вовремя вызвав скорую помощь, вы
можете спасти себе жизнь!
Специалисты клиники управления болью
Причины боли в поджелудочной железе
Отчего может болеть поджелудочная железа? Приведем список наиболее
частых патологий:
- Заболевания поджелудочной железы:
- Острый и хронический панкреатит
- Рак поджелудочной железы
- Заболевания других систем организма:
- Желчнокаменная болезнь
- Язва желудка
- Кишечная инфекция
- Воспаление желчного пузыря
Помните, что многие из перечисленных патологий возникают не просто
так: часто мы сами способствуем их возникновению – переедаем,
злоупотребляем жирной, вредной пищей, алкоголем и т.д. Помогите
своему организму оставаться здоровым дольше – ведите здоровый образ
жизни и следите за своим питанием!
Диагностика и лечение боли в поджелудочной железе
Боли поджелудочной железы – повод, в первую очередь, записаться на
консультацию к гастроэнтерологу, который помимо простого осмотра и
прощупывания, может направить вас на дополнительные методы
диагностики:
МРТ
УЗИ
Рентген
Лабораторные анализы
Лишь когда причина боли выявлена, врач назначает лечение:
- Диету
- Медикаментозную терапию
- В опасных случаях – операцию
Лечение боли при раке поджелудочной железы
В случае нестерпимых болей при раке поджелудочной железы наши
специалисты Клиники лечения боли используют следующие методы:
- Имплантация порта для химиотерапии и обезболивания.
- Химическая денервация солнечного сплетения при болях, связанных
с раком поджелудочной железы.
Клиника лечения боли – это ваш шанс вернуть жизнь без боли! К
вашим услугам опытные врачи, новейшие методики лечения и
высокоточное оборудование!
цены на лечение, симптомы и диагностика гастроэнтерологом в «СМ-Клиника»
Нужна дополнительная информация?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Патологическое состояние, характеризующееся воспалением тканей поджелудочной железы, называют панкреатитом. Лечением этого заболевания занимаются гастроэнтерологи и хирурги.
Общая информация
Панкреатит – это одно из самых распространенных заболеваний пищеварительной системы. Острое воспаление поджелудочной железы может привести к разрушению тканей органа и нарушению жизненно важных функций. При несвоевременном лечении воспалительный процесс осложняется бактериальной инфекцией, способной распространяться на другие ткани. Обычно первым симптомом патологии является сильная боль в левом подреберье, однако хроническая форма панкреатита может иметь скрытое течение.
Поджелудочная железа является важным органом пищеварительной системы, необходимым для усвоения питательных веществ. Этот орган выделяет ферменты, расщепляющие белки, жиры и сложные углеводы в кишечнике. Еще одной функцией поджелудочной железы является эндокринная регуляция, необходимая для запасания и использования глюкозы в организме. При остром воспалении пищеварительные ферменты задерживаются в органе и начинают разрушать ткани.
Этот орган выделяет ферменты, расщепляющие белки, жиры и сложные углеводы в кишечнике. Еще одной функцией поджелудочной железы является эндокринная регуляция, необходимая для запасания и использования глюкозы в организме. При остром воспалении пищеварительные ферменты задерживаются в органе и начинают разрушать ткани.
Симптомы панкреатита
Признаки заболевания зависят от формы воспалительного процесса. Острый панкреатит проявляется интенсивным болевым ощущением в левом подреберье и верхней части живота (под грудиной). Хронический панкреатит может долго оставаться бессимптомным.
Другие симптомы и признаки:
- Тошнота и рвота;
-
Увеличение температуры тела; -
Вздутие живота; -
Диарея или задержка стула; -
Пожелтение кожных покровов и склер; -
Учащенное сердцебиение; -
Необъяснимое уменьшение массы тела.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Иногда боль является важным признаком, позволяющим определить форму болезни. При остром воспалении поджелудочной железы интенсивная боль в левом подреберье обычно возникает внезапно и не проходит без лечения. Напротив, при хроническом панкреатите чаще наблюдается приступообразная боль, усиливающаяся после приема пищи.
Причины панкреатита
Главным механизмом формирования панкреатита является преждевременная активация пищеварительных ферментов. В норме эти вещества транспортируются в кишечник в неактивном виде, однако при патологических состояниях ферменты начинают разрушать поджелудочную железу. Болезнетворные микроорганизмы могут мигрировать в орган из других отделов пищеварительной системы через кровь и лимфу.
Факторы, обуславливающие воспаление поджелудочной железы:
- Злоупотребление алкогольными напитками;
-
Желчнокаменная болезнь; -
Неконтролируемый прием лекарственных средств; -
Вирусные и бактериальные инфекции; -
Курение; -
Высокая концентрация триглицеридов и кальция в крови; -
Нарушение функций иммунной системы; -
Анатомические дефекты, при которых происходит задержка ферментов в органе; -
Воспаление кишечника и желчных протоков; -
Травма живота; -
Злокачественная опухоль поджелудочной железы.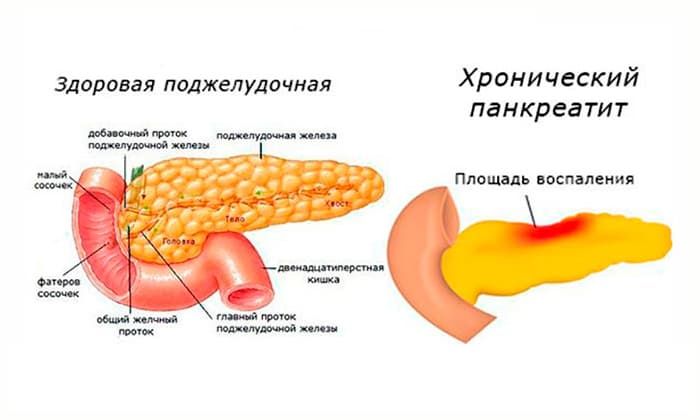
Причины острого и хронического панкреатита могут различаться, однако к главным негативным факторам, влияющим на орган, гастроэнтерологи всегда относят алкоголизм и болезни желчных путей.
Диагностика панкреатита в «СМ-Клиника»
При появлении симптомов панкреатита необходимо обратиться к врачу. Гастроэнтерологи «СМ-Клиника» проводят первичный осмотр и быстро выявляют основные признаки заболевания. После обнаружения объективных симптомов специалист нашей клиники назначает инструментальные и лабораторные обследования для постановки окончательного диагноза и выбора метода лечения.
Необходимые исследования:
- Общий и биохимический анализ мочи. Специалисты нашей клиники производят забор венозной крови для обнаружения основных признаков болезни. Повышенная активность поджелудочных ферментов и высокий уровень лейкоцитов указывают на воспалительный процесс в органе;
-
Анализ мочи и кала – дополнительные лабораторные исследования, позволяющие обнаружить клинические признаки панкреатита. При хроническом воспалении поджелудочной железы копрограмма нередко выявляет избыточное содержание жиров в стуле; - Ультразвуковое обследование органов брюшной полости. Это самый безопасный метод визуальной диагностики, дающий врачу возможность изучить структуру тканей и обнаружить причину воспаления;
-
Эндосонография – передовой способ исследования, объединяющий достоинства УЗИ и эндоскопии. Для более точного осмотра тканей поджелудочной железы врач вводит в желудочно-кишечный тракт пациента гибкую трубку, оснащенную специальным датчиком; - Компьютерная или магнитно-резонансная томография – методы эффективной визуальной диагностики. Послойные изображения, получаемые с помощью КТ или МРТ, необходимы для более точного диагностического поиска;
-
Рентгеноконтрастная визуализация протоков поджелудочной железы, применяемая для определения первопричины воспаления органа.
Диагностика разных форм панкреатита может различаться, поэтому гастроэнтерологи «СМ-Клиника» подбирают только самые необходимые обследования.
Терапевтическое лечение панкреатита в «СМ-Клиника»
Для улучшения самочувствия пациента и предотвращения развития опасных осложнений необходимо устранить воспалительный процесс в поджелудочной железе. Врачи нашей клиники обнаруживают первопричину болезни по результатам диагностики и подбирают наиболее эффективную терапию недуга. При остром панкреатите лечение проводится в стационаре. Хроническая форма болезни вне обострения может быть вылечена в амбулаторном режиме под строгим контролем гастроэнтеролога «СМ-Клиника».
Терапия острого панкреатита, проводимая в нашей клинике:
- Врачи назначают обезболивающие препараты и спазмолитики для облегчения состояния пациента;
-
Производится восстановление баланса жидкости и питательных веществ в организме с помощью внутривенного введения специальных растворов. Такая процедура также способствует выведению токсинов из организма; -
Гастроэнтерологи назначают дополнительные средства для очищения организма от токсинов; -
Внутривенное введение противомикробных препаратов широкого спектра действия. Это важный этап лечения, позволяющий предотвратить развитие инфекции или устранить уже имеющиеся в органе патогенные бактерии.
В первые дни лечения требуется воздержание от самостоятельного приема пищи для восстановления поджелудочной железы. Врачи вводят все необходимые питательные вещества внутривенно.
Терапия хронического панкреатита вне обострения в «СМ-Клиника»:
- Лечебная диета. Наши гастроэнтерологи назначают пациентам с панкреатитом оптимальный рацион, снижающий нагрузку на поджелудочную железу;
-
Назначение ферментов поджелудочной железы в виде препаратов. Воспаленный орган не всегда выделяет достаточное количество ферментов для обеспечения пищеварительной функции, поэтому поступление веществ извне помогает улучшить усвоение питательных веществ.
Важно понимать, что правильное питание играет ключевую роль в терапии болезни, поэтому строгое соблюдение рекомендаций врачей нашей клиники позволяет достичь положительных результатов.
Хирургическое лечение панкреатита в «СМ-Клиника»
При гнойных процессах, закупорке протоков железы, некрозе органа и других тяжелых осложнениях проводится оперативное вмешательство. «СМ-Клиника» обеспечена собственным хирургическим отделением и скорой помощью, поэтому наши врачи своевременно устраняют опасные патологии. При сильной боли в левом подреберье и лихорадке рекомендуется как можно скорее обратиться за врачебной помощью, поскольку осложнения панкреатита могут угрожать жизни пациента.
В зависимости от диагностических показаний назначаются следующие варианты лечения:
- Вскрытие очагов нагноения и удаление нежизнеспособных тканей. После удаления мертвых тканей врач устанавливает дренаж для последующего выведения гноя;
-
Удаление желчного пузыря при остром панкреатите, обусловленном желчнокаменной болезнью; -
Дренирование кисты органа: проводится удаление жидкостного образования поджелудочной железы; -
Частичное или полное удаление поджелудочной железы при обширном поражении тканей органа; -
Удаление конкрементов из протоков поджелудочной железы; -
Рассечение большого сосочка двенадцатиперстной кишки при сужении сфинктера Одди. Эта операция восстанавливает выведение желчи и поджелудочного сока в кишечник; -
Создание искусственного сообщения (анастомоза) между главным протоком органа и просветом двенадцатиперстной кишки.
Основные хирургические методы лечения болезни направлены на улучшение оттока поджелудочного сока и желчи. Хирурги «СМ-Клиника» проводят наиболее безопасные вмешательства с применением эндоскопической техники.
Профилактика панкреатита
Воспаление поджелудочной железы можно предотвратить с помощью простых мероприятий. Консультация гастроэнтеролога нашей клиники поможет пациенту узнать об индивидуальном риске возникновения панкреатита и необходимых способах профилактики болезни. В «СМ-Клиника» можно пройти обследования для раннего обнаружения патологии, вызывающей воспаление поджелудочной железы.
Консультация гастроэнтеролога нашей клиники поможет пациенту узнать об индивидуальном риске возникновения панкреатита и необходимых способах профилактики болезни. В «СМ-Клиника» можно пройти обследования для раннего обнаружения патологии, вызывающей воспаление поджелудочной железы.
Эффективные способы профилактики:
- Отказ от алкогольных напитков. Этиловый спирт оказывает токсическое воздействие на ткани поджелудочной железы;
-
Отказ от курения и необоснованного приема медикаментов, включая гормональные препараты, диуретики и кортикостероиды; -
Своевременное лечение заболеваний органов брюшной полости.
Опытные гастроэнтерологи нашей клиники также помогают предотвращать осложнения хронического панкреатита с помощью профилактических мер.
Наши преимущества:
Более 40 ведущих гастроэнтерологов
Все специалисты
в одной клинике
Передовое медицинское оборудование
Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Хронический панкреатит / Заболевания / Клиника ЭКСПЕРТ
Хронический панкреатит (ХП) – длительное воспалительное заболевание поджелудочной железы, с проявлениями в виде необратимых измененийструктуры органа, которые вызывают боль и/или стойкое снижение его функции.
Поджелудочная железа осуществляет важные функции:
- секрецию большинства пищеварительных ферментов
- выработку инсулина (гормона, при недостаточности которого развивается сахарный диабет)
В мире наблюдается тенденция к увеличению заболеваемости острым и хроническим панкреатитом, за последние 30 лет — более чем в 2 раза.
Причины развития панкреатита
Наиблее часто встречающаяся причина развития хронического панкреатита — употребление алкоголя, причем качество и сырье, из которого сделан напиток, не имеют значения.
Другие причины
- Токсины и факторы метаболизма:
- злоупотребление алкоголем
- курение
- повышенное содержание кальция в крови (развивается у больных с опухолью паращитовидных желез)
- избыточное питание и употребление жирной пищи
- дефицит белков в пище
- действие медикаментов и токсинов
- хроническая почечная недостаточность
- Закупорка протока поджелудочной железы:
- камнями, находящимися в этом протоке
- вследствие нарушения работы сфинктера Одди
- перекрытие протока опухолью, кистами
- посттравматические рубцы панкреатических протоков (осложнение эндоскопических процедур: папиллосфинктеротомии, удаления камней и т.д.)
- Патология желчного пузыря и желчевыводящих путей.
- Патология двенадцатиперстной кишки.
- Последствие острого панкреатита.
- Аутоиммунные механизмы.
- Наследственность (мутации генов, дефицит 1-антитрипсина и т.д.).
- Гельминты.
- Недостаточное поступление в поджелудочную железу кислорода из-за атеросклероза сосудов, питающих кровью этот орган.
- Врожденные аномалии развития поджелудочной железы.
- Идиопатический хронический панкреатит (причину установить не удается).
Симптомы панкреатита
- боль в животе: обычно боль локализуется в эпигастрии и отдает в спину, усиливаясь после приема пищи и уменьшаясь в положении сидя или наклоне вперед
- тошнота, рвота
- диарея, стеаторея (жирный кал), увеличение объема каловых масс
- вздутие, урчание в животе
- потеря массы тела
- слабость, раздражительность, особенно «на голодный желудок», нарушение сна, снижение работоспособности
- симптом «красных капелек» — появление ярко-красных пятнышек на коже груди, спины и живота.

При появлении подобных симптомов рекомендуется пройти обследование для исключения хронического панкреатита.
Осложнения хронического панкреатита
При отстутствии лечения к возможным осложнениям хронического панкреатита относятся:
- сахарный диабет
- недостаточность витаминов (преимущественно А, Е, D)
- повышенная хрупкость костей
- холестаз (с желтухой и без желтухи)
- воспалительные осложнения (воспаление желчных протоков, абсцесс, киста и т.д.)
- подпеченочная портальная гипертензия (накопление жидкости в брюшной полости, увеличение селезенки, расширение вен передней брюшной стенки, пищевода, нарушение работы печени)
- выпотной плеврит (скопление жидкости в оболочках легких)
- сдавление двенадцатиперстной кишки с развитием кишечной непроходимости
- рак поджелудочной железы.
Степени тяжести хронического панкреатита
Различают три степени тяжести хронического панкреатита:
Легкая степень
- обострения редкие (1-2 раза в год), непродолжительные
- боль умеренная
- уменьшения массы тела нет
- нет диареи, жирного стула
- копрологические исследования кала в норме (нет нейтрального жира, жирных кислот, мылов)
При легкой степени тяжести хронического панкреатита обычно не требуется длительных курсов приема лекарственных препаратов, так как изменение образа жизни и отказ от вредных привычек зачастую предотвращают возникновение рецидивов.
Средняя степень
- обострения 3-4 раза в год, протекают с длительным болевым синдромом
- может появляться повышение амилазы, липазы в крови
- периодические послабления стула, жирный кал
- есть изменения в копрограмме
При средней степени тяжести хронического панкреатита, необходима строгая диета, более длительные курсы терапии, постоянное наблюдение лечащего врача.
Тяжелое состояние
- частые и длительные обострения с выраженным, длительным болевым синдромом
- частый жидкий стул, кал жирный
- падение массы тела, вплоть до истощения
- осложнения (сахарный диабет, псевдокисты и т.
 д.)
д.)
При тяжелом течении хронического панкреатита необходима постоянная поддерживающая терапия, более сильные лекарственные препараты и строжайшая диета. Зачастую пациенты нуждаются в тщательном наблюдении не только врача гастроэнтеролога, но и врачей других специальностей (эндокринолога, хирурга, диетолога). Возникающие обострения, а также осложнения заболевания несут угрозу жизни пациента и, как правило, являются показанием для госпитализации в стационар.
Наличие хронического панкреатита, вне зависимости от степени тяжести, требует немедленного обращения к врачу, так как без лечения и изменения образа жизни,
процесс будет неуклонно прогрессировать.
Диагностика панкреатита
В Клинике ЭКСПЕРТ существует алгоритм диагностики хронического панкреатита, который включает:
Лабораторные методы:
- выполняются клинический, биохимический анализ крови (особое значение имеет уровень ферментов поджелудочной железы в крови – амилазы, липазы)
- копрограмма — оценивается наличие в кале определенных веществ (жиры, мыла, жирные кислоты и т.д.). В норме они должны отсутствовать, а при хроническом панкреатите, из-за недостаточной выработки железой ферментов для расщепления этих веществ, остаются непереваренными и определяются в кале
- эластаза кала – фермент поджелудочной железы, уровень которого при недостаточной ее работе, снижается
- в определенных случаях важно определение маркеров рака
- При подозрении на наследственный генез заболевания, проводится генетическое обследование больного.
Инструментальные исследования
- УЗИ брюшной полости. Оцениваются признаки воспаления ткани поджелудочной железы, наличия камней в протоках, кальцинатов, кист, опухолей железы. Дополнительно определяются изменения со стороны других органов желудочно-кишечного тракта для исключения осложнений заболевания, а так же сопутствующей патологии.
- Дополнительно могут быть назначены КТ и МРТ брюшной полости с холангиографией, РХГП.
 Необходимы для подтверждения диагноза, а также назначаются при подозрении на наличие патологических образований в поджелудочной железе, закупорке протоков железы камнем, опухолью или кистой.
Необходимы для подтверждения диагноза, а также назначаются при подозрении на наличие патологических образований в поджелудочной железе, закупорке протоков железы камнем, опухолью или кистой.
Лечение панкреатита
Основным лечением хронического панкреатита является диета и отказ от вредных привычек, изменение образа жизни, а также лекарственные препараты:
- средства, снижающие выработку желудком соляной кислоты (ингибиторы протонной помпы)
- ферментные препараты
- спазмолитики
- при наличии боли – анальгетики, НПВС; если боль чрезвычайно сильная и не устраняется этими препаратами, назначаются наркотические анальгетики.
Необходимо выявление в ходе первичного обследования патологии других органов ЖКТ (желчно-каменная болезнь, хронический холецистит, гастрит, дуоденит, язвенная болезнь, гепатит, синдром избыточного бактериального роста, дисбиоз кишечника, болезни почек и др.), так как эти заболевания могут являться причиной и/или усугубляющими факторами хронического воспаления поджелудочной железы. В этом случае необходимо лечение других заболеваний желудочно-кишечного тракта. Решение о срочности и порядке лечение того или иного сопутствующего заболевания принимает лечащий врач.
Если лекарства, принимаемые больным по поводу других заболеваний, могут способствовать развитию болезни, решается вопрос о замене препаратов.
Все виды лекарственной терапии должен назначать и обязательно контролировать врач гастроэнтеролог.
При выявлении какого-либо механического препятствия оттоку желчи больному показано хирургическое лечение.
Прогноз
Хронический панкреатит представляет собой серьезное заболевание. Однако, при следовании рекомендациям врача-куратора по профилактике обострений (соблюдение диетических рекомендация, профилактические курс лечения и пр.) хронический панкреатит протекает «спокойно», без частых обострений и имеет благоприятный прогноз выживаемости.
При нарушении диеты, приеме алкоголя, табакокурении и неадекватном лечении прогрессируют дистрофические процессы в ткани железы и развиваются тяжелые осложнения, многие из которых требуют хирургического вмешательства и могут привести к летальному исходу.
Профилактика и рекомендации
Профилактика основана на устранении факторов риска, провоцирующих болезнь:
- своевременное лечение заболеваний, провоцирующих возникновения панкреатита
- устранение возможности хронических интоксикаций, способствующих развитию этого заболевания (производственных, а также алкоголизма)
- обеспечение рационального питания и режима дня.
Питание при хроническом панкреатите
При панкреатите все блюда делаются из нежирного мяса и рыбы – и то только в отварном варианте. Жареные продукты запрещены. Можно употреблять молочные продукты с минимальным процентом жирности. Из жидкости желательно пить только натуральные соки и компоты и чай.
Полностью исключить следует:
- все виды алкоголя, сладкие (виноградный сок) и газированные напитки, какао, кофе
- жареные блюда
- мясные, рыбные, грибные бульоны
- свинина, баранина, гусь, утка
- копчености, консервы, колбасные изделия
- соленья, маринады, пряности, грибы
- белокочанная капуста, щавель, шпинат, салат, редис, репа, лук, брюква, бобовые, сырые непротертые овощи и фрукты, клюква
- сдобные мучные, черный хлеб
- кондитерские изделия, шоколад, мороженое, варенье, кремы
- сало, кулинарные жиры
- холодные блюда и напитки
Продумать основы питания при хроническом панкреатите, составить диету и учесть пожелания и привычки пациента поможет квалифицированный врач диетолог.
Часто задаваемые вопросы
При хроническом панкреатите поджелудочная железа отмирает?
Хронический панкреатит представляет собой заболевание, характеризующееся воспалением и дистрофией с последующим развитием соединительной ткани в органе и нарушением пищеварительной и эндокринной функции.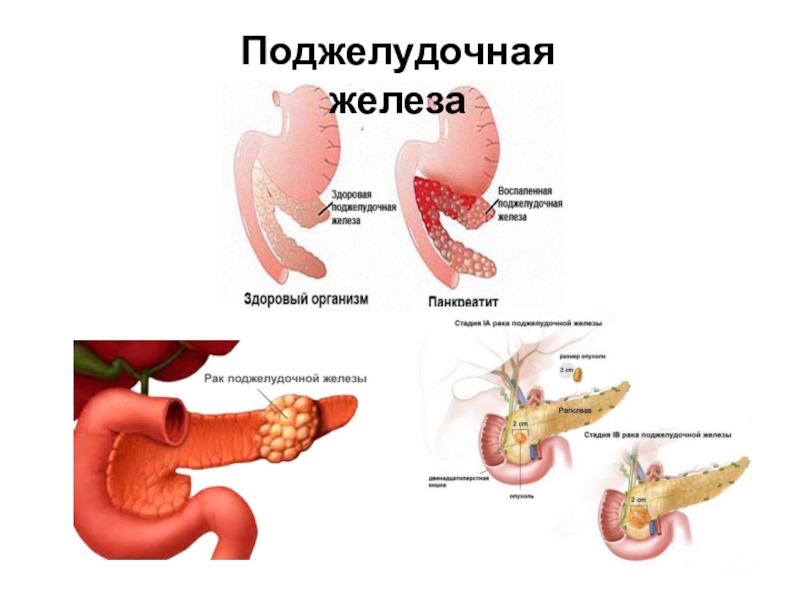 «Отмирание» железы называется панкреонекрозом и встречается при остром панкреатите, являясь смертельно опасным состоянием
«Отмирание» железы называется панкреонекрозом и встречается при остром панкреатите, являясь смертельно опасным состоянием
Отчего развивается панкреатит, если я не пью?
Действительно, в большинстве случаев развитие панкреатита обусловлено действием алкоголя, но существуют и другие факторы: желчнокаменная болезнь, заболевания печени, характеризующиеся нарушением образования и оттока желчи, заболевания желудка и 12-перстной кишки, наследственность, сбой в иммунной системе, нарушение кровоснабжения органа, фоновые заболевания: вирусные гепатиты, гемохроматоз, муковисцидоз и пр.
Можно ли вылечить панкреатит?
Хронический панкреатит потому и называется хроническим, что полностью не вылечивается, но правильная врачебная тактика позволяет достичь многолетней ремиссии.
Может ли панкреатит привести к развитию сахарного диабета?
Да, длительное течение панкреатита может привести к развитию не только нарушению пищеварительной функции поджелудочной железы, но и изменению эндокринной с развитием сахарного диабета, особенно при наличии наследственной предрасположенности к сахарному диабету.
Важно ли соблюдать диету при панкреатите?
Соблюдение диеты является основополагающим фактором для достижения ремиссии.
Истории лечения
История №1
Пациентка Х., 52 года, обратилась в Клинику ЭКСПЕРТ с жалобами на опоясывающие боли после употребления жирной пищи и небольшого количества алкоголя, тошноту, послабление стула.
Из анамнеза известно, что дискомфорт в области над пупком с послаблением стула наблюдался в течение нескольких лет при пищевых погрешностях, но после соблюдения строгой диеты проходили бесследно. По этому поводу женщина не обследовалась. Настоящие жалобы возникли впервые. Кроме того, 20 лет назад в период беременности пациентке говорили о наличии густой желчи при УЗИ. В дальнейшем пациентка не обследовалась, так как ее ничего не беспокоило.
При проведении лабораторно-инструментального обследования были выявлены изменения в анализах крови: повышение СОЭ, активности панкреатической амилазы, а при УЗИ – множественные камни в желчном пузыре.
После купирования болевого синдрома пациентка была направлена на плановое оперативное лечение – удаление желчного пузыря. После успешно проведенной операции, пациентка продолжает наблюдение у гастроэнтеролога, соблюдает диетические рекомендации, жалоб не предъявляет, показатели нормализовались.
История №2
Пациент Б., 56 лет, обратился в Клинику ЭКСПЕРТ с жалобами на периодический интенсивный болевой синдром опоясывающего характера без видимых причин, сопровождающийся тошнотой и поносом. На предыдущем этапе обследования были выявлены диффузные изменения структуры поджелудочной железы, что было расценено как хронический панкреатит. Пациент при этом вел здоровый образ жизни, не употреблял алкоголь и жирную пищу. Назначенное лечение ферментными препаратами существенного эффекта не оказывало.
При попытке выяснить причину развития панкреатита врач гастроэнтеролог Клиники ЭКСПЕРТ исключил ряд заболеваний, способных привести к развитию хронического панкреатита (ЖКБ, язвенную болезнь, нарушение обмена железа и пр.) и обратил внимание на иммунологический сдвиг в лабораторных анализах. Это послужило основанием проведения углубленного иммунологического обследования, позволившего установить, что причиной поражения поджелудочной железы был сбой в работе иммунной системы – аутоиммунный панкреатит.
Было назначено патогенетическое лечение, влияющее на механизм развития заболевания – глюкокортикостероиды по схеме, на фоне которого при контрольном обследовании признаки иммунного воспаления были устранены. В настоящее время пациент получает длительную поддерживающую терапию под наблюдением врача-куратора, жалоб не предъявляет. При контрольном УЗИ органов брюшной полости признаки отека поджелудочной железы не определялись.
Признаки и симптомы рака поджелудочной железы
Ранний рак поджелудочной железы часто не вызывает никаких признаков или симптомов. К тому времени, когда они действительно вызывают симптомы, они часто становятся очень большими или уже распространяются за пределы поджелудочной железы.
Наличие одного или нескольких из перечисленных ниже симптомов не означает, что у вас рак поджелудочной железы. На самом деле, многие из этих симптомов, скорее всего, вызваны другими заболеваниями. Тем не менее, если у вас есть какие-либо из этих симптомов, важно, чтобы их проверил врач, чтобы можно было найти причину и при необходимости лечить.
Желтуха и родственные симптомы
Желтуха — это пожелтение глаз и кожи. У большинства людей с раком поджелудочной железы (и почти у всех людей с ампулярным раком) желтуха является одним из первых симптомов.
Желтуха вызывается накоплением билирубина, темно-желто-коричневого вещества, вырабатываемого в печени. Обычно печень выделяет жидкость, называемую желчью , , содержащую билирубин. Желчь через общий желчный проток попадает в кишечник, где помогает расщеплять жиры.В конечном итоге он покидает тело в стуле. Когда общий желчный проток блокируется, желчь не может достичь кишечника, и в организме накапливается количество билирубина.
Рак, который начинается в головке поджелудочной железы, находится рядом с общим желчным протоком. Эти раковые образования могут давить на проток и вызывать желтуху, пока они еще довольно малы, что иногда может привести к обнаружению этих опухолей на ранней стадии. Но рак, который начинается в теле или хвосте поджелудочной железы, не давит на проток, пока не распространился через поджелудочную железу.К этому времени рак часто распространился за пределы поджелудочной железы.
Когда рак поджелудочной железы распространяется, он часто попадает в печень. Это также может вызвать желтуху.
Есть другие признаки желтухи, а также пожелтение глаз и кожи:
- Темная моча: Иногда первым признаком желтухи является более темная моча. По мере увеличения уровня билирубина в крови моча приобретает коричневый цвет.
- Светлый или жирный стул: Билирубин обычно способствует приданию стулу коричневого цвета.
Если желчный проток заблокирован, стул может быть светлым или серым. Кроме того, если желчь и ферменты поджелудочной железы не могут проникнуть в кишечник, чтобы помочь расщепить жиры, стул может стать жирным и плавать в унитазе.
- Зудящая кожа: Когда билирубин накапливается в коже, он может начать зуд или пожелтеть.
Рак поджелудочной железы — не самая частая причина желтухи. Другие причины, такие как камни в желчном пузыре, гепатит и другие заболевания печени и желчных протоков, встречаются гораздо чаще.
Боль в животе или спине
Боль в животе или спине часто встречается при раке поджелудочной железы. Рак, который начинается в теле или хвосте поджелудочной железы, может стать довольно большим и начать давить на другие близлежащие органы, вызывая боль. Рак также может распространяться на нервы, окружающие поджелудочную железу, что часто вызывает боль в спине. Боль в животе или спине довольно распространена и чаще всего вызвана чем-то другим, кроме рака поджелудочной железы.
Похудание и плохой аппетит
Непреднамеренная потеря веса очень часто встречается у людей с раком поджелудочной железы.У этих людей часто отсутствует аппетит или снижается его аппетит.
Тошнота и рвота
Если рак давит на дальний конец желудка, он может частично заблокировать его, затрудняя прохождение пищи. Это может вызвать тошноту, рвоту и боль, которые, как правило, усиливаются после еды.
Увеличение желчного пузыря или печени
Если рак блокирует желчный проток, желчь может накапливаться в желчном пузыре, увеличивая его. Иногда врач может почувствовать это (как большая шишка под правой стороной грудной клетки) во время медицинского осмотра.Это также можно увидеть на тестах визуализации.
Рак поджелудочной железы также может иногда увеличивать печень, особенно если рак распространился туда. Врач может почувствовать край печени под правой грудной клеткой во время осмотра, или большая печень может быть замечена при визуализации.
Сгустки крови
Иногда первым признаком рака поджелудочной железы является сгусток крови в большой вене, часто в ноге. Это называется тромбоз глубоких вен , или ТГВ.Симптомы могут включать боль, отек, покраснение и тепло в пораженной ноге. Иногда кусок сгустка может оторваться и попасть в легкие, что может затруднить дыхание или вызвать боль в груди. Сгусток крови в легких называется тромбоэмболией легочной артерии , или ПЭ.
Тем не менее, наличие тромба обычно не означает, что у вас рак. Большинство тромбов вызвано другими причинами.
Диабет
В редких случаях рак поджелудочной железы вызывает диабет (высокий уровень сахара в крови), потому что он разрушает клетки, вырабатывающие инсулин.Симптомы могут включать чувство жажды и голода, а также частое мочеиспускание. Чаще рак может приводить к небольшим изменениям уровня сахара в крови, которые не вызывают симптомов диабета, но все же могут быть обнаружены с помощью анализов крови.
Хронический панкреатит | Сидарс-Синай
Не то, что вы ищете?
Что такое хронический панкреатит?
Ваш
поджелудочная железа — орган, выполняющий множество важных функций.Он вырабатывает ферменты, которые помогают вам
переваривать пищу. Он также вырабатывает инсулин, чтобы держать уровень сахара в крови под контролем.
Кратковременный (острый) панкреатит — это внезапное воспаление поджелудочной железы. Это может
быть
очень болезненный. У вас могут быть тошнота, рвота и жар. Если у вас острый панкреатит
не поправляется, а постепенно ухудшается, возможно, у вас хронический панкреатит.
Что вызывает хронический панкреатит?
Если
у вас хронический панкреатит, пищеварительные ферменты, которые обычно проходят
трубы
внутри поджелудочной железы и опорожняются в верхний кишечник, попадают в ловушку внутри вашего
поджелудочная железа. Это вызывает боль и рубцы. Захваченные ферменты медленно вызывают тяжелые
Это вызывает боль и рубцы. Захваченные ферменты медленно вызывают тяжелые
повреждать
в поджелудочную железу.
наиболее частой причиной хронического панкреатита является употребление большого количества алкоголя в течение длительного времени.
период времени .. Другие причины включают:
- Приступ острого панкреатита с поражением протоков поджелудочной железы
- Закупорка главного протока поджелудочной железы, вызванная раком
- Некоторые аутоиммунные расстройства
- Кистозный
фиброз - Наследственные болезни поджелудочной железы
- Курение
- Неизвестно
причина в некоторых случаях
Каковы симптомы хронического панкреатита?
Ранние симптомы хронического панкреатита похожи на симптомы острого панкреатита.Симптомы
находятся
случайные и включают:
- Боль в
верхняя часть живота, переходящая в спину - Боль в
живот, который становится хуже, когда вы едите или пьете алкоголь - Диарея или жирный стул
- Тошнота и рвота
- Тяжелая
боль в животе (брюшной полости), которая может быть постоянной или которая возвращается - Похудание
Хронический панкреатит вызывает серьезные повреждения поджелудочной железы.Это означает, что ваш
тело
не сможет производить необходимые ферменты и гормоны. Это может привести к недоеданию,
потому что вы не сможете переваривать пищу.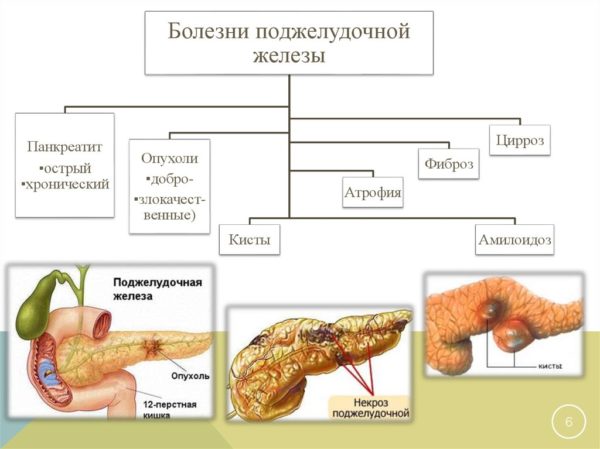 Хронический панкреатит также может вызвать диабет.
Хронический панкреатит также может вызвать диабет.
Это происходит потому, что ваша поджелудочная железа не может вырабатывать инсулин. Инсулин контролирует уровень сахара в крови.
Как диагностируется хронический панкреатит?
Ваш лечащий врач поставит вам диагноз хронического панкреатита, если:
- У вас в анамнезе острый панкреатит, который возвращается или не проходит
- У вас симптомы хронического панкреатита
Ваш
врач осмотрит ваш живот.Вас также спросят о том, как вы пьете
история болезни и любой семейный анамнез заболевания поджелудочной железы или муковисцидоза. Кровь и
Визуализирующие обследования — важная часть вашего диагноза. Они могут включать:
-
Кровь
тесты.
Они будут искать высокий уровень двух ферментов поджелудочной железы, амилазы и
липаза. Они могут попасть в вашу кровь. Другие тесты могут показать блокировку или повреждение
ваш желчный пузырь.Их также можно использовать для проверки определенных унаследованных условий.
Вам могут потребоваться уровни витамина и другие лабораторные анализы. -
Компьютерная томография.
Этот тест создает трехмерное изображение вашей поджелудочной железы с использованием рентгеновских лучей и
компьютер. - УЗИ брюшной полости. В этом тесте используются звуковые волны для создания изображения поджелудочной железы.
-
Эндоскопический
ультразвук.
В этом тесте используется длинная тонкая трубка (эндоскоп), через которую
ваш рот и в желудок и верхний отдел кишечника. УЗИ на прицеле
УЗИ на прицеле
делает изображения протоков поджелудочной железы и желчного пузыря. -
ERCP. В этом тесте используется длинная тонкая трубка (эндоскоп),
поместите в область дренажа поджелудочной железы, если необходимо провести лечение. -
Магнитный
резонансная холангиопанкреатография.
Этот тест делает изображения с помощью радио
волны, сильный магнит и компьютер. В некоторых исследованиях МРТ вам понадобится краситель.
введен, чтобы показать более подробное изображение вашей поджелудочной железы и протоков вашего
желчного пузыря.
Как лечится хронический панкреатит?
Ежедневное лечение включает:
- Лекарство от боли
- Добавки ферментов поджелудочной железы при каждом приеме пищи
- Инсулин, если у вас диабет
- Витамин
добавки, если необходимо
Для
острый панкреатит или обострение, возможно, вам придется остаться в больнице для лечения.Ваше точное лечение будет зависеть от причины вашего хронического панкреатита, насколько серьезной.
симптомы есть, и ваше физическое состояние. Острые методы лечения могут включать:
- Питание через зонд через нос в желудок
- Пост
- IV
жидкости - Боль
лекарства
Какие возможные осложнения
хронический панкреатит?
Хронический панкреатит поражает инсулин-продуцирующие клетки поджелудочной железы. Это может
вызывают эти осложнения:
- Кальцификация поджелудочной железы. Это означает, что ткань поджелудочной железы затвердевает от
отложения солей кальция. - Длительная (хроническая) боль
- Диабет
- Камни в желчном пузыре
- Почечная недостаточность
- Наращивание
жидкости и тканевого мусора (псевдокисты) - Рак поджелудочной железы
- Острый
вспышки, которые продолжают возвращаться
Как помочь предотвратить хроническое
панкреатит?
лучший способ предотвратить хронический панкреатит — пить только в умеренных количествах или без
все.Умеренное употребление алкоголя считается для женщин не более 1 порции в день.
а также
2 напитка в день для мужчин. Бросить курить тоже очень полезно. Облегчает боль и
припухлость.
Живущие с хроническим панкреатитом
Если вам поставили диагноз хронического панкреатита, ваш лечащий врач может:
предложить эти изменения образа жизни:
- Не употребляйте спиртные напитки.
- Пейте много воды.
- Не курите.
- рулить
очистить от кофеина. - Придерживайтесь здоровой диеты с низким содержанием жиров и белков.
- Ешьте меньше и чаще.
Когда мне следует позвонить в медицинское учреждение
провайдер?
Позвонить
Ваш лечащий врач, когда у вас начнутся краткосрочные (острые) симптомы, в том числе:
- Сильная боль, которую невозможно облегчить дома
- Рвота и неспособность удерживать жидкость
Основные сведения о хронических
панкреатит
- Острый панкреатит — это внезапное воспаление поджелудочной железы.
 Если
Если
ваш острый панкреатит не проходит и постепенно ухудшается, у вас хронический
панкреатит. - Если у вас хронический панкреатит, пищеварительные ферменты, которые
обычно проходит по трубкам внутри поджелудочной железы и попадает в верхнюю часть
кишечник, застряли внутри поджелудочной железы. - Ваш лечащий врач осмотрит ваш живот. Ты будешь
спросили о вашем пьянском анамнезе и семейном анамнезе заболевания поджелудочной железы или
муковисцидоз. -
Ежедневное лечение включает
обезболивающее, добавки с ферментами поджелудочной железы при каждом приеме пищи, инсулин, если вы
заболеть диабетом и при необходимости принимать витаминные добавки. - Если вам поставили диагноз хронический панкреатит, ваш
врач может посоветовать изменить образ жизни.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения врача:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и вспомнить, о чем вы заботитесь.
провайдер вам говорит. - При посещении запишите название нового диагноза и любые новые лекарства, методы лечения,
или тесты. Также запишите все новые инструкции, которые дает вам ваш лечащий врач. - Знать
почему прописано новое лекарство или лечение и как они вам помогут. Также знать
Также знать
каковы побочные эффекты. - Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если у вас назначена повторная встреча, запишите дату, время и цель для этого
посещение. - Узнайте, как вы можете связаться с вашим лечащим врачом, если у вас есть вопросы.
Не то, что вы ищете?
Каковы симптомы и признаки рака поджелудочной железы?
Когда дело доходит до явных признаков, рак поджелудочной железы представляет собой особую проблему. Заболевание, которое часто называют тихим, обычно не проявляет каких-либо явных признаков и симптомов на начальной стадии. Врачи обычно не могут почувствовать или обнаружить опухоль на ранней стадии во время обычного медицинского осмотра.
Похороненная глубоко в брюшной полости, поджелудочная железа скрыта за многими органами, включая желудок, тонкий кишечник, печень, селезенку, желчный пузырь и желчные протоки. Итак, если в поджелудочной железе развивается злокачественная опухоль, вы можете не заметить ее, пока она не станет слишком большой.
К моменту появления симптомов рак, возможно, распространился за пределы поджелудочной железы на другие части тела.
Обследования на рак поджелудочной железы
Пациенты с другими видами рака, такими как рак груди или толстой кишки, могут проходить плановые обследования, включая маммографию и колоноскопию, независимо от того, испытывают ли они симптомы.Но эти типы тестов недоступны при раке поджелудочной железы.
Чаще всего врачи не сканировали бы вас на рак поджелудочной железы, если у вас не проявлялись симптомы. Когда симптомы действительно появляются, их легко спутать с симптомами других болезней.
Когда симптомы действительно появляются, их легко спутать с симптомами других болезней.
Другие, более распространенные состояния, такие как язвы или панкреатит, имеют схожие симптомы.
Ниже приведены некоторые симптомы рака поджелудочной железы. Наличие одного или нескольких из этих симптомов не означает, что у вас рак поджелудочной железы, но если вы заметите что-либо из следующего, а особенно более одного, сообщите об этом своему врачу.
Знаки раннего предупреждения
Когда впервые появляются симптомы опухоли поджелудочной железы, они чаще всего включают желтуху или пожелтение кожи и белков глаз, которое вызвано избытком билирубина — темного желто-коричневого вещества, вырабатываемого печенью. Внезапная потеря веса также является частым ранним признаком рака поджелудочной железы. Другие симптомы рака поджелудочной железы включают:
Симптомы рака поджелудочной железы
Желтуха
Желтуха — это пожелтение кожи и глаз, которое также может вызывать кожный зуд, темную мочу и светлый или жирный стул.Чаще всего это результат таких заболеваний, как гепатит или камни в желчном пузыре.
Так почему же желтуха потенциально указывает на рак поджелудочной железы?
Потому что, хотя желтуха чаще всего не вызывается раком поджелудочной железы, обычно это один из первых симптомов рака поджелудочной железы, и почти всегда с ним сталкиваются пациенты с раком поджелудочной железы.
Обычно печень выделяет желчь, содержащую билирубин (темно-желто-коричневое вещество, вырабатываемое в печени). Во время пищеварения желчь проходит через общий желчный проток в кишечник, чтобы облегчить расщепление жиров, а затем в конечном итоге выводится с калом.
Но если общий желчный проток заблокирован (например, из-за опухоли, которая начинается в головке поджелудочной железы), может накапливаться билирубин, вызывая желтуху. В некоторых случаях даже небольшие опухоли могут давить на проток, что позволяет врачам обнаружить рак на более ранней стадии. При этом рак, который начинается в теле или хвосте поджелудочной железы, не начинает давить на проток, пока не распространился через поджелудочную железу и, в некоторых случаях, на другие органы — обычно печень, что также усугубляет желтуху.
При этом рак, который начинается в теле или хвосте поджелудочной железы, не начинает давить на проток, пока не распространился через поджелудочную железу и, в некоторых случаях, на другие органы — обычно печень, что также усугубляет желтуху.
Боль в верхней или средней части живота / спине
Боль в животе — частый симптом рака поджелудочной железы, поскольку опухоли, которые стали достаточно большими, начинают давить на соседние органы, вызывая дискомфорт и боль.
Эти виды рака также часто вызывают боль в спине пациента, обычно в результате распространения на нервы, окружающие поджелудочную железу.
Однако боль в спине и животе может также указывать на другие заболевания, помимо рака поджелудочной железы, поэтому важно поговорить с врачом, если вы испытываете боль.
Тошнота и рвота
Пациенты с опухолями, выросшими в конце желудка, которые могут частично блокировать нормальный путь еды через пищеварительную систему, могут испытывать тошноту, рвоту и усиление боли после еды.
Набухание желчного пузыря или печени
Когда опухоль блокирует желчный проток, желчный пузырь может заполняться избытком желчи и разрастаться. В этом случае врач может обнаружить опухоль (большая шишка под правой грудной клеткой) во время обычного осмотра.В противном случае эти опухоли могут появиться при визуализирующих исследованиях, таких как компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
Печень также может опухать, особенно если рак распространился на нее. Это также можно обнаружить с помощью изображений.
Другие симптомы
Другие симптомы рака поджелудочной железы могут включать:
- Сгустки крови
- Необъяснимая потеря веса
- Потеря аппетита
- Усталость
- Лихорадка
- Озноб и пот
Диабет и рак поджелудочной железы
Хотя диабет встречается реже, он может быть признаком рака поджелудочной железы, особенно у пожилых пациентов, у которых диабет возникает внезапно.
Иногда рак поджелудочной железы может повредить клетки поджелудочной железы, которые помогают вырабатывать инсулин (гормон, регулирующий уровень сахара в крови, который вырабатывается в поджелудочной железе), что приводит к высокому уровню сахара в крови и диабету.
Рак может не всегда изменять уровень сахара в крови в достаточной степени, чтобы проявлять признаки диабета, но если это так, симптомы могут включать повышенную жажду, голод и мочеиспускание.
Диабет как фактор риска
Наличие диабета также может увеличить риск развития рака поджелудочной железы.
По данным Американского онкологического общества, если у вас диабет 2 типа или диабет в течение нескольких лет, вы можете подвергаться большему риску, чем люди с диабетом 1 типа. Ученые не знают, почему рак поджелудочной железы чаще встречается у диабетиков в целом. Но важно помнить, что диабет не является верным признаком того, что у вас разовьется рак поджелудочной железы.
Диагностика, тесты, ведение и лечение
Обзор
Что такое панкреатит?
Панкреатит — это воспаление (опухоль) поджелудочной железы.Когда поджелудочная железа воспаляется, производимые ею мощные пищеварительные ферменты могут повредить ее ткань. Воспаленная поджелудочная железа может вызвать выброс воспалительных клеток и токсинов, которые могут нанести вред вашим легким, почкам и сердцу.
Есть две формы панкреатита:
- Острый панкреатит — это внезапный и короткий приступ воспаления.
- Хронический панкреатит продолжается воспаление.
Где находится поджелудочная железа?
Поджелудочная железа — это орган в верхней части живота (брюшной полости).Он соединяется с началом тонкой кишки (двенадцатиперстной кишки). Он содержит проток поджелудочной железы (трубку), который выводит пищеварительные ферменты (химические вещества) в тонкий кишечник (двенадцатиперстную кишку).
Какова функция поджелудочной железы?
Поджелудочная железа выполняет две основные функции. Во-первых, он производит пищеварительные ферменты (химические вещества) и высвобождает их в тонкий кишечник. Эти ферменты расщепляют углеводы, белки и жиры из пищи.
Ваша поджелудочная железа также вырабатывает несколько гормонов и выделяет их в кровь.Среди этих гормонов есть инсулин, который регулирует количество сахара в крови (глюкозы). Инсулин также помогает обеспечить энергию сейчас и сохраняет ее на потом.
Кто болеет панкреатитом?
У вас больше шансов заболеть панкреатитом, если вы:
- Мужские.
- Афроамериканцы.
- Есть ли в вашей семье другие люди, болевшие панкреатитом.
- У вас есть камни в желчном пузыре или у членов семьи есть камни в желчном пузыре.
- У вас ожирение, повышенный уровень триглицеридов (жир в крови) или диабет.
- Курильщик.
- Пьет (три или более порции в день).
Симптомы и причины
Что вызывает панкреатит?
Камни в желчном пузыре или злоупотребление алкоголем обычно являются причиной панкреатита. В редких случаях панкреатитом также можно заразиться от:
.
- Лекарства (многие могут раздражать поджелудочную железу).
- Высокий уровень триглицеридов (жир в крови).
- Инфекции.
- Травма живота.
- Нарушения обмена веществ, например диабет.
- Генетические нарушения, такие как муковисцидоз.
Каковы симптомы панкреатита?
Симптомы панкреатита различаются в зависимости от типа состояния:
Симптомы острого панкреатита
Если у вас острый панкреатит, вы можете испытать:
- Боль в верхней части живота от умеренной до сильной, которая может распространяться на спину.

- Боль, которая возникает внезапно или усиливается в течение нескольких дней.
- Боль, усиливающаяся во время еды.
- Вздутие, болезненность живота.
- Тошнота и рвота.
- Лихорадка.
- ЧСС быстрее обычного.
Симптомы хронического панкреатита
Хронический панкреатит может вызывать некоторые из тех же симптомов, что и острый панкреатит. Вы также можете разработать:
- Постоянная, иногда выводящая из строя боль, которая распространяется на спину.
- Необъяснимая потеря веса.
- Пенистый понос с видимыми каплями масла (стеаторея).
- Диабет (повышенный уровень сахара в крови), если клетки поджелудочной железы, вырабатывающие инсулин, повреждены.
Диагностика и тесты
Как диагностируется панкреатит?
Ваш врач может заподозрить панкреатит на основании ваших симптомов или факторов риска, таких как злоупотребление алкоголем или желчнокаменная болезнь.Для подтверждения диагноза можно пройти дополнительные анализы.
Диагностика острого панкреатита
При остром панкреатите ваш врач может назначить анализ крови, который измеряет уровни двух пищеварительных ферментов (амилазы и липазы), вырабатываемых поджелудочной железой. Высокий уровень этих ферментов указывает на острый панкреатит. Ультразвук или компьютерная томография (компьютерная томография) позволяют получить изображения поджелудочной железы, желчного пузыря и желчных протоков, на которых могут быть обнаружены отклонения от нормы.
Диагностика хронического панкреатита
Диагностика хронического панкреатита более сложна.Вам также может понадобиться:
- Secretin Тест функции поджелудочной железы: Этот тест проверяет реакцию вашей поджелудочной железы на гормон (секретин), выделяемый тонкой кишкой.
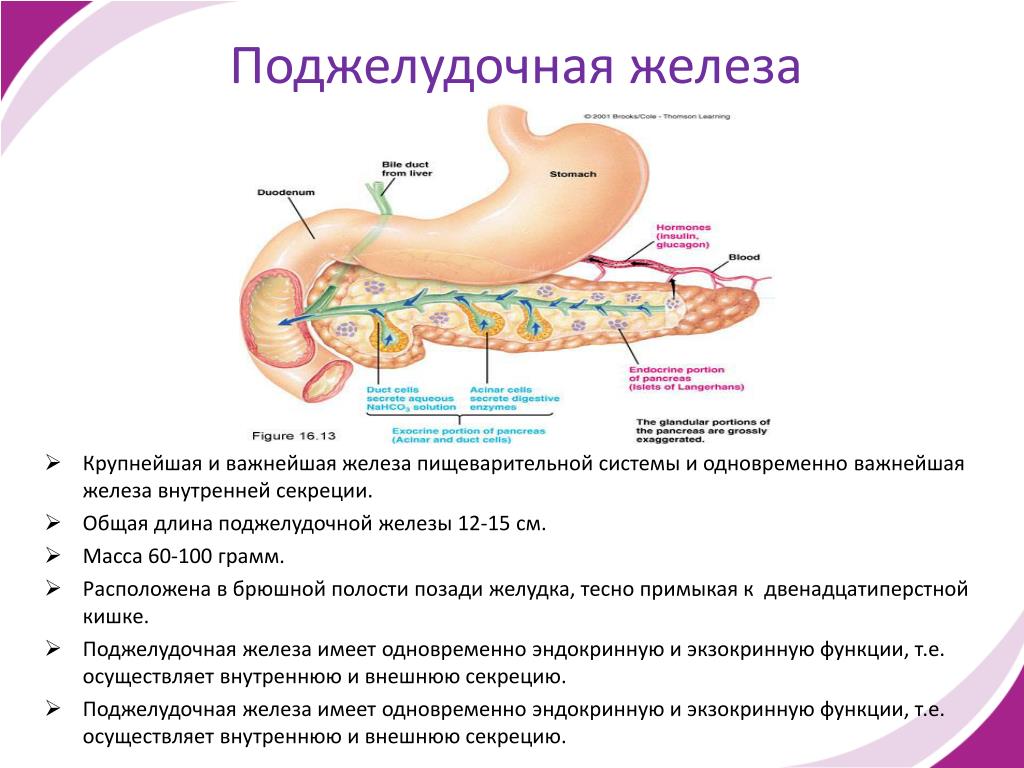 Секретин обычно заставляет поджелудочную железу выделять пищеварительный сок. Медицинский работник вводит трубку из вашего горла через желудок в верхнюю часть тонкой кишки, чтобы ввести секретин и измерить реакцию.
Секретин обычно заставляет поджелудочную железу выделять пищеварительный сок. Медицинский работник вводит трубку из вашего горла через желудок в верхнюю часть тонкой кишки, чтобы ввести секретин и измерить реакцию. - Пероральный тест на толерантность к глюкозе: Этот тест может потребоваться, если ваш врач подозревает, что панкреатит повредил ваши инсулин-продуцирующие клетки поджелудочной железы.Он измеряет, как ваше тело обрабатывает сахар, с помощью анализа крови до и после того, как вы выпьете сладкую жидкость.
- Тест стула: Ваш врач может заказать тест стула, используя образец вашего стула, чтобы определить, есть ли у вашего тела проблемы с расщеплением жира.
- Эндоскопическое УЗИ (эндосонография): Внутреннее (эндоскопическое) УЗИ позволяет получить более четкие изображения поджелудочной железы и соединительных протоков (трубок). Медицинский работник вставляет тонкую трубку с крошечной ультразвуковой насадкой в ваше горло, через желудок и в тонкий кишечник.Эндоскопическое ультразвуковое исследование позволяет получить подробные изображения ваших внутренних органов, включая поджелудочную железу, часть печени, желчный пузырь и желчный проток.
- ERCP (эндоскопическая ретроградная холангиопанкреатография): Трубка с крошечной камерой вводится из горла в желудок и в тонкую кишку до области, называемой ампулой, где открывается поджелудочная железа и желчный проток. Краситель вводится в проток поджелудочной железы и / или желчный проток. Тест позволяет вашему врачу заглянуть внутрь поджелудочной железы и желчного протока.Все, что блокирует поджелудочную железу или желчный проток, например, камень в желчном пузыре или поджелудочной железе, можно удалить.
Ведение и лечение
Как лечится панкреатит?
Если у вас панкреатит, ваш основной лечащий врач, вероятно, направит вас к специалисту. За вашим лечением должен следить врач, специализирующийся на пищеварительной системе (гастроэнтеролог).
За вашим лечением должен следить врач, специализирующийся на пищеварительной системе (гастроэнтеролог).
Врачи используют один или несколько из этих методов для лечения острого панкреатита:
- Госпитализация с поддерживающей терапией и наблюдением.
- Обезболивающее для комфорта.
- Эндоскопическая процедура или операция по удалению желчного камня, другой закупорки или поврежденной части поджелудочной железы.
- Дополнительные ферменты поджелудочной железы и инсулин, если ваша поджелудочная железа не функционирует должным образом.
Процедуры лечения панкреатита
Большинство осложнений панкреатита, таких как псевдокиста поджелудочной железы (тип воспалительной кисты) или инфицированная ткань поджелудочной железы, лечатся с помощью эндоскопической процедуры (введение трубки в горло, пока она не достигнет тонкой кишки, которая находится рядом с поджелудочной железой).Камни в желчном пузыре и поджелудочной железе удаляются эндоскопически.
Если рекомендуется операция, хирурги часто могут выполнить лапароскопическую процедуру. Этот хирургический метод предполагает меньшие порезы, на заживление которых уходит меньше времени.
Во время лапароскопической операции ваш хирург вставляет лапароскоп (инструмент с крошечной камерой и светом) в надрезы размером с замочную скважину в брюшной полости. Лапароскоп отправляет изображения ваших органов на монитор, чтобы помочь хирургу во время процедуры.
Профилактика
Можно ли предотвратить панкреатит?
Лучший способ предотвратить панкреатит — это вести здоровый образ жизни. Цель:
- Поддерживайте здоровый вес.
- Регулярно выполняйте физические упражнения.
- Бросьте курить.

- Избегайте алкоголя.
Этот выбор здорового образа жизни также поможет вам избежать камней в желчном пузыре, которые являются причиной 40% случаев острого панкреатита. Ваш врач может порекомендовать удалить желчный пузырь, если у вас неоднократно появлялись болезненные камни в желчном пузыре.
Перспективы / Прогноз
Как долго длится панкреатит?
Обычно острый панкреатит длится всего несколько дней.Но если у вас более серьезный случай, на выздоровление может уйти от нескольких недель до месяцев. Хронический панкреатит требует пожизненного лечения.
Пройдет ли панкреатит?
При лечении большинство людей с острым панкреатитом полностью выздоравливают.
Хронический панкреатит — хроническое заболевание. Когда ваша поджелудочная железа серьезно повреждена, она перестает функционировать должным образом. Вам нужна постоянная поддержка, чтобы переваривать пищу и контролировать уровень сахара в крови.
Может ли панкреатит вернуться?
При хроническом панкреатите болезненные эпизоды могут приходить и уходить или сохраняться (продолжаться долгое время).
У вас также может быть новый приступ острого панкреатита, особенно если вы не решили основную проблему. Например, если у вас есть другой камень в желчном пузыре, который блокирует вход в поджелудочную железу, вы можете снова заболеть острым панкреатитом.
Смертельно ли панкреатит?
Большинство людей с легкой формой острого панкреатита полностью выздоравливают. Однако у людей с тяжелым панкреатитом чаще возникают опасные для жизни осложнения, такие как:
- Инфекция поджелудочной железы.
- Кровотечение в псевдокисте или поврежденной поджелудочной железе.
- Сердечная, легочная или почечная недостаточность в результате распространения инфекции или утечки токсинов из поджелудочной железы в кровь.
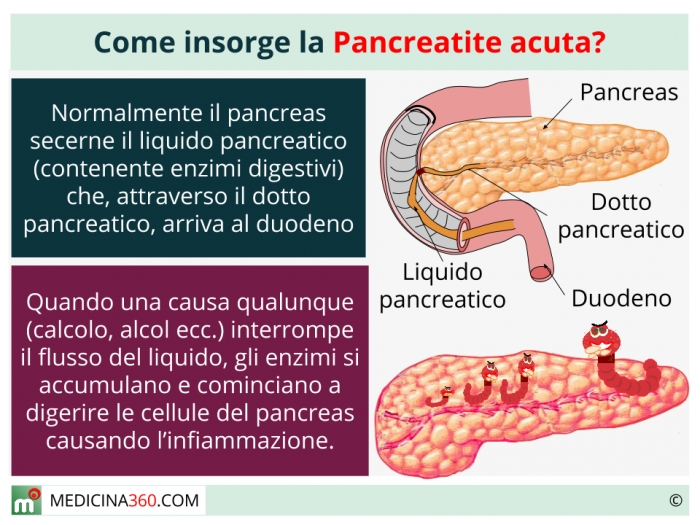
Жить с
Как мне позаботиться о себе после панкреатита?
Вы можете предпринять несколько шагов, чтобы предотвратить новый приступ панкреатита:
- Соблюдайте диету с низким содержанием жиров.
- Прекратить употребление спиртных напитков.
- Бросить курить.
- Следуйте рекомендациям врача и диетолога.
- Принимайте лекарства в соответствии с предписаниями.
О чем я должен спросить своего врача?
Если у вас панкреатит, вы можете спросить своего врача:
- Есть ли у меня камни в желчном пузыре?
- Моя поджелудочная железа повреждена?
- Есть ли осложнения?
- Я все еще производю инсулин?
- Какие продукты мне есть?
- Какие добавки мне следует принимать?
Записка из клиники Кливленда
Панкреатит — это болезненный процесс, но в большинстве случаев лечение в сочетании с изменением образа жизни может помочь вам полностью выздороветь и предотвратить дальнейшие эпизоды острого панкреатита.Хотя хронический панкреатит не проходит, вы можете справиться с симптомами и избежать осложнений с помощью врача.
Ресурсы
Где я могу найти дополнительную информацию о панкреатите?
Для получения дополнительной информации о панкреатите:
Панкреатит — Физиопедия
Определение / Описание
Панкреатит
Панкреатит — потенциально серьезное заболевание, характеризующееся воспалением поджелудочной железы, которое может вызывать самопереваривание органа его собственными ферментами. Это заболевание имеет два проявления: острый панкреатит и хронический панкреатит [1]
Это заболевание имеет два проявления: острый панкреатит и хронический панкреатит [1]
Острый панкреатит
Острый панкреатит является результатом воспалительного процесса поджелудочной железы, вызванного высвобождением активированных ферментов поджелудочной железы. Помимо поджелудочной железы это заболевание может поражать и окружающие органы, а также вызывать системную реакцию. Эта форма панкреатита обычно непродолжительна, менее выражена по симптомам и обратима.Однако, хотя эта форма заболевания разрешается как клинически, так и гистологически, примерно у 15% пациентов с острым панкреатитом развивается хронический панкреатит. [1] [2]
Острый панкреатит может проявляться как легкая или тяжелая . Более легкие формы острого панкреатита поражают только интерстиций поджелудочной железы, что составляет 80% всех случаев, и имеет умеренное течение с меньшим количеством осложнений. Однако тяжелые формы включают некроз ткани поджелудочной железы, который встречается в 20% случаев и приводит к увеличению осложнений и летальности. [1] [2]
|
|
|
Хронический панкреатит
Хронический панкреатит развивается в результате хронического воспаления поджелудочной железы, которое приводит к необратимым и прогрессирующим гистологическим изменениям. Это включает фиброз и стриктуры протоков, которые непосредственно разрушают поджелудочную железу, а также снижение эндокринной и экзокринной функций, что может негативно повлиять на другие системы организма.В отличие от острого панкреатита эта форма заболевания характеризуется рецидивирующими или стойкими симптомами. [1] [2]
[1] [2]
Распространенность
Острый панкреатит
По оценкам, ежегодно в Соединенных Штатах регистрируется от 50 000 до 80 000 случаев заболевания, что приводит к 210 000 госпитализаций. Из них 80% являются легкими по своей природе, 20% — некротическими и тяжелыми, и примерно 2000 пациентов умирают ежегодно от сопутствующих осложнений.Кроме того, мужчины страдают чаще, чем женщины. [3] [4] [5]
Хронический панкреатит
Во всем мире ежегодно регистрируется от 1,6 до 23 случаев на 100 000 человек. В одних только Соединенных Штатах хронический панкреатит вызывает более 122 000 амбулаторных посещений и 56 000 госпитализаций ежегодно. Хронический панкреатит также чаще встречается у мужчин, чем у женщин, и часто развивается в возрасте от 30 до 40 лет. Это заболевание редко встречается у детей. [5] [4]
Характеристики / Клиническая картина
Острый панкреатит
Панкреатит легкой степени
Первичный симптом острого панкреатита — резкая абдоминальная боль в медиэпигатрии, часто затрагивающая всю верхнюю часть живота, которая усиливается в течение нескольких часов и может длиться от нескольких дней до более недели. Кроме того, примерно 50% пациентов с острым панкреатитом испытывают иррадирующую боль в спине, и, хотя это бывает редко, некоторые пациенты могут сначала испытывать боль внизу живота.Хотя в целом характерна постоянная и скучная по своей природе, боль может первоначально проявляться как слабая, тупая и неспецифическая, но может усиливаться до глубокой, резкой и сильной боли в сочетании с системными симптомами и приводить к шоку, коме или смерти. Кроме того, боль обычно возникает внезапно, будучи вторичной по отношению к камням в желчном пузыре, но прогрессирует в течение нескольких дней, если возникает из-за употребления алкоголя. Определенные движения также могут повлиять на боль; сидение прямо и наклонение вперед могут уменьшить боль, в то время как кашель, высокая активность, ходьба, лежа на спине и глубокое дыхание могут усилить ее.Кроме того, боль может быть спровоцирована или усилена при употреблении жирной пищи или алкоголя. Наряду с болью это заболевание также вызывает тошноту, анорексию и рвоту у 90% людей с панкреатитом. [1] [6]
Определенные движения также могут повлиять на боль; сидение прямо и наклонение вперед могут уменьшить боль, в то время как кашель, высокая активность, ходьба, лежа на спине и глубокое дыхание могут усилить ее.Кроме того, боль может быть спровоцирована или усилена при употреблении жирной пищи или алкоголя. Наряду с болью это заболевание также вызывает тошноту, анорексию и рвоту у 90% людей с панкреатитом. [1] [6]
Пациенты также демонстрируют заметные изменения внешнего вида в результате изменений функций организма. Обычно пациенты выглядят остро больными, потными и сообщают о недомогании, в то время как около 20% испытывают вздутие живота, связанное с вздутием живота или смещением желудка воспалительным образованием поджелудочной железы.Симптомы Грея Тернера и / или Каллена или синеватое изменение цвета бока и пупка также могут указывать на тяжелый геморрагический панкреатит, в то время как у других пациентов наблюдается желтуха. Также страдают жизненно важные показатели: частота сердечных сокращений увеличивается до 100-140 ударов в минуту, поверхностное и учащенное дыхание, а также временное высокое или низкое кровяное давление со значительной постуральной гипотензией. Первоначально температура может оставаться нормальной, но может подняться до 100–101 ° F, и ощущения также могут уменьшиться. [2] [6]
При пальпации выявляется явная болезненность живота, обычно в верхних квадрантах. Хотя в нижней части живота может наблюдаться легкая болезненность, прямая кишка не болит, а стул без крови. Наряду с болезненностью верхние мышцы живота могут быть жесткими; однако в нижней части живота это случается редко. В редких случаях сильное раздражение брюшины может привести к жесткости живота, похожего на дощечку. Кроме того, аускультация кишечных шумов может выявить гипоактивность и общую мышечную слабость. [2]
Тяжелый панкреатит
Помимо этих симптомов, небольшой процент случаев перерастает в тяжелый панкреатит, который может иметь серьезные осложнения. Тяжелый панкреатит включает вышеупомянутые признаки и симптомы, а также системный воспалительный процесс с шоком, полиорганной недостаточностью и / или местными осложнениями. Симптомы развития тяжелого панкреатита включают тахикардию, гипоксию, тахипноэ и изменения психического статуса. [1] [2]
Тяжелый панкреатит включает вышеупомянутые признаки и симптомы, а также системный воспалительный процесс с шоком, полиорганной недостаточностью и / или местными осложнениями. Симптомы развития тяжелого панкреатита включают тахикардию, гипоксию, тахипноэ и изменения психического статуса. [1] [2]
Осложнения, которые могут возникнуть при тяжелых формах этого заболевания, включают скопления жидкости поджелудочной железы (57% случаев), псевдокисты и некроз.Заполненные жидкостью скопления могут увеличиваться и усиливать боль, и как заполненные жидкостью скопления, так и некротические участки могут инфицироваться, что приводит к боли, лейкоцитозу, лихорадке, гипотонии и гиповолемии. Асцит и плевральный выпот также являются возможными, но редкими осложнениями. [1]
Хронический панкреатит
Как и острый панкреатит, центральной проблемой, возникающей при хроническом панкреатите, является боль в животе, хотя от 10 до 15% пациентов не испытывают боли и страдают нарушением всасывания.Эта боль обычно локализуется в эпигастрии и левом верхнем квадранте с направлением в верхнюю левую поясничную область и часто связана с тошнотой, рвотой, анорексией, запором, метеоризмом и потерей веса. Когда в первую очередь поражается головка поджелудочной железы, боль обычно проявляется в областях T5-T9; однако, когда задействован хвост поджелудочной железы, боль имеет тенденцию относиться к левому плечу из-за его иннервации C3-5. Боль усиливается во время еды и облегчается, если колени приложить к груди или наклониться вперед.Однако частота и тяжесть боли могут варьироваться: у некоторых пациентов возникают острые приступы, продолжающиеся всего несколько часов, которые становятся более хроническими по своей природе, продолжаются до двух недель и становятся все более частыми с течением времени, в то время как другие испытывают постоянную боль, которая постепенно усиливается. интенсивно со временем. Пациенты с панкреатитом, связанным с алкоголем, часто испытывают боль через 12–48 часов после приема большого количества алкоголя, в то время как пациенты с панкреатитом, связанным с желчными камнями, испытывают боль после обильного приема пищи. Эта сильная и хроническая боль часто приводит к злоупотреблению опиоидами, снижению аппетита, потере веса и снижению качества жизни, а также является основной причиной хирургического вмешательства у людей с этим заболеванием. [2] [1] [6]
Эта сильная и хроническая боль часто приводит к злоупотреблению опиоидами, снижению аппетита, потере веса и снижению качества жизни, а также является основной причиной хирургического вмешательства у людей с этим заболеванием. [2] [1] [6]
Наряду с хронической болью разрушение ткани поджелудочной железы и, как следствие, потеря функции поджелудочной железы часто приводят к диарее и стеатореи. Стеаторея, или объемный, маслянистый и зловонный стул, возникает на поздних стадиях заболевания, когда большая часть анцинарных клеток разрушена и вырабатывается менее 10% нормального уровня липазы, что приводит к нарушению пищеварения жиров.Плохое пищеварение приводит к недоеданию из-за выделения жира с калом и может привести к снижению веса пациентов, несмотря на нормальный аппетит и пищевые привычки. Другие осложнения, которые могут возникнуть, включают развитие больших псевдокист, кровотечение из псевдоаневризмы, тромбоз селезеночной вены и образование свищей. [1] [5]
Сахарный диабет также может развиться на более поздних стадиях заболевания, особенно если поджелудочная железа была удалена хирургическим путем. Поскольку как бета-клетки, производящие инсулин, так и альфа-клетки, производящие глюкагон, разрушаются, это может привести к тяжелой гипогликемии при использовании инсулина в течение длительного периода времени. [1]
[7]
Сопутствующие заболевания
Острый панкреатит
- Алкоголизм
- У 15% больных острым панкреатитом развивается хронический панкреатит
- 5-7% смертность от легких форм с воспалением, ограниченным поджелудочной железой
- 10-50% при тяжелых формах с некрозом и кровоизлиянием железы и системным воспалительным ответом
- Инфекция некротизированной ткани поджелудочной железы может произойти через 5-7 дней 100% летальность от инфекции поджелудочной железы без обширной хирургической обработки или дренирования инфицированной области
- У пациентов с перипанкреатическим воспалением или в одной области скопления жидкости вероятность образования абсцесса составляет от 10 до 15%
- Пациенты с двумя или более зонами скопления жидкости имеют 60% -ную частоту образования абсцесса
- Сахарный диабет (повышенный риск алкогольного панкреатита)
- Рецидивирующие эпизоды (повышенный риск алкогольного панкреатита) [2] [1]
Хронический панкреатит
- Алкоголизм
- Муковисцидоз
- Сахарный диабет развивается у 20-30% пациентов в течение 10-15 лет после начала заболевания
- Рак поджелудочной железы развивается у 3–4% пациентов
- Хроническая инвалидность
- 70% 10-летняя выживаемость
- 45% 20-летняя выживаемость
- Уровень смертности 60% среди пациентов с хроническим панкреатитом, связанных с алкоголем, которые не прекращают прием алкоголя [1]
Лекарства
Острый панкреатит
Для облегчения боли часто назначают парентеральные опиоды, такие как морфин. Кроме того, для минимизации рвоты пациентам могут назначаться противорвотные препараты, такие как прохлорперазин 5-10 мг внутривенно каждые 6 часов. Также назначаются парентеральные блокаторы h3 или ингибиторы протонной помпы. [2]
Кроме того, для минимизации рвоты пациентам могут назначаться противорвотные препараты, такие как прохлорперазин 5-10 мг внутривенно каждые 6 часов. Также назначаются парентеральные блокаторы h3 или ингибиторы протонной помпы. [2]
Тяжелый панкреатит
Доказательства не показали положительного воздействия лекарств, направленных на улучшение физиологического процесса тяжелого панкреатита, включая ингибиторы фактора активации тромбоцитов, соматостатин и ингибиторы протеазы. Кроме того, использование профилактических антибиотиков при тяжелом панкреатите в настоящее время вызывает споры и дискуссии.Антибиотикопрофилактика имипенимом (500 мг внутривенно каждые 8 часов) может применяться для предотвращения инфицирования некротизированной ткани поджелудочной железы, хотя ее влияние на снижение смертности неясно. [2]
Хронический панкреатит
Ненаркотические обезболивающие, такие как нестероидные противовоспалительные препараты, ацетаминофен и трамадол, обычно используются для лечения хронической боли, связанной с хроническим панкреатитом. Однако, поскольку это заболевание прогрессирует, пациенты со временем могут нуждаться в низких дозах легких наркотиков, таких как кодеин от 15 до 60 мг / день или пропсифен от 65 до 260 мг / день.Если боль не проходит, могут быть назначены более сильные опиаты.
При нарушении пищеварения можно принимать ферменты поджелудочной железы. Доступно множество препаратов ферментов поджелудочной железы, которые различаются по составу ферментов, использованию микросфер или микротаблеток, а также наличию или отсутствию покрытия. Несмотря на это, липаза является ключевым ингредиентом смесей из-за того, что для адекватного переваривания жира и белка у большинства пациентов требуется минимум 30 000 ед. Липазы на прием пищи; однако можно давать от 60 000 до 80 000 ед. липазы за один прием пищи, поскольку не вся липаза обязательно достигнет тонкого кишечника в активном состоянии. Поскольку ферментные препараты без покрытия могут быть денатурированы желудочной кислотой, блокатор h3 или ингибитор протонной помпы, такой как 20 мг омепразола один раз в день, часто назначают в сочетании с терапией ферментами поджелудочной железы для подавления кислоты. [4]
Диагностические тесты / лабораторные тесты / лабораторные значения
Острый панкреатит
Диагноз острого панкреатита формулируется на основании клинической картины пациента, сывороточных маркеров и отсутствия других причин, которые могли бы вызвать аналогичные симптомы.Из-за этого обычно проводится множество тестов, включая общий анализ крови, электролиты, Ca, Mg, глюкозу, BUN, креатинин, амилазу и липазу. Другие тесты включают ЭКГ и серию брюшной полости грудной клетки, плоского и вертикального живота, а также тест-полоску мочи на трипсиноген-2, который имеет чувствительность и специфичность> 90% для острого панкреатита. [2]
Лабораторные испытания
Поскольку острый панкреатит приводит к высвобождению ферментов поджелудочной железы из поврежденных анцинарных клеток, повышение уровня ферментов в сыворотке крови является ключом к диагностике этого заболевания.Два фермента поджелудочной железы, уровень которых повышается в сыворотке крови в первые 24–72 часа острого приступа поджелудочной железы, — это амилаза и липаза. В то время как уровни амилазы обычно повышаются в три раза выше нормы в течение первых двух часов с момента появления симптомов, уровни быстро снижаются за 36 часов, что делает ее полезной только в том случае, если человек очень рано обращается за медицинской помощью. Однако уровень липазы увеличивается в течение 4-8 часов после появления симптомов, достигает пика примерно через 24 часа и остается повышенным в течение как минимум 14 дней.Уровни от 10 до 140 Ед / л, что в 3 раза выше нормы, указывают на острый панкреатит. Кроме того, важно отметить, что предыдущие эпизоды панкреатита могут привести к разрушению анцинарных клеток, что снижает количество ферментов, высвобождаемых в сыворотку, в результате чего уровни амилазы и липазы кажутся нормальными. Точно так же пациенты с панкреатитом, вызванным гипертриглицеридемией, часто имеют циркулирующий ингибитор, присутствующий в их сыворотке, который маскирует присутствие повышенного уровня амилазы до тех пор, пока сыворотка не будет разбавлена. [2] [1]
Точно так же пациенты с панкреатитом, вызванным гипертриглицеридемией, часто имеют циркулирующий ингибитор, присутствующий в их сыворотке, который маскирует присутствие повышенного уровня амилазы до тех пор, пока сыворотка не будет разбавлена. [2] [1]
Хотя повышенные уровни липазы и амилазы повышаются при всех причинах острого панкреатита, включая злоупотребление алкоголем, повышение уровней аланинаминотрансферазы (АЛТ) от нормального диапазона от 5 до 35 Ед / л наблюдается только тогда, когда причиной панкреатита являются камни в желчном пузыре. [1]
Другие тесты, указывающие на острый панкреатит, включают гипертриглицеридемию и гиперкальциемию, увеличение количества лейкоцитов до 12000 — 20000 / мкл, повышение гематокрита до 50-55% из-за потери жидкости в третьем пространстве и повышение уровня билирубина. у 15–25% пациентов, поскольку отек поджелудочной железы сдавливает общий желчный проток. [1] [2]
Ниже представлена таблица лабораторных тестов, наиболее часто используемых для диагностики панкреатита: [8]
| Лабораторный тест | Время наступления (часы) | Назначение | Клиническое наблюдение / ограничения |
| Аланинтрансаминаза | 12-24 | Диагностика и этиология | Связанный с желчнокаменным панкреатитом; Трехкратное повышение или более при остром панкреатите имеет положительную прогностическую ценность 95 процентов при диагностике острого желчнокаменного панкреатита |
| Амилаза | 2-12 | Диагностика | Самый точный, когда минимум в два раза превышает верхний предел нормы; уровни амилазы и чувствительность снижаются со временем от появления симптомов |
| С-реактивный белок | 24–28 | Прогноз серьезности | Поздний маркер; высокие уровни, связанные с некрозом поджелудочной железы |
| Интерлейкин-6 | 18-48 | Прогноз серьезности | Раннее определение степени тяжести |
| Интерлейкин-8 | 12-24 | Прогноз серьезности | Раннее определение степени тяжести |
| Липаза | 4-8 | Диагностика | повышенная чувствительность при панкреатите, вызванном алкоголем; более специфичен и чувствителен, чем амилаза, для выявления острого панкреатита |
| Фосфолипаза A 2 | 24 | Прогноз серьезности | Связано с развитием некроза поджелудочной железы и легочной недостаточности |
| Прокальцитонин | 24-36 | Прогноз серьезности | Раннее выявление высокой концентрации серьезности инфицированного некроза |
| Пептид активации трипсиногина | В течение нескольких часов | Диагностика и прогнозирование степени тяжести | Ранний маркер острого панкреатита и тесная корреляция с тяжестью |
Медицинская визуализация
КТ — это стандартные методы визуализации для выявления острого панкреатита, которые позволяют точно идентифицировать некротический панкреатит, что дает ценную управленческую и прогностическую информацию.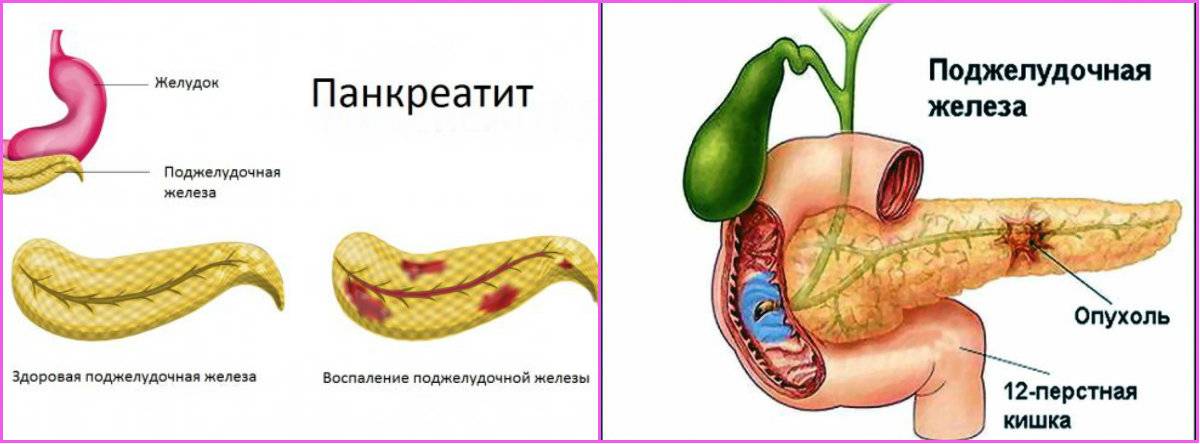 Они также могут идентифицировать скопления жидкости или псевдокисты при введении в сочетании с внутривенным контрастированием и особенно рекомендуются при тяжелом панкреатите или развитии осложнений. [2] [1]
Они также могут идентифицировать скопления жидкости или псевдокисты при введении в сочетании с внутривенным контрастированием и особенно рекомендуются при тяжелом панкреатите или развитии осложнений. [2] [1]
[9]
- МРТ может использоваться для пациентов с противопоказаниями к КТ с контрастированием, поскольку этот тест также может определить наличие некроза.
- Трансабдоминальное УЗИ используется для исследования желчного пузыря и пузырного протока при подозрении на наличие камней в желчном пузыре, что является основной причиной этого заболевания [1]
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) может помочь выявить менее распространенные причины панкреатита, такие как микролитиаз, дисфункция сфинктера Одди, делящаяся поджелудочная железа и стриктуры протоков поджелудочной железы.ЭРХПГ следует немедленно проводить пациентам с риском билиарного сепсиса, тяжелого панкреатита с обструкцией желчевыводящих путей, холангитом, повышенным билирубином, ухудшающейся и стойкой желтухой или признаками усиления боли во время аномального ультразвукового исследования. Так как этим пациентам может потребоваться немедленное хирургическое или гастроэнтерологическое вмешательство. [8]
- Магнитно-резонансная холангиопанкреатография (MRCP) — это неинвазивный метод, который можно использовать до операции, чтобы определить, каким пациентам может помочь ERCP.MRCP так же точен, как и КТ с контрастным усилением, в прогнозировании тяжести панкреатита и идентификации панкреонекроза, может оценивать кисты поджелудочной железы и перипанкреатические кисты и полезен, когда ERCP невозможен или неэффективен.
- Эндоскопическое ультразвуковое исследование (EUS) используется для выявления камней и опухолей, но реже, чем ERCP. Тем не менее, он полезен для пациентов с ожирением и пациентов с кишечной непроходимостью и может помочь определить, какие пациенты с острым панкреатитом являются лучшими кандидатами на терапевтическую ЭРХПГ.

- Ниже представлена таблица, в которой сравниваются различные методы визуализации, используемые при остром панкреатите: [8]
| Техника визуализации | Эффективность |
| Компьютерная томография с контрастным усилением | Чувствительность 78% и специфичность 86% тяжелый острый панкреатит |
| Эндоскопическая ультрсанография | 100-процентная чувствительность и 9-процентная специфичность для камней в желчном пузыре |
| Магнитно-резонансная холангиопанкреатография | Чувствительность от 81 до 100 процентов для обнаружения камней в общем желчном протоке |
| 98% отрицательная прогностическая ценность и 94% положительная прогностическая ценность для камней желчных протоков | |
| Так же точно, как компьютерная томография с контрастным усилением, в прогнозировании тяжести панкреатита и выявлении панкреонекроза | |
| Магнитно-резонансная томография | 83-процентная чувствительность и 91-процентная специфичность для тяжелого острого панкреатита |
| Трансабдоминальное УЗИ | Чувствительность от 87 до 98 процентов для обнаружения камней в желчном пузыре |
Проверка степени серьезности
Тяжесть острого панкреатита можно определить путем сбора критериев Рэнсона, что требует сбора данных как при поступлении, так и через 48 часов.При поступлении зарегистрированы пять признаков: возраст> 55 лет, лейкоциты> 16000 / мкл, ЛДГ в сыворотке> 350 МЕ / л, АСТ> 250 МЕ / л и уровень глюкозы в сыворотке> 200 мг / дл. Двумя днями позже анализируются пять других значений: снижение гематокрита> 10%, увеличение АМК> 4 мг / дл, сывороточный кальций <8 мг / дл, PaO2 <60 мм рт. ст. и секвестрация жидкости> 6 л. Риск смертности увеличивается с увеличением количество положительных знаков. Если менее 3 из вышеперечисленных положительных результатов, уровень смертности составляет <5%; если 3-4 положительные, ставка увеличивается до 15-20%. [2]
Также на второй день госпитализации степень тяжести заболевания определяется по шкале оценки острой физиологии и хронического здоровья (APACHE II). Это предсказывает тяжесть заболевания, осложнения и вероятность смерти. У пациентов с тяжелой формой заболевания у них будет повышенный уровень С-реактивного белка, повышение гематокрита более 44% и индекс массы тела более 30 (ожирение). Знание этой информации определит агрессивность лечения и уровень наблюдения во время лечения. [1]
Хронический панкреатит
В отличие от острого панкреатита, диагностировать хронический панкреатит часто сложно, особенно на ранних стадиях заболевания, когда в поджелудочной железе присутствуют незначительные функциональные или структурные изменения. [1]
Лабораторные испытания
Поскольку пациенты с хроническим панкреатитом со временем испытывают значительную потерю функции поджелудочной железы, липаза и амилаза часто не повышаются на ранних стадиях, что делает эти лабораторные тесты неэффективными.Точно так же билирубин может быть ненормальным, только если имеется значительная компрессия желчных протоков псевдокистой или фиброзом.
В дополнение к этим тестам были разработаны более специализированные тесты. Эти тесты либо непосредственно измеряют ферменты поджелудочной железы, которые вырабатываются поджелудочной железой, косвенно измеряют продукт действия фермента поджелудочной железы, либо идентифицируют присутствие побочного продукта фермента поджелудочной железы в сыворотке или стуле; однако эти тесты не переносятся хорошо и не доступны повсеместно.
Медицинская визуализация
В отличие от лабораторных тестов, визуализирующие исследования позволяют выявить структурные изменения поджелудочной железы. К ним относятся стриктуры, камни поджелудочной железы, дольчатость, атрофия и расширение протоков поджелудочной железы (как больших, так и малых). Расширение протоков поджелудочной железы или заболевание крупных протоков обычно наблюдается при употреблении алкоголя и связано с функциональными проблемами, в то время как расширение протоков поджелудочной железы или заболевание протоков поджелудочной железы труднее диагностировать и имеет идиопатический характер.Хотя несколько различных процедур визуализации могут точно проиллюстрировать эти изменения и диагностировать это заболевание, золотым стандартом является эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), при которой эндоскоп и инъекции контрастного вещества вводятся в двенадцатиперстную кишку, пока пациент находится в седативном состоянии, так что поджелудочная железа и желчь протоки можно визуализировать на рентгеновском снимке. Однако существует 5-10% -ная вероятность вызвать острый панкреатит просто после проведения этого теста. [1] [3]
К ним относятся стриктуры, камни поджелудочной железы, дольчатость, атрофия и расширение протоков поджелудочной железы (как больших, так и малых). Расширение протоков поджелудочной железы или заболевание крупных протоков обычно наблюдается при употреблении алкоголя и связано с функциональными проблемами, в то время как расширение протоков поджелудочной железы или заболевание протоков поджелудочной железы труднее диагностировать и имеет идиопатический характер.Хотя несколько различных процедур визуализации могут точно проиллюстрировать эти изменения и диагностировать это заболевание, золотым стандартом является эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), при которой эндоскоп и инъекции контрастного вещества вводятся в двенадцатиперстную кишку, пока пациент находится в седативном состоянии, так что поджелудочная железа и желчь протоки можно визуализировать на рентгеновском снимке. Однако существует 5-10% -ная вероятность вызвать острый панкреатит просто после проведения этого теста. [1] [3]
[10]
Другие используемые тесты включают трансабдоминальное ультразвуковое исследование, компьютерную томографию, эндоскопическое ультразвуковое исследование (EUS), эндоскопическую ретроградную холангиопанкреатографию (ERCP), магнитно-резонансную холангиопанкреатографию (MRCP) или МРТ. [1]
На поздних стадиях панкреатита тесты экзокринной функции становятся ненормальными, такие как 72-часовой анализ содержания жира в стуле на стеаторею, определение секретиновой функции поджелудочной железы и снижение уровней трипсиногена в сыворотке и химотрипсина в фекалиях; однако эти тесты менее чувствительны и проактивны при диагностике этого заболевания, чем вышеупомянутые методы. [2]
Несмотря на эти тесты, хронический панкреатит нередко остается невыявленным в течение месяцев или даже лет. [3]
Причины
Острый панкреатит
Наиболее частой причиной острого панкреатита являются камни в желчном пузыре, за которыми следует хроническое употребление алкоголя, которые вместе составляют более 80% случаев острого панкреатита; однако 10% случаев являются идиопатическими. Кроме того, в настоящее время исследуются несколько генов, поскольку считается, что сочетание генетики и условий окружающей среды может способствовать развитию этого заболевания. [1] Хотя это основные факторы, связанные с острым панкреатитом, ниже приводится полный список всех возможных причин:
Кроме того, в настоящее время исследуются несколько генов, поскольку считается, что сочетание генетики и условий окружающей среды может способствовать развитию этого заболевания. [1] Хотя это основные факторы, связанные с острым панкреатитом, ниже приводится полный список всех возможных причин:
- Злоупотребление алкоголем или метанолом (> 100 г / день в течение> 3-5 лет)
- Аутоиммунные болезни
- Холедухальная киста
- Муковисцидоз
- Камни в желчном пузыре
- Наследственный (семейный) панкреатит (включая аутосомно-доминантную мутацию катионного гена трипсиногена, которая вызывает панкреатит у 80% носителей)
- Гиперкальциемия
- Гиперлипидемия или гипертриглицеридемия (уровни более 1000 мг / дл)
- Гиперкальциемия (включая гиперпаратиреоз)
- Инфекция (вирус Коксаки B, цитомегаловирус, эпидемический паротит)
- Ишемия от гипотонии или атероэмболии
- Лекарства (ингибиторы АПФ, аспариганаза, азатипрон, пероральные эстрогены, антибиотики, 2 ’, 3’-дидезоксиинозин, фуросемид, 6-меркаптурид, пентамидин, сульфамидные препараты, вальпроат, тиазидный диуретик, кортикостероиды)
- Новообразование
- Рак поджелудочной железы или периампулярный рак
- Поджелудочная железа
- Язвенная болезнь
- Постэндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
- Послеоперационное воспаление
- Постпочечный трансплантат
- Беременность (третий триместр)
- Стеноз сфинктера Одди
- Тупая или проникающая травма (включая ишемию / перфузию, возникающую во время некоторых хирургических процедур)
- Тропический панкреатит
- Васкулит
- Вирусные инфекции
- Неизвестно [1] [2] [6]
Эти источники запускают сложный клеточный и ферментативный процесс, который проявляется как острый панкреатит. В то время как пищеварительные ферменты поджелудочной железы обычно не становятся активными, пока не достигнут тонкой кишки, панкреатит вызывает необоснованную активацию трипсиногена в анцинарных клетках поджелудочной железы, который затем превращается в фермент трипсин. Большие количества трипсиногена превращаются в трипсин, поэтому нормальная регуляция и удаление трипсина из клеток не может адекватно поддерживать надлежащий баланс. Следовательно, анцинарные клетки, сосудистая сеть и ткань повреждаются ферментами, вызывая усиленный воспалительный ответ, отек, возможный некроз и выработку цитокинов.Следовательно, поскольку трипсин контролирует активацию других ферментов поджелудочной железы, активация этих ферментов создает накопление и может привести к самоперевариванию поджелудочной железы. [1] [5]
Хронический панкреатит
Хронический панкреатит в первую очередь вызван хроническим употреблением алкоголя, тяжелым острым панкреатитом в анамнезе, аутоиммунными источниками, наследственными факторами или идиопатическими причинами. Из них наиболее распространенным источником хронического панкреатита в промышленно развитых странах Запада является злоупотребление алкоголем, на которое приходится более 50% всех случаев и более 90% случаев среди взрослых.Связанный с алкоголем панкреатит, как правило, поражает мужчин в возрасте от 35 до 45 лет, которые употребляли большое количество (150 г или более) алкоголя в течение 6 лет или более, в то время как наследственный панкреатит обнаруживается у пациентов с семейным анамнезом из двух или более человек. родственники с заболеванием, включая муковисцидоз (недавние исследования показали, что по крайней мере 30% взрослых пациентов с необъяснимым хроническим панкреатитом имеют мутации в гене муковисцидоза). Между тем, аутоиммунный хронический панкреатит обычно встречается на Дальнем Востоке и связан с повышенным уровнем IgG, диффузным поражением поджелудочной железы, наличием новообразования в поджелудочной железе, нерегулярностью главного протока поджелудочной железы и присутствием аутоантител. Это также иногда связано с другими аутоиммунными заболеваниями, такими как синдром Шёргена, язвенный колит и системная красная волчанка. [1] [3] [6]
Это также иногда связано с другими аутоиммунными заболеваниями, такими как синдром Шёргена, язвенный колит и системная красная волчанка. [1] [3] [6]
В дополнение к этим причинам было обнаружено несколько генетических мутаций, связанных с этим заболеванием, хотя причина и следствие этих мутаций до сих пор точно не известны. К ним относятся катионные гены трипсиногена PRSS1 и R122H; гены ингибитора панкреатического секреторного трипсина PST1 / SPINKI; и ген трансмембранного регулятора проводимости при муковисцидозе CFTR. [1]
Клинические проявления хронического панкреатита до сих пор полностью не изучены, а процесс его развития объясняется несколькими различными гипотезами, которые в первую очередь направлены на хронический панкреатит, связанный с алкоголем. Каждая из этих гипотез будет исследована:
Первая гипотеза предполагает, что употребление алкоголя приводит к выделению поджелудочной железы с высоким содержанием белка, но с низким объемом и бикарбонатом. Эти особенности приводят к увеличению количества белка, который создает пробки в протоках поджелудочной железы и может кальцифицироваться с образованием камней поджелудочной железы.Когда эти пробки и камни создают закупорку протоков, давление увеличивается, ткань поджелудочной железы и протоки повреждаются, что приводит к хронической боли.
Вторая гипотеза предполагает, что алкоголь или один из его метаболитов действует либо как токсин непосредственно на ткань поджелудочной железы, либо увеличивает чувствительность анцинарных клеток к воздействию патологических стимулов. В нем также говорится, что алкоголь может способствовать высвобождению холецистокинина (ХЦК), что приводит к транскрипции воспалительных ферментов в присутствии алкоголя.Третья гипотеза объясняет, что повторяющиеся эпизоды острого панкреатита приводят к образованию участков рубцовой ткани или фиброза, которые образуются во время заживления некротической ткани, в то время как у тех, у кого в анамнезе нет рецидивирующего острого панкреатита, может развиться непрерывный некроз с постепенным рубцеванием.
Другие теории подтверждают роль генетических мутаций, особенно мутаций гена трипсиногена, которые приводят к увеличению количества активированного трипсина.
Хотя точная причина все еще исследуется, большинство исследователей полагают, что причиной болезни является сочетание генетических факторов и факторов окружающей среды. [1]
Системное участие
Панкреатит
Как острая, так и хроническая формы панкреатита могут вызвать системные осложнения. Повреждение поджелудочной железы может нарушить нормальную работу, особенно ее эндокринную и экзокринную функции. Анцинарные клетки в поджелудочной железе вносят вклад в экзокринную функцию поджелудочной железы, секретируя бикарбонат и пищеварительные ферменты в протоки, соединяющие поджелудочную железу с двенадцатиперстной кишкой в ампуле Фатера, которая соединяется с желчью, чтобы помочь переваривать пищу.Когда эти клетки разрушаются в случае панкреатита, может возникнуть нарушение пищеварения жиров. И наоборот, бета-клетки в поджелудочной железе выполняют эндокринную функцию, секретируя инсулин и глюкагон непосредственно в кровь, чтобы помочь организму регулировать уровень глюкозы, и когда эти клетки разрушаются, может возникнуть сахарный диабет. [2] [5]
Острый панкреатит
Тяжелый панкреатит
Некоторые ферменты и цитокины поджелудочной железы, активируемые при панкреатите, могут попадать в брюшную полость, вызывая химический ожог и третье отхождение жидкости.Однако другие попадают в системный кровоток, вызывая воспалительную реакцию, которая может привести к полиорганной недостаточности, включая почечную недостаточность и острый респираторный дистресс-синдром. Считается, что это вызвано фосфолипазой А2, ферментом поджелудочной железы, который, возможно, повреждает альвеолярные мембраны легких. Фактически, все эти системные эффекты в первую очередь вызваны повышенной проницаемостью капилляров и снижением тонуса сосудов. [2]
Тяжелое воспаление поджелудочной железы и ишемия могут привести к утечке панкреатической жидкости и развитию скоплений жидкости и псевдокист.Псевдокисты содержат жидкие скопления некротических остатков и ферментов поджелудочной железы, заключенные либо в ткани поджелудочной железы, либо в прилегающих тканях. Эти псевдокисты могут вызывать перегиб, кровотечение или разрыв брюшины; может повлиять на сердце, легкие, почки или другие органы; и развиваются примерно в 40% случаев. [2] [1] [5]
Другие специфические системы, пораженные острым панкреатитом, включают:
- Сосудистая система: гипотензия и шок, выпот в перикард и тампонада
- Легочные: гипоксия, ателектаз, пневмония, острое повреждение легких, плевральный выпот
- Желудочно-кишечный тракт: желудочно-кишечное кровотечение, синдром брюшной полости
- Урогенитальный: острая почечная недостаточность, тромбоз почечной артерии или вены
- Со стороны обмена веществ: гипокальциемия, гипергликемия, метаболический ацидоз, гипомагнезия
- Гематологические: тромбоз сосудов, диссеминированное внутрисосудистое свертывание [11]
Смерть также может наступить в результате системного поражения панкреатитом.Смерть в течение первых нескольких дней от начала заболевания обычно является результатом сердечно-сосудистой нестабильности в сочетании с шоком и почечной недостаточностью или от дыхательной недостаточности с гипоксемией и, иногда, с респираторным дистресс-синдромом взрослых. Смерть может также наступить в первые несколько дней болезни в результате сердечной недостаточности, вызванной неустановленным депрессивным фактором миокарда, хотя это случается редко. После первой недели смерть обычно вызвана инфекцией поджелудочной железы или разрывом псевдокисты. [2]
Хронический панкреатит
- Как упоминалось ранее, после нескольких лет воспаления и структурных повреждений прогрессирующий фиброз может привести к снижению эндокринной и экзокринной функций. Наиболее серьезные последствия хронического панкреатита заключаются в нарушении переваривания жиров и снижении выработки инсулина и глюкагона. В совокупности эти осложнения могут привести к развитию сахарного диабета. [1]
Медицинский менеджмент (лучшие на данный момент доказательства)
Острый панкреатит
Панкреатит легкой степени
Лечение панкреатита легкой степени направлено на поддержание нормальной функции поджелудочной железы и предотвращение осложнений в условиях неотложной помощи.Для этого пациентам вводят анальгетики для снятия боли, внутривенные жидкости для гидратации (6-8 л / день) и парентеральное питание в течение 2-3 дней, чтобы поджелудочная железа отдыхала. Если у пациента продолжается рвота, назначают противорвотные средства для ее облегчения. Если симптомы не исчезнут по истечении этого периода времени, проводится компьютерная томография для выявления осложнений. В течение этого начального периода госпитализации признаки жизнедеятельности и диурез отслеживаются ежечасно; гематокрит, глюкоза и электролиты проверяются каждые 8 часов; центральные венозные линии давления или измерения с помощью катетера Свана-Ганца проводятся каждые 8 часов, если пациент гемодинамически нестабилен или если потребности в жидкости неясны; Ежедневно измеряются общий анализ крови, количество тромбоцитов, параметры свертывания, общий белок с альбумином, мочевина, креатинин, кальций и магний.Как только уровень боли будет под контролем и пациенты смогут есть, пить и принимать пероральные анальгетики, их выписывают с соблюдением диетических рекомендаций. Эти рекомендации состоят из диеты, состоящей из прозрачных жидкостей в течение 24 часов, с последующим приемом небольшого количества обезжиренных приемов пищи с медленным увеличением количества потребления, которое переносится в течение нескольких дней. Симптомы обычно проходят в течение 2 недель. [2] [1]
Если панкреатит вызван желчными камнями, перед выпиской может быть проведена лапароскопическая холецистэктомия для их удаления.Однако эта операция может быть выполнена только при отсутствии скоплений жидкости поджелудочной железы и других осложнений и должна быть отложена до их исчезновения. Если через шесть недель скопление жидкости все еще существует, может быть выполнена лапароскопическая холецистэктомия с дренажом жидкости. [1]
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) с эндоскопической сфинктеротомией может быть выполнена после лапароскопической холецистэктомии, если обнаружены камни в общем желчном протоке, или пациентам, которые не являются кандидатами на хирургическое вмешательство. [1]
Тяжелый панкреатит
Пациенты с тяжелым панкреатитом поступают в отделение интенсивной терапии и получают внутривенную инфузию и анальгетики для купирования боли. В отличие от панкреатита легкой степени, эти пациенты обычно получают энтеральное питание в течение 2–3 дней, а не парентеральное, поскольку было показано, что это снижает риск осложнений, связанных с инфекцией. Кроме того, доказательства не показали положительного воздействия лекарств, направленных на улучшение физиологического процесса тяжелого панкреатита, включая ингибиторы фактора активации тромбоцитов, соматостатин и ингибиторы протеазы.Поскольку тяжелый панкреатит часто связан с такими осложнениями, как скопление жидкости поджелудочной железы, псевдокисты, некроз, бактериальный холагит, скопления инфицированной жидкости и некротические участки, для выявления улучшения необходимы скопления жидкости и последовательное сканирование КТ. Для предотвращения инфекции может применяться профилактика антибиотиками имипенимом; однако, если скопления жидкости инфицированы, их лечат антибиотиками, а затем сливают. Следует осторожно наблюдать за некротическими участками, которые не инфицированы.В случае развития инфекции может быть выполнена некроэктомия или после того, как состояние пациента стабилизируется, можно дренировать эту область чрескожно. [1] [2]
Когда это заболевание является результатом камней в общем желчном протоке, на ранней стадии следует проводить ЭРХПГ со сфинктеротомией, так как было показано, что это снижает риск осложнений.
У пациентов с тяжелым панкреатитом следует избегать хирургических вмешательств из-за высокой смертности, когда они проводятся в течение первых нескольких дней от начала заболевания. [1]
Использование профилактических антибиотиков при тяжелом панкреатите в настоящее время вызывает споры и дискуссии.
Хронический панкреатит
Лечение хронического панкреатита делает упор на предотвращение дополнительных повреждений поджелудочной железы, облегчение боли, нутритивную поддержку и восполнение утраченной эндокринной / экзокринной функции. Для этого необходимо полностью исключить алкоголь из рациона людей с алкогольным панкреатитом и избегать курения, поскольку оно связано с повышенным риском смертности у людей с алкогольным панкреатитом. [1]
Боль, связанная с этим заболеванием, можно лечить ненаркотическими препаратами на ранних стадиях заболевания, с переходом на наркотики по мере развития болезни, когда боль становится более хронической.Тем не менее, риск привыкания составляет от 10% до 30% для пациентов с хроническим панкреатитом, принимающих наркотики для снятия боли. В дополнение к этим лекарствам, терапия высокими дозами ферментов поджелудочной железы эффективна для уменьшения боли у пациентов с заболеванием малого протока, но не с заболеванием большого протока, в то время как блокада нервов также может способствовать облегчению боли. Кроме того, блокатор h3 или ингибитор протонной помпы можно использовать для уменьшения кислотно-стимулированного высвобождения секретина и, следовательно, циркуляции ферментов поджелудочной железы. [1] [2]
Боль, непосредственно связанную со структурными изменениями или осложнениями поджелудочной железы, можно лечить по-разному. Для облегчения боли, связанной с доминирующей стриктурой, которая характерна более чем у половины пациентов с заболеванием крупных протоков, часто используются стенты и сфинктеротомия протока поджелудочной железы; Однако, долгосрочное управление, если стенты является спорным. Когда псевдокисты существуют как источник сильной боли, можно использовать хирургическое дренирование или хирургическое удаление для предотвращения закупорки протока поджелудочной железы; однако боль часто возвращается после обеих этих процедур.Последний вариант, который может быть применен в качестве последнего средства для облегчения неконтролируемой боли после того, как другие методы оказались бесполезными, — это резекция поджелудочной железы. Пациенты, которые проходят этот курс действий, могут получить аутотрансплантацию островковых клеток, которая была успешной в небольшой группе пациентов, или может потребоваться инсулин, если имеется дисфункция островковых клеток. После этой процедуры также необходимо принимать оральные заменители ферментов до, во время и после еды, чтобы предотвратить мальабсорбцию и способствовать перевариванию пищи. [1]
Пациентам, у которых развивается сахарный диабет, также необходим инсулин для контроля уровня сахара в крови, и им можно посоветовать придерживаться диеты с низким содержанием жиров с меньшими порциями, потребляемыми с повышенной частотой. Кроме того, пероральные добавки с ферментами поджелудочной железы часто назначают при каждом приеме пищи, чтобы помочь пациентам переваривать пищу, если поджелудочная железа сама по себе не выделяет достаточное количество ферментов. [3]
Управление физиотерапией (лучшие на данный момент доказательства)
Острый панкреатит
Пациенты с острым панкреатитом могут обратиться за физиотерапевтическим лечением с основной жалобой на боль в спине.Боль в спине часто встречается у пациентов с панкреатитом, поскольку воспаление и рубцы, связанные с этим заболеванием, могут привести к уменьшению разгибания позвоночника, особенно в грудопоясничном переходе. Это уменьшение подвижности трудно лечить даже при соблюдении пациентом режима лечения и разрешении воспаления из-за глубины рубца. В эту ткань часто трудно проникнуть с помощью методов мобилизации, и поэтому она продолжает уменьшать подвижность. Несмотря на это, боль можно облегчить с помощью тепла для уменьшения мышечного напряжения, техник расслабления и определенных приемов позиционирования, включая наклон вперед, сидя или лежа на левом боку в позе эмбриона.Важно отметить, что пациент может обратиться к физиотерапевту до постановки диагноза острого панкреатита с болью в спине. Хотя острый панкреатит связан с желудочно-кишечными симптомами, включая диарею, боль после еды, анорексию и необъяснимую потерю веса, пациент может не осознавать важность или необходимость сообщать о том, что, по их мнению, не связано с симптомами. Поэтому физиотерапевты должны тщательно расспрашивать пациентов обо всех системах организма и предупреждающих знаках.Также важно знать, что панкреатит часто связан с сахарным диабетом. В настоящее время более 23 миллионов американцев страдают диабетом, многие из которых будут обращаться за физиотерапевтическими услугами. В связи с этим важно знать признаки симптомов панкреатита, поскольку пациенты с диабетом подвергаются повышенному риску этого состояния. [12]
Пациенты с острым панкреатитом также нуждаются в физиотерапевтических услугах, если острый респираторный дистресс-синдром (ОРДС) развивается как осложнение.Вспомогательная вентиляция легких и легочная помощь являются критически важными вмешательствами для этих пациентов.
Для пациентов, получающих неотложную помощь, которым запрещено есть или пить, чтобы поджелудочная железа отдыхала, даже кусочки льда могут стимулировать ферменты и усиливать боль. Поэтому физиотерапевты должны внимательно выполнять все медицинские предписания и не подчиняться запросам пациентов до тех пор, пока они не будут одобрены медперсоналом или медицинским персоналом.
Госпитализированные пациенты с острым панкреатитом также должны находиться под наблюдением на предмет признаков и симптомов кровотечения, включая синяки. [1]
Хронический панкреатит
Подобно острому панкреатиту, пациенты с хроническим панкреатитом могут обращаться к физиотерапевту с жалобами на боль в верхнем грудном отделе позвоночника или в пояснично-грудном отделе, тогда как пациенты с хроническим панкреатитом, связанным с алкоголем, могут иметь симптомы периферической невропатии. Поскольку пациенты могут жаловаться на эти, казалось бы, проблем опорно-двигательного аппарата, крайне важно, чтобы физиотерапевты получить полную историю выполнить тщательную проверку на экран для этого заболевания.Если эта висцеральная проблема не определена при первоначальной оценке, отсутствие улучшения с помощью терапевтического вмешательства требует направления к специалисту.
Пациентам с известным панкреатитом или постпанкреатэктомией могут потребоваться физиотерапевтические услуги, такие как мониторинг основных показателей жизнедеятельности и / или уровня глюкозы в крови, в зависимости от имеющихся осложнений. Физиотерапевты также должны информировать этих пациентов о последствиях мальабсорбции и связанного с ними остеопороза, с которыми они могут столкнуться. [1]
Дифференциальная диагностика
Острый панкреатит
Заболевания, проявляющиеся симптомами, сходными с симптомами острого панкреатита, включают перфорированную язву желудка или двенадцатиперстной кишки, инфаркт брыжейки, прием лекарств, ущемление кишечной непроходимости, расслаивающую аневризму, желчную колику, аппендицит, дивертикулит, инфаркт миокарда нижней стенки, почечную недостаточность и тубово-яичниковую недостаточность. заболевание желез, гематома мышц живота или селезенки, холецистит, окклюзия сосудов, пневмония, гипертриглицеридемия, гиперкальциемия, инфекция, посттравматическое повреждение, беременность и диабетический кетоацидоз. [2] [4] [8] [11]
Хронический панкреатит
Пациенты, у которых в анамнезе нет типичного злоупотребления алкоголем и частых эпизодов острого панкреатита, следует исключить злокачественные новообразования поджелудочной железы как причину боли. Кроме того, хронический панкреатит можно изначально спутать с острым панкреатитом, потому что симптомы схожи: камни в желчном пузыре, опухолевые или воспалительные образования. [2] [4]
Отчеты о случаях
Демографические данные пациента: мужчина шестидесяти лет, поступивший в больницу в октябре 2001 г.
Основные жалобы: боль в животе и темная моча, которые начались за две недели до этого.
История болезни: лимфедема левой нижней конечности, болезнь Рейно, транзиторные ишемические атаки, ишемическая болезнь сердца, левосторонний гидронефроз, биопсия лимфатических узлов в 1999 году и хроническое курение.
Лабораторные тесты / Медицинская визуализация: функциональные тесты печени, трансабдоминальное УЗИ, ERCP и компьютерная томография.
Первоначальный медицинский диагноз: Предполагалось, что у пациента рак поджелудочной железы.
Дополнительные тесты: Биопсия была выполнена на опухоли, обнаруженной в общем желчном протоке, с последующим паллиативным шунтированием для уменьшения симптомов, гастроеюностомией, холедохоеюностомией и холецистэктомией.Эти биопсии (поджелудочной железы, желчного пузыря, печени и лимфатического узла) были рассмотрены гистопатологом, и был рассмотрен диагноз склерозирующего ретроперитонита.
У пациента прогрессирование симптомов: у пациента появилась узловатая зудящая сыпь, результаты биопсии кожи подтверждают это.
Окончательный медицинский диагноз: диагностика аутоиммунного панкреатита
Релевантность: этот случай иллюстрирует, насколько сложным может быть панкреатит и насколько сложно его диагностировать, поскольку несколько органов (поджелудочная железа, лимфатический узел, печень, желчный пузырь, забрюшинное пространство, перикард и кожа) могут быть поражены в разное время в течение болезненный процесс.
Наяр М., Чарнли Р., Скотт Дж., Хогк Б. и Оппонг К. Аутоиммунный панкреатит с поражением нескольких органов. Случай вовлечения перикарда. Журнал поджелудочной железы. 2009; 10 (5): 539-542. http://www.joplink.net/. (по состоянию на 27 марта 2010 г.). [13]
Демографические данные пациента: обратился мужчина 57 лет
Основные жалобы: острая боль в эпигастрии, тошнота, сильное обезвоживание и сухость во рту наутро после марафона. Накануне пациент не только участвовал в марафоне, но и посещал сауну, и во время обоих мероприятий у него было недостаточное потребление жидкости и пищи.
Физикальное обследование: у пациента обнаружен увеличенный, гипертимпанальный и болезненный живот с активной перистальтикой.
Жизненно важные признаки: артериальное давление 165/100 мм рт. Ст., Частота сердечных сокращений 81 удар в минуту и частота дыхания 24 вдоха / мин.
Лабораторные тесты: повышенные уровни глюкозы, амилазы, CPK и CRP
Медицинская визуализация: Трансабдоминальное ультразвуковое исследование обнаружило свободную внутрибрюшную жидкость, содержащую кровь и концентрацию амилазы 944 Ед / л.КТ с контрастным усилением показала, что более 90% функционирующей ткани поджелудочной железы было потеряно. Через 10 дней после госпитализации другая компьютерная томография показала скопления некротической ткани поджелудочной железы и перипанкреатической жидкости.
PT Соответствие: Этот случай особенно полезен для амбулаторных физиотерапевтов, потому что, хотя механическое воздействие, стресс, физический стресс или обезвоживание сами по себе редко вызывают повреждение, сочетание этих факторов может привести к ишемии поджелудочной железы и, в конечном итоге, к острому панкреатиту. .
Маст Дж., Морак М., Бретт Б., ван Эйк С. Ишемический острый некротический панкреатит у марафонца. Журнал поджелудочной железы. 2009; 10 (1): 53-54. http://www.joplink.net/. (по состоянию на 27 марта 2010 г.). [14]
Демографические данные пациента: 18-летний мужчина доставлен в отделение неотложной помощи
Главные жалобы: Сильная боль в эпигастрии продолжительностью 6 часов. За пять часов до появления симптомов пациент принял 7 таблеток ибупрофена по 400 мг. Он также принимал ибупрофен по назначению для лечения боли в пояснице в течение 1 недели до этого инцидента.
Лабораторные исследования: повышенные уровни амилазы в сыворотке, амилазы в моче, лактатдегидрогеназы и лейкоцитоза, указывающие на острый панкреатит
Медицинская визуализация: компьютерная томография, соответствующая легкому панкреатиту. Чтобы исключить прием внутрь больших доз НПВП как прямой желудочный источник боли в эпигастрии, была проведена гастроскопия, которая оказалась нормальной.
Релевантность: НПВП редко вызывают острые панкреатические атаки, но вместе с некоторыми другими лекарствами могут вызывать острый панкреатит.Поскольку многие пациенты, обращающиеся за физиотерапевтическим лечением, также принимают какие-либо лекарственные препараты, отпускаемые по рецепту или без рецепта, важно спрашивать об их использовании и следить за любыми побочными эффектами. В этой статье представлен список препаратов класса I, II и III, связанных с острым панкреатитом, к которым могут обратиться терапевты.
Мэджилл П., Риджуэй П., Конлон К., Нири П. Случай вероятного острого панкреатита, вызванного ибупрофеном. Журнал поджелудочной железы. 2006; 7 (3): 311-314. http: // www.joplink.net/. (по состоянию на 21 марта 2010 г.). [15]
Демографические данные пациента: мальчик 16 лет
Основные жалобы: Боль в околопупочной области слева, а иногда и в эпигастрии, умеренная интенсивность боли в животе. Через 3 месяца боли эти симптомы исчезли. Однако через 20 дней у пациента появилась боль в правом плече и груди, а также одышка, и он обратился за медицинской помощью.
Первоначальный медицинский диагноз: врач неправильно диагностировал проблемы пациента как мышечно-скелетную боль.
У пациента прогрессирование симптомов: поскольку у пациента сохранялись симптомы боли в правом плече и груди и одышки, он обратился в больницу.
Лабораторные исследования: Повышенная плевральная амилаза
Медицинская визуализация: рентген грудной клетки выявил массивный правосторонний геморрагический плевральный выпот, а компьютерная томография брюшной полости — псевдокиста поджелудочной железы.Когда плевральный выпот не исчез полностью после 3 недель лечения, была проведена еще одна компьютерная томография, которая показала, что псевдокиста все еще присутствует в поджелудочной железе и вызывает плевральный выпот.
PT Актуальность: это важно отметить, поскольку симптомы панкреатита могут проявляться по-разному и могут быть ошибочно приняты за легочные или скелетно-мышечные заболевания, если не пройти надлежащее тестирование и обследование.
Намази М. и Моула А. Массивный правосторонний геморрагический плевральный выпот из-за панкреатита; отчет о болезни.BMC Pulmonary Medicine. 2004; 4: 1. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC362879/. (по состоянию на 21 марта 2010 г.). [16]
Демографические данные пациента: 63-летняя женщина поступила в отделение неотложной помощи
Основная жалоба: боль в левом боку и спине, сохраняющаяся в течение последних 5 дней. У пациентки не было ни лихорадки, ни боли в животе, ни боли в груди, ни одышки, ни симптомов, связанных с мочевыводящей системой, ни каких-либо недавних травм.
История болезни: 5 лет в анамнезе гипертония и сахарный диабет 2 типа, которые лечились регулярно, но без сердечных заболеваний, инсульта, почек, курения или употребления алкоголя в анамнезе.
Объективное обследование: Боль в левом боку, усиливающаяся при перкуссии.
Лабораторные тесты: повышенные уровни C-реактивного белка (CRP); однако все остальные лабораторные данные, анализ мочи и рентген брюшной полости были без особенностей.
Медицинская визуализация: в связи с повышенным уровнем СРБ и болями в левом боку было выполнено ультразвуковое исследование; однако не было обнаружено никаких отклонений от нормы в почках, селезенке, поджелудочной железе или гепатобилиарной системе.В связи с этим была проведена компьютерная томография, которая обнаружила аномальный сбор жидкости над периренальным пространством и хвостом поджелудочной железы, а также некротические изменения и отек хвоста поджелудочной железы, в то время как ферменты поджелудочной железы в сыворотке показали нормальную амилазу (90 ед / л) и слегка повышенный уровень липазы (336 ед / л)
Медицинский диагноз: острый панкреатит.
Релевантность: этот случай иллюстрирует тот факт, что, хотя панкреатит обычно проявляется болью в верхней части живота, тошнотой, рвотой и повышенным уровнем амилазы и липазы, пациенты могут иметь только один или несколько типичных симптомов.В этом случае единственной жалобой была боль в левом боку, симптом, который может проявляться у многих пациентов физиотерапии. Поэтому физиотерапевтам важно выяснить, является ли эта боль мышечно-скелетной или системной по своей природе.
Chen JH, Chern CH, Chen JD, How CK, Wang LM, Lee CH. Боль в левом боку как единственное проявление острого панкреатита: случай с первоначальным ошибочным диагнозом. Emerg Med J 2005; 22: 452-453. http://emj.bmj.com/content/22/6/452.full (по состоянию на 31 марта 2010 г.). [17]
ресурса
Журнал поджелудочной железы. http://www.joplink.net/ (по состоянию на 31 марта 2010 г.). [18]
Национальный фонд поджелудочной железы. Панкреатит. http://www.pancreasfoundation.org/learn/pancreatitis.shtml (по состоянию на 21 марта 2010 г.). [3]
Американская панкреатическая ассоциация. http://www.american-pancreatic-association.org/ (по состоянию на 21 марта 2010 г.). [19]
Ссылки
- ↑ 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1,11 1,11 1,11 1,11 1,17 1,18 1,19 1,20 1,21 1,22 1,23 1,24 1,25 1,26 1,27 1.28 1,29 1,30 1,31 1,32 1,33 1,34 1,35 1,36 1,37 1,38 Goodman CC, Fuller KS. Патология: значение для физиотерапевта. 3-е изд. Сент-Луис, Миссури: Сондерс; 2009 г.
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2.10 2,11 2,12 2,13 2,14 2,15 2,16 2,17 2,18 2,19 2,20 2,21 2,2 et. al. ред. Руководство Merck по диагностике и терапии. 18 изд. Станция Уайтхаус, Нью-Джерси: Исследовательские лаборатории Мерк; 2006 г.
- ↑ 3,0 3,1 3,2 3,3 3.4 3,5 Национальный фонд поджелудочной железы. Панкреатит. http://www.pancreasfoundation.org/learn/pancreatitis.shtml (по состоянию на 21 марта 2010 г.).
- ↑ 4,0 4,1 4,2 4,3 4,4 Клиника Кливленда: Центр непрерывного образования. Хронический панкреатит. http://www.clevelandclinicmeded.com/medicalpubs/diseasemanagement/gastroenterology/chronic-pancreatitis/ (по состоянию на 21 марта 2010 г.).
- ↑ 5,0 5.1 5,2 5,3 5,4 5,5 Национальный информационный центр по заболеваниям пищеварительной системы (NDDIC). Панкреатит. http://digestive.niddk.nih.gov/ddiseases/pubs/pancreatitis/ (по состоянию на 21 марта 2010 г.).
- ↑ 6,0 6,1 6,2 6,3 6,4 Гудман К., Снайдер Т. Дифференциальный диагноз для физиотерапевтов: Скрининг для направления. Сент-Луис, Миссури: Saunders Elsevier, 2007.
- ↑ Система здравоохранения Университета Лойолы.Рак поджелудочной железы. http://www.meddean.luc.edu/LUMEN/meded/Radio/curriculum/Mechanisms/pancreas_mass.htm (по состоянию на 1 апреля 2010 г.).
- ↑ 8,0 8,1 8,2 8,3 Кэрролл Дж., Херрик Б., Гипсон Т. Острый панкреатит: диагностика, прогноз и лечение. Я семейный врач. 1 марта 2008 г .; 77 (5): 594. http://www.aafp.org/afp/2007/0515/p1513.html (по состоянию на 21 марта 2010 г.).
- ↑ Наяр М., Чарнли Р., Скотт Дж., Хогк Б. и Оппонг К. Аутоиммунный панкреатит с поражением нескольких органов.Случай вовлечения перикарда. Журнал поджелудочной железы. 2009; 10 (5): 539-542. http://www.joplink.net/. (по состоянию на 27 марта 2010 г.).
- ↑ Франк А., Морс М., Смит Б., Шаффер К. Аутоиммунный панкреатит, проявляющийся новообразованием и обструкцией желчевыводящих путей. Отчеты по радиологическим случаям 2008 г .; 3: 189. http://radiology.casereports.net/index.php/rcr/article/viewArticle/189/505 (по состоянию на 1 апреля 2010 г.).
- ↑ 11,0 11,1 Отделение анестезии и интенсивной терапии. Острый панкреатит.http://www.aic.cuhk.edu.hk/web8/acute_pancreatitis.htm (по состоянию на 21 марта 2010 г.).
- ↑ Американская диабетическая ассоциация. http://www.diabetes.org/ (по состоянию на 11 апреля 2010 г.).
- ↑ Наяр М., Чарнли Р., Скотт Дж., Хогк Б. и Оппонг К. Аутоиммунный панкреатит с поражением нескольких органов. Случай вовлечения перикарда. Журнал поджелудочной железы. 2009; 10 (5): 539-542. http://www.joplink.net/. (по состоянию на 27 марта 2010 г.).
- ↑ Маст Дж., Морак М., Бретт Б., ван Эйк С. Ишемический острый некротический панкреатит у марафонца.Журнал поджелудочной железы. 2009; 10 (1): 53-54. http://www.joplink.net/. (по состоянию на 27 марта 2010 г.).
- ↑ Мэджилл П., Риджуэй П., Конлон К., Нери П. Случай вероятного острого панкреатита, вызванного ибупрофеном. Журнал поджелудочной железы. 2006; 7 (3): 311-314. http://www.joplink.net/. (по состоянию на 21 марта 2010 г.).
- ↑ Намази М. и Моула А. Массивный правосторонний геморрагический плевральный выпот из-за панкреатита; отчет о болезни. BMC Pulmonary Medicine. 2004; 4: 1. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC362879/.(по состоянию на 21 марта 2010 г.).
- ↑ Chen JH, Chern CH, Chen JD, How CK, Wang LM, Lee CH. Боль в левом боку как единственное проявление острого панкреатита: случай с первоначальным ошибочным диагнозом. Emerg Med J 2005; 22: 452-453. http://emj.bmj.com/content/22/6/452.full (по состоянию на 31 марта 2010 г.).
- ↑ Журнал поджелудочной железы. http://www.joplink.net/ (по состоянию на 31 марта 2010 г.).
- ↑ Американская панкреатическая ассоциация. http://www.american-pancreatic-association.org/ (по состоянию на 21 марта 2010 г.).
Панкреатическая недостаточность | MUSC Health
Что такое недостаточность поджелудочной железы?
Поджелудочная недостаточность (EPI) — это состояние, которое возникает, когда поджелудочная железа не вырабатывает достаточно определенного фермента, который организм использует для переваривания пищи в тонком кишечнике.
Поджелудочная железа — это железистый орган. Это означает, что поджелудочная железа выделяет соки, которые поддерживают нормальное функционирование организма. Поджелудочная железа вырабатывает как ферменты, так и гормоны.
Ферменты и гормоны
Ферменты — это катализаторы, которые выполняют определенные химические функции в организме, такие как расщепление пищи или синтез ДНК.Ферменты контролируют химические реакции. Поджелудочная железа также выделяет пищеварительные ферменты, которые попадают в тонкий кишечник и играют важную роль в расщеплении пищевых продуктов для всасывания.
Гормоны — это сигнальные химические вещества, которые сообщают организму, как реагировать на определенный раздражитель. Надпочечник выделяет гормон, когда вы потрясены или напуганы. Островковые клетки поджелудочной железы выделяют в кровоток гормоны инсулин и глюкагон. Инсулин заставляет клетки тела забирать глюкозу из крови; глюкагон заставляет печень выделять глюкозу в кровь.
Симптомы недостаточности поджелудочной железы
Симптомы могут включать:
- Боль и болезненность в животе
- потеря аппетита
- чувство полноты
- Потеря веса и диарея
Недостаточность поджелудочной железы также может вызывать боли в костях и мышечные спазмы.
Что вызывает недостаточность поджелудочной железы?
Когда поджелудочная железа повреждается, ферменты поджелудочной железы не вырабатываются, и возникает мальабсорбция.Нарушение всасывания — это результат того, что пища не преобразуется должным образом в полезную энергию пищеварительной системой.
Поджелудочная железа может быть повреждена:
- Повторяющееся воспаление поджелудочной железы
- предыдущая операция на поджелудочной железе
- редко вызывается раком
Кроме того, существуют генетические факторы, которые могут вызвать повреждение поджелудочной железы:
- муковисцидоз, заболевание, поражающее железистые органы путем образования слизи, нарушающей их функции
- Синдром Швахмана-Даймонда, редкое аутосомно-рецессивное заболевание
Факторы риска недостаточности поджелудочной железы
Хронический панкреатит — серьезный фактор риска, возникающий из-за слишком большого количества случаев воспаления поджелудочной железы.У этого есть много причин, но хроническое злоупотребление алкоголем является наиболее распространенным в западных странах. Хронический панкреатит и последующая недостаточность также могут передаваться по наследству (наследственный панкреатит и муковисцидоз).
Тяжелая форма мальабсорбции может вызвать дефицит витаминов и минералов.
Клинические особенности недостаточности поджелудочной железы
Пациенты с хроническим панкреатитом могут не иметь никаких симптомов. Однако при продолжающемся разрушении железы и потере ее функции могут развиться симптомы мальабсорбции.Хронический панкреатит также может проявляться болями в животе и диабетом.
Диагностика недостаточности поджелудочной железы
Поджелудочная недостаточность подозревается у пациента, у которого развивается диабет, боли в верхней части живота и признаки мальабсорбции. Обычно испражнения объемные, рыхлые и имеют неприятный запах; из-за своей маслянистости они могут плавать в унитазе, и их трудно смыть.
Простые исследования, используемые для диагностики хронического панкреатита, включают:
- Рентген брюшной полости (который может показать кальцификаты поджелудочной железы)
- стула собраны и проанализированы на высокое содержание жира
- КТ
- МРТ
- УЗИ эндоскопическое
Иногда поджелудочная железа настолько хронически воспаляется, что может образовываться рубцовая масса, которую трудно отличить от рака поджелудочной железы.
Лечение недостаточности поджелудочной железы
При обнаружении хронического панкреатита предпринимаются попытки устранить причинные факторы.
- снизить уровень повышенного содержания жира (триглицеридов) в крови
- сократить употребление или злоупотребление алкоголем
- стимулируют дренаж протока поджелудочной железы с помощью дилатации или стентов
- хирургия
Имеются сообщения об использовании антиоксидантов (селен, витамин A, витамин C и витамин E) для уменьшения продолжающегося воспаления.
Заключение
При нарушении пищеварения, вызванном хроническим панкреатитом, обычно назначают ферментные добавки. Эти добавки имеют форму таблеток, которые содержат ферменты поджелудочной железы. Таблетки принимают до и во время каждого приема пищи.
В зависимости от типа добавок также могут быть прописаны антациды, так как некоторые добавки для поджелудочной железы расщепляются желудочной кислотой.
Также предлагаются диетические изменения; диета с низким содержанием жиров (30 г жира в день) уменьшит количество стеатореи, а иногда и боли в животе, связанной с хроническим панкреатитом.Поскольку жир может сильно нарушаться, могут быть назначены добавки жирорастворимых витаминов (витамин D, A, E и K).
Хронический панкреатит: лечение, симптомы и причины
Хронический панкреатит — это длительно прогрессирующее воспалительное заболевание поджелудочной железы, которое приводит к необратимому нарушению структуры и функции поджелудочной железы.
Поджелудочная железа — это орган, расположенный в брюшной полости, за желудком и под грудной клеткой. Он специализируется на производстве важных ферментов и гормонов, которые помогают расщеплять и переваривать пищу.Он также заставляет инсулин снижать уровень сахара в крови.
Наиболее частой причиной является длительное злоупотребление алкоголем — считается, что на него приходится от 70 до 80 процентов всех случаев.
Хронический панкреатит ежегодно вызывает более 122 000 посещений врача и 56 000 госпитализаций в США.
Заболевание значительно больше мужчин, чем женщин.
Поделиться на Pinterest Поджелудочная железа вырабатывает важные ферменты и гормоны, которые помогают расщеплять пищу.
При хроническом панкреатите обычно рекомендуются следующие методы лечения.
Изменение образа жизни
Людям с хроническим панкреатитом необходимо изменить образ жизни. К ним относятся:
- Прекращение употребления алкоголя: Отказ от алкоголя поможет предотвратить дальнейшее повреждение поджелудочной железы. Это также значительно облегчит боль. Некоторым людям может потребоваться профессиональная помощь, чтобы бросить алкоголь.
- Прекращение употребления табака: Курение не является причиной панкреатита, но может ускорить прогрессирование заболевания.
Обезболивание
Лечение должно быть направлено не только на облегчение болевых симптомов, но и на депрессию, которая является частым последствием длительной боли.
Врачи обычно используют поэтапный подход, при котором прописываются легкие обезболивающие, которые постепенно усиливаются, пока боль не станет управляемой.
Инсулин
Поджелудочная железа может перестать вырабатывать инсулин, если повреждение обширное. У человека, вероятно, развился диабет 1 типа.
Регулярное лечение инсулином станет частью лечения на всю оставшуюся жизнь человека. Диабет 1 типа, вызванный хроническим панкреатитом, включает инъекции, а не таблетки, потому что пищеварительная система, скорее всего, не сможет их расщепить.
Хирургия
Сильная хроническая боль иногда не поддается лечению обезболивающими. Протоки в поджелудочной железе могут быть заблокированы, вызывая скопление пищеварительного сока, которое оказывает на них давление, вызывая сильную боль.Другой причиной хронической и сильной боли может быть воспаление головки поджелудочной железы.
Для лечения более тяжелых случаев могут быть рекомендованы несколько форм хирургического вмешательства.
Эндоскопическая хирургия
Узкая полая гибкая трубка, называемая эндоскопом, вводится в пищеварительную систему под контролем ультразвука. Через эндоскоп продевают устройство с крошечным спущенным баллоном на конце. Когда он достигает воздуховода, баллон надувается, расширяя воздуховод.Устанавливается стент, чтобы предотвратить сужение протока.
Резекция поджелудочной железы
Головка поджелудочной железы удалена хирургическим путем. Это не только снимает боль, вызванную воспалением, раздражающим нервные окончания, но также снижает давление на протоки. Для резекции поджелудочной железы используются три основных метода:
- Процедура Бегера: Это включает резекцию воспаленной головки поджелудочной железы с осторожным сохранением двенадцатиперстной кишки, остальная часть поджелудочной железы повторно соединяется с кишечником.
- Процедура Фрея: Используется, когда врач считает, что боль вызвана как воспалением головки поджелудочной железы, так и закупоркой протоков. Процедура Фрея добавляет к резекции головки поджелудочной железы продольную декомпрессию протока — головку поджелудочной железы удаляют хирургическим путем, а протоки декомпрессируют, соединяя их непосредственно с кишечником.
- Панкреатодуоденэктомия с сохранением привратника (PPPD): Желчный пузырь, протоки и головка поджелудочной железы удалены хирургическим путем.Это делается только в очень тяжелых случаях сильной хронической боли, когда головка поджелудочной железы воспалена, а протоки также заблокированы. Это наиболее эффективная процедура для уменьшения боли и сохранения функции поджелудочной железы. Однако у него самый высокий риск инфицирования и внутреннего кровотечения.
Тотальная резекция поджелудочной железы
Это включает хирургическое удаление всей поджелудочной железы. Это очень эффективно при боли. Однако человеку, перенесшему тотальную резекцию поджелудочной железы, будет необходимо лечение некоторых жизненно важных функций поджелудочной железы, таких как высвобождение инсулина.
Трансплантация аутологичных островковых клеток поджелудочной железы (APICT)
Во время процедуры тотальной панкреатэктомии создается суспензия изолированных островковых клеток из хирургически удаленной поджелудочной железы и вводится в воротную вену печени. Островковые клетки функционируют как свободный трансплантат в печени и вырабатывают инсулин.
Принятие диетических мер для уменьшения последствий панкреатита жизненно важно.
Поджелудочная железа участвует в пищеварении, но панкреатит может нарушить эту функцию.Это означает, что люди с этим заболеванием будут испытывать трудности с перевариванием многих продуктов.
Людям с панкреатитом рекомендуется вместо трех обильных приемов пищи в день шесть небольших приемов пищи. Также лучше придерживаться обезжиренной диеты.
Управление диетой при панкреатите направлено на достижение четырех результатов:
- снижение риска недоедания и нехватки определенных питательных веществ
- предотвращение высокого или низкого уровня сахара в крови
- управление или профилактика диабета, заболеваний почек и других осложнений
- снижение вероятность обострения панкреатита
План диеты будет составлен врачом, или пациент может быть направлен к квалифицированному диетологу.План основан на текущих уровнях питательных веществ в крови, показанных при диагностическом тестировании.
Планы питания обычно включают продукты с высоким содержанием белка и высокой питательной ценностью. Скорее всего, они будут включать цельнозерновые, овощи, фрукты, нежирные молочные продукты и нежирные источники белка, такие как курица и рыба без костей.
Следует избегать жирной, жирной или жирной пищи, так как они могут вызвать выработку поджелудочной железой большего количества ферментов, чем обычно. Алкоголь, который является основной причиной хронического панкреатита, также лучше избегать при соблюдении диеты, благоприятной для панкреатита.
В зависимости от степени повреждения пациентам, возможно, также придется принимать искусственные версии некоторых ферментов для улучшения пищеварения. Это облегчит вздутие живота, сделает их кал менее жирным и неприятным запахом, а также избавит от спазмов в животе.
Поделиться на Pinterest Человек с хроническим панкреатитом может испытывать боль в животе, которая распространяется вдоль спины.
Общие признаки и симптомы хронического панкреатита включают:
- Сильная боль в верхней части живота, которая иногда может распространяться по спине и становится более интенсивной после еды
- тошнота и рвота, которые чаще возникают во время эпизодов боли
Как болезнь по мере прогрессирования приступы боли становятся более частыми и сильными.Некоторые пациенты со временем страдают от постоянной боли в животе.
По мере прогрессирования хронического панкреатита и ухудшения способности поджелудочной железы вырабатывать пищеварительные соки могут появиться следующие симптомы:
- вонючий и жирный стул
- вздутие живота
- спазмы в животе
- метеоризм
В конечном итоге поджелудочная железа может не может вообще производить инсулин, что приводит к диабету 1 типа, который может вызывать следующие симптомы:
- жажда
- частое мочеиспускание
- сильный голод
- потеря веса
- усталость
- помутнение зрения
хронический панкреатит обычно является осложнением повторяющихся эпизодов острого панкреатита.Это может привести к необратимому повреждению поджелудочной железы.
Острый панкреатит возникает, когда трипсин активируется в поджелудочной железе. Трипсин — это фермент, который вырабатывается в поджелудочной железе и попадает в кишечник, где он расщепляет белки как часть пищеварительной системы.
Трипсин неактивен, пока не достигнет кишечника. Если трипсин активируется внутри поджелудочной железы, он начинает переваривать саму поджелудочную железу, что приводит к раздражению и воспалению поджелудочной железы.Это переходит в острый панкреатит.
Злоупотребление алкоголем
Алкоголь может вызвать процесс, который запускает активацию трипсина внутри поджелудочной железы, как и камни в желчном пузыре.
У людей, злоупотребляющих алкоголем, у которых развивается острый панкреатит, как правило, повторяются эпизоды, и в конечном итоге развивается хронический панкреатит.
Повторяющиеся приступы острого панкреатита в конечном итоге сказываются на поджелудочной железе, вызывая необратимые повреждения, которые затем переходят в хронический панкреатит.
Это также известно как хронический алкогольный панкреатит.
Идиопатический хронический панкреатит
Идиопатическое заболевание не имеет известной причины или причины. Идиопатический хронический панкреатит составляет большинство остальных случаев.
Большинство случаев идиопатического хронического панкреатита развивается у людей в возрасте от 10 до 20 лет и старше 50 лет.
Никто не знает, почему другие возрастные группы страдают редко. Гены SPINK-1 и CFTR, типы мутировавших генов, существуют примерно у 50 процентов пациентов с идиопатическим хроническим панкреатитом.Эти генетические мутации могут нарушить функции поджелудочной железы.
Другие гораздо более редкие причины включают:
- аутоиммунный хронический панкреатит, при котором собственная иммунная система человека атакует поджелудочную железу
- наследственный панкреатит, при котором пациенты имеют генетическое заболевание и рождаются с дефектной поджелудочной железой
- муковисцидоз, другой генетический Состояние, повреждающее органы, включая поджелудочную железу
Не существует надежных тестов для диагностики хронического панкреатита.Врач заподозрит заболевание из-за симптомов пациента, повторных обострений острого панкреатита в анамнезе или злоупотребления алкоголем.
Анализы крови могут быть полезны для проверки уровня глюкозы в крови, который может быть повышен.
Анализы крови на повышенный уровень амилазы и липазы на данном этапе ненадежны. Уровни амилазы и липазы в крови повышаются в течение первых двух дней панкреатита, а затем возвращаются к норме через пять-семь дней. Пациент с хроническим панкреатитом болел бы намного дольше.
Врачам необходимо внимательно осмотреть поджелудочную железу, чтобы правильно диагностировать заболевание. Скорее всего, это будет включать:
- Ультразвуковое сканирование: Высокочастотные звуковые волны создают изображение на мониторе поджелудочной железы и ее окружения.
- КТ: Рентгеновские лучи используются для получения множества снимков одной и той же области под разными углами, которые затем объединяются для получения трехмерного изображения. Сканирование покажет изменения при хроническом панкреатите.
- Магнитно-резонансная холангиопанкреатография (MRCP): Это сканирование показывает желчные и панкреатические протоки более четко, чем компьютерная томография.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): Эндоскоп вводится в пищеварительную систему. Врач проводит эндоскоп с помощью ультразвука.
Пациенты с хроническим панкреатитом имеют повышенный риск развития рака поджелудочной железы. Если симптомы ухудшаются, особенно сужение протока поджелудочной железы, врачи могут заподозрить рак.В таком случае они закажут компьютерную томографию, МРТ или эндоскопическое исследование.
Поделиться на Pinterest Постоянная или повторяющаяся боль может вызывать беспокойство, раздражительность, стресс и депрессию.
Есть несколько причин, по которым хронический панкреатит может развиться и стать более опасным для здоровья человека.
Стресс, тревога и депрессия
Заболевание может влиять на психологическое и эмоциональное состояние пациента.


