Какие симптомы при заболевании поджелудочной железы: Диагностика и лечение патологий поджелудочной железы (Александров)
Гастрит: признаки, симптомы и диагностика
Понятие “гастрит” обычно используется для обозначения разных воспалительных и дистрофических изменений слизистой желудка. Но на самом деле само заболевание встречается довольно редко и диагностировать его можно лишь с помощью биопсии во время процедуры гастроскопии.
Часто то, что называют гастритом, является функциональной диспепсией (набор нарушений со стороны пищеварительной системы). Также термин “гастрит” ошибочно применяют, подразумевая гастроэзофагиальную рефлюксную болезнь (ГЭРБ) или синдром раздражённого кишечника (СРК).
В настоящее время диагноз “гастрит” принято ставить при наличии морфологических признаков, обнаруженных после прохождения ряда медицинских обследований, в частности, после лабораторного выявления главного возбудителя заболевания — бактерии Хеликобактер пилори (H. Pilory), гистологических исследований и ФГДС.
Необходимо отметить, что первые признаки и симптомы гастрита действительно очень схожи с ощущениями пациентов с функциональной диспепсией или ГЭРБ.
Самочувствие больного ухудшается, возникают такие симптомы, как тяжесть, вздутие, дискомфорт в верхней части живота, появляются режущие боли (как правило, после еды). Может наблюдаться потеря аппетита, тошнота, рвота, а также желудочные кровотечения.
Для функциональной диспепсии характерен более широкий спектр симптомов, от болей и тяжести в животе до тошноты и отрыжки. Однако, эти клинические признаки не являются результатом воспалительных процессов, жалобы пациентов указывают на отдельные проблемы с пищеварением, которые корректируются врачом-гастроэнтерологом.
При гастрите наблюдаются морфологические изменения слизистой оболочки желудка. Для их выявления необходимо пройти видеогастроскопию и тщательное лабораторное обследование.
Основные причины заболевания гастритом связаны с активизацией агрессивных процессов в организме, которые ведут к изменению кислотно-щелочной среды в желудке и разрушению защитного эпителиального слоя стенок желудка, из-за чего и возникает воспаление тканей.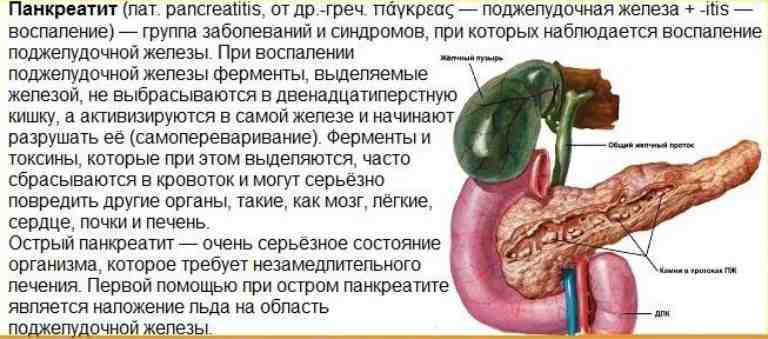
Провоцирующими факторами воспалительных и дистрофических изменений слизистой желудка являются стрессы, нарушение питания, приём нестероидных препаратов (аспирин, анальгин, диклофенак, ибупрофен) и бактерия Helicobacter Pilory. Последний фактор — наиболее распространенная причина подобных заболеваний. “Хеликобактер пилори” поддерживает воспалительный процесс в желудке. Этой бактерией человек может заразиться в детстве и в течение всей своей жизни. В организме она размножается и постепенно заселяет слизистую оболочку. Этот процесс может длиться десятки лет. Если бактерия агрессивна, в итоге она вызовет воспалительный процесс.
Воспалительные процессы в слизистых тканях желудка развиваются постепенно. На начальных стадиях гастрит может протекать практически бессимптомно. Но рано или поздно болезнь дает о себе знать и переходит в острую форму.
Острый гастрит характеризуется резким ухудшением самочувствия, появлением острых болей и тяжести в желудке. Зачастую обострение может быть спровоцировано каким-либо раздражителем, например, после приема лекарств, острой пищи, алкоголя и тп.
Если вовремя не приступить к лечению острого гастрита, заболевание может перейти в следующую стадию. Хронический гастрит развивается в 85% случаев. Периоды ремиссии сменяются обострениями болезни, которые в дальнейшем могут привести к таким серьезным последствиям, как язвенная болезнь желудка или даже к онкологии.
Диагностика заключается в проведении
Лечение включает в себя купирование обострения и профилактику рецидива, длиться оно может от десяти дней до нескольких месяцев. Сроки лечения зависят от степени поражения слизистой желудка. Препараты врач назначает индивидуально каждому пациенту. Игнорировать симптомы гастрита опасно. Если вовремя не обратиться к врачу и не начать лечение, он может вызвать серьёзные осложнения. В некоторых случаях это приводит к раку пищевода, желудочному кровотечению, язве.
Препараты для лечения гастрита
При обнаружении Helicobacter пациентам назначают антибиотики и препараты для создания неблагоприятных условий для жизни бактерий, при повышенной кислотности и гастропатии — ингибиторы.
Гастрит с пониженной кислотностью
В зависимости от секреторной активности желудка выделяют две формы заболевания — с повышенной кислотностью и с пониженной. Последний характеризуется следующими симптомами: неприятный привкус во рту, снижение аппетита, урчание в животе, тошнота. Однако точно определить форму протекания болезни может только врач на основе анализов.
Обострение гастрита
При хроническом течении заболевания периоды ремиссии чередуются с периодами обострения. В разные периоды терапия будет отличаться. При сильно выраженных симптомах обострение лечится в стационаре. В период обострения также важно особенно тщательно соблюдать диету. Питаться нужно только полезными продуктами и по 4-6 раз в день небольшими порциями.
Для профилактики гастрита стоит придерживаться здорового образа жизни: отказаться от курения, не злоупотреблять алкоголем, избегать стресса и заниматься любыми видами физической активности. Особенно важно следить за своим питанием. Оно должно быть полноценным и сбалансированным. Старайтесь включать в рацион меньше вредной еды, не пропускайте приёмы пищи, следите, чтобы ваш организм в полной мере получал необходимые вещества: белки, жиры, углеводы, минералы, микро- и макроэлементы, витамины.
Записаться на консультацию к гастроэнтерологу в Клинике Наедине можно по телефону в г. Кирове: (8332) 32-7777
или через форму на сайте
Поджелудочная железа и симптомы заболевания
Поджелудочная железа считается ключевым органом эндокринной и пищеварительной систем. Название она получила из-за своего расположения под желудком (в верхней части брюшной полости). Эту железу разделяют на три части. Широкий конец называют головкой, среднюю часть – телом, а узкий конец – хвостом.
Эту железу разделяют на три части. Широкий конец называют головкой, среднюю часть – телом, а узкий конец – хвостом.
Каковы функции поджелудочной железы?
Поджелудочной железой выполняются две важные функции.
- Она вырабатывает энзимы (пищеварительные ферменты) и выделяет их в двенадцатиперстную кишку. Энзимы в пищеварительном тракте разлагают углеводы, белки и жиры. Это так называемая экзокринная функция.
- Еще одна функция — эндокринная, которую выполняют бета-клетки островков Лангерганса, вырабатывая инсулин (гормон), и альфа-клетки, вырабатывая глюкагон. Инсулин контролирует уровень глюкозы (сахара) в крови. Он действует при гипергликемии (высоком содержании сахара в крови), а глюкагон устраняет гипогликемию (недостаток сахара в крови). Инсулин способствует также усвоению глюкозы в печени, где та хранится в виде гликогена, а затем и используется при стрессе и физических нагрузках. Когда островки Лангерганса производят мало инсулина, уровень глюкозы поднимается и возникает риск развития сахарного диабета и др.
Каковы симптомы заболеваний поджелудочной железы?
Проблемы железы проявляются определенными симптомами:
- боль в верхней части живота, в спине
- тошнота
- рвота
- вспучивание живота
- понос
- потеря аппетита
- высыпания (пятна) на коже в области поджелудочной железы и др.
Распространенных заболеваниях поджелудочной железы
Панкреатит
Острый панкреатит – это воспаление поджелудочной железы, возникшее стремительно.
Заболевание возникает, когда выход синтезируемых ею ферментов из железы затруднен и происходит «самопереваривание» органа, вызывающее острую боль.
Наиболее частые причины возникновения острого панкреатита: инфекции, злоупотребление алкоголем и камни в желчном пузыре, попадающие в желчевыводящие пути (поджелудочная железа соединена с желчевыводящими протоками в месте впадения в двенадцатиперстную кишку) и блокирующие выход ферментов. Другие факторы: прием некоторых препаратов, повреждения железы (физические), эпидемический паротит и рак поджелудочной железы.
Другие факторы: прием некоторых препаратов, повреждения железы (физические), эпидемический паротит и рак поджелудочной железы.
Хронический панкреатит – это вялотекущие, периодически повторяющиеся обострения воспаления поджелудочной железы. При обострении появляются симптомы острого панкреатита, а в фазе ремиссии – в основном, пищеварительные расстройства.
При лечении панкреатита следует провести терапию болезней, которые могли стать причиной хронического воспаления. Важно отказаться от употребления алкоголя. Если в желчном пузыре есть камни, наш доктор направит вас на их удаление.
Врач назначает препараты, уменьшающие выделение желудочного сока, а также ферментные средства, не содержащие компоненты желчи. Рекомендуется поголодать первые несколько дней лечения. Разрешено употреблять негазированные щелочные минеральные воды, некрепкий чай.
Доброкачественные новообразования
Кисты располагаются непосредственно в поджелудочной железе или в окружающих тканях. Они часто вызывают боли и сдавливание протоков, поэтому должны быть удалены. В железе появляются и доброкачественные опухоли (фибромы, липомы, аденомы и т.д.), которые тоже удаляют хирургическим путем.
Рак поджелудочной железы
Рак обычно поражает клетки основного протока железы и распространяется на тело органа.
К факторам риска относят курение, хронический панкреатит и возраст старше 65 лет. Запущенный рак поджелудочной железы способен распространиться на органы брюшной полости, привести к летальному исходу.
Для лечения используются хирургические методы, химиотерапия, лучевая терапия и пожизненное введение инсулина и др.
Диагностика
Диагностику заболеваний поджелудочной железы проводят, чтобы выявить особенности патологического процесса. Наши доктора-гастроэнтерологи используют разные методы:
- УЗИ
- 13С-дыхательный тест
- секретин-панкреозиминовый тест
- определение эластазы в кале
- исследование показателей крови и др.

Профилактика заболеваний поджелудочной железы
Следует помнить, что на функционирование железы наиболее негативно влияет алкоголь, курение, нерегулярный прием пищи, жареная, острая и жирная пища. Всего этого следует избегать. Рацион питания должен быть здоровым. Принимать пищу нужно по четыре-пять раз в день, также важна умеренность в еде.
К заболеваниям поджелудочной железы следует серьезно относиться и обязательно всесторонне обследоваться, чтобы получить оптимальное лечение.
Наша клиника предлагает современные способы диагностики с консультацией опытных специалистов для лечения заболеваний поджелудочной железы. Не откладывайте на потом и запишитесь на прием к гастроэнтерологу прямо сейчас.
Поджелудочная железа, симптомы — Клиника Здоровье 365 г. Екатеринбург
Поджелудочная железа. Симптомы заболеваний поджелудочной железы схожи и, как правило, варьируют в зависимости от степени выраженности процесса и локализации в хвосте, теле, головке поджелудочной железы.
При заболеваниях поджелудочной железы основные симптомы могут включать в себя:
- боль в верхней части живота;
- боль в животе, которая иррадиирует (отдает) в спину, или опоясывает;
- боль в животе, которая усиливается после приема пищи;
- боль в животе, которая несколько стихает в согнутом положении;
- тошнота;
- рвота;
- болезненность при прикосновении к животу;
- нарушение переваривания пищи;
- потеря веса;
- зловонный стул с примесью жира (стеаторея).
Среди заболеваний поджелудочной железы выделяют:
- функциональные расстройства поджелудочной железы;
- аномалии поджелудочной железы;
- острый и хронический панкреатит;
- туберкулез поджелудочной железы;
- сифилис поджелудочной железы;
- сосудистые поражения поджелудочной железы;
- кисты поджелудочной железы;
- камни и кальцификаты поджелудочной железы;
- амилоидоз поджелудочной железы;
- опухоли поджелудочной железы.
Поджелудочная железа является эндокринным органом и располагается в проекции желудка в верхней части живота. Поджелудочная железа вырабатывает ферменты, которые участвуют в процессе пищеварения и гормоны (инсулин и глюкагон), которые участвуют в регулировании уровня сахара (глюкозы) крови.
Когда обращаться к врачу.
Посетите врача, если вас беспокоят стойкие боли в животе. Немедленно обратитесь за медицинской помощью, если боль в животе настолько серьезна, что вы не можете найти положение тела, в котором боль не беспокоит.
воспаление поджелудочной железы.: причины, жалобы, диагностика и методы лечения на сайте клиники «Альфа-Центр Здоровья»
Воспаление поджелудочной железы, характеризуется сильной опоясывающей болью, тошнотой, рвотой, которая не приносит облегчения. Возможна механическая желтуха.
Поджелудочная железа имеет два главные функции — эндокринную (в ней, в частности, образуется инсулин) и экзокринную (в ней образуются ряд ферментов, необходимых для пищеварения). Самая частая причина недостаточности экзокринной функции поджелудочной железы у взрослых — алкоголизм, а у детей — муковисцидоз (тяжелое наследственное заболевание, сопровождающееся также тяжелыми легочными инфекциями). Муковисцидоз следует подозревать у всех больных младше 40 лет с необъяснимой недостаточностью экзокринной функции поджелудочной железы.
Жалобы
Хронический панкреатит проявляется постоянной или приступообразной болью в животе, нередко в сочетании с сахарным диабетом (что проявляется повышенным уровнем глюкозы в анализах крови).
При хроническом панкреатите обострения могут сменяться периодами улучшения, либо болезнь сопровождается постоянной болью и нарушениями всасывания пищи из кишечника.
При легком и умеренном повреждении поджелудочной железы поводом для обращения к врачу служит постоянная боль. Нередко на этой стадии заболевания отклонения лабораторных показателей выявляются только при специальных исследованиях (например, при пробе с секретином). При обширном повреждении поджелудочной железы появляются понос, стеаторея (выделение избыточного количества жира с каловыми массами) и похудание.
При обширном повреждении поджелудочной железы появляются понос, стеаторея (выделение избыточного количества жира с каловыми массами) и похудание.
В типичных случаях боль локализуется в середине живота («под ложечкой») и отдает в спину, но может быть более выраженной в правом или левом подреберье, в спине или иметь разлитой характер. Иногда боль локализуется за грудиной или в боку. Обычно она сильная, продолжительная, глубокая и не проходит после еды и приема антацидных средств. Часто она усиливается при употреблении алкоголя или после обильной еды, особенно жирной. Нередко боль настолько сильна, что приходится использовать наркотические анальгетики. Тошнота, рвота и метеоризм (обильное отхождение газов) отмечаются реже; обычно они обусловлены реакцией на боль или применением лекарственных препаратов (особенно наркотических анальгетиков), угнетающих деятельность желудка и кишечника.
Диагностика
При длительной боли в животе всем больным необходимы ультразвуковое исследование (УЗИ) или компьютерная томография (КТ) для исключения ложной кисты поджелудочной железы. Часто при хроническом панкреатите обнаруживают изменения протоков; взаимосвязи между силой боли и наличием сужений протоков и их расширений не выявлено, однако иногда после установки стента (металлической конструкции, не дающей протоку спадаться) боль уменьшается.
Надежный метод диагностики нарушений пищеварения — определение в кале капель нейтрального жира и кристаллов жирных кислот, а также непереваренных мышечных волокон. Большое число мышечных волокон (более пяти) в мазке кала говорит о нарушении переваривания белков.
При рентгенографии живота можно выявить кальцификаты поджелудочной железы, подтверждающие хронический панкреатит. При УЗИ можно обнаружить кальцификаты (даже те, которые еще не видны на рентгенограммах), увеличение размеров поджелудочной железы и неровность ее контуров. Для диагностики хронического панкреатита используют также КТ живота; при хроническом панкреатите помимо кальцификатов в поджелудочной железе обнаруживают расширение протока поджелудочной железы и желчных протоков, неравномерное увеличение железы, скопление жидкости, изменения в окружающих тканях. Эндоскопическая ретроградная холангиопанкреатография при хроническом панкреатите выявляет расширение протоков, а также участки их стеноза.
Эндоскопическая ретроградная холангиопанкреатография при хроническом панкреатите выявляет расширение протоков, а также участки их стеноза.
Лечение
Отказ от алкоголя уменьшает боль примерно у 50% больных. Также применяют ферментные препараты, например панкреатин. Ферментные препараты лучше всего помогают женщинам с неалкогольным хроническим панкреатитом. У мужчин эффективность такого лечения составляет 20—25%, у мужчин, злоупотребляющих алкоголем, — 12—15%, а при тяжелом панкреатите у больных обоего пола — 25%. Во всех случаях при постоянной боли необходимо исключить ложную кисту, поскольку дренирование кисты часто приводит к улучшению. У всех больных хроническим панкреатитом с постоянной болью довольно высок риск наркотической зависимости, поэтому следует применять только ненаркотические анальгетики. Необходимо предостеречь больных, злоупотреблявших алкоголем, от употребления даже малых доз алкоголя на фоне приема парацетамола в дозе 3 г в сутки и более.
Панкреатит поджелудочной железы: симптомы, диагностика, обострение, лечение, осложнения, диета. Питание при хроническом панкреатите
Панкреатит – это воспаление поджелудочной железы, когда выделяемые органом ферменты начинают накапливаться в нем и производят разрушающее действие. Кроме того, ферменты и токсины могут проникнуть в кровоток и навредить другим внутренним органам.
Причины приступа панкреатита
Панкреатит диагностируют у больных желчекаменной болезнью, а также у тех, кто не отказывает себе в чрезмерном употреблении алкоголя и обильных приемах пищи. Регулярный прием алкоголя через 5-7 лет неминуемо приводит к развитию панкреатита. Спровоцировать панкреатит могут и такие факторы, как:
- отравление,
- травма,
- вирусные заболевания,
- операции,
- бесконтрольный прием витаминов группы А,
- аутоиммунные заболевания,
- наследственность.
Как проявляется панкреатит?
Больной с диагнозом панкреатит часто испытывает распространенные симптомы:
- снижение массы тела,
- тошнота, рвота,
- вздутие живота и избыточное газообразование,
- жидкий бесцветный стул,
- зуд кожных покровов,
- изнуряющие боли в животе, усиливающиеся при приеме пищи,
- слабость и раздражительность,
- нарушение сна.

Как обнаружить заболевание?
При продолжительных болях в животе пациенту необходимо обратиться к врачу и пройти ультразвуковое исследование. Для диагностики панкреатита специалист назначит анализы крови, мочи и кала. Диагноз хронический панкреатит ставится также после рентгенологического обследования или КТ.
Виды панкреатита
Различают несколько видов заболевания:
- Острый панкреатит, вызываемый токсическим воздействием алкоголя, других продуктов или лекарственных средств;
- Хронический панкреатит, медленно текущее воспаление поджелудочной железы с постепенным нарушением функциональных параметров органа;
- Реактивный панкреатит, возникающий на фоне обострения заболеваний других органов желудочно-кишечного тракта.
Лечение панкреатита
Главной задачей при лечении панкреатита считается снятие болевых ощущений, налаживание пищеварения и остановка разрушительного процесса. Лечить панкреатит поджелудочной железы необходимо под наблюдением опытного специалиста. Больному назначают обезболивающие средства и спазмалитики, а также ферментные препараты для компенсации ферментной недостаточности.
Что будет, если панкреатит не лечить?
Болезни органов ЖКТ отражаются на работе всего организма. От их правильной работы зависит, насколько хорошо будут получать полезные вещества все органы и ткани. Хронический панкреатит способен спровоцировать сахарный диабет, абсцессы, холецистит, появление кистозных образований, проблемы с органами дыхания, сепсис вплоть до летального исхода.
Диета при панкреатите
Как и любое заболевание органов ЖКТ, панкреатит требует соблюдения определенного меню и особого подхода к приему пищи. В первые дни острого течения заболевания рекомендуется полностью воздержаться от пищи и пить только минеральную воду, способную снизить уровень кислотности. Затем, когда болевой синдром угасает, в рацион допускается вводить каши, нежирное мясо, отварную рыбу. В период лечения категорически запрещено употреблять сырые овощи и фрукты, молочные продукты. Больному рекомендуется полностью отказаться от употребления алкоголя и жирной пищи, острых и соленых продуктов.
В период лечения категорически запрещено употреблять сырые овощи и фрукты, молочные продукты. Больному рекомендуется полностью отказаться от употребления алкоголя и жирной пищи, острых и соленых продуктов.
Для полноценного и качественного лечения панкреатита исключите все факторы, провоцирующие болезнь, принимайте ферментные препараты и соблюдайте диету, приготовьтесь к длительному лечению и не забрасывайте прием назначенных врачом средств, иначе рецидива не избежать.
Проконсультироваться о диагностике и лечении панкреатита и записаться к специалисту вы можете, позвонив в нашу клинику или записавшись через форму на сайте.
УЗНАТЬ ЦЕНЫ
классификация и методы лечения поджелудочной у мужчин и женщин
Поджелудочная железа — один из важных органов пищеварительной системы, и он же — один из наиболее уязвимых. Заболевания поджелудочной железы распространены широко, и каждому необходимо знать, что может их вызвать, каковы их признаки и какие меры следует принять в первую очередь, если вы подозреваете какие-то неполадки.
Поджелудочная железа — основа пищеварительной системы
Поджелудочная железа — это небольшой орган вытянутой формы, который располагается за желудком. Его вес — всего 50–70 граммов. Но несмотря на малые размеры, поджелудочная железа несет на себе огромную нагрузку. Ее основная функция — выработка панкреатического сока, который состоит из солей, воды и пищеварительных ферментов.
Ферменты — это химические соединения, которые расщепляют белки, жиры, углеводы, лактозу и другие вещества, поступающие в организм с пищей. Без ферментов переваривание и усваивание пищи было бы невозможным. Помимо ферментов, поджелудочная железа вырабатывает и гормоны, регулирующие обмен веществ, — в частности, инсулин. Поэтому любые заболевания поджелудочной железы приводят к проблемам с пищеварением и нарушениям метаболизма.
Классификация заболеваний поджелудочной железы
Чаще всего врачи диагностируют такие заболевания поджелудочной железы, как:
- острый и хронический панкреатит;
- панкреонекроз;
- муковисцидоз;
- кисты и опухоли, как доброкачественные, так и злокачественные.

Панкреатит, или воспаление поджелудочной железы, обычно начинается с острой формы, но нередко перетекает в хроническую. К панкреатиту приводят инфекционные заболевания, патологии желчевыводящих путей, а также неумеренное потребление алкоголя, жирной, жареной и острой пищи. При панкреатите ферменты, которые вырабатывает железа, не выходят через протоки и застаиваются в тканях поджелудочной, разрушая ее. При этом из-за застоя панкреатического сока пищеварительная система недополучает ферменты, необходимые для полноценного переваривания пищи. Острый панкреатит сопровождается очень сильной опоясывающей болью, которая может даже привести к болевому шоку, тошноте и рвоте, нарушениям пищеварения и снижению тонуса сосудов. При хроническом панкреатите ткани поджелудочной железы перерождаются, превращаясь в нефункциональную рубцовую ткань. Развивается ферментная недостаточность, а нехватка гормонов, регулирующих метаболизм, может привести к серьезным обменным нарушениям — например, к диабету. Хронический панкреатит часто является причиной потери массы тела, постоянных нарушений пищеварения: отрыжки, метеоризма, диареи, а также регулярных болей в верхней части живота.
На заметку
Средний возраст возникновения панкреатита постоянно снижается — сегодня он составляет 39 лет. Однако этим заболеванием страдают даже дети. Каждый год в России диагноз «острый панкреатит» слышит более 50 000 человек, причем как минимум в 15% случаев эта болезнь протекает с тяжелыми осложнениями.
Панкреонекроз — тяжелое заболевание поджелудочной железы, при котором ее клетки гибнут. Как и панкреатит, эта болезнь может быть вызвана злоупотреблением алкоголем и нездоровой пищей, а также связана с патологией желчных протоков. Зачастую панкреонекроз является следствием панкреатита. Это крайне опасная болезнь, которая сопровождается острой болью, сильной рвотой и интоксикацией с высокой температурой. Токсины от распада клеток отравляют организм, причем первыми страдают сердце, печень, почки и мозг. Панкреонекроз смертельно опасен и требует скорейшей госпитализации, а прогноз зависит от того, насколько далеко зашел процесс отмирания клеток и какая часть железы поражена некрозом.
Токсины от распада клеток отравляют организм, причем первыми страдают сердце, печень, почки и мозг. Панкреонекроз смертельно опасен и требует скорейшей госпитализации, а прогноз зависит от того, насколько далеко зашел процесс отмирания клеток и какая часть железы поражена некрозом.
Муковисцидоз — врожденное генетическое заболевание, одно из самых распространенных заболеваний данного типа в Европе. К счастью, хотя многие люди являются носителями поврежденного гена, сама болезнь встречается не так уж часто. Каждый год в России рождается примерно 150 детей с муковисцидозом. При этом заболевании секрет поджелудочной железы очень густой, он блокирует протоки, и панкреатический сок не попадает в кишечник. Из-за нехватки ферментов нарушается пищеварение, организм не получает достаточно питательных веществ. Дети с муковисцидозом развиваются медленнее, плохо набирают вес. Муковисцидоз нельзя вылечить полностью, но сегодня его рассматривают как хроническое заболевание, которое требует пожизненной поддерживающей терапии.
Кисты — это капсулы в ткани железы, наполненные жидкостью, которые образуются из-за воспалительных заболеваний или травм. Они нарушают работу поджелудочной и вызывают тошноту, несварение, диарею, интоксикацию, частые приступообразные боли в области пупка, солнечного сплетения или в области под ребрами. Кроме того, всегда есть риск разрыва кисты, который может привести к перитониту.
Новообразования в поджелудочной железе нечасто возникают у лиц моложе 40 лет, хотя из любого правила есть исключения. Причины их появления точно неизвестны, однако злоупотребление спиртным, ожирение и воспалительные заболевания поджелудочной определенно являются факторами риска. Симптомы обычно проявляются на поздних стадиях и включают в себя желтуху, потерю веса, слабость, боли в области живота и спины.
Практически все заболевания поджелудочной железы сопровождаются ферментной недостаточностью. Она проявляется изменением аппетита, похудением, метеоризмом, анемией, стеатореей (выделением жира вместе с калом), диареей и полигиповитаминозом — нехваткой множества витаминов одновременно. При дефиците ферментов нарушается пищеварение и всасывание полезных веществ.
Своевременная диагностика — залог успешного лечения
Заболевания поджелудочной железы находятся в ведении врача-гастроэнтеролога. Именно к нему следует обратиться, если какие-то симптомы из перечисленных выше показались вам знакомыми. Для того чтобы выяснить, в чем проблема, вам назначат всестороннее обследование:
- лабораторные исследования. Они дают возможность узнать, насколько хорошо железа выполняет свои функции. Для этого придется сдать общий и биохимический анализ крови, анализ мочи, кровь на сахар и амилазу, анализ кала на панкреатические ферменты и продукты гидролиза;
- УЗИ. Ультразвуковое исследование поджелудочной железы покажет размеры и форму этого органа, наличие полостей и кист, диаметр протока. УЗИ — один из основных методов диагностики, он весьма информативен и позволяет определить не только наличие панкреатита, но и то, насколько далеко зашла болезнь;
- КТ. Компьютерная томография — еще более современный тест. Этот метод часто используют для оценки состояния протоков — для этого проводят КТ с контрастом.
Какие группы препаратов назначают при заболеваниях поджелудочной железы?
Любые заболевания поджелудочной железы необходимо лечить строго в соответствии с рекомендациями врача и под его наблюдением. Кроме лечебной диеты или голодания, доктор назначит целый комплекс препаратов для лечения основной болезни и купирования ее симптомов. Как правило, при заболеваниях поджелудочной прописывают:
- обезболивающие. Обычно используют спазмолитики, нередко в сочетании с антигистаминными препаратами;
- ферментные препараты. Для восстановления функции пищеварения прописывают препараты, которые содержат ферменты. Они помогут работе поджелудочной железы и уменьшат диспепсические проявления болезни: тошноту, диарею и другие симптомы.
Ферменты назначают при хроническом панкреатите;
- антисекреторные вещества. Они назначаются вместе с ферментными препаратами, выпускаемыми в таблетках, в рамках заместительной терапии и усиливают их эффективность. К таким средствам относятся Н2-блокаторы гистаминовых рецепторов. Такие средства обычно не назначают при приеме ферментов в капсулах с кислотоустойчивой оболочкой.
Умеренность в пище, отказ от алкоголя и вредной еды — очень простые и доступные любому человеку меры, которые помогут сохранить здоровье поджелудочной и избежать всех описанных выше проблем. Кроме того, желательно регулярно проходить обследование у гастроэнтеролога.
Заболевания поджелудочной железы: признаки, симптомы и причины
Боль в поджелудочной железе возникает при различных состояниях, поражающих этот орган. Панкреатит и рак поджелудочной железы являются двумя основными причинами боли в поджелудочной железе. Однако не все случаи боли ограничиваются проблемами поджелудочной железы. Например, острый панкреатит (воспаление поджелудочной железы), способен также затрагивать окружающие ткани, такие как желудок, двенадцатиперстная кишка и желчные протоки. Боль, возникающая в этих окружающих структурах, часто способствует возникновению боли в поджелудочной железе.
Поджелудочная железа является ключевым секреторным органом как пищеварительной, так и эндокринной систем. Сок поджелудочной железы содержит смесь различных ферментов, которые помогают пищеварению и всасыванию липидов, белков и углеводов, присутствующих в пище. Ключевые гормоны, вырабатываемые поджелудочной железой: инсулин, глюкагон, полипептид поджелудочной железы и соматостатин. Эти гормоны играют важную роль в регуляции уровня глюкозы в крови и клеточного метаболизма.
Расположение боли в поджелудочной железе
Поджелудочная железа расположена позади желудка в верхней средней и верхней левой областях брюшной полости.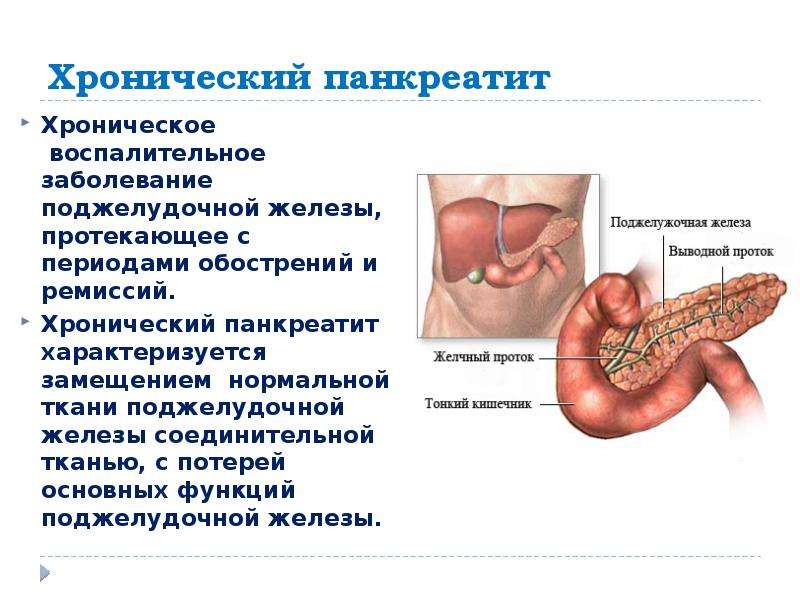 Эти брюшные квадранты также называют эпигастриум (верхний средний квадрант) и левое подреберье (верхний левый квадрант). В этом брюшном пространстве С-образная петля двенадцатиперстной кишки обвивается вокруг поджелудочной железы.
Эти брюшные квадранты также называют эпигастриум (верхний средний квадрант) и левое подреберье (верхний левый квадрант). В этом брюшном пространстве С-образная петля двенадцатиперстной кишки обвивается вокруг поджелудочной железы.
Поджелудочная железа находится в забрюшинном пространстве на уровне поясничных позвонков L1 и L2, где она пересекает транспилорическую плоскость (также известную как плоскость Аддисона). Из-за этого ее забрюшинного расположения боль в поджелудочной железе исходит из глубины верхней части брюшной полости. Боль в поджелудочной железе может также распространяться на левое плечо и область спины.
Боль от соседних органов
Поскольку поджелудочная железа окружена другими органами брюшной полости, боль в поджелудочной железе часто принимают за боль, исходящую от таких органов, как желудок, двенадцатиперстная кишка, почки, селезенка, печень и толстая кишка. Иногда боль в поджелудочной железе можно даже спутать с болью в груди. Следовательно, важно отличать боль в поджелудочной железе от болей, возникающих в других окружающих органах.
Некоторые из распространенных видов боли в животе, которые могут быть перепутаны с болью поджелудочной железы:
Боль из-за гастрита
Гастрит — воспаление желудка, которое вызывает жгучую или грызущую боль в верхнем левом квадранте живота. Боль из-за гастрита обычно усиливается с голодом и в процессе еды. Подобная боль вызвана язвенной болезнью желудка и двенадцатиперстной кишки.
Боль в брюшной стенке
В отличие от глубокой боли в поджелудочной железе, боль в брюшной стенке ощущается более поверхностно. Однако болезненность в эпигастральной области также может присутствовать на ранней стадии острой боли в поджелудочной железе.
Боль из-за камней в желчном пузыре
Боль, вызванная желчными камнями, обычно носит эпизодический характер. Приступ желчнокаменной боли может длиться до двух часов. Боль продолжительностью более двух часов часто указывает на воспаление желчного пузыря (холецистит) или инфекцию желчных протоков (холангит). Боль из-за камней в желчном пузыре усиливается при употреблении жирной пищи. Боль из-за проблем с поджелудочной железой, кстати тоже усугубляется из-за жирной диеты.
Боль продолжительностью более двух часов часто указывает на воспаление желчного пузыря (холецистит) или инфекцию желчных протоков (холангит). Боль из-за камней в желчном пузыре усиливается при употреблении жирной пищи. Боль из-за проблем с поджелудочной железой, кстати тоже усугубляется из-за жирной диеты.
Боль, вызванная инфарктом миокарда
Инфаркт миокарда является техническим термином для обозначения сердечного приступа. Боль, вызванная инфарктом миокарда, может распространяться на эпигастральную область. Поскольку в этой области также возникает боль в поджелудочной железе, часто используется электрокардиограмма (обычно сокращенно называемая ЭКГ), чтобы отличить панкреатит от сердечного приступа.
Боль, вызванная перфорацией брюшного органа
Боль, вызванная перфорацией брюшного органа, аналогична боли в поджелудочной железе. Перфорация брюшного органа приводит к выходу содержимого органа и воздуха в брюшную полость (состояние, называемое пневмоперитонеумом). Однако, в отличие от боли в поджелудочной железе, боль из-за перфорированного органа брюшной полости сопровождается вздутием живота и признаками перитонита.
Почему болит поджелудочная железа?
Точный характер боли в поджелудочной железе зависит от причины. Боль бывает постоянной или периодической. Ее интенсивность варьируется от легкого дискомфорта до мучительной боли в верхней части живота, она обычно усиливается после еды. Ниже приведены некоторые признаки и симптомы боли в поджелудочной железе, появляющиеся по разным причинам:
Боль из-за острого панкреатита
Острое воспаление поджелудочной железы является одной из наиболее распространенных причин боли в поджелудочной железе. Боль, вызванная острым панкреатитом, имеет внезапное начало и длится более 24 часов. Сама боль нередко сильная и постоянная. Основное расположение боли — в эпигастрии и левом подреберье. Тем не менее, она может также распространяться в области спины и левого плеча.
Тем не менее, она может также распространяться в области спины и левого плеча.
Чрезмерное употребление алкоголя — частая причина острого панкреатита. Помимо боли, острый панкреатит зачастую характеризуется тошнотой, рвотой, учащенным сердцебиением (тахикардией), желтухой. Чрезмерная боль также приводит к потливости, головокружению и обморокам. Исходя из этих характеристик, можно ошибочно принять симптомы за сердечный приступ.
Боль при остром панкреатите обычно усиливается в положении лежа или при стоянии прямо. Свернувшись калачиком или наклонившись вперед, вы облегчаете боль.
Боль из-за хронического панкреатита
Хронический панкреатит характеризуется болью, которая обычно носит рецидивирующий характер. На более поздних стадиях боль часто становится постоянной. Тем не менее, некоторые пациенты с хроническим панкреатитом вообще не проявляют никаких болевых симптомов. Помимо боли, люди, страдающие хроническим панкреатитом, имеют жирный стул (стеаторея), желтуху, диарею, дефицит питательных веществ и непреднамеренную потерю веса.
Боль из-за рака поджелудочной железы
Признаки и симптомы рака поджелудочной железы похожи на симптомы панкреатита. Головка поджелудочной железы является наиболее поражаемой частью при раке поджелудочной железы. Окружающие органы также затрагиваются. Некоторые из общих признаков и симптомов рака поджелудочной железы: боль, непреднамеренная потеря веса, механическая желтуха, отсутствие аппетита и истощение организма (кахексия).
Панкреатит — Диагностика и лечение
Диагностика
Тесты и процедуры, используемые для диагностики панкреатита, включают:
- Анализы крови на повышенный уровень ферментов поджелудочной железы
- Тесты стула при хроническом панкреатите для измерения уровня жира, которые могут указывать на то, что ваша пищеварительная система недостаточно усваивает питательные вещества
- Компьютерная томография (КТ) для поиска камней в желчном пузыре и оценки степени воспаления поджелудочной железы
- УЗИ брюшной полости для поиска камней в желчном пузыре и воспаления поджелудочной железы
- Эндоскопическое ультразвуковое исследование для выявления воспаления и закупорки протока поджелудочной железы или желчного протока
- Магнитно-резонансная томография (МРТ) для поиска аномалий желчного пузыря, поджелудочной железы и протоков
Ваш врач может порекомендовать другие тесты, в зависимости от вашей конкретной ситуации.
Дополнительная информация
Показать дополнительную связанную информацию
Лечение
Первичное лечение в больнице может включать:
-
Пост. В больнице вы перестанете есть на пару дней, чтобы поджелудочная железа могла выздороветь.
После того, как воспаление поджелудочной железы куплено, вы можете начать пить прозрачные жидкости и есть мягкую пищу. Со временем вы сможете вернуться к своей обычной диете.
Если панкреатит не проходит и вы все еще испытываете боль во время еды, ваш врач может порекомендовать вам зонд для кормления, чтобы облегчить вам питание.
- Обезболивающие. Панкреатит может вызывать сильную боль. Ваша медицинская бригада даст вам лекарства, которые помогут справиться с болью.
- Внутривенные (IV) жидкости. Поскольку ваше тело тратит энергию и жидкости на восстановление поджелудочной железы, вы можете обезвоживаться. По этой причине во время пребывания в больнице вы будете получать дополнительную жидкость через вену на руке.
Как только панкреатит будет взят под контроль, ваша медицинская бригада сможет вылечить основную причину панкреатита. В зависимости от причины панкреатита лечение может включать:
-
Процедуры по удалению закупорки желчных протоков. Панкреатит, вызванный сужением или закупоркой желчного протока, может потребовать процедур по открытию или расширению желчного протока.
- Хирургия желчного пузыря. Если панкреатит вызван камнями в желчном пузыре, врач может порекомендовать операцию по удалению желчного пузыря (холецистэктомия).
- Хирургия поджелудочной железы. Может потребоваться хирургическое вмешательство для слива жидкости из поджелудочной железы или удаления пораженной ткани.
- Лечение алкогольной зависимости. Употребление нескольких напитков в день в течение многих лет может вызвать панкреатит. Если это причина вашего панкреатита, ваш врач может порекомендовать вам пройти программу лечения алкогольной зависимости. Продолжение питья может обострить панкреатит и привести к серьезным осложнениям.
В процедуре, называемой эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ), используется длинная трубка с камерой на конце для исследования поджелудочной железы и желчных протоков.Трубка проходит по горлу, и камера отправляет изображения вашей пищеварительной системы на монитор.
ERCP может помочь в диагностике проблем в желчном протоке и протоке поджелудочной железы, а также в ремонте. У некоторых людей, особенно пожилых, ЭРХПГ также может привести к острому панкреатиту.
Дополнительные методы лечения хронического панкреатита
В зависимости от вашей ситуации при хроническом панкреатите могут потребоваться дополнительные методы лечения, в том числе:
-
Обезболивание. Хронический панкреатит может вызывать постоянные боли в животе. Ваш врач может порекомендовать лекарства для снятия боли и направить вас к специалисту по боли.
Сильную боль можно облегчить с помощью таких методов, как эндоскопическое ультразвуковое исследование или хирургическое вмешательство, чтобы заблокировать нервы, которые посылают болевые сигналы от поджелудочной железы в мозг.
- Ферменты для улучшения пищеварения. Добавки ферментов поджелудочной железы могут помочь вашему организму расщеплять и перерабатывать питательные вещества из продуктов, которые вы едите.Ферменты поджелудочной железы принимаются с каждым приемом пищи.
- Изменения в диете. Ваш врач может направить вас к диетологу, который поможет вам составить план питания с низким содержанием жиров и высоким содержанием питательных веществ.
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
После выписки из больницы вы можете предпринять шаги для продолжения выздоровления от панкреатита, например:
- Прекратите употреблять алкоголь. Если вы не можете самостоятельно отказаться от употребления алкоголя, обратитесь за помощью к врачу. Ваш врач может направить вас в местные программы, чтобы помочь вам бросить пить.
- Бросьте курить. Если вы курите, бросьте. Если вы не курите, не начинайте. Если вы не можете бросить курить самостоятельно, обратитесь за помощью к врачу. Лекарства и консультации могут помочь вам бросить курить.
- Выберите диету с низким содержанием жиров. Выберите диету, которая ограничивает потребление жиров и делает упор на свежие фрукты и овощи, цельнозерновые продукты и нежирный белок.
- Пейте больше жидкости. Панкреатит может вызвать обезвоживание, поэтому пейте больше жидкости в течение дня. Может оказаться полезным иметь при себе бутылку с водой или стакан воды.
Альтернативная медицина
Альтернативные методы лечения не могут лечить панкреатит, но некоторые альтернативные методы лечения могут помочь вам справиться с болью, связанной с панкреатитом.
Люди с хроническим панкреатитом могут испытывать постоянную боль, которую нелегко контролировать с помощью лекарств.Использование дополнительных и альтернативных методов лечения вместе с лекарствами, прописанными вашим врачом, может помочь вам лучше контролировать свою боль.
Примеры альтернативных методов лечения, которые могут помочь вам справиться с болью, включают:
- Медитация
- Расслабляющие упражнения
- Йога
- Иглоукалывание
Подготовка к приему
Начните с посещения семейного врача или терапевта, если у вас есть какие-либо признаки или симптомы, которые вас беспокоят. Если ваш врач подозревает, что у вас панкреатит, вас могут направить к врачу, специализирующемуся на пищеварительной системе (гастроэнтерологу).
Если ваш врач подозревает, что у вас панкреатит, вас могут направить к врачу, специализирующемуся на пищеварительной системе (гастроэнтерологу).
Поскольку встречи могут быть короткими и часто есть что обсудить, хорошо подготовиться. Вот некоторая информация, которая поможет вам подготовиться и узнать, чего ожидать от врача.
Что вы можете сделать
- Имейте в виду любые ограничения, накладываемые предварительной записью. Во время записи на прием обязательно спросите, есть ли что-нибудь, что вам нужно сделать заранее, например, ограничить свой рацион.
- Запишите все симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Запишите ключевую личную информацию, включая любые серьезные стрессы или недавние изменения в жизни.
- Составьте список всех лекарств, , а также любых витаминов и добавок, которые вы принимаете.
- Возьмите с собой члена семьи или друга. Иногда бывает трудно усвоить всю информацию, предоставленную во время встречи. Кто-то из ваших сопровождающих может вспомнить что-то, что вы пропустили или забыли.
- Запишите вопросы, которые задайте своему врачу.
При панкреатите некоторые основные вопросы, которые следует задать своему врачу, включают:
- Что, вероятно, вызывает мои симптомы или состояние?
- Каковы другие возможные причины моих симптомов или состояния?
- Какие тесты мне нужны?
- Является ли мое состояние временным или хроническим?
- Как лучше всего действовать?
- Какие альтернативы основному подходу вы предлагаете?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять панкреатитом наряду с этими состояниями?
- Есть ли какие-то ограничения, которым я должен следовать?
- Стоит ли обратиться к специалисту? Сколько это будет стоить и покроет ли моя страховка?
- Есть ли альтернатива лекарству, которое вы прописываете?
- Есть ли какие-нибудь брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
- От чего будет зависеть, стоит ли мне планировать повторный визит?
В дополнение к вопросам, которые вы готовы задать своему врачу, не стесняйтесь задавать и другие вопросы.
Чего ожидать от врача
Ваш врач, вероятно, задаст вам ряд вопросов. Если вы будете готовы ответить на них, у вас будет больше времени, чтобы осветить вопросы, которые вы хотите затронуть. Ваш врач может спросить:
- Когда у вас впервые появились симптомы?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
- Были ли у вас эти симптомы раньше?
- Был ли у вас ранее диагностирован панкреатит?
- Вы употребляете алкоголь? Если да, то сколько и как часто вы пьете?
- Вы начали принимать какие-либо новые лекарства до того, как у вас появились симптомы?
- Есть ли в семейном анамнезе какое-либо заболевание поджелудочной железы?
Панкреатит — лечение в клинике Мэйо
Лечение панкреатита в клинике Мэйо
- Ваша группа по уходу в клинике Мэйо. В клинике Мэйо многопрофильная группа экспертов, в которую входят специалисты по заболеваниям пищеварительной системы (гастроэнтерологи), радиологи, хирурги и другие специалисты, работают вместе, чтобы лечить людей с панкреатитом. Это означает, что вы не получаете только одно мнение — вы извлекаете выгоду из знаний и опыта каждого специалиста.
- Расширенная диагностика и лечение. Ваша медицинская бригада имеет доступ практически ко всем инструментам для диагностики и лечения панкреатита, включая расширенную КТ и МРТ, эндоскопическое ультразвуковое исследование, эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ), стенты для дренирования жидкости, а также открытую и минимально инвазивную хирургию поджелудочной железы.
- Эффективная система. В эффективной системе клиники Майо врачи обычно могут диагностировать ваше состояние и разработать план лечения в течение нескольких дней, а не недель.
Тесное сотрудничество позволяет команде быстро получать результаты ваших тестов и координировать планирование ваших встреч.
Экспертиза и рейтинг
- Специализированная помощь. Mayo Clinic имеет специализированные клиники поджелудочной железы в Аризоне, Флориде и Миннесоте, которые предлагают услуги специалистов, специализирующихся на диагностике и лечении заболеваний поджелудочной железы, включая панкреатит.Врачи клиники Мэйо обладают знаниями и опытом в лечении панкреатита. Ежегодно врачи клиники Мэйо лечат более 2500 человек с панкреатитом.
- Передовые исследования. Исследователи из Mayo Clinic тщательно изучили заболевания поджелудочной железы, чтобы улучшить диагностику и варианты лечения, и опубликовали многочисленные статьи на эту тему в медицинских журналах.
Клиника Мэйо в Рочестере, штат Миннесота, занимает первое место по расстройствам пищеварения в рейтинге лучших больниц U.S. News & World Report.Клиника Mayo в Фениксе / Скоттсдейле, штат Аризона, и клиника Mayo в Джексонвилле, штат Флорида, вошли в число лучших больниц для лечения расстройств пищеварения по версии U.S. News & World Report. Клиника Мэйо также входит в число лучших детских больниц при расстройствах пищеварения.
Расположение, поездки и проживание
Mayo Clinic имеет крупные кампусы в Фениксе и Скоттсдейле, штат Аризона; Джексонвилл, Флорида; и Рочестер, Миннесота. Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Для получения дополнительной информации о посещении клиники Мэйо выберите свое местоположение ниже:
Расходы и страхование
Mayo Clinic работает с сотнями страховых компаний и является поставщиком услуг внутри сети для миллионов людей.
В большинстве случаев клиника Мэйо не требует направления к врачу. Некоторые страховщики требуют направления или могут иметь дополнительные требования для определенного медицинского обслуживания. Приоритет всех посещений определяется медицинской потребностью.
Узнайте больше о приемах в клинику Мэйо.
Пожалуйста, свяжитесь со своей страховой компанией, чтобы подтвердить медицинское страхование и получить необходимое разрешение до вашего визита. Часто номер службы поддержки вашего страховщика напечатан на обратной стороне вашей страховой карты.
Дополнительная информация о выставлении счетов и страховании:
Клиника Майо в Аризоне, Флориде и Миннесоте
Система здравоохранения клиники Мэйо
7 симптомов и признаков рака поджелудочной железы, о которых вы должны знать — Сеть действий по борьбе с раком поджелудочной железы
Рак поджелудочной железы иногда называют «тихой» болезнью, потому что симптомы редко заметны на ранних стадиях.Если симптомы присутствуют, они часто расплывчаты, и их легко игнорировать.
Ниже приводится список из семи распространенных симптомов. Хотя они могут быть вызваны другими заболеваниями, Сеть действий по борьбе с раком поджелудочной железы рекомендует всем, у кого есть один или несколько из этих симптомов, поговорить с врачом.
1) У вас болит спина или живот
Боль в животе или в средней части спины может быть вызвана опухолью. В зависимости от своего местоположения опухоль может давить на нервы или органы около поджелудочной железы или блокировать пищеварительный тракт.
2) Ты раздулся
Рак поджелудочной железы может вызвать проблемы с пищеварением, которые могут вызвать газы и вздутие живота. Рак поджелудочной железы также может вызывать асцит — скопление лишней жидкости в брюшной полости. Это заставляет живот набухать и растягиваться.
Рак поджелудочной железы также может вызывать асцит — скопление лишней жидкости в брюшной полости. Это заставляет живот набухать и растягиваться.
3) У вас проблемы с перевариванием пищи
У людей с раком поджелудочной железы часто наблюдаются потеря аппетита, несварение желудка и тошнота. Эти симптомы часто возникают, когда болезнь влияет на способность человека переваривать пищу и усваивать питательные вещества.Они также могут возникать, когда опухоль блокирует или замедляет обычные процессы пищеварения.
4) Вы худеете и не знаете, почему
Потеря веса может быть вызвана неполноценным пищеварением из-за рака или самим раком. Потеря веса, вызванная раком, — это проблема, которая влияет на то, как организм использует калории и белок. Это может заставить организм сжигать больше калорий, чем обычно, разрушать мышцы и снижать аппетит.
5) Ваша кожа и глаза выглядят желтыми
Желтуха — это пожелтение кожи и глаз, вызванное накоплением билирубина, компонента желчи.Это накопление может произойти, если опухоль блокирует поступление желчи из желчного пузыря в тонкий кишечник.
Люди с желтухой могут также иметь зуд кожи, темную мочу и светлый или глиняный стул.
6) Ваши стулья меняются
Многие пациенты с раком поджелудочной железы страдают диареей, запором или и тем, и другим. Диарея, состоящая из жидкого, водянистого, маслянистого стула или стула с неприятным запахом, может быть вызвана недостаточным количеством ферментов поджелудочной железы в кишечнике. Запор — тоже частая проблема.Если пищеварительная система работает слишком медленно, стул может стать сухим, твердым и затрудненным.
7) Вам недавно поставили диагноз диабет, или ваш хорошо контролируемый диабет меняется
Исследования показывают, что внезапное начало диабета 2 типа у людей в возрасте 50 лет и старше может быть ранним симптомом рака поджелудочной железы, особенно у тех, кто имеет низкий индекс массы тела, постоянно теряет вес или не имеет семейного анамнеза диабета. .
.
Внезапное изменение уровня сахара в крови у диабетиков, у которых ранее был хорошо контролируемый диабет, также может быть признаком рака поджелудочной железы.Узнайте больше о диабете и раке поджелудочной железы.
Просмотрите инфографику, чтобы подробнее узнать о симптомах и факторах риска рака поджелудочной железы.
Для получения дополнительной информации о симптомах рака поджелудочной железы, факторах риска или любой другой информации, связанной с заболеванием, свяжитесь с Центром пациентов.
Связанные темы:
Признаки и симптомы рака поджелудочной железы
Каковы симптомы рака поджелудочной железы?
Рак поджелудочной железы может вызывать только неопределенные необъяснимые симптомы.Боль (обычно в животе или спине), потеря веса, желтуха (пожелтение кожи и / или глаз) с зудом или без него, потеря аппетита, тошнота, изменение стула, панкреатит и недавно начавшийся диабет — это симптомы, которые могут указывать на рак поджелудочной железы. Если вы испытываете один или несколько из этих симптомов, мы настоятельно рекомендуем вам немедленно обратиться к врачу и сослаться на рак поджелудочной железы.
Каковы симптомы нейроэндокринных опухолей поджелудочной железы (НЭО поджелудочной железы или ПНЭО)?
Нейроэндокринные опухоли поджелудочной железы (НЭП) редки, на их долю приходится около 7 процентов всех опухолей поджелудочной железы.PNET могут вызвать чрезмерную выработку гормонов поджелудочной железой. Высокий уровень этих гормонов в крови приводит к таким симптомам, как потеря веса, тошнота, рвота, мышечная слабость и кожная сыпь. Узнайте больше о симптомах нейроэндокринных опухолей поджелудочной железы.
Вздутие живота (асцит)
Асцит — это аномальное скопление жидкости в брюшной полости. Эта лишняя жидкость вызывает опухание и вздутие живота. Узнайте больше об асците.
Боль (обычно в животе или спине)
Боль в верхней части живота или в средней части спины может быть вызвана опухолью, давящей на нервы или органы рядом с поджелудочной железой или вторгаясь в них. Боль также может возникнуть, если опухоль блокирует пищеварительный тракт. Узнайте больше о боли, связанной с раком поджелудочной железы.
Боль также может возникнуть, если опухоль блокирует пищеварительный тракт. Узнайте больше о боли, связанной с раком поджелудочной железы.
Проблемы с пищеварением
Плохой аппетит, несварение желудка и тошнота часто встречаются у людей с раком поджелудочной железы. Некоторые или все эти симптомы могут возникать, когда опухоль в поджелудочной железе давит на желудок или первую часть тонкой кишки. Если это произойдет, пища может остаться в желудке и вызвать некоторые проблемы с пищеварением, включая тошноту и рвоту. Пищеварительные симптомы также могут возникать из-за закупорки протока поджелудочной железы, через который протекают ферменты поджелудочной железы, или из-за изменений в продукции ферментов поджелудочной железы.
Желтуха
Желтуха — это пожелтение кожи и глаз, вызванное избытком билирубина (компонента желчи) в крови. Опухоль в головке поджелудочной железы может вызвать сужение желчного протока и заблокировать поток желчи из желчного пузыря в тонкий кишечник. Закупорка желчного протока вызывает накопление билирубина. Люди с желтухой могут также испытывать зуд кожи, аномально темную мочу и светлый или глиняный стул.
Изменения в табурете
Многие пациенты с раком поджелудочной железы испытывают диарею, запор или и то, и другое.Диарея, состоящая из жидкого, водянистого, маслянистого стула или стула с неприятным запахом, может быть вызвана недостаточным количеством ферментов поджелудочной железы в кишечнике. Это приводит к нарушению всасывания, поскольку непереваренная пища быстро проходит через пищеварительный тракт. Запор также является распространенной проблемой, особенно у пациентов, принимающих обезболивающие. Эти лекарства замедляют прохождение пищи через кишечник. Если пищеварительная система работает слишком медленно, стул может стать сухим, твердым и затрудненным.
Необъяснимая потеря веса
Потеря веса, вызванная раком (также известная как раковая кахексия), представляет собой сложную проблему, которая влияет на то, как организм использует калории и белок. Раковая кахексия может привести к тому, что организм сжигает больше калорий, чем обычно, разрушает мышцы и снижает аппетит. Человек также может заметить изменение аппетита или желания есть определенные продукты.
Сгустки крови
Рак вызывает изменения в крови, которые могут увеличить вероятность образования сгустков. Сгустки крови могут оставаться незамеченными и не вызывать никаких симптомов. Однако они часто связаны с отеком, болью и болезненностью в пораженной области.
Диабет
Диабет — это состояние, при котором организм не вырабатывает или не использует должным образом гормон поджелудочной железы, называемый инсулином.Инсулин помогает организму эффективно использовать глюкозу (сахар). Исследования показывают, что внезапное начало диабета 2 типа у людей в возрасте 50 лет и старше может быть ранним симптомом рака поджелудочной железы, особенно у тех, кто имеет низкий индекс массы тела (ИМТ), постоянно теряет вес или не имеет семейного анамнеза. диабета. Внезапное изменение уровня сахара в крови у диабетиков, у которых ранее был хорошо контролируемый диабет, также может быть признаком рака поджелудочной железы. Узнайте больше о диабете и раке поджелудочной железы.
Как мне облегчить эти симптомы?
Если вы испытываете какие-либо из этих симптомов, важно сообщить о них своему врачу. Те, у кого диагностирован рак поджелудочной железы, могут поговорить со своим врачом о поддерживающей (паллиативной) помощи, которая поможет облегчить некоторые из этих симптомов.
Мы здесь, чтобы помочь
Для получения дополнительной информации о симптомах рака поджелудочной железы, управлении симптомами и побочными эффектами или любой другой информации, связанной с заболеванием, свяжитесь с центральным партнером по работе с пациентами по телефону 877-272-6226 или Patientcentral @ pancan.орг. Сотрудники доступны с понедельника по пятницу с 7 до 17 часов. PT.
Связанные темы
Панкреатит — Бодрствующая гастроэнтерология
Панкреатит — это воспаление поджелудочной железы. Поджелудочная железа — это большая железа за желудком, расположенная рядом с двенадцатиперстной кишкой. Двенадцатиперстная кишка — это верхняя часть тонкой кишки. Поджелудочная железа выделяет пищеварительные ферменты в тонкий кишечник через трубку, называемую протоком поджелудочной железы. Эти ферменты помогают переваривать жиры, белки и углеводы из пищи.Поджелудочная железа также выделяет в кровоток гормоны инсулин и глюкагон. Эти гормоны помогают организму использовать глюкозу, полученную с пищей, для получения энергии.
Обычно пищеварительные ферменты не становятся активными, пока не достигнут тонкой кишки,
, где они начинают переваривать пищу. Но если эти ферменты становятся активными внутри поджелудочной железы, они начинают «переваривать» саму поджелудочную железу.
Острый панкреатит возникает внезапно, длится непродолжительное время и обычно проходит.Хронический панкреатит не проходит сам по себе и приводит к медленному разрушению поджелудочной железы. Любая форма может вызвать серьезные осложнения. В тяжелых случаях может возникнуть кровотечение, повреждение тканей и инфекция. Также могут развиваться псевдокисты — скопления жидкости и остатков тканей. Ферменты и токсины могут попасть в кровоток, повреждая сердце, легкие и почки или другие органы.
Острый панкреатит
У некоторых людей случается более одного приступа, и они полностью выздоравливают после каждого, но острый панкреатит может быть тяжелым, опасным для жизни заболеванием со многими осложнениями.Ежегодно в США регистрируется около 80 000 случаев; около 20 процентов из них — тяжелые. Острый панкреатит чаще встречается у мужчин, чем у женщин.
Острый панкреатит обычно вызывается желчными камнями или употреблением слишком большого количества алкоголя, но это не единственные причины. Если употребление алкоголя и камни в желчном пузыре исключены, необходимо тщательно изучить другие возможные причины панкреатита, чтобы можно было начать соответствующее лечение, если таковое имеется.
Симптомы
Острый панкреатит обычно начинается с боли в верхней части живота, которая может длиться несколько дней.Боль может быть сильной и может стать постоянной — только в животе — или может достигать спины и других областей. Она может быть внезапной и сильной или начинаться с легкой боли, усиливающейся при приеме пищи. Человек с острым панкреатитом часто выглядит и чувствует себя очень плохо. Другие симптомы могут включать:
- Вздутие и болезненность живота
- тошнота
- рвота
- лихорадка
- ускоренный пульс
Тяжелые случаи могут вызвать обезвоживание и низкое кровяное давление.Сердце, легкие или почки могут перестать работать. Если происходит кровотечение в поджелудочной железе, следует шок и иногда даже смерть.
Диагноз
Помимо выяснения истории болезни и медицинского осмотра, врач назначит анализ крови для диагностики острого панкреатита. Во время острых приступов в крови содержится как минимум в три раза больше амилазы и липазы, чем обычно. Амилаза и липаза — это пищеварительные ферменты, образующиеся в поджелудочной железе. Также могут наблюдаться изменения уровня глюкозы, кальция, магния, натрия, калия и бикарбоната в крови.После улучшения состояния поджелудочной железы эти уровни обычно возвращаются к норме.
Врач также может назначить УЗИ брюшной полости для поиска камней в желчном пузыре и компьютерную томографию для выявления воспаления или разрушения поджелудочной железы. Компьютерная томография также полезна для обнаружения псевдокист.
Лечение
Лечение зависит от тяжести приступа. Если не возникают осложнения со стороны почек или легких, острый панкреатит обычно проходит самостоятельно. Лечение в целом направлено на поддержку жизненно важных функций организма и предотвращение осложнений.Для внутривенного восполнения жидкости потребуется пребывание в больнице.
Если возникают псевдокисты поджелудочной железы, которые считаются достаточно большими, чтобы мешать заживлению поджелудочной железы, ваш врач может дренировать или удалить их хирургическим путем.
Иногда человека не может остановить рвота, и ему необходимо поместить в желудок зонд для удаления жидкости и воздуха. В легких случаях человек может не есть в течение 3 или 4 дней, а вместо этого может получать жидкости и болеутоляющие средства через капельницу (внутривенно).
Если проток поджелудочной железы или желчный проток не заблокирован желчными камнями, острый приступ обычно длится всего несколько дней. В тяжелых случаях человеку может потребоваться внутривенное кормление в течение 3–6 недель, пока поджелудочная железа медленно заживает. Этот процесс называется полным парентеральным питанием. Однако в легких случаях заболевания полное парентеральное питание не приносит пользы.
Перед выпиской из больницы пациенту посоветуют не употреблять алкоголь и не есть обильно. После того, как все признаки острого панкреатита исчезнут, врач попытается решить, что его вызвало, чтобы предотвратить будущие приступы.У некоторых людей причина приступа ясна, но у других требуется больше тестов.
Осложнения
Острый панкреатит может вызвать проблемы с дыханием. У многих людей развивается гипоксия, что означает, что клетки и ткани не получают достаточного количества кислорода. Врачи лечат гипоксию, подавая кислород через маску для лица. Несмотря на получение кислорода, у некоторых людей все еще наблюдается легочная недостаточность, и им требуется вентилятор.
Иногда человека не может остановить рвота, и ему необходимо поместить в желудок зонд для удаления жидкости и воздуха.В легких случаях человек может не есть в течение 3 или 4 дней, а вместо этого может получать жидкости и болеутоляющие средства через внутривенную трубку.
При развитии инфекции врач может назначить антибиотики. При обширных инфекциях может потребоваться хирургическое вмешательство. Также может потребоваться операция, чтобы найти источник кровотечения, исключить проблемы, напоминающие панкреатит, или удалить сильно поврежденную ткань поджелудочной железы.
Острый панкреатит иногда может вызвать отказ почек. В этом случае потребуется диализ, чтобы помочь почкам удалить шлаки из крови.
Камни в желчном пузыре и панкреатит
Камни в желчном пузыре могут вызвать панкреатит и обычно требуют хирургического удаления. Ультразвук или компьютерная томография могут обнаружить камни в желчном пузыре и иногда могут дать представление о тяжести панкреатита. Когда можно назначить операцию по поводу желчнокаменной болезни, зависит от степени тяжести панкреатита. Если панкреатит легкий, операция по удалению камней в желчном пузыре может быть продолжена в течение недели. В более тяжелых случаях операция по удалению камней в желчном пузыре может быть отложена на месяц или более.
После удаления камней в желчном пузыре и исчезновения воспаления поджелудочная железа обычно приходит в норму.[Подробнее о камнях в желчном пузыре.]
Хронический панкреатит
Если повреждение поджелудочной железы продолжается, может развиться хронический панкреатит. Хронический панкреатит возникает, когда пищеварительные ферменты атакуют и разрушают поджелудочную железу и близлежащие ткани, вызывая рубцы и боль. Обычной причиной хронического панкреатита является злоупотребление алкоголем в течение многих лет, но хроническая форма также может быть спровоцирована только одним острым приступом, особенно если повреждены протоки поджелудочной железы. Поврежденные протоки вызывают воспаление поджелудочной железы, разрушение тканей и образование рубцовой ткани.
Алкоголизм — не единственная причина хронического панкреатита. Основными причинами хронического панкреатита являются:
- алкоголизм
- заблокирован или сужен панкреатический проток из-за травмы или образовались псевдокисты
- наследственность
- причина неизвестна (идиопатическая)
Повреждения от злоупотребления алкоголем могут не проявляться долгие годы, а затем у человека может возникнуть внезапный приступ панкреатита. Почти у 70 процентов взрослых пациентов хронический панкреатит вызван алкоголизмом.Эта форма чаще встречается у мужчин, чем у женщин, и часто развивается в возрасте от 30 до 40 лет.
Почти у 70 процентов взрослых пациентов хронический панкреатит вызван алкоголизмом.Эта форма чаще встречается у мужчин, чем у женщин, и часто развивается в возрасте от 30 до 40 лет.
Наследственный панкреатит обычно начинается в детстве, но он может не диагностироваться в течение нескольких лет. У человека с наследственным панкреатитом обычно наблюдаются типичные симптомы, которые со временем появляются и исчезают. Эпизоды длятся от двух дней до двух недель.
Некоторые случаи хронического панкреатита носят идиопатический характер, то есть причина неизвестна.
Другими причинами хронического панкреатита являются врожденные состояния, такие как делительная поджелудочная железа, муковисцидоз, высокий уровень кальция в крови (гиперкальциемия), высокий уровень жиров в крови (гиперлипидемия или гипертриглицеридемия), некоторые лекарства и определенные аутоиммунные состояния.
Симптомы
Большинство людей с хроническим панкреатитом испытывают боль в животе, хотя у некоторых людей боли нет вообще. Боль может усиливаться во время еды или питья, распространяться на спину или становиться постоянной и приводить к потере трудоспособности. В некоторых случаях боль в животе проходит по мере прогрессирования заболевания, вероятно, потому, что поджелудочная железа больше не вырабатывает пищеварительные ферменты. Другие симптомы включают тошноту, рвоту, потерю веса и жирный стул.
Люди с хроническими заболеваниями часто худеют, даже если их аппетит и пищевые привычки в норме.Потеря веса происходит из-за того, что организм не выделяет достаточно ферментов поджелудочной железы для расщепления пищи, поэтому питательные вещества не усваиваются нормально. Плохое пищеварение приводит к выведению жира, белка и сахара со стулом. Если инсулин-продуцирующие клетки поджелудочной железы (островковые клетки) были повреждены, на этой стадии также может развиться диабет.
Диагноз
Диагностика может быть сложной, но новые методы могут помочь. Функциональные тесты поджелудочной железы помогают врачу решить, вырабатывает ли поджелудочная железа еще достаточно пищеварительных ферментов.Используя ультразвуковую визуализацию, эндоскопическую ретроградную холангиопанкреатографию (ERCP) и компьютерную томографию, врач может увидеть проблемы, указывающие на хронический панкреатит. Такие проблемы включают кальцификацию поджелудочной железы, при которой ткань затвердевает из-за отложений нерастворимых солей кальция. На более поздних стадиях заболевания, когда возникают диабет и мальабсорбция, врач может использовать ряд анализов крови, мочи и стула, чтобы помочь диагностировать хронический панкреатит и отслеживать его прогрессирование.
Функциональные тесты поджелудочной железы помогают врачу решить, вырабатывает ли поджелудочная железа еще достаточно пищеварительных ферментов.Используя ультразвуковую визуализацию, эндоскопическую ретроградную холангиопанкреатографию (ERCP) и компьютерную томографию, врач может увидеть проблемы, указывающие на хронический панкреатит. Такие проблемы включают кальцификацию поджелудочной железы, при которой ткань затвердевает из-за отложений нерастворимых солей кальция. На более поздних стадиях заболевания, когда возникают диабет и мальабсорбция, врач может использовать ряд анализов крови, мочи и стула, чтобы помочь диагностировать хронический панкреатит и отслеживать его прогрессирование.
Лечение
Обезболивание — первый шаг в лечении хронического панкреатита.Следующим шагом является планирование диеты с высоким содержанием углеводов и низким содержанием жиров.
Врач может прописать ферменты поджелудочной железы для приема во время еды, если поджелудочная железа не вырабатывает достаточного количества собственной. Ферменты следует принимать с каждым приемом пищи, чтобы помочь организму переваривать пищу и набрать вес. Иногда для контроля уровня глюкозы в крови требуется инсулин или другие препараты.
В некоторых случаях для облегчения боли требуется операция. Операция может включать дренирование расширенного протока поджелудочной железы или удаление части поджелудочной железы.
Для уменьшения количества приступов и более легких приступов люди с панкреатитом должны прекратить употреблять алкоголь, придерживаться предписанной диеты и принимать соответствующие лекарства.
Что следует помнить
- Панкреатит начинается, когда пищеварительные ферменты становятся активными внутри поджелудочной железы и начинают ее «переваривать».
- Панкреатит бывает двух форм: острой и хронической.
- Частые причины панкреатита — камни в желчном пузыре или злоупотребление алкоголем.
- Иногда причину панкреатита обнаружить не удается.

- Симптомы острого панкреатита включают боль в животе, тошноту, рвоту, лихорадку и учащенный пульс.
- Лечение острого панкреатита может включать внутривенное введение жидкости, кислород, антибиотики или хирургическое вмешательство.
- Острый панкреатит переходит в хроническую форму, когда ткань поджелудочной железы разрушается и появляются рубцы.
Дополнительная информация
Для получения дополнительной информации по этой теме посетите:
Американская гастроэнтерологическая ассоциация
Острый панкреатит — NHS
Острый панкреатит — это состояние, при котором поджелудочная железа воспаляется (опухает) в течение короткого периода времени.
Поджелудочная железа — это небольшой орган, расположенный за желудком, который помогает пищеварению.
Большинство людей с острым панкреатитом начинают чувствовать себя лучше в течение недели и больше не имеют проблем. Но у некоторых людей с тяжелым острым панкреатитом могут развиваться серьезные осложнения.
Острый панкреатит отличается от хронического панкреатита, при котором поджелудочная железа становится необратимо поврежденной в результате воспаления в течение многих лет.
Симптомы острого панкреатита
К наиболее частым симптомам острого панкреатита относятся:
- внезапно появляется сильная боль в центре живота (живота)
- чувство или тошнота
- диарея
- высокая температура 38 ° C и выше (лихорадка)
Подробнее о симптомах острого панкреатита и диагностике острого панкреатита.
Когда обращаться за медицинской помощью
Немедленно обратитесь к терапевту, если у вас внезапно возникла сильная боль в животе. Если это невозможно, обратитесь за советом в NHS 111.
Причины острого панкреатита
Острый панкреатит чаще всего связан с:
Но иногда причина неизвестна.
Уменьшив количество потребляемого алкоголя и изменив свой рацион, чтобы снизить вероятность образования камней в желчном пузыре, вы можете снизить свои шансы на развитие острого панкреатита.
Подробнее о причинах острого панкреатита и профилактике острого панкреатита.
Как это лечится
Лечение острого панкреатита направлено на контроль состояния и устранение любых симптомов.
Обычно это связано с госпитализацией. Вам могут вводить жидкости непосредственно в вену (внутривенные жидкости), обезболивающее, жидкую пищу через трубку в животе и кислород через трубки в носу.
Большинство людей с острым панкреатитом поправляются в течение недели и достаточно хорошо себя чувствуют, чтобы выписаться из больницы через несколько дней.
В тяжелых случаях восстановление может занять больше времени, так как у некоторых людей могут развиться осложнения.
Подробнее о лечении острого панкреатита и возможных осложнениях острого панкреатита.
Последняя проверка страницы: 29 октября 2018 г.
Срок следующей проверки: 29 октября 2021 г.
Панкреатит — Причины — Лечение
Лечение панкреатита
Если у вас острый панкреатит, возможно, вам придется остаться в больнице на несколько дней.Там вы можете получить внутривенных жидкостей, ( IV ), антибиотики и лекарства для снятия боли. Большинство легких случаев панкреатита проходят после лечения и отдыха.
Если у вас более тяжелый случай панкреатита, вам может потребоваться другое лечение. Это лечение будет зависеть от причины панкреатита, но может включать:
- Удаление желчного пузыря. Если у вас есть камни в желчном пузыре, вам может потребоваться удаление желчного пузыря.
- Прочие процедуры. Если у вас инфицированный абсцесс или псевдокиста , врачу может потребоваться его дренировать. Он или она может удалить поврежденную ткань из вашей поджелудочной железы, если это необходимо. Они также могут выполнять другие процедуры для лечения проблем с желчью , и протоками поджелудочной железы.
Если у вас хронический панкреатит, ваш план лечения поможет облегчить боль, улучшить работу поджелудочной железы и справиться с осложнениями. Может включать:
- Диета с низким содержанием жиров
- Лекарство от боли
- Инсулин для снижения уровня сахара в крови
- Таблетки фермента (таблетки, которые помогают переваривать пищу)
- Витамины, если организм плохо усваивает питательные вещества
Также возможно, что человеку с хроническим панкреатитом потребуется операция.Это может помочь уменьшить давление или закупорку протока поджелудочной железы . Хирургическое вмешательство также может использоваться для удаления поврежденной или инфицированной части поджелудочной железы.
Людям с панкреатитом нельзя употреблять алкоголь и курить. У некоторых людей развивается диабет или поджелудочной железы из-за повреждения, вызванного хроническим панкреатитом. Эти состояния требуют отдельного лечения.
.


