Инсулинорезистентность, ее причины и лечение
Одна из причин развития диабета 2 типа, а также лабильного (сложно контролируемого) течения диабета 1 типа — инсулинорезистентность. Давайте вместе вспомним, что это такое, из-за чего она развивается и как с ней бороться.
Что такое инсулинорезистентность
Итак, инсулинорезистентность — это снижение чувствительности клеток к инсулину.
Производимого/вводимого инсулина организму будто бы мало. В результата сахара становятся высокими и приходится увеличивать дозировки сахароснижающих препаратов.
Причины инсулинорезистентности
— избыточный вес
— малоподвижный образ жизни
— гормональный дисбаланс (проблемы с половыми гормонами, гормонами щитовидной железы и т.д.)
— прием гормональных препаратов
— прием стероидных противовоспалительных препаратов
— воспалительные процессы и состояния, сопровождающиеся высокой температурой
— декомпенсация диабета (да, такой вот замкнутый круг!)
— хронический стресс
— частые гипогликемии
Лечение инсулинорезистентности заключается в устранении причины ее возникновения ИЛИ увеличении дозировок сахароснижающих препаратов. Не занимайтесь самолечением: проконсультируйтесь у лечащего врача, как нужно действовать именно в вашем случае.
Как снизить инсулинорезистентность
- Корректировка питания. Минимизируйте потребление простых углеводов, ешьте больше клетчатки, выбирайте правильные белки и жиры, следите за калоражем, соблюдайте режим питания;
-
Физические нагрузки. Выбирайте посильные виды физической активности, которые будут вам в удовольствие: домашнюю зарядку, прогулки на свежем воздухе, плавание, подвижные игры, танцы, езда на велосипеде и т.п.; -
Если есть избыточный вес, то начните работать над его нормализацией. -
Постарайтесь снизить число гипогликемий. Одна перенесенная гипо может ухудшить чувствительность к инсулину на 24 часа. Если вы гипуете каждый день, а то и несколько раз на дню, вы живете в состоянии постоянной инсулинорезистентности. Меньше гип — лучше контроль диабета. -
Компенсируйте диабет.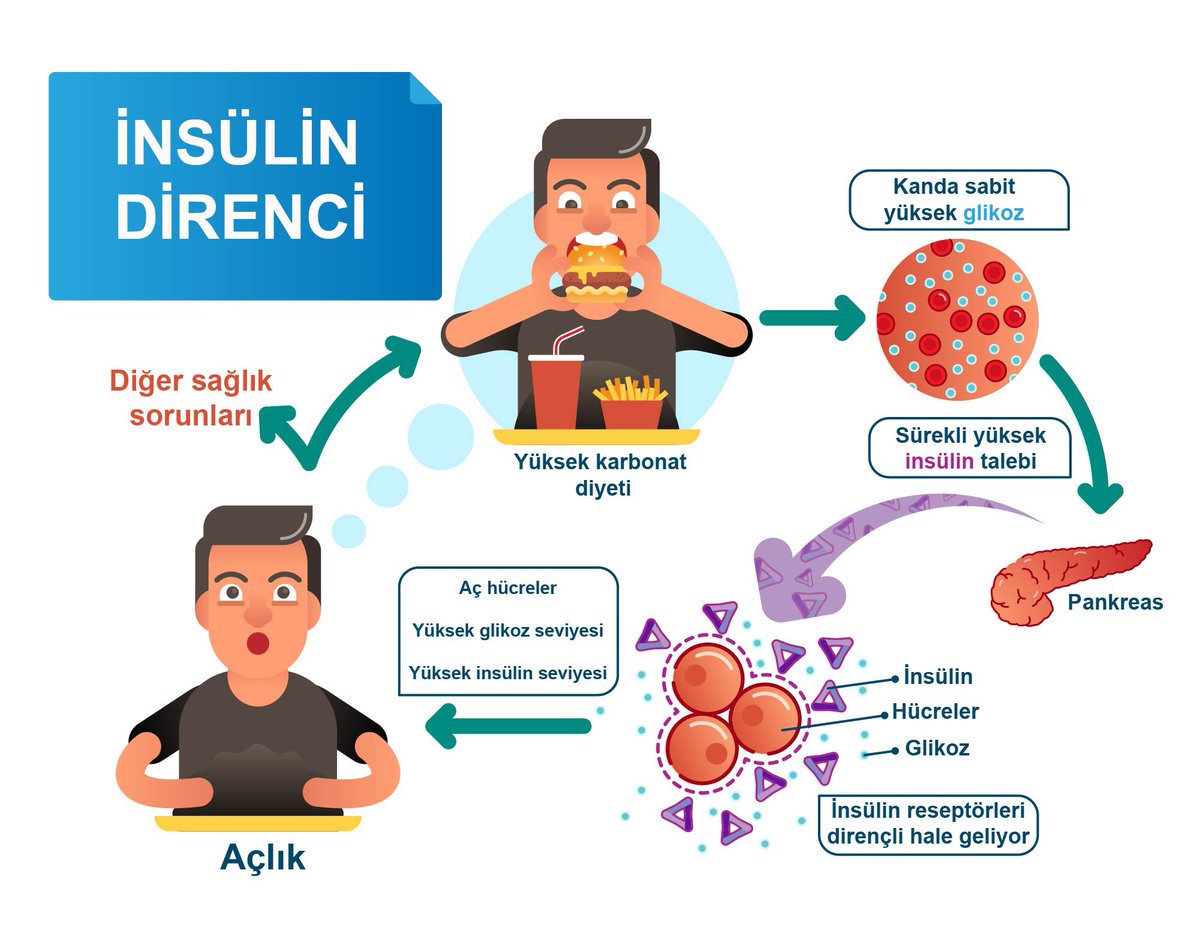 После какого-то времени на повышенных сахарах организм может реагировать на вводимые дозировки инсулина не так, как вам того хотелось бы. В первые дни даже может казаться, что все усилия тщетны: несмотря на вводимый инсулин сахара все равно не приходят в норму. В этот момент важно не опускать руки. В течении 1-2 недель сахара нормализуются, а дозировки инсулина постепенно будут снижаться.
После какого-то времени на повышенных сахарах организм может реагировать на вводимые дозировки инсулина не так, как вам того хотелось бы. В первые дни даже может казаться, что все усилия тщетны: несмотря на вводимый инсулин сахара все равно не приходят в норму. В этот момент важно не опускать руки. В течении 1-2 недель сахара нормализуются, а дозировки инсулина постепенно будут снижаться. -
В некоторых случаях (например, когда вы вынуждены принимать противовоспалительные лекарства или гормоны) единственный выход — увеличение дозировок сахароснижающих препаратов. -
Старайтесь смотреть на жизнь с позитивом и не заморачиваться по пустякам. Правильно расставляйте жизненные приоритеты: вы, ваше здоровье и семья на первом месте, все остальное пусть подождет!
Берегите себя,
Ваша ДиаМарка!
Раскрыто, как обратить вспять инсулинорезистентность
От диабета диабете 2 типа — заболевании, от которого страдают сотни миллионов людей во всем мире, и которое быстро растет в странах с низким и средним уровнем доходов. У него есть предшественник — резистентностью к инсулину , которая является ранним признаком того, человек, возможно, находится на пути к развитию диабета.
У него есть предшественник — резистентностью к инсулину , которая является ранним признаком того, человек, возможно, находится на пути к развитию диабета.
Инсулин — это гормон, вырабатываемый поджелудочной железой для регулирования уровня сахара в крови и метаболизма жиров и белков. Когда мы едим углеводы, наша пищеварительная система расщепляет их в кровотоке на сахар, называемый глюкозой. Эта глюкоза поступает в клетки инсулином, чтобы использовать их в качестве энергии. Без энергии наши клетки не функционируют должным образом. Что такое инсулинорезистентность?
В здоровом организме высвобождение инсулина регулируется, чтобы сбалансировать потребление пищи. Когда инсулин не работает должным образом, высокий уровень глюкозы остается в кровотоке, а поскольку поджелудочная железа все еще чувствует эти высокие уровни, она вырабатывает еще больше инсулина для обработки глюкозы. Одна из самых больших проблем заключается в том, что со временем высокий уровень инсулина вызывает накопление жира в организме.
Первоначально это происходит в небольшой степени, когда после каждого приема пищи выделяется небольшое количество инсулина. Со временем высокий уровень инсулина влияет на способность организма расщеплять жировые отложения в клетках. Он также вызывает колебания уровня сахара в крови и уровня энергии, а также вызывает утомляемость и увеличение веса в брюшной полости. Через несколько недель, месяцев или лет у вас может развиться инсулинорезистентность , которая может перейти в диабет 2 типа. Что вызывает инсулинорезистентность?
Многие факторы могут способствовать развитию инсулинорезистентности. У некоторых людей есть генетическая связь с диабетом 2 типа. Факторы образа жизни также играют роль. Потребление слишком большого количества рафинированных углеводов, таких как белый рис и хлеб, жареные продукты и обработанные закуски, требует высвобождения более высоких уровней инсулина. Добавьте к этому малоподвижный образ жизни — в частности, отсутствие регулярных высокоинтенсивных упражнений — и результатом станет увеличение веса, что может привести к инсулинорезистентности.
Исследования показывают, что потеря веса является ключом к обращению вспять как диабета 2 типа, так и инсулинорезистентности, при этом одно исследование показало, что потеря веса всего на 10 процентов из-за лучшей диеты и большего количества физических упражнений улучшила резистентность к инсулину на 80 процентов. 7 признаков инсулинорезистентности 1 Усталость
Это наиболее распространенный симптом инсулинорезистентности, поскольку организм неэффективно перерабатывает энергию. 2 Тяга к сахару
Поскольку уровни инсулина и сахара сильно колеблются в течение дня, тяга к сахару является еще одним распространенным симптомом. 3 Увеличение жировых отложений
Инсулин заставляет жир накапливаться именно в области живота, поэтому у людей с инсулинорезистентностью часто бывает большой живот. Объём талии до 80 см для женщин и 94 см для мужчин находится в пределах нормы, поэтому все, что больше, вызывает беспокойство. 4 Невозможность похудеть
Другие признаки включают неспособность похудеть, несмотря на здоровую диету. 5 Вздутие живота
5 Вздутие живота
Избыток инсулина может повредить почки, которым приходится работать сверхурочно, чтобы фильтровать кровь. В конечном итоге почки удерживают соль и воду, что может вызвать вздутие живота. 6 Чрезмерная жажда и потребность в мочеиспускании
Это признаки того, что в вашем кровотоке может быть слишком много сахара. 7 Изменения кожи
Исследования показали связь между резистентностью к инсулину и ростом кожных меток и пигментации, но почему это так, ученым остается неясным. Роль углеводов
Поскольку инсулин регулирует метаболизм глюкозы и жиров, любое нарушение инсулина влияет на нашу способность сжигать жир.
Затем организм удерживает запасы жира, поэтому люди, которые придерживаются здоровой, калорийной диеты, которая обычно приводит к потере веса, не могут похудеть.
Со временем высокий уровень инсулина снижает способность организма расщеплять накопленный жир.
Если вы подозреваете, что у вас инсулинорезистентность, попросите своего терапевта пройти тест на толерантность к глюкозе с определением уровня инсулина, чтобы получить официальный диагноз.
Соблюдение стандартной диеты с низким содержанием жиров и высоким содержанием углеводов, включающей цельнозерновые, фруктовые и нежирные закуски, на самом деле может усугубить инсулинорезистентность.
Это не означает, что вы должны соблюдать низкоуглеводную диету. Вместо этого ешьте контролируемые порции углеводов с низким ГИ при каждом приеме пищи и перекусе и сочетайте их с продуктами, богатыми белком, такими как яйца, рыба, мясо, молочные продукты и орехи, чтобы снизить потребление углеводов до 30-40 процентов от общего количества потребляемой энергии. . Снижение углеводной нагрузки поможет снизить количество выделяемого инсулина и снизить его уровень со временем, улучшая вашу чувствительность к инсулину.
Хотя некоторые люди с инсулинорезистентностью вообще перестают есть продукты, богатые углеводами, такие как хлеб, макароны, рис, злаки и фрукты, есть и обратная сторона медали. Полное исключение углеводов в краткосрочной перспективе означает, что для регулирования уровня глюкозы потребуется минимальное количество инсулина, и мышцы будут вынуждены расщеплять как мышцы, так и жир, чтобы питать мышцы.
Со временем это уменьшение мышечной массы приводит к замедлению метаболизма. Низкоуглеводная диета также не улучшает лежащую в основе инсулинорезистентность. Это означает, что если вы снова включите углеводы в свой рацион, резистентность к инсулину может ухудшиться, что еще больше затруднит похудание. 13 способов обратить вспять инсулинорезистентность 1 Ранний завтрак
Исследование показало, что люди, которые завтракали до 8:30 утра, имели меньшую инсулинорезистентность, чем те, кто завтракал позже в тот же день. 2 Напитки
Фруктовый сок, большой кофе с молоком и алкоголь содержат значительное количество калорий, поэтому ограничьте количество сладких напитков и количество дней в неделю, когда вы пьете алкогольные напитки. 3 Уберите добавленный сахар
Проверяйте этикетки продуктов и избегайте закусок, лакомств, десертов и йогуртов, которые содержат большое количество добавленного сахара. Старайтесь потреблять не более 5 г добавленного сахара во время еды на порцию и не более 25 г в день. 4 Контролировать тягу к сахару
4 Контролировать тягу к сахару
Всякий раз, когда вы жаждете сладкого, отвлекитесь прогулкой или поболтайте с другом. Вместо сладкого пейте после еды зеленый чай или ешьте продукты, богатые белком, например, ломтик сыра или горсть орехов. 5 Попробуйте поститься
Растет количество исследований, показывающих, что легкое питание в течение дня или два может помочь снизить уровень инсулина. Но всегда ешьте что-нибудь — никогда не морите себя голодом. 6 Подсчитайте количество углеводов
Выбирайте блюда, содержащие от 20 до 30 г углеводов на порцию, и стремитесь, чтобы углеводы составляли от 30 до 40 процентов от вашего общего количества потребляемых килоджоулей. Используйте приложение для мониторинга, чтобы следить за потреблением углеводов. 7 Легко перекусывайте
Делайте перерывы между приемами пищи не менее трех часов, чтобы перекусывать один-два раза в день. 8 Сосредоточьтесь на клетчатке
Ежедневное употребление 30 г клетчатки из цельнозернового хлеба, крекеров, хлопьев, двух фруктов и семи-десяти порций овощей позволит вам чувствовать себя сытым и удовлетворенным, даже если вы потребляете меньше калорий. 9 Больше двигаться
9 Больше двигаться
Помните, что 10 000 шагов — это минимум, а не ваша цель. Чем больше шагов вы сделаете, особенно после еды, тем лучше это повлияет на контроль инсулина и глюкозы. 10 Ешьте овощи
Обязательно включайте овощи в каждый прием пищи. Увеличение количества порций с пяти до семи или 10 в день поможет снизить потребление калорий и поддержит потерю веса. 11 Ужин
Легкие блюда из жареной рыбы, нежирного мяса или курицы с овощами, супами или теплыми салатами на ночь — это простой способ сократить количество калорий и поддержать потерю веса. 12 Добавьте упражнение
Как только вы будете делать не менее 10 000 шагов каждый день, добавьте пару тренировок, чтобы повысить частоту сердечных сокращений, поскольку это поможет мышцам более эффективно перерабатывать инсулин. 13 Улучшите свой сон
Если вы спите менее пяти-шести часов в сутки, вам будет сложно снизить уровень инсулина и снизить вес.
Повышенный инсулин старит тело и мозг.
 Как снизить его уровень и продлить себе жизнь
Как снизить его уровень и продлить себе жизнь
Важный показатель здоровья и продолжительности жизни – уровень инсулина в крови. Риск смерти в результате заболевания диабетом и сердечно-сосудистых заболеваний занимает лидирующие позиции в соответствующей статистике в мире. Корень этих заболеваний в большом количестве углеводов в рационе, беспорядочных перекусах и отсутствии активного движения в жизни.
Сегодня в мире с диабетом живет один из 11 человек. При этом каждый второй заболевший не знает о своем диагнозе. За последние 40 лет количество людей с диабетом увеличилось в четыре раза.
70% людей, пришедших на консультацию к нутрициологу, имеют инсулинорезистентность, а это первая ступенька к заболеванию сахарным диабетом. Инсулинорезистентность – это когда уровень инсулина в крови выше 8 мкЕд/мл. В идеале инсулин натощак должен быть менее 5 мкЕд/мл.
Повышенный инсулин истощает углеводные запасы печени и крови. Если результат анализа показал повышенный уровень, следует начинать отказываться от употребления в пищу простых углеводов – сахара, сухофруктов, всего мучного, полуфабрикатов, сладких фруктов, и ограничивать количество сложных углеводов – круп и некоторых овощей. Обязательно следите за нормальной концентрацией гормонов в организме. Помните, что только оптимальное количество инсулина сможет обеспечивать утилизацию ненужной глюкозы.
Обязательно следите за нормальной концентрацией гормонов в организме. Помните, что только оптимальное количество инсулина сможет обеспечивать утилизацию ненужной глюкозы.
Как снизить уровень инсулина
Когда в крови много глюкозы, надо просто избавиться от нее. Как? Не загружать ею свой организм и сжигать уже накопившийся сахар. Вот и все.
1. Отказаться от всего сладкого и рафинированных углеводов
Точно стоит убрать из рациона простые рафинированные углеводы: сладкое, сухофрукты, все мучное, пасты, нецельнозерновые крупы, например, нецельный овес или гранолу. Также стоит контролировать гликемический индекс (ГИ) углеводов: найти в интернете таблицы ГИ продуктов и убрать из рациона те, в которых он высокий. Плюс отказаться от молочных и кисломолочных продуктов, алкоголя и кофеина, так как они тоже поднимают уровень глюкозы в крови.
Что же есть? Натуральные жиры, которые содержатся в авокадо, оливковом и сливочном масле, орехах, семечках, яйцах. Они дают чувство насыщения, но, в отличие от углеводов, не насыщают клетки сахаром и не повышают инсулин. Поэтому часто можно услышать, что людям с проблемами высокого инсулина, глюкозы и гликированного гемоглобина назначают кето-диету, основанную на потреблении жиров. Я против любых диет, лишь в крайних случаях. Если есть возможность, стоит правильно подойти к решению проблемы: снизить потребление углеводов, добавить в рацион жиры и понять, какой белок следует есть. Можно взять за основу средиземноморскую диету.
Они дают чувство насыщения, но, в отличие от углеводов, не насыщают клетки сахаром и не повышают инсулин. Поэтому часто можно услышать, что людям с проблемами высокого инсулина, глюкозы и гликированного гемоглобина назначают кето-диету, основанную на потреблении жиров. Я против любых диет, лишь в крайних случаях. Если есть возможность, стоит правильно подойти к решению проблемы: снизить потребление углеводов, добавить в рацион жиры и понять, какой белок следует есть. Можно взять за основу средиземноморскую диету.
Из всех трех макронутриентов жиры меньше всего воздействуют на инсулин. Поэтому, с одной стороны, уменьшение количества углеводов, особенно простых, а с другой – увеличение в рационе жиров приводят к снижению инсулина.
Некоторые виды белка тоже могут повышать инсулин. По этой причине красное мясо стоит есть только на обед, а на ужин идеально подойдут овощи плюс легкий белок: рыба, морепродукты, яйца, иногда мясо птицы, кролика.
2. Сжечь накопившийся сахар
Силовые тренировки с использованием тренажеров и аэробные тренировки, такие как бег, велотренировки, плавание, благотворно влияют на состояние здоровья и особенно на снижение уровня глюкозы и инсулина в крови. Но это не значит, что можно поесть сладкого, а потом пойти на тренировку, успокаивая себя, что сейчас отработаешь эту глюкозу.
Но это не значит, что можно поесть сладкого, а потом пойти на тренировку, успокаивая себя, что сейчас отработаешь эту глюкозу.
Инсулин и старение
У здорового человека выработка и высвобождение инсулина – это строго регулируемый процесс, позволяющий организму сбалансировать свои метаболические потребности. Если вы начинаете набирать вес, первое, что надо проверить, это инсулин и гормоны щитовидной железы.
Инсулин ускоряет старение? Или это просто страшилка?
Да, ускоряет. Ученые проводят много исследований и экспериментов и пока сходятся на том, что один из основных механизмов увеличения продолжительности жизни – это ограничение калорийности. Но тут тоже есть «двойное дно». Если слишком сильно уменьшить калорийность вашего дневного рациона, то можно значительно замедлить метаболизм, набирать вес и при этом почти ничего не есть.
Высокий уровень инсулина в крови – следствие резких колебаний глюкозы. Из-за высоких уровней передачи сигналов инсулина клетка начинает активно расти при общем снижении способности к восстановлению. Увеличение роста и снижение восстановления приводят к повышения количества продуктов жизнедеятельности, которые накапливаются внутри клетки и в конечном итоге вызывают старение на клеточном уровне.
Увеличение роста и снижение восстановления приводят к повышения количества продуктов жизнедеятельности, которые накапливаются внутри клетки и в конечном итоге вызывают старение на клеточном уровне.
Повышение уровня инсулина обычно вызывает усиление синтеза белка. Это плохо, так как происходит увеличение количества неправильно свернутых белков, которые не могут правильно синтезироваться. А это один из основных факторов старения.
Инсулин стимулирует mTOR-киназу – белок, при излишней активации работы которого начинается процесс бесконтрольного деления клеток.
Гликация – age-фактор №1
Но основной враг нашей красоты и молодости – это гликация. Она возникает в двух случаях:
- при неправильном приготовлении пищи (например, обжаривании до черной корочки)
- самостоятельно, если в организме уровень глюкозы и гликированного гемоглобина повышен и происходят постоянные скачки инсулина из-за частых перекусов и присутствия в рационе углеводов, особенно простых.

После гликации получаем образование «конечных продуктов гликирования» (КПГ, или age-фактор), которые играют роль клеточного мусора и заставляют наш организм стареть быстрее. Иными словами, КПГ засоряют клетки и сокращают молодость всего организма.
Этот эффект старения может быть связан с накоплением сахара, прилипающего к коллагену и мешающего ему сохранять кожу эластичной. Кроме того, глюкоза препятствует выработке инсулина, который тоже влияет на старение.
Более того, инсулин играет ключевую роль в увеличении веса, поскольку заставляет жировые клетки поглощать циркулирующие липиды. И хотя накопление жира само по себе не обязательно вызывает старение, оно повышает склонность к воспалительным процессам, особенно в организме, метаболизм которого уже нарушен.
Исследование, проведенное Медицинским центром Лейденского университета в Нидерландах и отделом исследований и разработок Unilever, показало, что при высоком уровне глюкозы организм стареет быстрее, чем обычно. Согласно результатам, при повышении уровня сахара в крови на каждый ммоль/литр участники исследования выглядели примерно на пять месяцев старше своего фактического возраста.
Согласно результатам, при повышении уровня сахара в крови на каждый ммоль/литр участники исследования выглядели примерно на пять месяцев старше своего фактического возраста.
Ученые также обнаружили снижение умственных способностей у людей с недиагностированным диабетом и у людей с преддиабетом или инсулинорезистентностью. Диабет снижает когнитивные способности, ускоряя старение мозга в пять раз.
Ген DAF-16: эликсир молодости
Ведущие генетики разгадали главную загадку старения. Они доказали, что высокий уровень инсулина способствует старению, а продукты с низким гликемическим индексом (ГИ) помогают жить дольше и здоровее.
Было обнаружено, что низкокалорийная диета меняет поведение двух важнейших генов. Она отключала ген, контролирующий инсулин, и взамен активизировала другой ген, который действовал как «эликсир жизни». Первый ген был назван Grim Reaper, он сокращал продолжительность жизни. Второй ген обладал всеми антивозрастными свойствами – его назвали DAF 16, или Sweet Sixteen. Этот ген программировал целый ряд генов восстановления и обновления. В итоге запас природных антиоксидантов увеличивался, подавляя вредные свободные радикалы.
Этот ген программировал целый ряд генов восстановления и обновления. В итоге запас природных антиоксидантов увеличивался, подавляя вредные свободные радикалы.
Ген DAF 16 также усиливает соединения, которые обеспечивают правильную работу кожных и мышечных белков, иммунная система становится более активной в борьбе с инфекциями, а гены, активные при раке, отключаются. Кстати, обнаружение гена Grim Reaper побудило руководителя исследования кардинально изменить свою диету, сократив потребление углеводов. А все потому, что углеводы вынуждают организм вырабатывать больше инсулина.
Уменьшение выработки инсулина достигается как за счет меньшего количества углеводов, так и за счет употребления углеводов с низким содержанием ГИ – и всегда с белком. Растворимые волокна, содержащиеся, например, в бобах, горохе, овсе, ячмене, яблоках и цитрусовых, дополнительно контролируют уровень инсулина. Я также рекомендую принимать добавки с хромом, который улучшает связывание инсулина, увеличивает количество рецепторов инсулина, а также повышает его эффективность, что способствует тому, что организм будет сам производить меньше инсулина.
Изменение образа жизни – путь к молодости и здоровью
Сейчас у человечества есть три глобальных и повсеместных проблемы со здоровьем: повышенный инсулин, повышенный холестерин и онкозаболевания. И эти проблемы связаны с высоким потребление углеводов и высоким инсулином.
В условиях быстро стареющего населения диапазон потенциальных осложнений диабета очень велик. И хотя диабет 2 типа можно лечить с помощью лекарств, изменение образа жизни остается важным средством профилактики. Сюда входит здоровое питание, регулярные занятия спортом, отказ от курения и поддержание здоровой массы тела. Это не только поможет снизить риск развития данной патологии, но и уменьшит вероятность развития других, связанных с ней, осложнений, таких как болезни сердца, инсульт, высокое кровяное давление, повышенный холестерин и заболевания почек.
Материалы по теме
2 главные причины инсулинорезистентности
Понятие инсулинорезистентность имеет прямое отношение к гормону инсулину. Этот гормон вырабатывается поджелудочной железой, а именно – бета-клетками, которые расположены на островках Лангерганса.
Этот гормон вырабатывается поджелудочной железой, а именно – бета-клетками, которые расположены на островках Лангерганса.
Инсулин играет главную роль для нашего метаболизма. Именно благодаря этому гормону клетки организма получают критически важную для жизни энергию, которая поступает с едой. Органы пищеварения расщепляют углеводы до простейшей молекулы – глюкозы. Затем она поступает в кровоток. Благодаря инсулину клетки нашего тела поглощают глюкозу, а затем используют её в качестве источника энергии. По сути, инсулин является ключом, который открывает для глюкозы дверь в клетку.
Каковы главные функции инсулина:
- Когда после еды уровень глюкозы в крови повышается, поджелудочная высвобождает инсулин в кровь. Затем этот гормон вместе с молекулами глюкозы перемещается по клеткам организма.
- Инсулин помогает клеткам мышц, печени и жира запасать (поглощать) глюкозу из кровотока. Именно за счёт этого механизма уровень сахара в крови снижается до нормальных показателей.

- Инсулин стимулирует печень и мышцы запасать избыточное количество глюкозы, которая хранится в форме гликогена.
У здоровых людей эти механизмы помогают поддерживать нормальный уровень сахара и инсулина в крови.
Что такое инсулинорезистентность?
Понятие «резистентность» происходит от английского слова «resist», что в переводе на русский язык означает «сопротивляться». При этом нарушении клетки мышц, жира и печени сопротивляются действию инсулина и поэтому не могут нормально усвоить глюкозу из кровотока. Поджелудочной железе приходится вырабатывать повышенное количество инсулина, чтобы всё-таки пробить этот барьер и заставить глюкозу «войти» в клетку.
Пока бета-клетки способны вырабатывать достаточное количество инсулина для преодоления резистентности, уровень глюкозы в крови остаётся в норме. Однако рано или поздно бета-клетки могут перестать вырабатывать достаточное количество гормона. В результате глюкоза начнёт накапливаться в крови. Таким образом, сопротивление к действию инсулина может сначала привести к преддиабету, а затем – к сахарному диабету 2 типа.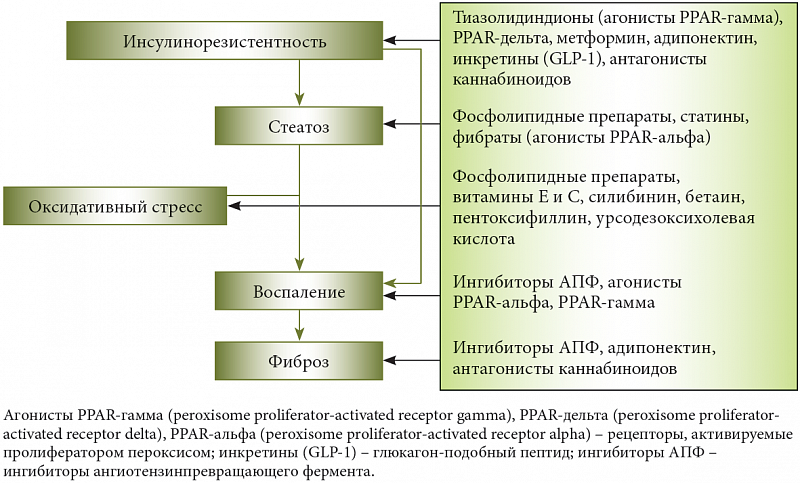
Хотя сама по себе резистентность к инсулину не вызывает диабета, она заготавливает почву для его развития. Это объясняется тем, что бета-клетки сталкиваются с постоянно повышенными требованиями. При преддиабете поджелудочная уже не способна вырабатывать нужное количество инсулина. В результате уровень глюкозы в крови остаётся выше нормы, но пока не превышает значения, при котором диагностируется диабет.
Каковы причины инсулинорезистентности?
Точные причины развития этого состояния ещё не полностью изучены. На сегодня учёные выделили 2 главных виновника.
Виновник №1 – лишний вес
Некоторые эксперты считают, что ожирение, особенно избыток жировой массы вокруг талии, – это главная причина инсулинорезистентности. Раньше учёные считали, что жировая ткань функционирует исключительно как хранилище энергии. Однако исследования показали, что жир в области живота вырабатывает гормоны и другие вещества, которые способны вызывать серьёзные проблемы со здоровьем. К ним относят:
К ним относят:
- Гипертонию,
- Нарушение баланса холестерина,
- Сердечно-сосудистые болезни,
- Инсулинорезистентность.
Брюшной жир играет значительную роль в развитии хронических воспалительных процессов по всему телу. Со временем хроническое воспаление способно нанести вред организму – без каких-либо симптомов. Исследования показывают, что потеря веса может снизить резистентность к инсулину, а также предотвратить или отсрочить сахарный диабет 2 типа.
Виновник №2 – низкая двигательная активность
Многие исследования показывают, что недостаток физической активности связан с инсулинорезистентностью и развитием сахарного диабета 2 типа. По сравнению с другими тканями, больше всего глюкозы используют скелетные мышцы. В норме активно работающие мышцы «сжигают» запасаемую в них глюкозу, а затем заполняют свое хранилище новой глюкозой. За счет этого механизма уровень сахара в крови снижается.
После двигательной активности в мышцах повышается чувствительность к инсулину. За счёт этого не только падает уровень глюкозы в крови, но и снижается инсулинорезистентность. Более того, тренировки помогают мышцам поглощать больше глюкозы даже без необходимости в инсулине. Другими словами – для того чтобы глюкоза «зашла» в мышечную клетку сразу после тренировки, инсулин не требуется.
За счёт этого не только падает уровень глюкозы в крови, но и снижается инсулинорезистентность. Более того, тренировки помогают мышцам поглощать больше глюкозы даже без необходимости в инсулине. Другими словами – для того чтобы глюкоза «зашла» в мышечную клетку сразу после тренировки, инсулин не требуется.
Другие причины инсулинорезистентности
Свой вклад в развитие этого состояния вносят и другие факторы:
- Наличие некоторых заболеваний,
- Гормональные нарушения,
- Прием стероидных препаратов,
- Возраст,
- Проблемы со сном, особенно апноэ во сне,
- Курение.
Как распознать симптомы?
Обычно инсулинорезистентность никак не проявляется. Люди могут прожить годы и даже не подозревать о своих проблемах со здоровьем. Однако врачи по физическим характеристикам могут идентифицировать человека, который входит в группу риска.
У людей с тяжелой формой инсулинорезистентности могут образоваться темные пятна на коже – обычно на задней стороне шеи. Иногда вокруг шеи образуется темное кольцо. Также пятна могут образоваться на локтях, коленях, костяшках кулаков и подмышках. Это явление называется чёрным акантозом.
Когда инсулинорезистентность переходит в тяжелую форму и уровень сахара в крови остается выше нормы, больной может испытывать такие симптомы:
- Усталость,
- Чувство голода,
- Трудности с концентрацией.
Кому стоит пройти диагностику?
Американская ассоциация диабета рекомендует проверяться всем взрослым, у которых есть лишний вес. Также диагностику нужно проходить лицам, которые находятся в группе риска развития сахарного диабета. Третья группа лиц, которым время от времени следует сдавать анализы – люди в возрасте 45 лет и старше.
Кроме возраста и лишнего веса к факторам риска развития преддиабета относят:
- Низкую двигательную активность,
- Наличие сахарного диабета у родителей или родного брата/сестры,
- Рождение малыша весом более 4-х кг,
- Перенесённый ранее гестационный диабет – разновидность заболевания, которая развивается только во время беременности,
- Высокое артериальное давление – 140/90 или выше, или приём лекарств от гипертонии,
- Пониженный уровень липопротеинов высокой плотности («хороший» холестерин) в крови – менее 35 мг/дл,
- Повышенный уровень триглицеридов в крови – выше 250 мг/дл,
- Наличие синдрома поликистозных яичников,
- Наличие сердечно-сосудистых заболеваний.

Лечение инсулинорезистентности
Хорошая новость заключается в том, что резистентность к инсулину можно победить. Для этого необходимо внести коррективы в образ жизни:
- Избавиться хотя бы от части лишнего веса,
- Регулярно двигаться и тренироваться.
Масштабные исследования показали, что люди с преддиабетом могут предотвратить или хотя бы отсрочить развитие сахарного диабета. Для этого нужно избавиться от лишних килограмм, а также поддерживать регулярную двигательную активность. Например, вы можете начать с пеших прогулок. Американские специалисты рекомендуют заниматься минимум 5 дней в неделю, уделяя каждой тренировке по 30 минут. Со временем количество тренировок, а также их интенсивность можно и нужно увеличивать.
Питание при инсулинорезистентности имеет свою цель. Главная задача человека с лишним весом – сократить количество употребляемых калорий. Эксперты из Австралийской диетической ассоциации советуют придерживаться следующих рекомендаций:
- Употреблять не менее 5 порций овощей и двух порций фруктов каждый день,
- Кушать цельнозерновые крупы и другие углеводы с низким гликемическим индексом,
- Не забывать о бобовых,
- Сократить количество насыщенных жиров,
- Ограничить употребление магазинных сладостей (включая торты) и жареной пищи,
- Употреблять постное мясо.

Помните, лучшая диета при инсулинорезистентности – это та диета, которая позволит похудеть. Для составления индивидуального плана питания обращайтесь к врачу-диетологу.
Что касается приема медикаментов, то обычно врачи назначают метформин. Хотя американские специалисты рекомендуют назначать эти препараты только людям с очень высоким риском развития сахарного диабета 2 типа.
Что нужно запомнить из этой статьи?
Подведем итоговую черту всему вышесказанному:
- Инсулинорезистентность– это нарушение, при котором клетки не усваивают глюкозу должным образом, так как сопротивляются действию инсулина,
- В отличие от сахарного диабета, резистентность к инсулину и преддиабет можно победить,
- Лучшее, что можно сделать – похудеть и регулярно двигаться.
Если вы находитесь в группе риска или просто желаете пройти диагностику – приходите к эндокринологу медицинского центра Персомед.
Источники:
- Prediabetes & Insulin Resistance, The National Institute of Diabetes and Digestive and Kidney Diseases,
- What is insulin resistance, Dietitians Association of Australia,
- Insulin Resistance, Diabetes.
 co.uk.
co.uk.
Диеты не помогают. Ожирение и инсулинорезистентность
Ожирение – это увеличение массы тела преимущественно за счет жировой ткани, сопровождающееся увеличением общей заболеваемости и смертности населения. По данным журнала Lancet от 2014 года, за последние 30 лет ожирение стало встречаться на 28% чаще у взрослого населения и на 47% у детей.
Индекс массы тела (ИМТ) — величина, позволяющая оценить степень соответствия массы человека его росту (вес в кг делится на рост в метрах в квадрате). Нормой считается ИМТ от 18,5 до 24,9 кг/м2, избыточная масса — более 25, об ожирении можно говорить, когда ИМТ превышает 30 кг/м2. Важно оценить распределение жировой ткани в организме, измерив окружность талии, соотношение окружности талии к окружности бедер. Наиболее точно и безопасно определить композицию тела можно при помощи биоимпедансометрии, что чрезвычайно важно при обследовании спортсменов.
Ожирение не приходит одно, оно может какое-то время существовать изолированно, но позднее к нему неизбежно присоединяются хронические болезни: сахарный диабет, ишемическая болезнь сердца, инфаркт миокарда, инсульт, артериальная гипертония, нарушение дыхания, жировая дистрофия печени с последующим циррозом, почечная недостаточность, холецистит и желчнокаменная болезнь, подагра, артриты, венозная недостаточность и тромбозы, синдром поликистозных яичников, импотенция, бесплодие, депрессия.
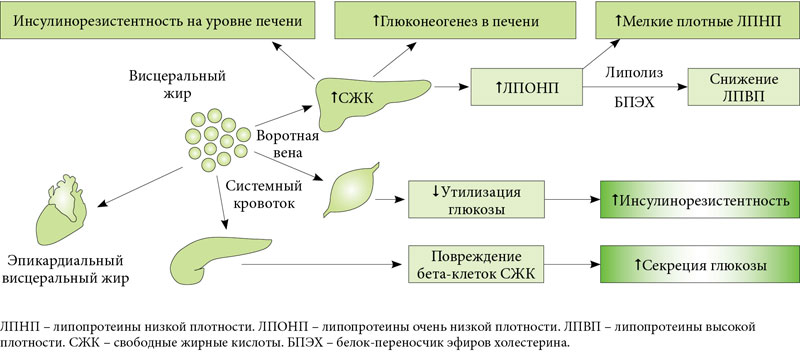
В то же время можно наблюдать ситуацию, когда у человека с нормальным весом развивается сахарный диабет 2 типа, атеросклероз сосудов сердца и головного мозга, тогда как у полного человека нет метаболических нарушений. Главным образом, вред здоровью наносит не подкожный, а висцеральный жир, находящийся вокруг внутренних органов, расположенных в брюшной полости. Висцеральный жир состоит из крупных клеток, наполненных жиром, которые не чувствительны к действию инсулина и постоянно выбрасывают в кровоток жирные кислоты, медиаторы воспаления, биологически активные вещества, которые усиливают чувство голода, повреждают сосудистую стенку и вызывают атеросклероз, повышают артериальное давление, вызывают тромбозы. Клетки же подкожной жировой клетчатки гораздо мельче, они способны к делению, и под действием инсулина накапливают жир про запас, они вырабатывают гормон лептин – подавляющий аппетит.
Современное понятие инсулинорезистентности включает в себя изменения метаболизма углеводов, жиров, белков, экспрессии генов. Высокий уровень инсулина изменяется метаболизм гормонов в коже – усиливается образованием андрогенов, под действием которых возрастает активность сальных желез, происходит рост нежелательных волос на лице и теле у женщин, потеря волос на голове в лобно-теменной области (андрогенная алопеция). У людей с тяжелой формой инсулинорезистентности на определенных участках тела (на шее, в паху, подмышках, коленях, локтях и суставах кистей) кожа становится темной и грубой (чёрный акантоз). Нарушение метаболизма углеводов способствует гликированию белков, в том числе коллагена и эластина кожи, что приводит к ее увяданию и старению.
Высокий уровень инсулина изменяется метаболизм гормонов в коже – усиливается образованием андрогенов, под действием которых возрастает активность сальных желез, происходит рост нежелательных волос на лице и теле у женщин, потеря волос на голове в лобно-теменной области (андрогенная алопеция). У людей с тяжелой формой инсулинорезистентности на определенных участках тела (на шее, в паху, подмышках, коленях, локтях и суставах кистей) кожа становится темной и грубой (чёрный акантоз). Нарушение метаболизма углеводов способствует гликированию белков, в том числе коллагена и эластина кожи, что приводит к ее увяданию и старению.
Сниженная чувствительность к инсулину очень часто сопровождает ожирение. В связи с тем, что жировая ткань обладает достаточно высокой метаболической активностью, чувствительность тканей к инсулину снижается на 40% при превышении идеальной массы тела на 35-40%.
Заподозрить инсулинорезистентность у себя можно при наличии факторов риска: избыточный вес, окружность талии более 80 см у женщин и более 94 см у мужчин, черный акантоз, сахарный диабет 2 типа у родственников, повышение артериального давления, высокий уровень холестерина и триглицеридов, курение, отсутствие полноценного ночного сна (менее 6 часов).
Наиболее эффективный и физиологически обоснованный метод коррекции инсулинорезистентности — редукция жировой ткани, достигаемая при нормализации массы тела и оптимальной физической активности.Для того чтобы заставить адипоцит (жировую клетку) расстаться со своими запасами, необходимо активировать его метаболизм: стимулировать деление митохондрий, обеспечить высокую активность ферментов, участвующих в транспортировке и окислении жирных кислот в митохондриях. Этого можно достичь регулярным выполнением аэробных и силовых нагрузок при ограничении калорийности питания и оптимальной микронутриентной поддержке (минералы, витамины – ко-факторы ключевых ферментов обмена веществ). К сожалению, не всегда удается поддерживать высокую физическую активность и, соответственно, интенсивный обмен веществ. Однако, с внедрением в клиническую практику интервальной нормобарической гипокситерапии стало возможно воздействовать на компоненты метаболического синдрома, активировать систему транспорта и утилизации кислорода митохондриями, минимизировать негативные метаболические эффекты ограничительных диет. Гипокситерапия по воздействию на метаболизм может быть альтернативой интенсивной силовой тренировке в зале для пациентов с выраженным ожирением.
Гипокситерапия по воздействию на метаболизм может быть альтернативой интенсивной силовой тренировке в зале для пациентов с выраженным ожирением.
Краеугольным камнем в решении проблемы ожирения, метаболического синдрома и ассоциированных состояний является рациональное питание. К сожалению, не существует универсальной диеты. Поэтому необходимо индивидуально разработать концепцию питания с дефицитом калорий, учитывая цели пациента, композицию тела, особенности метаболизма, сопутствующие заболевания, скрытую пищевую непереносимость, гастрономические предпочтения, семейные и этнические традиции, ритм жизни. Для достижения поставленных терапевтических целей и удержания результата изменения образа жизни должны быть постепенными и комфортными для человека.
HBP-clinic предлагает интегральный подход в решении проблемы инсулинорезистентности, лишнего веса, сопутствующих заболеваний и эстетических проблем. Клиника сотрудничает с пятью лабораториями, позволяющими получить объективную информацию о состоянии здоровья (гормональный статус, клеточное дыхание (цитохимическое исследование), генетические факторы, выявление скрытой пищевой непереносимости, рутинные клинические исследования) и выбрать оптимальный способ коррекции нарушений. Приоритетное место отводится консультированию по питанию, составлению индивидуального рациона, восполнению дефицита микронутриентов. Клиника располагает уникальным оборудованием: аппарат для управляемой интервальной гипокси-гипероксической терапии ReOxy, способствующий снижению веса, повышению адаптационных возможностей организма. В клинике широко применяются плацентарные препараты, прошедшие клинические испытания и доказавшие свою безопасность и высокую эффективность в коррекции метаболических, гормональных и косметических проблем.
Приоритетное место отводится консультированию по питанию, составлению индивидуального рациона, восполнению дефицита микронутриентов. Клиника располагает уникальным оборудованием: аппарат для управляемой интервальной гипокси-гипероксической терапии ReOxy, способствующий снижению веса, повышению адаптационных возможностей организма. В клинике широко применяются плацентарные препараты, прошедшие клинические испытания и доказавшие свою безопасность и высокую эффективность в коррекции метаболических, гормональных и косметических проблем.
Перейти в раздел Диетология.
Диетические аминокислоты и инсулинорезистентность (часть 1)
Развитию ожирения способствует нерациональное питание. Современный подход к лечению избыточного веса основывается не только на оптимизации энергетического баланса, но и на уменьшении проявлений гиперинсулинемия и инсулинорезистентности. Углеводы являются не единственным стимулятором секреции инсулина и отвечают лишь за 47% его реакции. Белковая пища вызывает более мощный инсулиновый отклик, даже более значительный, чем высокоуглеводная пища. Физиологическая секреция инсулина представляет собой многогранный процесс и необходимо более полное понимание метаболических взаимодействий между питательными веществами, что имеет клиническую и практическую значимость в лечении ожирения.
Белковая пища вызывает более мощный инсулиновый отклик, даже более значительный, чем высокоуглеводная пища. Физиологическая секреция инсулина представляет собой многогранный процесс и необходимо более полное понимание метаболических взаимодействий между питательными веществами, что имеет клиническую и практическую значимость в лечении ожирения.
В основе лечения избыточного веса и ожирения лежит рациональная диетотерапия, основанная на уменьшении калорийности рациона. Но основную роль в диетотерапии ожирения придают жирам и легкоусвояемым углеводам, поэтому многие авторы для снижения калорийности рациона питания больных с избыточным весом традиционно рекомендуют, в первую очередь, снижать количество жиросодержащих продуктов и углеводов с высоким гликемическим индексом (ГИ), которые быстро всасываются в желудочно-кишечном тракте (ЖКТ), способствуя резкому увеличению выброса инсулина и при одновременном повышении доли белка в рационе, отдавая предпочтение среди различных видов животных белков, молочным продуктам, стабильно показывающим благоприятное воздействие на регуляцию глюкозы, массу тела и снижение риска развития сахарного диабета 2 типа (СД-2). [47, 74, 75] Учет влияния продуктов на секрецию инсулина является обязательным, т.к. в настоящее время известно, что одной из причин возникновения и развития ожирения и его осложнений является инсулинорезистентность (ИР) и компенсаторный гиперинсулизм, направленный на поддержание нормального метабо¬лизма глюкозы. [1] Резистентность к инсулину и гиперинсулинемия часто наблюдаются одновременно и повышенные концентрации инсулина являются причиной инсулиновой резистентности. [43] При этом молочный белок вызывает более значительный инсулиновый отклик, чем предполагалось, исходя из низкого ГИ. Учитывая это, снижение нагрузки на инсулярный аппарат, достигаемое диетотерапией, крайне важно в лечении ожирения.
[47, 74, 75] Учет влияния продуктов на секрецию инсулина является обязательным, т.к. в настоящее время известно, что одной из причин возникновения и развития ожирения и его осложнений является инсулинорезистентность (ИР) и компенсаторный гиперинсулизм, направленный на поддержание нормального метабо¬лизма глюкозы. [1] Резистентность к инсулину и гиперинсулинемия часто наблюдаются одновременно и повышенные концентрации инсулина являются причиной инсулиновой резистентности. [43] При этом молочный белок вызывает более значительный инсулиновый отклик, чем предполагалось, исходя из низкого ГИ. Учитывая это, снижение нагрузки на инсулярный аппарат, достигаемое диетотерапией, крайне важно в лечении ожирения.
Инсулинорезистентность – это снижение чувствительности тканей к эндогеннонному или экзогенному инсулину. К инсулинозависимым тканям относятся мышечная, жировая и печеночная. В клетки этих тканей глюкоза поступает только после взаимодействия инсулина с его рецептором, активации тирозинкиназы рецептора и фосфорилирования субстрата инсулинового рецептора (ИРС-1) и других белков, обеспечивающих перемещение везикул с белком переносчиком глюкозы (GLUT- 4) из внутриклеточного пространства к плазматической мембране. Доказано, что ИР напрямую зависит от степени ожирения и диагностируется у лиц с избыточной массой тела задолго до манифестации СД. Сниженный инсулинозависимый транспорт глюкозы приводит к тому, что поджелудочная железа увеличивает продукцию инсулина для преодоления инсулинорезистентности и развивается гиперинсулизм. В большинстве случаев высокие уровни инсулина являются первоочередным фактором и приводят к инсулинорезистентности и ожирению. [35] К примеру, жестко контролируя уровень сахара в крови при лечении диабета требуются значительные дозировки инсулина, что приводит к гиперинсулинемия с прогрессивным увеличением веса, даже при сокращении калорийности питания. [23] DelPrato и соавт. [13] показали, что индицирование гиперинсулинемия в физиологических концентрациях в течение 48-72 часов в условиях нормогликемии приводит к снижению чувствительности к инсулину на 20-40% у здоровых людей.
Доказано, что ИР напрямую зависит от степени ожирения и диагностируется у лиц с избыточной массой тела задолго до манифестации СД. Сниженный инсулинозависимый транспорт глюкозы приводит к тому, что поджелудочная железа увеличивает продукцию инсулина для преодоления инсулинорезистентности и развивается гиперинсулизм. В большинстве случаев высокие уровни инсулина являются первоочередным фактором и приводят к инсулинорезистентности и ожирению. [35] К примеру, жестко контролируя уровень сахара в крови при лечении диабета требуются значительные дозировки инсулина, что приводит к гиперинсулинемия с прогрессивным увеличением веса, даже при сокращении калорийности питания. [23] DelPrato и соавт. [13] показали, что индицирование гиперинсулинемия в физиологических концентрациях в течение 48-72 часов в условиях нормогликемии приводит к снижению чувствительности к инсулину на 20-40% у здоровых людей.
Инсулин является основным гормоном, регулирующим липогенез в жировой ткани, во-первых, путем притока ацетил-СоА и энергии в виде HAДФН, образующегося в пентозофосфатном пути, необходимых для синтеза жирных кислот. Во-вторых, инсулин активирует ферменты ацетил-Коа-карбоксилазу, катализирующую превращение ацетил-СоА в малонил-Соа, обеспечивающего двухуглеродистые строительные блоки для создания более крупных жирных кислот, и синтезу жирных кислот. В третьих, за счет притока глицерола, образующегося из 3-фосфоглицерата для образования триглицеридов. В-четвертых, он активирует фермент липопротеинлипазу. Кроме того, инсулин является мощным ингибитором липолиза в печени и жировой ткани, благодаря способности ингибировать активность гормончувствительной липазы и в результате инсулин снижает содержание жирных кислот в крови. [10]
Секрецию инсулина обуславливает намного больше факторов, чем гликемическая реакция на потребление углеводов. Для пищевых продуктов более важным показателем является инсулиновый индекс (ИИ). Эта величина, которая характеризует продукт питания с точки зрения инсулинового ответа на него. Продукты богатые белком [9, 24], в особенности молочные белки, имеют инсулиновый индекс непропорционально более высокий, порядка 90-98, чем можно было бы ожидать, исходя из гликемической реакции (15-30). [17, 42, 43, 77] В рандомизированном перекрестном исследовании сравнивалось действие четырех видов белка: сывороточного протеина, тунца, индейки и яичного альбумина на постпрандиальную глюкозу, концентрацию инсулина, а также аппетит. Все типы белка вызвали инсулиновую реакцию, несмотря на ничтожное количество углеводов, и самый мощный инсулиновый ответ вызвал сывороточный протеин (все р < 0,001). [32]
Диетические белки, как и глюкоза, способны стимулировать секрецию инсулина напрямую. Но не только взаимодействие этих нутриентов с бета-клеткой островков Лангерганса, а также и интестинальные гормоны участвуют в стимуляции секреции инсулина. Инсулиновая реакция на молочные продукты коррелирует с содержанием незаменимых аминокислот с разветвленными цепями (англ. ВСАА), такими как лейцин, валин и изолейцин, с особым акцентом на лейцин [37, 42, 43, 46, 73], которые инициируют синтез двух пептидов, имеющих непосредственное отношение к инкреторному эффекту и получивших название глюкагоноподобного пептида-1 (ГПП-1) и глюкозозависимого инсулинотропного полипептида (ГИП). Роль этих инкретинов заключается в снижении циркулирующих уровней глюкозы в крови путем стимуляции секреции инсулина, одновременно подавляя высвобождение глюкагона, что снижает постпрандиальное повышение глюкозы. Синтезируются инкретины из общего предшественника, который носит название проглюкагон. Проглюкагон метаболизируется по двум путям. С помощью фермента прогормонконвертазы-2 в альфа-клетках поджелудочной железы образуется глюкагон. В то же время в ЖКТ с помощью прогормонконвертазы-1 образуются ГПП-1 и ГПП-2. ГПП-1 и ГПП-2 вырабатываются L-клетками эндокринной части преимущественно дистального отдела (тощей и подвздошной) кишок. ГИП секретируется в виде одной биологически активной формы К-клетками, расположенными в верхних отделах тонкого кишечника (двенадцатиперстной и тощей кишках). Получается, что из проглюкагона одновременно образуются два противоположных по действию вещества: глюкагон, являющийся антагонистом инсулина и повышающий уровень гликемии и инкретины, стимулирующие секрецию инсулина. Приблизительно 60% инсулина, секретируемого в ответ на прием смешанной пищи, является следствием эффекта инкретинов. Оба гормона имеют сходные инсулинотропные эффекты при концентрациях глюкозы 5,5 ммоль/л. [12, 39]
Среднее значение инсулина и инкретинов значительно больше при совместном приеме углеводной и белковой пищи, чем для углеводов или белка по отдельности. [44] В экспериментах, предварительная пищевая нагрузка молочной сывороткой с последующим стандартным высокоуглеводным завтраком повысила инсулин и ГПП-1 на 105% и 141% соответственно по сравнению с контролем (250 мл простой воды перед завтраком). [28] В соответствии с этим различные источники белка по-разному воздействуют на постпрандиальную глюкозу крови. Если потребление белка в одиночку не влияет на уровень глюкозы, и он остается стабильным [44], то смесь лейцина, изолейцина и валина резко повышает клиренс глюкозы после пищевой углеводной нагрузки за счет возросшего инсулина. [42, 73] Сывороточный протеин, богатый этими аминокислотами, наиболее эффективен в снижение гликемии. [7, 21, 28] Данный эффект безусловно является плюсом в контроле гипергликемии для больных СД, но, что происходит с глюкозой крови, и может ли ее избыток послужить источником образования «де ново» триглицеридов в печени, пока остается без ответа.
Более чем 30 лет назад была обнаружена ассоциация разветвленных аминокислот ВСАА с инсулинорезистентностью [14, 15, 20] и неоднократно подтвердилась впоследствии. Что удивительно, аминокислоты ВСАА, а не показатели липидного обмена, являются основными маркерами, наиболее тесно ассоциированными с чувствительностью к инсулину, что было подтверждено в исследованиях с участием лиц, страдающих метаболическим синдромом [25] и в группах китайских и азиатских мужчин c «относительно низкой массой тела». [62] Повышенный базовый уровень концентрации BCAA был связаны с прогрессирующим ухудшением толерантности к глюкозе и индексом распределения глюкозы с течением времени у подростков через 2.3±0.6 лет наблюдения. [65] В исследование «Fiehn» [16] было показано, что лейцин и валин из более, чем 350 метаболитов были увеличены в афроамериканских женщин, страдающих СД-2. После 12 лет наблюдения, при сравнении 189 лиц у которых развился сахарный диабет и 189 лиц у которых он не развился, одинаковых по весу, липидному профилю и другим клиническим показателям, пять метаболитов имели самую высокую значимую связь с развитием диабета в будущем — лейцин, изолейцин, валин, фенилаланин и тирозин. Эти и другие результаты [56, 57, 58, 34, 72] подчеркивают потенциальную ключевую роль метаболизма аминокислот в патогенезе резистентности к инсулину. [70]
Вопрос, являются ли аминокислоты ВСАА просто маркерами резистентности к инсулину, или же они являются прямыми участниками развития инсулинорезистентности, привлекает повышенный исследовательский интерес. Интервенционные исследования показали, что кратковременная инфузия аминокислот вызывает периферическую резистентность к инсулину у здоровых людей, путем ингибирования транспорта глюкозы/фосфорилирования и, таким образом, снижения синтеза гликогена. Внутримышечная концентрация гликогена и глюкозо-6-фосфата контролировались с помощью 13C и 31Р ЯМР-спектроскопии. 2,1-кратное повышение плазменных аминокислот снизило утилизацию глюкозы на 25% (р < 0,01). Уровень синтеза мышечного гликогена снизился на 64% (р < 0,01), что сопровождалось снижением глюкозо-6-фосфата. [11]
Если у грызунов аминокислота лейцин увеличивает толерантность к глюкозе [6, 7, 76], то у животных и человека лейцин ее снижает. [4, 32, 41, 50, 63, 64, 66]
Замена 1 % энергетической ценности рациона из углеводов на эквивалентное количество энергии из протеина было связано с 5 % повышением риска развития СД-2. А замена 1 % энергетической ценности из белка животного происхождения на растительный белок было связано с 18 % снижением риска СД-2. Эта ассоциация сохранялась после поправки на ИМТ [69].
Назначение 15г аминокислот ВСАА для женщин и 20г для мужчин в сутки в течение 3 месяцев в группах веганов и всеядных снизило чувствительность к инсулину у веганов. У всеядных таких изменений не наблюдалось, но при этом привело к увеличению экспрессии липогенных ферментных генов в жировой ткани [19].
Литература:
1. Балаболкин М.И. Инсулинорезистентность в патогенезе сахарного диабета 2 типа / М.И. Балаболкин, Е.М. Клебанова // Сахарный диабет. — 2001. — №1. — С. 28-36.
4. Balage M., Dupont J.,Mothe-Satney I., Tesseraud S., et al. Leucine supplementation in rats induced a delay in muscle IR/PI3K signaling pathway associated with overall impaired glucose tolerance // J. Nutr. Biochem. 2011; 22:219–226.
6. Bernard J.R., Liao Y.H., Ding Z., et al. An amino acid mixture improves glucose tolerance and lowers insulin resistance in the obese Zucker rat // Amino Acids. 2013; 45:191–203.
7. Bernard J.R., Liao Y.H., Hara D., et al. An amino acid mixture improves glucose tolerance and insulin signaling in Sprague-Dawley rats // Am. J. Physiol. Endocrinol. Metab. 2011; 300:752–760.
9. Boelsma E., Brink E.J., Stafleu A., Hendriks H.F. Measures of postprandial wellness after single intake of two protein-carbohydrate meals // Appetite. 2010; 54(3):456-64.
10. Borer K.T. Advanced exercise endocrinology / Human Kinetics. 2013. P. 264.
12. Carr R.D., Larsen M.O., Winzell M.S., Jelic K., et al. Incretin and islet hormonal responses to fat and protein ingestion in healthy men // Am J Physiol Endocrinol Metab. 2008;295:779–84.
13. DelPrato S., Leonetti F., Simonson D.C., Sheehan P., Matsuda M., DeFronzo R.A. Effect of sustained physiologic hyperinsulinaemia and hyperglycaemia on insulin secretion and insulin sensitivity in man // Diabetologiа. 1994; 37:1025–35.
14. Felig Р., Marliss E., Cahill G.F., et al. Plasma amino acid levels and insulin secretion in obesity // Med. 1969; 281:811–816.
15. Felig P., Wahren J., Hendler R., Brundin, T.J. Splanchnic glucose and amino acid metabolism in obesity // Clin. Invest. 1974; 53:582–590.
16. Fiehn O., Garvey W.T., Newman J.W. et al. Plasma metabolomic profiles reflective of glucose homeostasis in non-diabetic and type 2 diabetic obese African-American women // PLoS One. 2010; 5(12):е15234.
17. Frid A.H., Nilsson M., Holst J.J. Effect of whey on blood glucose and insulin responses to composite breakfast and lunch meals in type 2 diabetic subjects // Am J Clin Nutr. 2005; 82(1):69-75.
19. Gojda J., Rossmeislová L., Straková R., Tůmová .J, Elkalaf M et al. Chronic dietary exposure to branched chain amino acids impairs glucose disposal in vegans but not in omnivores // Eur J Clin Nutr. 2017; 71(5):594-601.
20. Gougeon R., Morais J.A., Chevalier S., Pereira S., Lamarche M., Marliss E.B. Determinants of whole-body protein metabolism in subjects with and without type 2 diabetes // Diabetes Care. 2008; 31:128–133.
21. Gunnerud U.J., Heinzle C., Holst J.J., Östman E.M., Björck I.M. Effects of pre-meal drinks with protein and amino acids on glycemic and metabolic responses at a subsequent composite meal // PLoS One. 2012; 7:e44731.
23. Henry R.R., Gumbiner B., Ditzler T., Wallace P., Lyon R., Glauber H.S. Intensive conventional insulin therapy for type II diabetes. Metabolic effects during a 6-mo outpatient trial // Diabetes Care. 1993;16(1):21-31.
24. Holt S.H., Miller J.C., Petocz P. An insulin index of foods: the insulin demand generated by 1000-kJ portions of common foods // Am J Clin Nutr. 1997;66(5):1264-76.
25. Huffman K.M., Shah S.H., Stevens R.D., Bain, J.R., et al. Relationships between circulating metabolic intermediates and insulin action in overweight to obese, inactive men and women // Diabetes Care. 2009; 32:1678–1683.
28. Jakubowicz D., Froy O., Ahren B., Boaz M., Landau Z., et al. Incretin, insulinotropic and glucose-lowering effects of whey protein pre-load in type 2 diabetes: a randomised clinical trial // Diabetologia. 2014; 57:1807–11.
32. Krebs M., Roden M. Nutrient-induced insulin resistance in human skeletal muscle // Curr. Med. Chem. 2004; 11:901–908.
34. Laferrère B., Reilly D., Arias S., Swerdlow N., Gorroochurn P., Bawa B., Bose M., et al. Differential metabolic impact of gastric bypass surgery versus dietary intervention in obese diabetic subjects despite identical weight loss // Sci. Transl. Med. 2011; 3:re2.
35. Le S.C., Bougnères P.. Early changes in postprandial insulin secretion, not in insulin sensitivity, characterize juvenile obesity // Diabetes. 1994; 43(5):696-702.
37. Meier J.J., Gallwitz B., Siepmann N., Holst J.J., Deacon C.F., Schmidt W.E., Nauck M.A. Gastric inhibitory polypeptide (GIP) dose-dependently stimulates glucagon secretion in healthy human subjects at euglycaemia. // Diabetologia. 2003; 46:798–801.
39. Müller T.D., Finan B., Clemmensen C., DiMarchi R.D., Tschöp M.H. The New Biology and Pharmacology of Glucagon. 2017. Physiol Rev; 97: 721–766.
41. Newgard C.B., An, J., Bain J.R., Muehlbauer M.J., et al. A branched-chain amino acid-related metabolic signature that differentiates obese and lean humans and contributes to insulin resistance // Cell Metab. 2009; 9:311–326.
42. Nilsson M., Holst J.J., Björck I.M. Metabolic effects of amino acid mixtures and whey protein in healthy subjects: studies using glucose-equivalent drinks // Am J Clin Nutr. 2007; 85(4):996-1004.
43. Nilsson М., Stenberg М., Frid A.H., et al. Glycemia and insulinemia in healthy subjects after lactoseequivalent meals of milk and other food proteins: the role of plasma amino acids and incretins // Am J Clin Nutr. 2004; 80(5): 1246-1253.
44. Nuttall F.Q., Mooradian A.D., Gannon M.C., Billington C., Krezowski P. Effect of protein ingestion on the glucose and insulin response to a standardized oral glucose load // Diabetes Care. 1984; 7:465–70.
46. Pena M.J., Rocha J.C., Borges N. Amino acids, glucose metabolism and clinical relevance for phenylketonuria management // Ann Nutr Disord & Ther. 2015; 2(3):1026.
47. Pereira M.A., Jacobs D.R., Van Horn L., at al. Dairy consumption, obesity, and the insulin resistance syndrome in young adults: the CARDIA Study // JAMA. 2002; 287:2081–9.
50. Promintzer M., Krebs M. Effects of dietary protein on glucose homeostasis // Curr. Opin. Clin. Nutr. Metab. Care. 2006; 9: 463–468.
56. Seibert R., Abbasi F., Hantash M.F., et al Relationship between insulin resistance and amino acids in women and men // Physiological Reports. 2015; 3(5).
57. Shah S.H., Bain J.R., Muehlbauer M.J., Stevens R.D., et al. Association of a peripheral blood metabolic profile with coronary artery disease and risk of subsequent cardiovascular events // Circ Cardiovasc Genet. 2010; 3:207–214.
58. Shah S.H., Crosslin D.R., Haynes C., et al. Branched chain amino acids levels are associated with improvement in insulin resistance with weight loss // Diabetologia. 2012; 55:321–330.
62. Tai E.-S., Tan M.L.S., Stevens R.D., et al. Insulin resistance is associated with a metabolic profile of altered protein metabolism in Chinese and Asian-Indian men // Diabetologia. 2010; 53:757–767.
63. Tremblay F., Krebs M., Dombrowski L., Brehm A. Overactivation of S6 kinase 1 as a cause of human insulin resistance during increased amino acid availability // Diabetes. 2005; 54:2674–2684.
64. Tremblay F., Lavigne C., Jacques H., Marette A. Role of dietary proteins and amino acids in the pathogenesis of insulin resistance // Annu. Rev. Nutr. 2007; 27:293–310.
65. Tricò D., Prinsen H., et al. Elevated α-Hydroxybutyrate and BCAA Levels Predict Deterioration of Glycemic Control in Adolescents // J Clin Endocrinol Metab. 2017; [Epub ahead of print].
66. Um S.H., D’Alessio D., Thomas G. Nutrient overload, insulin resistance, and ribosomal protein S6 kinase 1, S6K1 // Cell Metab. 2006; 3:393–402.
69. Virtanen H.E.K., Koskinen T.T., Voutilainen S., Mursu J., et al. Intake of different dietary proteins and risk of type 2 diabetes in men: the Kuopio Ischaemic Heart Disease Risk Factor Study // Br J Nutr. 2017;117(6):882-893.
70. Wang T.J., Larson M.G., Vasan R.S., Cheng S., Rhee E.P., et al. Metabolite profiles and the risk of developing diabetes // Nat. Med. 2011; 17:448–453.
72. Würtz P., Tiainen М., et al. Circulating metabolite predictors of glycemia in middle‐aged men and women // Diabetes Care. 2012; 35:1749–1751.
73. Yang J., et al. Leucine metabolism in regulation of insulin secretion from pancreatic beta cells // Nutr Rev. 2010; 68(5): 270–279.
74. Zemel M.B. Role of calcium and dairy products in energy partitioning and weight management // Am J Clin Nutr. 2004;79(suppl):907S–12S.
75. Zemel M.B., Thompson W., Milstead A., Morris K., Campbell P. Calcium and dairy acceleration of weight and fat loss during energy restriction in obese adults // Obes Res. 2004; 12:582–90.
76. Zhang Y., Guo K., LeBlanc R.E. Increasing dietary leucine intake reduces diet-induced obesity and improves glucose and cholesterol metabolism in mice via multimechanisms // Diabetes. 2007; 56:1647–1654.
77. Östman E.M., et al Inconsistency between glycemic and insulinemic responses to regular and fermented milk products // Am J Clin Nutr. 2001; 74(1): 96-100.
%PDF-1.6
%
1 0 obj
>
endobj
5 0 obj
/ModDate (D:20160504093149+03’00’)
/Subject
>>
endobj
2 0 obj
>
stream
application/pdf
Библиотека УО «ВГМУ»2016-05-04T09:31:49+03:002016-05-04T09:31:49+03:002016-05-04T09:31:49+03:00uuid:be8f8088-500a-4d79-a8ef-3037b3e0d901uuid:7760d900-4878-4578-b7d9-2c908b7465d7
endstream
endobj
3 0 obj
>
endobj
4 0 obj
>
endobj
6 0 obj
>
/Font >
/ProcSet [/PDF /Text]
/XObject >
>>
/Rotate 0
/StructParents 0
/Thumb 35 0 R
/TrimBox [8.PyV~fg%&-;jsMZ=[qikn̉+.qnڌDfcsH=A\
Инсулинорезистентность и преддиабет | NIDDK
На этой странице:
Инсулинорезистентность и преддиабет возникают, когда ваш организм плохо использует инсулин.
Что такое инсулин?
Инсулин — это гормон, вырабатываемый поджелудочной железой, который помогает глюкозе в крови поступать в клетки мышц, жира и печени, где она используется для получения энергии. Глюкоза поступает из пищи, которую вы едите. Печень также производит глюкозу в случае необходимости, например, когда вы голодаете. Когда уровень глюкозы в крови, также называемый сахаром в крови, повышается после еды, поджелудочная железа выделяет инсулин в кровь.Затем инсулин снижает уровень глюкозы в крови, чтобы поддерживать его в пределах нормы.
Что такое инсулинорезистентность?
Инсулинорезистентность — это когда клетки ваших мышц, жира и печени плохо реагируют на инсулин и не могут легко усваивать глюкозу из крови. В результате ваша поджелудочная железа вырабатывает больше инсулина, чтобы помочь глюкозе проникнуть в ваши клетки. Пока ваша поджелудочная железа может вырабатывать достаточно инсулина, чтобы преодолеть слабую реакцию ваших клеток на инсулин, уровень глюкозы в крови будет оставаться в пределах здорового диапазона.
Что такое предиабет?
Предиабет означает, что уровень глюкозы в крови выше нормы, но недостаточно высок, чтобы диагностировать диабет. Предиабет обычно возникает у людей, которые уже имеют некоторую инсулинорезистентность или чьи бета-клетки в поджелудочной железе не вырабатывают достаточно инсулина для поддержания нормального уровня глюкозы в крови. Без достаточного количества инсулина лишняя глюкоза остается в кровотоке, а не попадает в клетки. Со временем у вас может развиться диабет 2 типа.
Насколько распространен предиабет?
В США более 84 миллионов человек в возрасте 18 лет и старше страдают преддиабетом. 1 Это примерно каждый третий взрослый.
У кого выше вероятность развития инсулинорезистентности или преддиабета?
Люди, у которых есть генетические факторы или факторы риска, связанные с образом жизни, более склонны к развитию инсулинорезистентности или преддиабета. Факторы риска включают
- избыточный вес или ожирение
- от 45 лет и старше
- Родитель, брат или сестра с диабетом
- Афроамериканец, коренной житель Аляски, индеец, американец азиатского происхождения, латиноамериканец / латиноамериканец, коренной житель Гавайев или выходец с островов Тихого океана Американская национальность
- отсутствие физической активности
- состояния здоровья, такие как высокое кровяное давление и аномальный уровень холестерина
- Гестационный диабет в анамнезе
- История болезни сердца или инсульта
- Синдром поликистозных яичников, также называемый СПКЯ
Люди с метаболическим синдромом — сочетанием высокого кровяного давления, аномального уровня холестерина и большого объема талии — более склонны к преддиабету.
Наряду с этими факторами риска инсулинорезистентности могут способствовать и другие факторы, в том числе
Хотя вы не можете изменить факторы риска, такие как семейный анамнез, возраст или этническая принадлежность, вы можете изменить факторы риска образа жизни, связанные с приемом пищи, физической активностью и весом. Эти изменения в образе жизни могут снизить ваши шансы на развитие инсулинорезистентности или преддиабета.
Избыточный вес или ожирение являются факторами риска развития инсулинорезистентности или преддиабета.
Что вызывает инсулинорезистентность и преддиабет?
Исследователи не до конца понимают, что вызывает инсулинорезистентность и преддиабет, но они считают, что основными факторами являются избыточный вес и недостаток физической активности.
Превышение веса
Эксперты считают, что ожирение, особенно слишком много жира в брюшной полости и вокруг органов, называемого висцеральным жиром, является основной причиной инсулинорезистентности. Размер талии 40 дюймов или более для мужчин и 35 дюймов и более для женщин связан с инсулинорезистентностью. Это верно, даже если ваш индекс массы тела (ИМТ) находится в пределах нормы. Однако исследования показали, что американцы азиатского происхождения могут иметь повышенный риск инсулинорезистентности даже без высокого ИМТ.
Исследователи считали, что жировая ткань используется только для хранения энергии. Однако исследования показали, что жир живота вырабатывает гормоны и другие вещества, которые могут способствовать хроническому или длительному воспалению в организме. Воспаление может играть роль в развитии инсулинорезистентности, диабета 2 типа и сердечно-сосудистых заболеваний.
Избыточный вес может привести к инсулинорезистентности, которая, в свою очередь, может сыграть роль в развитии жировой болезни печени.
Отсутствие физической активности
Недостаточная физическая активность связана с инсулинорезистентностью и преддиабетом.Регулярная физическая активность вызывает изменения в вашем теле, которые позволяют ему лучше поддерживать баланс уровня глюкозы в крови.
Каковы симптомы инсулинорезистентности и преддиабета?
Инсулинорезистентность и преддиабет обычно протекают бессимптомно. У некоторых людей с преддиабетом может быть потемнение кожи в подмышечной впадине, на спине и по бокам шеи — это состояние называется черным акантозом. На этих же участках часто появляется множество небольших кожных новообразований, называемых кожными бирками.
Несмотря на то, что уровень глюкозы в крови недостаточно высок, чтобы вызывать симптомы у большинства людей, несколько исследований показали, что у некоторых людей с преддиабетом уже могут быть ранние изменения в глазах, которые могут привести к ретинопатии.Эта проблема чаще возникает у людей с сахарным диабетом.
Как врачи диагностируют инсулинорезистентность и преддиабет?
Врачи используют анализы крови, чтобы определить, есть ли у кого-то преддиабет, но обычно они не проверяют инсулинорезистентность. Самый точный тест на инсулинорезистентность сложен и используется в основном для исследований.
Врачи используют анализы крови, чтобы выяснить, есть ли у кого-то преддиабет.
Врачи чаще всего используют тест на глюкозу в плазме натощак или тест A1C для диагностики преддиабета.Реже врачи используют пероральный тест на толерантность к глюкозе (ПГТТ), который дороже и его не так просто провести.
Тест A1C отражает ваш средний уровень глюкозы в крови за последние 3 месяца. FPG и OGTT показывают ваш уровень глюкозы в крови во время теста. Тест A1C не такой чувствительный, как другие тесты. У некоторых людей он может пропустить предиабет, который может подхватить OGTT. OGTT может определить, как ваше тело обрабатывает глюкозу после еды — часто до того, как уровень глюкозы в крови натощак станет аномальным.Часто врачи используют OGTT для проверки на гестационный диабет, тип диабета, который развивается во время беременности.
У людей с преддиабетом вероятность развития диабета составляет до 50 процентов в течение следующих 5-10 лет. Вы можете предпринять шаги, чтобы контролировать свой предиабет и предотвратить диабет 2 типа.
Следующие результаты тестов показывают предиабет 2
- A1C — от 5,7 до 6,4 процента
- FPG — от 100 до 125 мг / дл (миллиграммы на децилитр)
- OGTT от 140 до 199 мг / дл
Вы должны пройти тест на предиабет, если у вас избыточный вес, ожирение и один или несколько других факторов риска диабета, или если ваши родители, братья и сестры или дети страдают диабетом 2 типа.Даже если у вас нет факторов риска, вам следует начать проходить тестирование по достижении 45 лет.
Если результаты нормальные, но у вас есть другие факторы риска диабета, вам следует проходить повторное обследование не реже одного раза в 3 года. 2
Как я могу предотвратить или обратить вспять инсулинорезистентность и преддиабет?
Физическая активность и снижение веса при необходимости могут помочь вашему организму лучше реагировать на инсулин. Небольшие шаги, такие как употребление более здоровой пищи и большее движение для похудения, могут помочь обратить вспять резистентность к инсулину и предотвратить или отсрочить развитие диабета 2 типа у людей с преддиабетом.
Физическая активность может помочь предотвратить или обратить вспять инсулинорезистентность и преддиабет.
Исследование Программы профилактики диабета (DPP), финансируемое Национальным институтом здравоохранения, показало, что для людей с высоким риском развития диабета потеря от 5 до 7 процентов их начального веса помогает снизить вероятность развития болезни. 3 Это от 10 до 14 фунтов для человека, который весит 200 фунтов. Люди, участвовавшие в исследовании, похудели за счет изменения диеты и большей физической активности.
DPP также показало, что прием метформина, лекарства, используемого для лечения диабета, может замедлить развитие диабета. Метформин лучше всего работал у женщин с гестационным диабетом в анамнезе, у молодых людей и людей с ожирением. Спросите своего врача, подходит ли вам метформин.
Составление плана, отслеживание вашего прогресса и получение поддержки от вашего лечащего врача, семьи и друзей могут помочь вам изменить образ жизни, который может предотвратить или обратить вспять резистентность к инсулину и преддиабет.Вы можете принять участие в программе изменения образа жизни в рамках Национальной программы профилактики диабета.
Клинические испытания
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) и другие подразделения Национального института здоровья (NIH) проводят и поддерживают исследования многих заболеваний и состояний.
Что такое клинические испытания и подходят ли они вам?
Клинические испытания являются частью клинических исследований и лежат в основе всех достижений медицины.Клинические испытания ищут новые способы предотвращения, обнаружения или лечения заболеваний. Исследователи также используют клинические испытания для изучения других аспектов лечения, таких как улучшение качества жизни людей с хроническими заболеваниями. Узнайте, подходят ли вам клинические испытания.
Какие клинические испытания открыты?
Клинические испытания
, которые в настоящее время открыты и набираются, можно просмотреть на сайте www.ClinicalTrials.gov.
Список литературы
[1] Национальный статистический отчет по диабету, 2017.Веб-сайт Центров по контролю и профилактике заболеваний. https://www.cdc.gov/diabetes/data/statistics/statistics-report.html. Обновлено 17 июля 2017 г. Проверено 19 октября 2017 г.
[2] Американская диабетическая ассоциация. Стандарты медицинской помощи при сахарном диабете — 2017. Уход за диабетом. 2017; 40 (Приложение 1).
[3] Исследовательская группа Программы профилактики диабета. Долгосрочные эффекты изменения образа жизни или метформина на развитие диабета и микрососудистые осложнения в течение 15 лет наблюдения: исследование результатов программы профилактики диабета. Ланцет: диабет и эндокринология. 2015; 3 (11): 866–875.
10 способов снизить инсулинорезистентность
Термин «инсулинорезистентность» в последнее время стал горячей темой. Особенно учитывая огромную роль, которую он играет при диабете 2 типа. В этой статье мы объясним, что такое инсулинорезистентность, и покажем, как максимально эффективно использовать инсулин.
Что такое инсулинорезистентность?
Инсулинорезистентность — это состояние, при котором клетки вашего тела неправильно реагируют на инсулин.Без инсулина ваше тело не может получить доступ к питательным веществам в кровотоке, что вызывает повышение уровня глюкозы. Эти уровни, в свою очередь, говорят организму производить больше инсулина, и, таким образом, возникает цикл инсулинорезистентности.
В то время как инсулинорезистентность может случиться с кем угодно, люди с диабетом 2 типа имеют шанс 83% бороться с инсулинорезистентностью. Если у вас также высокое кровяное давление и высокий уровень липидов в крови, вероятность инсулинорезистентности возрастает до 95% [1].Эти проценты делают это немаловажным!
Каковы симптомы инсулинорезистентности?
Инсулин, хотя и вырабатывается в поджелудочной железе, представляет собой гормон, воздействующий на все части тела. Таким образом, симптомы могут появиться практически где угодно. Вашему врачу может потребоваться лабораторная работа, чтобы действительно отточить некоторые физические эффекты инсулинорезистентности, однако наиболее распространенными симптомами являются:
- Увеличенный индекс размеров живота (обхват талии в см: рост в см)
- Acanthosis nigricans — Темные пятна в паху, подмышках или шее
- Высокий уровень триглицеридов и низкий уровень ЛПВП (хороший холестерин)
- Гиперинсулинемия — повышенный уровень инсулина в крови
- Повышенный процент жира в печени
- Необъяснимое увеличение веса
- Высокое кровяное давление
- Подагра
Что вызывает инсулинорезистентность?
Если не контролировать слишком долго, поджелудочная железа может истощиться, и некоторые из ее клеток приостановят выработку инсулина.Это снижение выработки инсулина в сочетании с постоянно растущим уровнем сахара обычно является моментом обнаружения диабета 2 типа. К счастью, теперь мы знаем многие причины инсулинорезистентности … и , зная, что — это половина дела!
Генетика
Генетическая предрасположенность играет важную роль в том, будете ли вы бороться с инсулинорезистентностью. Например, если родитель страдает диабетом 2 типа, риск развития диабета 2 типа на 38% выше [2].
Образ жизни
Хорошая новость заключается в том, что мы не полностью определяем наличие диабета по нашим генам. С помощью нашего образа жизни мы можем эпигенетически влиять на то, включены ли определенные гены или нет! Избыток калорий, особенно сахара или углеводов, которые мы не можем обработать в достаточной степени из-за недостатка упражнений, может вызвать инсулинорезистентность.
В 2017 году исследование DiRECT показало, что за счет снижения калорийности и веса через 12 месяцев почти у половины участников исследования уровень сахара был настолько высоким, что в лечении диабета больше не было необходимости [3].Это только одно из бесчисленных исследований, показывающих, что здоровый образ жизни является краеугольным камнем в развитии инсулинорезистентности.
Форма корпуса
Жир, который накапливается в органах и в брюшной полости, называется висцеральным жиром, и он обычно увеличивает инсулинорезистентность. В частности, эта центральная концентрация жира может оказаться проблемой для печени.
Печень естественно хочет избавиться от лишних жировых запасов. Он делает это, загружая излишки жира в маленькие «транспортные лодки» (так называемые частицы ЛПОНП).Эти «лодки» перемещают жирные кислоты через кровоток к мышечным клеткам. Но если организм уже изо всех сил пытается принять питательные вещества из-за резистентности к инсулину, эти транспортные лодки в конечном итоге сбрасываются обратно в кровоток, накапливаясь на стенках артерий. Это приводит к воспалению и закупорке артерий.
Бактерии и воспаления
Воспаление вообще плохо, когда дело доходит до инсулинорезистентности, но особенно плохо воспаление десен.В воспаленном десневом кармане содержатся бактерии, которые могут попасть в кровоток, вызывая воспалительную реакцию, повышающую инсулинорезистентность.
Есть также свидетельства того, что нарушение бактериальной среды в кишечнике может вызвать воспаление, которое усугубляет инсулинорезистентность и другие метаболические проблемы [4].
10 способов борьбы с инсулинорезистентностью
Хотя мы не можем многое сделать для изменения генетики (если бы мы могли догнать эти научно-фантастические фильмы), есть много вещей, которые мы можем контролировать, чтобы компенсировать образ жизни, форму тела и воспалительные факторы, вызывающие резистентность к инсулину.В первую очередь:
1. Больше движения: Важно все, будь то подъем по лестнице, езда на велосипеде или даже простая ходьба. Это не обязательно соревновательный вид спорта, но важны регулярные движения. Силовые тренировки также отлично подходят для постоянного сжигания жира и активации энергетических установок клеток, митохондрий.
2. Меньше сладостей: Потребляйте как можно меньше сахара. Особенно избегайте сладких напитков. Ксилит, эритрит или стевия могут быть альтернативами, но в умеренных количествах.Помните о натуральном фруктовом сахаре, а также о фруктозе, считающейся сладким!
3. Ешьте радугу: Сосредоточьтесь на цельных, необработанных продуктах и большом количестве свежих овощей. Чем больше цвета, тем лучше! Также регулярно ешьте пригоршню орехов и жирную рыбу!
4. Кишечник: В рацион следует добавлять большое количество клетчатки и ферментированных продуктов. Бактерии, содержащиеся в йогурте, также способствуют развитию полезных кишечных бактерий. Избегайте искусственных подсластителей, так как они могут вызвать воспаление [5].
5. Увеличьте количество омега-3: Потребление не менее 2 г омега-3 жирных кислот в день может снизить инсулинорезистентность, снизить уровень триглицеридов в крови и улучшить инсулинорезистентность [6].
6. Избегайте выпаса скота: Перерыв должен быть не менее 4-5 часов. Также доказано, что периодическое голодание снижает чувствительность к инсулину [7].
7. Цельные овсяные дни: Используйте овсяные дни в вашем рационе для улучшения инсулинорезистентности . Вы можете найти больше информации здесь.
8. Чистите эти зубы: Профессиональная чистка и регулярные стоматологические осмотры поддерживают здоровье зубов и десен и помогают снизить вероятность появления бактерий в деснах и развития инсулинорезистентности.
9. Хороший сон: Доказано, что плохой сон увеличивает инсулинорезистентность [8].
10. Снижение стресса: Кортизол, гормон стресса, повышает инсулинорезистентность.
____
[1] Бонора Э. и др., Распространенность инсулинорезистентности при метаболических нарушениях: исследование Bruneck., Диабет, октябрь 1998 г., 47 (10): 1643-9
[2] Блюм Х., Мюллер-Виланд Д., Клиническая патофизиология, 10-е издание, с. 81
[3] Lean M., Управление весом на основе первичной медико-санитарной помощи для ремиссии диабета 2 типа (DiRECT): открытое кластерно-рандомизированное исследование, The Lancet, февраль 2018 г., том 391, выпуск 10120, стр. 541- 551
[4] Карицилли А., Саад М., Роль кишечной микробиоты в устойчивости к инсулину, Nutrients, 2013 март, 5 (3): S. 829-851
[5] Суэц Дж., Искусственные подсластители вызывают непереносимость глюкозы, изменяя микробиоту кишечника, Nature, 2014 сентябрь, 514, стр.181–186
[6] Флакс П., Россмейсл М., Копецки Дж. Влияние n-3 жирных кислот на гомеостаз глюкозы и чувствительность к инсулину. 2014, Physiol. Res. 63 (Дополнение 1): стр. 93-S118
[7] Барноски А. и др., Прерывистое голодание в сравнении с ежедневным ограничением калорий для профилактики диабета 2 типа: обзор результатов исследований на людях, Трансляционные исследования, октябрь 2016 г., том 164, выпуск 4, стр. 302-311
[8] Донга Э. и др., Одна ночь частичного лишения сна вызывает у здоровых людей резистентность к инсулину во многих метаболических путях., Июнь 2010 г., Журнал эндокринного метаболизма 95 (6): 2963-8.
Инсулинорезистентность и диабет | CDC
Инсулин действует как ключ, позволяющий сахару крови проникать в клетки для использования в качестве энергии.
Невидимые изменения в организме начинаются задолго до того, как у человека диагностируется диабет 2 типа. Это и плохие новости (отсутствие симптомов означает, что вы не будете знать, что они у вас есть), и хорошие новости (вы можете предотвратить или отложить их, если подвергаетесь риску). Одно из самых важных невидимых изменений? Резистентность к инсулину.
Инсулин, сахар в крови и диабет 2 типа
Инсулин играет ключевую роль в развитии диабета 2 типа.Этот жизненно важный гормон — без него невозможно выжить — регулирует уровень сахара в крови (глюкозу) в организме, что является очень сложным процессом. Вот лучшие моменты:
- Пища, которую вы едите, расщепляется на сахар в крови.
- Сахар в крови попадает в кровоток, что сигнализирует поджелудочной железе о высвобождении инсулина.
- Инсулин помогает сахару в крови поступать в клетки организма, чтобы его можно было использовать для получения энергии.
- Инсулин также сигнализирует печени о необходимости запасать сахар в крови для дальнейшего использования.
- Сахар в крови попадает в клетки, и его уровень в кровотоке снижается, сигнализируя об уменьшении инсулина.
- Более низкий уровень инсулина заставляет печень высвобождать накопленный сахар в крови, поэтому энергия всегда доступна, даже если вы какое-то время не ели.
Вот тогда все работает без сбоев. Но эта тонко настроенная система может быстро выйти из строя, а именно:
- Лот сахара в крови попадает в кровоток.
- Поджелудочная железа вырабатывает больше инсулина, чтобы доставить сахар в клетки.
- Со временем клетки перестают реагировать на весь этот инсулин — они становятся инсулинорезистентными.
- Поджелудочная железа продолжает вырабатывать больше инсулина, чтобы заставить клетки реагировать.
- В конце концов, поджелудочная железа перестает работать, и уровень сахара в крови продолжает расти.
Большое количество сахара в крови в кровотоке очень опасно для организма, и его необходимо как можно скорее переместить в клетки. Также есть много инсулина, который заставляет печень и мышцы накапливать сахар в крови. Когда они наполняются, печень отправляет избыток сахара в крови жировым клеткам, которые откладываются в виде жировых отложений. Ага, прибавка в весе.И что еще более серьезно, все готово для преддиабета и диабета 2 типа.
У вас резистентность к инсулину?
Как узнать, что у вас инсулинорезистентность? Ни один тест не скажет вам, но если у вас высокий уровень сахара в крови, высокий уровень триглицеридов (разновидность жира в крови), высокий уровень холестерина ЛПНП («плохой») и низкий уровень холестерина ЛПВП («хороший»), ваш лечащий врач может определить, что у вас инсулинорезистентность.
Важное примечание: диабет 1 типа отличается; считается, что это вызвано аутоиммунной реакцией (организм атакует себя по ошибке).Люди с диабетом 1 типа не вырабатывают достаточно инсулина, и им необходимо принимать его, чтобы выжить.
Что вызывает инсулинорезистентность?
Неясно, что именно вызывает инсулинорезистентность, но семейный анамнез диабета 2 типа, избыточный вес (особенно в области талии) и малоподвижный образ жизни — все это может повысить риск.
Вы не должны иметь лишний вес, чтобы иметь инсулинорезистентность. Вы не можете определить, есть ли у кого-то инсулинорезистентность, глядя на него.
Как изменить резистентность к инсулину
Если у вас инсулинорезистентность, вы хотите стать наоборот — более чувствительными к инсулину (клетки более эффективно поглощают сахар в крови, поэтому требуется меньше инсулина).
Физическая активность делает вас более чувствительным к инсулину, что является одной из причин, почему он является краеугольным камнем в лечении диабета (и хорошего здоровья в целом!). Не ждите, пока вам поставят диагноз диабет, чтобы начать больше двигаться. Чем раньше вы начнете действовать (буквально), тем лучше будет.
Потеря веса также важна, как и , чтобы избежать высокого уровня сахара в крови , для снижения стресса и получения достаточного количества сна (физическая активность также может помочь вам получить больше zzz).
Эти изменения в образе жизни действительно работают. Поговорите со своим врачом о том, как начать.
Чувствительность к инсулину: что это такое и 4 способа улучшить ее без лекарств
Инсулин — это важный гормон, вырабатываемый поджелудочной железой, регулирующий уровень сахара в крови. Он эффективно помогает преобразовывать сахар из крови в клетки в виде хранимой глюкозы (или энергии для дальнейшего использования). Когда клетки организма устойчивы к инсулину, они не могут эффективно использовать инсулин.Это, в свою очередь, приводит к повышению уровня сахара в крови выше нормального целевого диапазона (70-130 мг / дл). Если поджелудочная железа обнаруживает повышенный уровень сахара в крови, это вызывает выработку большего количества инсулина, чтобы преодолеть сопротивление и снизить уровень сахара в крови до допустимого уровня.
Инсулинорезистентность
Со временем процесс избыточного производства инсулина может истощить поджелудочную железу инсулино-продуцирующими клетками, что часто встречается у людей, живущих с диабетом 2 типа. Более того, длительный и нерегулируемый высокий уровень сахара в крови может повредить нервы и органы.Люди наиболее подвержены риску инсулинорезистентности, если у них уже есть предиабет или семейный анамнез диабета 2 типа, а также если у вас избыточный вес или ожирение. Если у вас инсулинорезистентность, у вас низкая чувствительность к инсулину. И наоборот, если вы чувствительны к инсулину, у вас низкая инсулинорезистентность.
Чувствительность к инсулину
Чувствительность к инсулину означает, насколько ваши клетки чувствительны к инсулину. Более конкретно, соотношение между количеством инсулина, которое необходимо произвести, чтобы депонировать определенное количество глюкозы в кровотоке.Вы чувствительны к инсулину, если необходимо секретировать небольшое количество инсулина для депонирования определенного количества глюкозы, и резистентны к инсулину, если необходимо секретировать большое количество инсулина для депонирования того же количества глюкозы. Повышение чувствительности к инсулину может помочь вам снизить резистентность к инсулину и снизить риск многих заболеваний, включая диабет.
Повышение чувствительности к инсулину — разумное и здоровое решение, независимо от того, страдаете ли вы диабетом или нет. Чувствительность к инсулину гарантирует, что ваше тело правильно использует пищу и наиболее эффективно преобразовывает нужное количество глюкозы для получения энергии в кровоток.
Как улучшить чувствительность к инсулину (или стать менее устойчивым к инсулину)?
1. Ешьте правильные продукты
Правильное питание — это разумный выбор продуктов, это также не означает строго низкий уровень углеводов, но это действительно означает правильный тип углеводов. Полноценные тела функционируют лучше и более эффективно используют и сжигают калории для получения энергии. В отличие от нездоровой пищи, которая быстро превращает потребленные калории в нежелательные жиры.Сосредоточьтесь на контроле порций и сбалансированной диете с высоким содержанием клетчатки и продуктах с низким гликемическим индексом. Употребляйте в основном овощи, немного фруктов и полезные цельнозерновые продукты, нежирный белок и много воды. Избегайте добавления сахара и натрия. Ограничьте нездоровую пищу и пищу, которая является обработанной или предварительно приготовленной (которые часто содержат очень много натрия, сахара, искусственных ингредиентов и добавок), ни одна из которых не имеет питательной ценности. Ограничьте употребление алкоголя, никотина и кофеина. Чем ярче ваша тарелка, тем лучше (цвета, которые естественным образом происходят от овощей и фруктов).Эти продукты богаты соединениями, повышающими чувствительность к инсулину. Помните о потреблении фруктов в одной порции. Хотя сахар является натуральным, некоторые фрукты содержат очень много сахара (с высоким гликемическим индексом), и их следует есть небольшими порциями и умеренно, как в десерте.
2. Выполнение еще
Преимущества регулярных упражнений бесчисленны. Они включают повышение чувствительности к инсулину, снижение стресса, высвобождение эндорфинов, снижение холестерина, снижение артериального давления и помощь в управлении весом и / или его потере.Регулярные упражнения и движения также помогают восстановить нервную систему и улучшить кровообращение. Стремитесь к активному движению минимум 30 минут в день.
3. Больше спать
В среднем взрослому человеку требуется 7-8 часов сна каждую ночь. Постарайтесь придерживаться регулярного времени отхода ко сну и пробуждения, тело жаждет последовательности и оптимально функционирует в соответствии с циркадным ритмом или обычным распорядком дня и биологическими часами. Недостаток сна и отдыха снижает способность организма восстанавливаться и перезаряжаться.Сделайте ставку на хороший ночной сон.
4. Снижение стресса
Нежелательный стресс может привести к диабету, ожирению, депрессии, тревоге, сердечным заболеваниям, высокому кровяному давлению, желудочно-кишечным расстройствам и другим психическим и физическим проблемам. Управление и снижение уровня стресса — ключ к общему здоровью и хорошему самочувствию. Выделите достаточно времени для умственных перерывов в течение рабочего дня, оставайтесь на связи с близкими, займитесь хобби, займитесь спортом, займитесь упражнениями, снижающими стресс, такими как йога, и, наконец, если вас одолевают негативные эмоции, поговорите со специалистом по психическому здоровью. как можно быстрее.
Инсулинорезистентность приводит к хронически высокому уровню сахара в крови, известному фактору риска развития диабета и сердечных заболеваний. Инсулин также является важным гормоном, жизненно важным для здорового тела. Практикуйте выполнение этих рекомендаций как часть здорового образа жизни, чтобы повысить чувствительность к инсулину и снизить риск заболеваний.
Причины и симптомы резистентности к инсулину
Каждый третий американец, включая половину людей в возрасте 60 лет и старше 1 , имеет скрытую проблему сахара в крови, известную как инсулинорезистентность.Инсулинорезистентность увеличивает риск предиабета, диабета 2 типа и множества других серьезных проблем со здоровьем, включая сердечные приступы, инсульты 2 и рак. 3
Что такое инсулинорезистентность?
Инсулинорезистентность — это когда клетки ваших мышц, жировой ткани и печени начинают сопротивляться или игнорировать сигнал, который пытается послать гормон инсулин, то есть захват глюкозы из кровотока и ее попадание в наши клетки.Глюкоза, также известная как сахар в крови, является основным источником топлива для организма. Мы получаем глюкозу из зерна, фруктов, овощей, молочных продуктов и напитков, которые расщепляют углеводы.
Как развивается резистентность к инсулину
В то время как генетика, старение и этническая принадлежность играют роль в развитии чувствительности к инсулину, движущими силами резистентности к инсулину являются избыточная масса тела, слишком много жира на животе, недостаток физических упражнений, курение и даже скудный сон. 4
По мере развития инсулинорезистентности ваше тело сопротивляется, производя больше инсулина.Спустя месяцы и годы бета-клетки в поджелудочной железе, которые так усердно работают, чтобы вырабатывать инсулин, изнашиваются и больше не могут успевать за спросом на все больше и больше инсулина. Затем — через несколько лет после того, как инсулинорезистентность тихо началась — ваш сахар в крови может начать повышаться, и у вас может развиться предиабет или диабет 2 типа. У вас также может развиться неалкогольная жировая болезнь печени (НАЖБП) — растущая проблема, связанная с инсулинорезистентностью, которая увеличивает риск повреждения печени и сердечных заболеваний. 5
Признаки и симптомы инсулинорезистентности
Инсулинорезистентность обычно вызывается комбинацией факторов, связанных с весом, возрастом, генетикой, малоподвижным образом жизни и курением.
— Большая талия. Эксперты говорят, что лучший способ определить, есть ли у вас риск инсулинорезистентности, — это с помощью рулетки и момента истины перед зеркалом в ванной. Талия, которая составляет 35 дюймов или более для женщин, 40 или более для мужчин (31,5 дюйма для женщин и 35,5 дюймов для мужчин, если вы из Юго-Восточной Азии, Китая или Японии) 6 увеличивает вероятность инсулинорезистентности и метаболизма. синдром, который также связан с инсулинорезистентностью.
— У вас есть дополнительные признаки метаболического синдрома. По данным Национального института здоровья, 7 помимо большой талии, если у вас три или более из перечисленных ниже факторов, у вас, скорее всего, метаболический синдром, который создает резистентность к инсулину.
- Высокие триглицериды. Уровни 150 или выше, или прием лекарств для лечения высокого уровня этих жиров в крови.
- Низкие ЛПВП . Уровни липопротеинов низкой плотности ниже 50 для женщин и 40 для мужчин — или прием лекарств для повышения уровня липопротеинов низкой плотности (ЛПВП).
- Высокое кровяное давление. Показания 130/85 мм рт. Ст. Или выше, или прием лекарств для контроля высокого кровяного давления
- Высокий уровень сахара в крови. Уровни 100–125 мг / дл (предиабетический диапазон) или более 125 (диабет).
- Высокий уровень сахара в крови натощак (или вы принимаете лекарство для лечения высокого уровня сахара в крови). Умеренно повышенный уровень сахара в крови может быть ранним признаком диабета.
— На коже появляются темные пятна. Если инсулинорезистентность тяжелая, у вас могут быть видимые изменения кожи.К ним относятся участки потемневшей кожи на задней части шеи или на локтях, коленях, суставах пальцев или подмышках. Это изменение цвета называется черным акантозом. 8
Состояние здоровья, связанное с инсулинорезистентностью
Приблизительно 87 миллионов взрослых американцев страдают преддиабетом; У 30-50% разовьется полноценный диабет 2 типа. Кроме того, до 80% людей с диабетом 2 типа страдают НАЖБП. 9 Но это не единственные угрозы, связанные с инсулинорезистентностью.
Благодаря многолетнему поддержанию высокого уровня инсулина, сопровождаемого атакой повреждающего клетки высокого уровня сахара в крови, люди с инсулинорезистентностью, преддиабетом и диабетом 2 типа подвергаются высокому риску сердечно-сосудистых заболеваний. По данным Международной федерации диабета, резистентность к инсулину удваивает риск сердечного приступа и инсульта — и в три раза увеличивает вероятность того, что сердечный приступ или «мозговой приступ» будут смертельными. 10
Между тем, инсулинорезистентность и метаболический синдром также связаны с более высоким риском рака мочевого пузыря, груди, толстой кишки, шейки матки, поджелудочной железы, простаты и матки. 11, 12 Связь: высокий уровень инсулина на ранней стадии инсулинорезистентности, по-видимому, способствует росту опухолей и подавляет способность организма защищаться, убивая злокачественные клетки. 13
Исследования также обнаружили тесную связь между резистентностью к инсулину и снижением функции памяти, что увеличивает риск болезни Альцгеймера.
Как предотвратить или обратить вспять резистентность к инсулину
Похудание, регулярные упражнения и отказ от сна могут помочь улучшить вашу чувствительность к инсулину.Не полагайтесь только на диету или упражнения: в одном увлекательном исследовании Медицинской школы Университета Нью-Мексико, опубликованном в International Journal of Obesity , люди с избыточным весом, потерявшие 10% своего веса с помощью диеты и физических упражнений, увидели, что чувствительность к инсулину улучшилась на впечатляющие 80%. Те, кто потеряли столько же веса только с помощью диеты, получили рост на 38%. А те, кто просто больше занимались физическими упражнениями, но не сильно похудели, почти не заметили изменения своего уровня инсулинорезистентности. 14
Тоже вовремя. В исследовании, представленном на собрании Общества ожирения в 2015 году, исследователи обнаружили, что всего одна ночь недосыпания повышает инсулинорезистентность так же, как употребление продуктов с высоким содержанием жиров в течение шести месяцев. 15
Обновлено: 17.06.21
Осложнения диабета 2 типа
Советы по планированию питания и упражнениям
Каждый день ваше тело использует гормон, называемый инсулином, для превращения пищи в энергию.Иногда этот процесс может быть прерван и вызвать инсулинорезистентность, что приведет к повышению уровня глюкозы и, возможно, к предиабету или диабету 2 типа.
Ниже приводится обзор инсулинорезистентности, как определенные факторы образа жизни, такие как диета, упражнения и вес, могут повлиять на ваше здоровье, а также советы по здоровому питанию при диете с инсулинорезистентностью.
Что такое инсулинорезистентность?
Инсулинорезистентность, также известная как нарушение чувствительности к инсулину, возникает, когда ваши клетки плохо реагируют на инсулин.
Если у ваших клеток развивается нарушенная реакция на инсулин, ваше тело может попытаться компенсировать это путем производства большего количества инсулина. Если ваша поджелудочная железа способна вырабатывать достаточно инсулина, чтобы помочь глюкозе проникнуть в ваши клетки, уровень глюкозы может оставаться под контролем.
Однако, если ваша поджелудочная железа не может вырабатывать достаточно инсулина для удовлетворения потребностей, это может привести к предиабету или диабету 2 типа. Прочтите наш пост об инсулинорезистентности, чтобы узнать больше о причинах и симптомах.
Как упражнения и вес влияют на инсулинорезистентность?
Хорошая новость заключается в том, что даже при диагностировании инсулинорезистентности вы можете предпринять шаги, чтобы предотвратить или отсрочить развитие диабета 2 типа.Исследования Программы профилактики диабета показали, что интенсивное изменение образа жизни, которое привело к снижению веса, снизило заболеваемость диабетом 2 типа среди взрослых с избыточным весом и ожирением с нарушенной толерантностью к глюкозе на 58% в течение трех лет.
Многие другие исследования показали, что люди, которые продолжали изменять образ жизни, могли отложить постановку диагноза диабета 2 типа еще дольше, если они продолжали вести свой новый образ жизни.
Обычные упражнения
Энергетический баланс — это не только количество калорий (или энергии), но и упражнения (или выход энергии).Регулярные упражнения помогают улучшить чувствительность к инсулину, перемещая глюкозу (сахар) в мышцы, где она используется для получения энергии. Для максимальной эффективности попробуйте комбинировать аэробные упражнения типа «пыхтеть и пыхтеть» с упражнениями с отягощениями, например, с отягощениями или гантелями.
Американская кардиологическая ассоциация рекомендует взрослым 150 минут упражнений в неделю. Вам не нужно «измельчать» или «сжигать» свое тело, чтобы поправить здоровье — просто наденьте удобную обувь и после ужина дойдите до конца квартала.
Начав с небольшого изменения — например, ходьбу в течение 15 минут после каждого приема пищи — можно улучшить уровень сахара в крови, а также быстро добавить к 45 минутам упражнений в день или 315 минутам в неделю! Если вы новичок в занятиях спортом, всегда рекомендуется проконсультироваться с врачом, прежде чем начинать тренировочный режим.
Здоровый вес
Работа над поддержанием здорового веса за счет повышения уровня активности и соблюдения диеты с инсулинорезистентностью — эффективный способ предотвратить или улучшить инсулинорезистентность.Помогает каждая мелочь! Снижение веса на 7–10% от текущего веса тела может помочь предотвратить перерастание предиабета в диабет 2 типа. Итак, если вы весите 250 фунтов, даже потеря веса на 17 фунтов может иметь значение.
Не бойтесь обратиться за помощью к зарегистрированному диетологу-диетологу, который может:
- Составьте план питания, чтобы повысить свою инсулинорезистентность.
- Раскройте тайну того, как делать покупки и есть здоровее.
- Помогут вам в достижении ваших индивидуальных целей.
Большинство страховых планов покрывают посещение диетолога-диетолога, включая Medicare. Для получения дополнительной информации обратитесь к своему страховщику или посетите сайт «Правильно питайтесь», чтобы найти ближайшего к вам зарегистрированного диетолога.
Загрузите бесплатный информационный листок с 24 идеями закусок для диеты с резистентностью к инсулину>
Какая диета лучше всего подходит для людей с диагнозом инсулинорезистентность?
Когда дело доходит до диет при инсулинорезистентности, преддиабете или даже диабете, быстрого решения или универсального подхода, к сожалению, не существует.
Могут быть полезны различные подходы к диете с устойчивостью к инсулину, включая средиземноморскую, вегетарианскую или веганскую, с низким содержанием жиров, низким содержанием углеводов и очень низким содержанием углеводов (кето), но в настоящее время не существует единой диеты, определенной для людей с преддиабетом или диабет.
То, что мы знаем, основываясь на текущих исследованиях в области питания, связанных с преддиабетом или диабетом, резюмируется в недавно опубликованном отчете Американской диабетической ассоциации (ADA). Вот что рекомендуют эксперты:
- Выберите диету, богатую цельными необработанными продуктами.
- Сведите к минимуму количество продуктов с высокой степенью обработки, содержащих добавленный сахар, соль и искусственные трансжиры, насколько это возможно.
- Выбирайте некрахмалистые овощи вместо крахмалистых овощей или очищенных зерен.
- Ешьте больше клетчатки, особенно из овощей, фруктов, бобов и цельного зерна.
- Уменьшите количество калорий, поступающих из углеводов, до приемлемой для вас степени.
- Стремитесь достичь и поддерживать потерю веса на 7–10%, если у вас избыточный вес или ожирение.
Понимание гликемического воздействия продуктов питания
Когда вы едите, пища расщепляется вашим организмом на полезную форму энергии, называемую глюкозой. При инсулинорезистентности вашему организму сложнее перерабатывать количество глюкозы из пищи, что приводит к более высокому уровню глюкозы в крови. Еще больше усложняет ситуацию то, что некоторые продукты распадаются на глюкозу быстрее и на более высоком уровне, чем другие.
Измерение того, как фаст-фуд влияет на уровень глюкозы в крови, называется гликемическим индексом .Продукты, связанные с более высоким гликемическим индексом, как правило, быстрее повышают уровень сахара в крови по сравнению с менее обработанными цельными продуктами с более низким гликемическим индексом.
К продуктам с высоким гликемическим индексом относятся:
- Напитки с сахаром
- Сладости (конфеты, печенье, торты)
- Белый картофель и картофельные чипсы
- Рафинированные «белые» зерна (белый рис, белая паста, белый хлеб)
- Сухофрукты и фруктовые соки
Однако есть некоторые разногласия по поводу того, насколько полезно уделять внимание гликемическому индексу, поскольку большинство людей едят смешанные блюда — i.е. у вас может быть еда с высоким гликемическим индексом, такая как печеный картофель, и продукты с низким гликемическим индексом, такие как запеченная курица или приготовленная на пару брокколи. Размер порции, приготовление и количество клетчатки и жира в других продуктах, потребляемых во время еды, также влияют на общее влияние на уровень сахара в крови.
Продукты, которых следует избегать:
Употребление меньшего количества обработанных, цельнозерновых продуктов с высоким содержанием клетчатки, а также отказ от сладостей и полуфабрикатов может помочь улучшить инсулинорезистентность, особенно в сочетании с физическими упражнениями и здоровым образом жизни.
Следование общим рекомендациям по диете с инсулинорезистентностью, приведенным ниже, может помочь вам выбрать продукты с низким гликемическим индексом, не обращая внимания на индивидуальные цифры.
7 советов по планированию питания для инсулинорезистентной диеты
Вот несколько общих рекомендаций по плану питания при инсулинорезистентности, которые помогут вам начать придерживаться более здоровых пищевых привычек и улучшить инсулинорезистентность.
1. Добавьте овощи
Заполните половину тарелки некрахмалистыми овощами, приготовленными, сырыми, свежими, замороженными или консервированными.Покупая овощные консервы, выбирайте варианты без добавления соли или слейте жидкость.
Примеры некрахмалистых овощей:
- Артишок
- Спаржа
- Зеленая фасоль
- Свекла
- Брокколи
- Брюссельская капуста
- Кале
- Грибы
- Бамия
- Репчатый лук
- Стручки
- Перец (все сорта)
- Шпинат
- Летний сквош
- Помидоры
Вы можете приготовить большой хрустящий салат или положить в обед маленькую морковь и нарезанный красный перец, чтобы увеличить потребление овощей.
2. Акцент на цельнозерновые, фасоль и бобовые с добавкой клетчатки
Выбирая продукты, содержащие углеводы, выбирайте продукты с высоким содержанием клетчатки, витаминов и минералов и низким содержанием жиров.
Выбирайте зерна с высоким содержанием клетчатки, такие как коричневый рис, цельнозерновые макароны, овсянку, булгур, попкорн, а также хлеб и злаки с более чем тремя граммами клетчатки на порцию. Сюда входят бобы, горох и чечевица, а также цельные неповрежденные зерна. Избегайте продуктов с высоким содержанием жиров и углеводов, таких как печенье, пончики и крекеры с высоким содержанием жира.
Старайтесь, чтобы четверть вашей тарелки во время еды содержала здоровую углеводную пищу. Вот что это означает для размеров порций:
- Цельнозерновой хлеб: 1-2 ломтика
- Макаронные изделия из цельной пшеницы: 1 стакан (приготовленные)
- Коричневый рис: 1 стакан (приготовленный)
- Фасоль, горох, кукуруза: 1 стакан
- Овсянка: 1 чашка (приготовленная)
- Сухие хлопья: 1–1 ½ стакана
Если вы потребляете большое количество углеводов во время еды или перекуса, уровень инсулина в крови может резко подскочить, что затруднит регулирование сахара в крови и веса.Как только вы и ваш диетолог поймете свои потребности в калориях и уровень активности, можно порекомендовать определенное количество углеводов на прием пищи.
3. Выбирайте постные источники белка
Белок помогает стабилизировать уровень сахара в крови, а постный источник белка следует включать в приемы пищи и закуски. Выбирайте запеченные, жареные или приготовленные на гриле продукты и избегайте жареных во фритюре продуктов, поскольку они могут быстрее повысить уровень сахара в крови.
Включите нежирную белковую пищу в свои закуски и блюда, в том числе:
- Рыба
- Цыпленок
- Творог нежирный
- Грудка индейки или фарш из индейки
- Нежирные мясные деликатесы, такие как нарезанная курица, индейка или ветчина
- Тунец
- Нежирный сыр
- Нежирная свинина
Одна четверть вашей тарелки должна включать белковые продукты во время еды.Обычный размер порции белка равен 3 унциям мяса, птицы, рыбы или 1 стакану нежирного творога.
4. Ешьте фрукты в небольшом количестве
Цельные свежие фрукты — отличный выбор с высоким содержанием клетчатки, но консервированные или замороженные фрукты также могут быть здоровым и недорогим выбором.
Избегайте консервирования фруктов в сиропе из-за более высокого содержания сахара. В морозильной камере вашего супермаркета также могут быть предложены варианты замороженных фруктов по более выгодной цене, которые отлично подходят для посыпания овсянкой, творогом или салатов.
Размер порции свежих фруктов зависит от фруктов. Например, 1 стакан клубники, 12 вишен или 100 г винограда содержат одинаковое количество углеводов.
Поскольку фруктовый сок имеет тенденцию быстро повышать уровень сахара в крови, а сухофрукты являются более концентрированным источником сахара, эти продукты могут быть включены в план здорового питания, но гораздо меньшими порциями — около 4 унций сока или 2 столовых ложки сухофруктов.
5. Будьте внимательны к молочным продуктам
Молочные продукты, такие как молоко и йогурт, содержат углеводы, поэтому, хотя они являются хорошим источником кальция и витамина D, они могут повышать уровень сахара в крови.
Некоторые люди пьют большие стаканы молока, не осознавая влияния на уровень сахара в крови. Если вам поставили диагноз инсулинорезистентность или преддиабет, и вы любите молоко, ограничьте свою порцию до восьми унций. Если йогурт является основным продуктом для завтрака или перекуса, ищите те, которые содержат около 100 калорий на контейнер с ограниченным количеством добавленных сахаров.
6. Выбирайте полезные для сердца жиры
Избегайте насыщенных жиров и выбирайте полезные для сердца жиры, такие как оливковое масло. Может быть полезно умеренно использовать все жиры, так как даже оливковое масло содержит 45 калорий на чайную ложку.У тех, кто придерживается диеты, специально предназначенной для управления весом, могут появиться дополнительные калории даже со здоровыми жирами. Разделите орехи на порции по 100 калорий, используйте 1/4 авокадо вместо целого и добавьте 1-2 чайные ложки масла при приготовлении.
7. Увеличьте потребление клетчатки
Включите в свой рацион много некрахмалистых овощей и добавляйте небольшую порцию фруктов к каждому приему пищи. Клетчатка содержится в растительной пище, поэтому обратите внимание на ее содержание на этикетках продуктов из злаков, хлеба, лепешек, лепешек и других упакованных растительных продуктов.Сравните бренды, чтобы найти варианты с самым высоким содержанием клетчатки.
Самое важное, что нужно учитывать при выборе продуктов для включения в диету с инсулинорезистентностью, — это стремиться к балансу, разнообразию и умеренности. Вы не хотите застревать в колее, и не стоит пытаться есть продукты, которые вам не нравятся.
Ваша цель должна заключаться в том, чтобы выработать устойчивый режим питания, который вы можете придерживаться в долгосрочной перспективе, но при этом не отказываться от продуктов, которые вам нравятся.Существует множество полезных приложений, помогающих отслеживать диету и уровни питания. Если вам нужна дополнительная поддержка в изменении рациона, поговорите с зарегистрированным диетологом-диетологом, чтобы получить дальнейшие советы и подсказки по индивидуальному плану питания.
Инсулинорезистентность: причины, симптомы, диагностика и последствия
Что такое инсулин? Сеть гормонального здоровья. 2018.
Что такое инсулинорезистентность? Центр диабета Джослин.
Преддиабет и инсулинорезистентность. Национальный институт диабета, болезней органов пищеварения и почек.Август 2009 г.
Инсулинорезистентность. Британская диабетическая ассоциация.
Acanthosis Nigricans. Американская академия дерматологической ассоциации.
Означает ли ощущение, что у вас диабет, ощущение булавок и игл? TheDiabetesCouncil.com. 15 января 2018 г.
Диагностика диабета и изучение предиабета. Американская диабетическая ассоциация. 21 ноября 2016 года.
Лин П-Ж, Бурильщик КТ. Третье воздействие обеда с пониженным содержанием углеводов снижает инсулинорезистентность после приема пищи вечером и реакцию на GIP, а также оценку резистентности к инсулину по HOMA-IR. PLoS One . 31 октября 2016 г.
Хиршковиц М., Уитон К., Альберт С.М. и др. Рекомендации по продолжительности сна Национального фонда сна: методология и сводка результатов. Здоровье сна . March 2015.
Кортикостероиды и диабет. Британская диабетическая ассоциация.
Сколько нам действительно нужно спать? Национальный фонд сна.
Связь между недостатком сна и диабетом 2 типа. Национальный фонд сна.
Понимание диабета и психического здоровья.Американская диабетическая ассоциация.
Осложнения. Американская диабетическая ассоциация.
Здоровый вес. Центры по контролю и профилактике заболеваний. 28 апреля 2021 г.
Статистика о диабете. Американская диабетическая ассоциация.
Общие сведения об инсулинорезистентности. Американская диабетическая ассоциация.
Общие сведения о диагностике A1C. Американская диабетическая ассоциация.
Предиабет. Клиника Майо. 22 сентября 2020 г.
Инсулинорезистентность. Университет Питтсбурга.
Li Z, Xu W, Su Y, et al.


