Как определить проблемы с поджелудочной железой: Диагностика состояния поджелудочной железы в СИНЭВО
«Признаки заболевания поджелудочной железы» – Яндекс.Кью
Часто люди, имеющие боли в подложечной области, списывают недомогание на гастрит, дуоденит или остеохондроз. Специалисты бьют тревогу, поскольку число людей с хроническими панкреатитами и сопутствующей секреторной недостаточностью постоянно, год от года, увеличивается.
Немного о поджелудочной железе
Основная роль данного органа — производство ферментов и гормонов. Вместе с панкреатическим соком ферменты (трипсин, химотрипсин, амилаза и липаза) попадают в двенадцатиперстную кишку, где принимают участие в процессах дальнейшего переваривания пищи.
При недостаточном производстве секрета или нарушении оттока панкреатического сока пища полностью не расщепляется, особенно это касается белков и жиров. Также страдают и процессы всасывания питательных веществ. Некачественно переработанный пищевой комок транзитом проходит по кишечнику, в результате чего количество каловых масс увеличивается.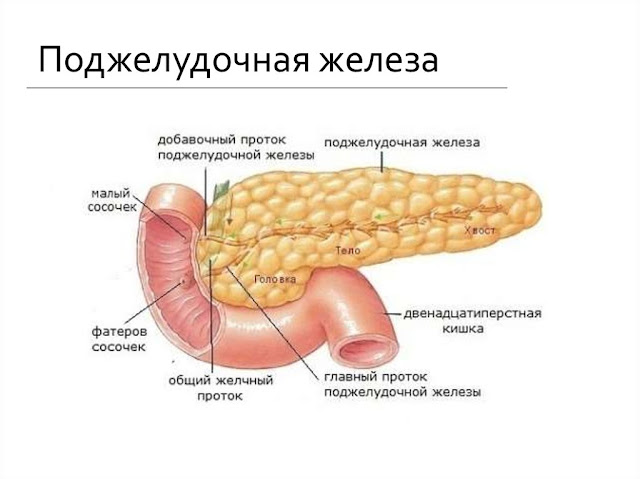
Гормоны, производимые поджелудочной железой — инсулин, глюкагон и липокаин. При заболеваниях поджелудочной железы они перестают вырабатываться в достаточном количестве, что может привести к сахарному диабету или липоматозу самой железы.
Первые признаки заболевания поджелудочной железы
Чаще всего — это боли в области эпигастрия, которые имеют тенденцию к нарастанию. Боль может носить опоясывающий характер и отдавать в область поясницы, левую лопатку, позвоночник. Характерна повышенная кожная чувствительность. Нередко патологию поджелудочной железы путают с остеохондрозом позвоночника, мочекаменной болезнью, заболеваниями сердца, холециститом и аппендицитом.
Наряду с болезненностью присоединяются признаки недостаточной секреторной активности органа:
- «жирный» стул, который плохо смывается с поверхности унитаза. Увеличение количества жира в кале связано с недостаточностью липазы — фермента, который не имеет в организме «дублеров».
 Нарушается основная функция липазы — расщепление жиров в присутствии компонентов желчи.
Нарушается основная функция липазы — расщепление жиров в присутствии компонентов желчи. - Кашицеобразный обильный стул, выделяющийся 4-5 раз в день. Каловые массы часто бывают серого цвета.
- Вздутие живота и колики.
- Тошнота и тяжесть в животе, особенно после приема жирной и копченой пищи.
- Похудение, которое происходит вследствие плохого усвоения питательных веществ. Аппетит может быть сохранен на начальных этапах.
Помогает выявить патологию исследование копрограммы. В кале обнаруживают большое количество нейтрального жира (стеаторея), а также непереваренные зерна крахмала и мышечных (мясных) волокон.
Плохое качество панкреатического сока является препятствием для всасывания жиров и части витаминов, поэтому, спустя некоторые время, присоединяются признаки витаминной недостаточности. Гиповитаминоз Д проявляется в склонности к переломам костей, судорожным сокращениям мышц. Недостаток витамина А — в сухости кожи, нарушениях зрения; гиповитаминоз К характеризуется плохой свертываемостью крови.
Вследствие плохого расщепления белков развивается гиповитаминоз В12, который может привести к тяжелому заболеванию — пернициозной анемии.
Данные симптомы появляются при следующих заболеваниях:
- острое воспаление железы, острый панкреатит;
- хронический панкреатит;
- опухоли;
- муковисцидоз;
- липоматоз и фиброз железы;
- заболевания тонкого кишечника.
Признаки панкреатита
Если же возникло острое воспаление — панкреатит, болевой симптом выражен особенно остро. Нередко пациент не может лежать на левом боку, а принимает вынужденное положение — сидя, согнувшись вперед. Боль локализуется в подложечной области, с левой стороны живота, носит опоясывающий характер. Позже присоединяется рвота, не приносящая облегчения. Рвотные массы могут быть кислым содержимым, изредка — с примесью крови или желчи. Часто появляется повышенная температура.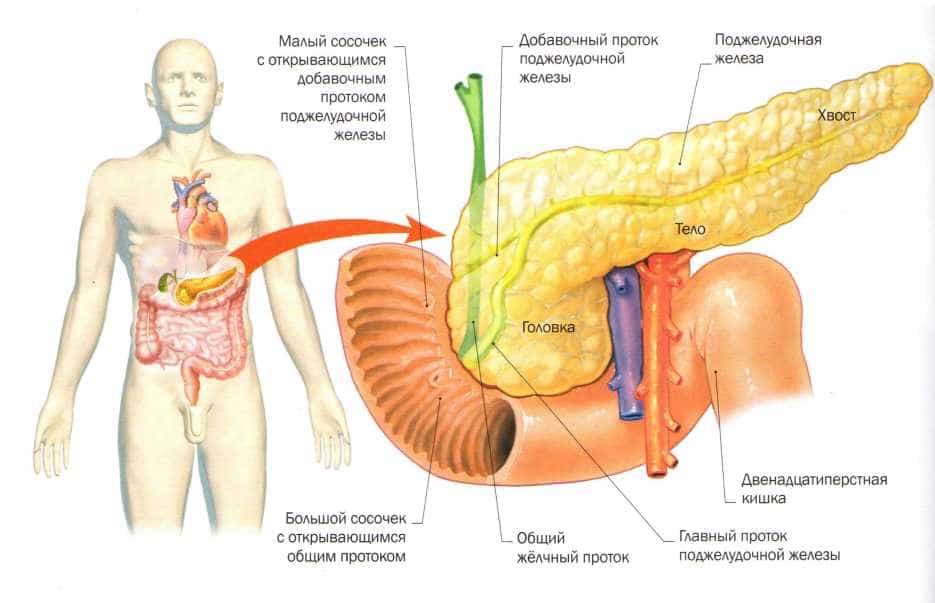
При пальпации живота находят болезненность в левой его части, немного выше пупка. Чтобы не спутать панкреатит с остеохондрозом, следует пальцами ощупать позвоночник. При панкреатите он будет безболезненным.
Согласно исследованиям, большинство случаев панкреатита возникает после приема больших доз алкоголя (в 70%). И лишь только в 10 % эпизодов поражение поджелудочной железы возникает в результате заболеваний — желчнокаменной болезни, опухоли, бактериальной или вирусной инфекции, хронических поражениях пищеварительного тракта, аутоиммунных нарушениях. В 20% выявить причину патологии не удается.
Повторные острые панкреатиты переводят заболевание в хроническую форму. Постепенно происходит замещение железистой ткани рубцовой, а это может привести к нарушению ее эндокринологической функции и развитию сахарного диабета.
Проводится в зависимости от остроты и тяжести процесса. Лучше проконсультироваться с врачом, чтобы исключить заболевания других органов.
При остром панкреатите назначаются голодные дни, практикуется прикладывание пузыря со льдом на область живота.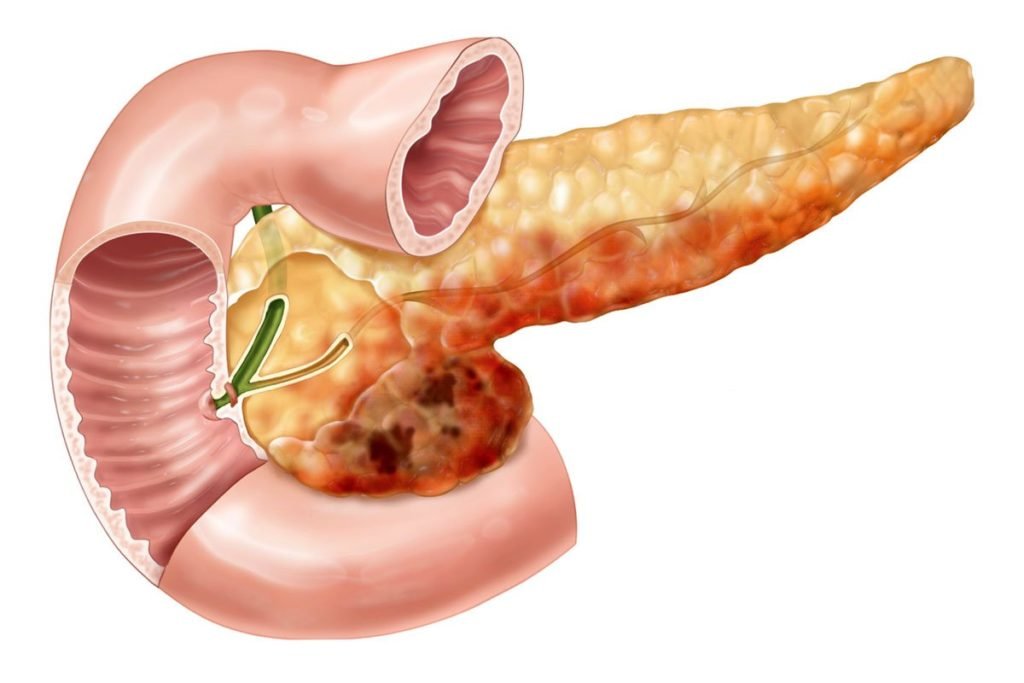 Для купирования боли показаны спазмолитические и обезболивающие средства.
Для купирования боли показаны спазмолитические и обезболивающие средства.
Назначаются ферментативные препараты, не содержащие компонентов желчи.
Профилактика
Следует избегать злоупотребления жирной пищей, алкоголем, при избыточной массе тела необходимо снизить вес. Также не следует использовать некоторые пищевые приправы, особенно острые. Своевременно лечите заболевания желудка, кишечника, органов желчеотделения, и соблюдайте назначенную врачом диету при панкреатите.
Материал предоставлен
doctor.kz
К какому врачу обращаться, если болит поджелудочная железа
Гастроэнтерологи Москвы — последние отзывы
Добрый день!
К сожалению, врач оказался не совсем компетентен. Жаль, не смогу здесь описать все нюансы, иначе получится большое письмо. Но более полный отзыв о работе врача я отправила лично Мачневой Юлии Викторовне в сообщения.
Жаль, не смогу здесь описать все нюансы, иначе получится большое письмо. Но более полный отзыв о работе врача я отправила лично Мачневой Юлии Викторовне в сообщения.
Проблемы врач решить не помог, договорённости не выполнялись, анализы назначались кое-как и скорее с моей подачи.
А потом и вовсе, сдав все по следующему кругу все анализы, врач вовсе проигнорировал мой вопрос о записи и дальнейшем лечении.
На модерации,
20 октября 2021
Прекрасный врач! Все хорошо анализирует и по делу.
Людмила,
18 октября 2021
Я очень доволен. Отличный приём. Игорь Юрьевич померил мне давление, проконсультировал и выписал лекарства. Он профессиональный и отзывчивый врач. Обязательно буду общаться ещё. О Специалисте узнал через СберЗдоровье.
Отличный приём. Игорь Юрьевич померил мне давление, проконсультировал и выписал лекарства. Он профессиональный и отзывчивый врач. Обязательно буду общаться ещё. О Специалисте узнал через СберЗдоровье.
Давид,
18 октября 2021
Доктор приятный в общении. Приём прошёл посредственно и по скрипту. Не могу сказать, что это плохо, но и не вау. Но понравилось, что не было предложено никаких дополнительных услуг. Мне были выписаны препараты. Я их пока принимаю и о результате сказать пока не могу. Специалиста выбрала по удобному месту и времени.
Анастасия,
18 октября 2021
Прекрасный, добрый и внимательный доктора! Я довольна визитом. Времени приёма Марина Анатольевна для меня уделила более чем достаточно. Если будет такая необходимость, обязательно обращусь повторно к данному специалисту. И в клинику обратилась только из-за врача.
Диана,
19 октября 2021
Доктор вежливый, внимательный, максимально корректный. Прием прошел очень хорошо. Людмила Алексеевна полностью исследовала мою проблему. Сделала кардиограмму, измерила давление, написала подробное заключение, ответила на все вопросы. Мне понравилось. По итогу назначила лечение, рекомендовала сделать другие обследования. Повторно обратился бы в случаи необходимости.
Прием прошел очень хорошо. Людмила Алексеевна полностью исследовала мою проблему. Сделала кардиограмму, измерила давление, написала подробное заключение, ответила на все вопросы. Мне понравилось. По итогу назначила лечение, рекомендовала сделать другие обследования. Повторно обратился бы в случаи необходимости.
Никита,
20 октября 2021
Игорь Иванович замечательный, добрый, терпеливый, человечный доктор и хороший специалист. На приеме врач провел осмотр, назначил анализы ( причем лишних не назначал). До этого я 1,5 месяца лечилась в двух других клиниках и они не смогли обнаружить и понять что со мной, а этот специалист нашел причину. Он назначил те анализы, которых не хватало. Грамотный подход, грамотно всё объяснил. Нет непонятных для меня слов, все ясно и прозрачно. Доктор внимательно выслушивает, не торопит. Очень хорошее отношение к пациентам. Когда пришли результаты анализов он посмотрел, дал рекомендации. Мне стало получше. Доктор посоветовал мне поискать хорошего отоларинголога. Приемом я осталась довольна, Буду рекомендовать данного специалиста знакомым.
Он назначил те анализы, которых не хватало. Грамотный подход, грамотно всё объяснил. Нет непонятных для меня слов, все ясно и прозрачно. Доктор внимательно выслушивает, не торопит. Очень хорошее отношение к пациентам. Когда пришли результаты анализов он посмотрел, дал рекомендации. Мне стало получше. Доктор посоветовал мне поискать хорошего отоларинголога. Приемом я осталась довольна, Буду рекомендовать данного специалиста знакомым.
Елена,
19 октября 2021
Это был мой повторный приём к данному специалисту. На приёме Татьяна Сергеевна меня выслушала, просмотрела результаты анализов и назначила правильное лечение. Врач внимательный, умный, разбирается в своём деле, всё понятно и доступно объясняет. Приём прошёл отлично.
На модерации,
22 октября 2021
Во время приёма Анна Игоревна меня внимательно выслушала, всё понятно объяснила и рассказала. По итогу доктор выписала мне лечение и направила на анализы. Сам специалиста нашёл через сайт DocDoc и буду рекомендовать остальным!
Валентин,
18 октября 2021
Очень хороший врач, внимательный. На приме Марина Викторовна провела осмотр, все спросила о болезни, написала. Все отлично. По итогу получила назначения, рекомендации посетить уролога, сдать анализы. Все четко объяснила, ответила на все вопросы. Качеством приема я осталась довольна.
На приме Марина Викторовна провела осмотр, все спросила о болезни, написала. Все отлично. По итогу получила назначения, рекомендации посетить уролога, сдать анализы. Все четко объяснила, ответила на все вопросы. Качеством приема я осталась довольна.
Холисса,
20 октября 2021
Показать 10 отзывов из 12940
Как распознать проблемы с поджелудочной железой и печенью
Эти органы обеспечивают нормальную работу всех органов и систем. Железы синтезируют гормоны, ферменты для метаболизма, расщепления и всасывания полезных веществ. Поражение печени и поджелудочной первым делом приведут к бедам с пищеварением. Причём симптомы болезни не всегда выражены ярко — однако их игнорирование может привести к осложнениям. В этом материале мы расскажем о симптомах, которые неоднозначно говорят о проблемах с этими важными органами.
Причины возникновения болезней печени и поджелудочной железы делятся на две большие группы: внешние и внутренние. Причинами внешних являются плохая экологическая обстановка, работа на вредном производстве, неправильное питание (жирная пища или голодание), алкогольная и наркотическая зависимости. Внутренние причины связаны заболеваниями-провокаторами воспаления тканей органов.
На ранних стадиях выраженных симптомов может и не быть. Проводить диагностику и назначать терапию должен только врач. Но вы должны быть внимательны к своему организму. Итак, на какие симптомы стоит обратить внимание.
Слабость и апатия
Повышенная утомляемость, упадок сил, бессонница, депрессивное состояние, раздражительность, агрессивность — всё это из-за отравления шлаками и токсинами, что негативно сказывается на центральной нервной системе.
Проблемы с пищеварением
Главный (и порой единственный) симптом поражения поджелудочной железы — частый жидкий стул. При этом из-за снижения количества ферментов заболевания печени могут сопровождаться как диареей, так и запорами.
Тошнота и рвота
Обычно это сопровождается отсутствием аппетита, онемением конечностей, головокружением. Такие неприятные симптомы проявляются из-за уменьшения количества желудочного сока. При рвоте также происходит обезвоживание организма и нарушение водно-солевого баланса.
Проблемы с гормонами
Поджелудочная железа выполняет экзокринную (производство ферментов для пищеварения) и эндокринную функции (выработка глюкагона, инсулина и других гормонов). При болезнях органа возникает нехватка гормонов, что, в свою очередь, может стать причиной тяжёлого заболевания — сахарного диабета.
Печень же нейтрализует лишние эстрогены. Из-за сбоев с работой печени у женщин возникает риск бесплодия. Вообще, гормональные сбои зачастую являются самыми первыми симптомами проблем с печенью — при малейшем подозрении на это необходимо обратиться к врачу.
Температура
Для болезней поджелудочной железы и печени характерно повышение температуры до 38°C. Это сопровождается ознобом, мигренью, головокружением, отсутствием аппетита и изменением вкуса.
Боль в боку
Сама по себе печень болеть не может — в ней нет болевых рецепторов. Боль боку в области печени говорит о её увеличении. Поджелудочная железа при воспалениях болит очень ощутимо. А если болевые ощущения исходят от обоих органов, это говорит о язве желудка и онкологических заболеваниях.
Желтуха
Это появление у кожи и на белках глаз желтоватого оттенка. Это происходит из-за накопления в тканях желчного фермента билирубина. При воспалении поджелудочной нарушается отток желчи, и билирубин всасывается в кровь. Такое состояние характерно для вирусных гепатитов, острой алкогольной интоксикации, цирроза. При обнаружении подобных симптомов следует немедленно обратиться за медицинской помощью.
Вздутие или «окаменение» живота
В желудке скапливаются газы, что приводит к вздутию живота. Это происходит из-за того, что организм не справляется с перевариванием, и остатки иди начинают гнить, вызывая развитие патогенов в микрофлоре. Это часто сопровождается изжогой.
Вздутие не проявляется у здоровых людей (либо же проявляется редко и в слабой форме). Если поджелудочная железа требует лечения, метеоризм проявляется почти после каждого приема пищи.
Подкожные гематомы
При болезнях печени на теле могут появляться синяки, даже если несильно надавить на кожу. Это происходит из-за слабой свёртываемости крови. Такой симптом — верный сигнал к тому, чтобы незамедлительно обратиться к специалисту.
Тахикардия
Повышенное, учащённое сердцебиение тоже может говорить о проблемах с печенью и поджелудочной. Сердечный ритм нарушается из-за электролитного дисбаланса, что является следствием неправильной работы органов.
Налет на языке
Обратите внимание на язык: если он начал пересыхать, трескаться, появилось покраснение и образовался белый налёт — дело приняло нехороший оборот.
Боль под пупочной ямкой
О заболевании печени и поджелудочной также говорит острая боль при нажатии на два сантиметра ниже пупочной ямки в направлении вверх и внутрь.
Что делать при острых болях
Боль — повод для незамедлительного обращения к врачу. Специалист назначит необходимые анализы, поставит диагноз и начнёт лечение. Людям с алкогольной зависимостью, лишним весом или сахарным диабетом обязательно проходить ежегодные профилактические осмотры.
Также следует провериться на онкомаркеры — это позволит своевременно выявить рак. Самостоятельно назначать и пить таблетки строго запрещено — это неизменно приведёт у ухудшению состояния.
Профилактика заболеваний печени и поджелудочной железы
Определённой профилактики болезней этих органов нет. Достаточно отказаться от вредных привычек, табака, крепкого алкоголя. Следует сбалансировать меню и исключить из рациона жирную и жареную пищу. Это поможет предупредить также и сердечно-сосудистые заболевания.
Поджелудочная железа и печень — очень выносливые железы, и их разрушение не происходит в короткие сроки. Однако это вовсе не означает, что не нужно прислушиваться к ощущениям и реагировать на симптоматику.
Будьте здоровы и берегите себя.
Фотографии из открытых источников
где и как болит поджелудочная железа и что при этом делать?
Поджелудочная железа — один из главных внутренних органов человека, но большинство почти ничего не знает о его работе, заболеваниях и даже точном расположении. Однако это полезная информация, необходимая каждому: поджелудочная железа — деликатный орган, и нарушить его работу несложно. Боли в поджелудочной железе — серьезный симптом, который сопутствует многим заболеваниям.
Где находится важный орган пищеварительной системы — поджелудочная железа?
Поджелудочная железа — продолговатый орган, расположенный позади желудка, приблизительно на пять–десять сантиметров выше пупка.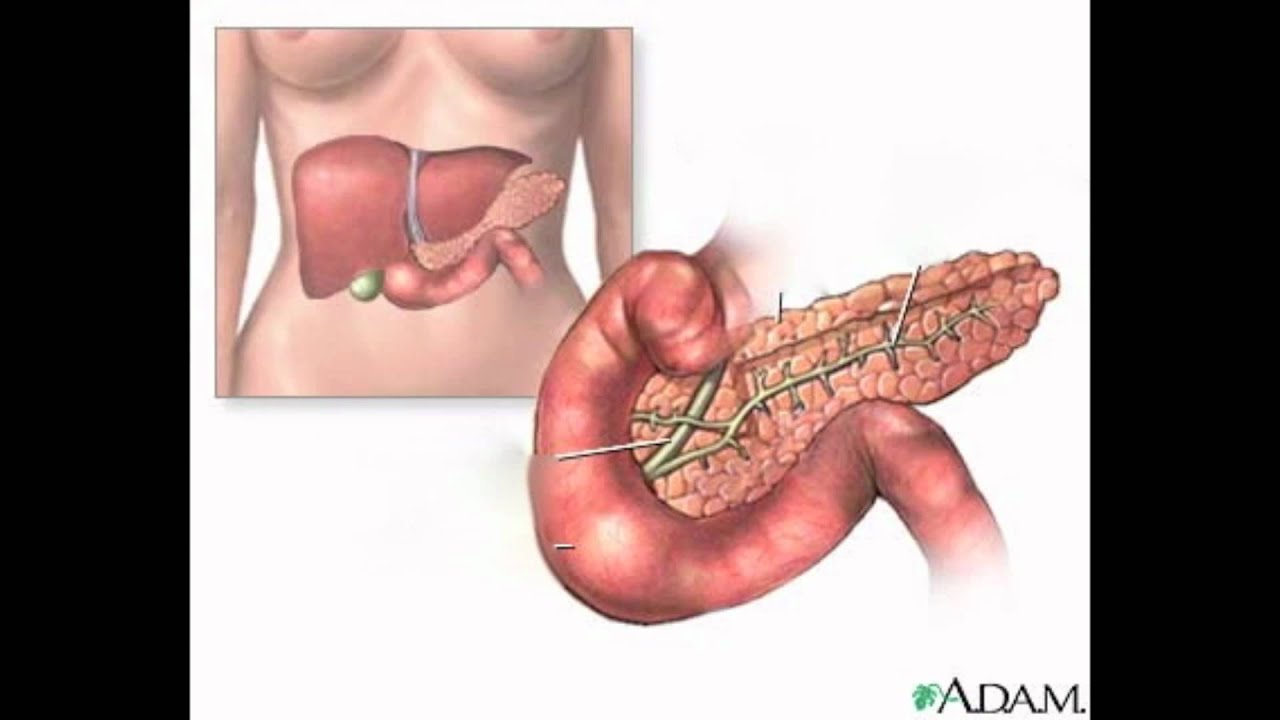 Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов, которые врачи называют головой, телом и хвостом. Головка прилегает к двенадцатиперстной кишке, тело расположено вплотную к желудку, а хвост находится рядом с селезенкой.
Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов, которые врачи называют головой, телом и хвостом. Головка прилегает к двенадцатиперстной кишке, тело расположено вплотную к желудку, а хвост находится рядом с селезенкой.
Хотя поджелудочная железа — орган относительно небольшой, на нем лежит множество разнообразных функций. Поджелудочная выделяет панкреатический сок — «коктейль» из ферментов и солей, необходимых для расщепления различных питательных веществ и их усвоения. Без ферментов мы не смогли бы переваривать пищу. Их в нашем теле вырабатываются десятки видов, не только в поджелудочной, но и в желудке, и в слюнных железах, и в кишечнике.
Интересный факт
За сутки поджелудочная железа может выделять до одного литра панкреатического сока.
Каждый фермент предназначен для расщепления строго определенного типа веществ: одни занимаются белками, другие — соединительными тканями, третьи — углеводами, и так далее.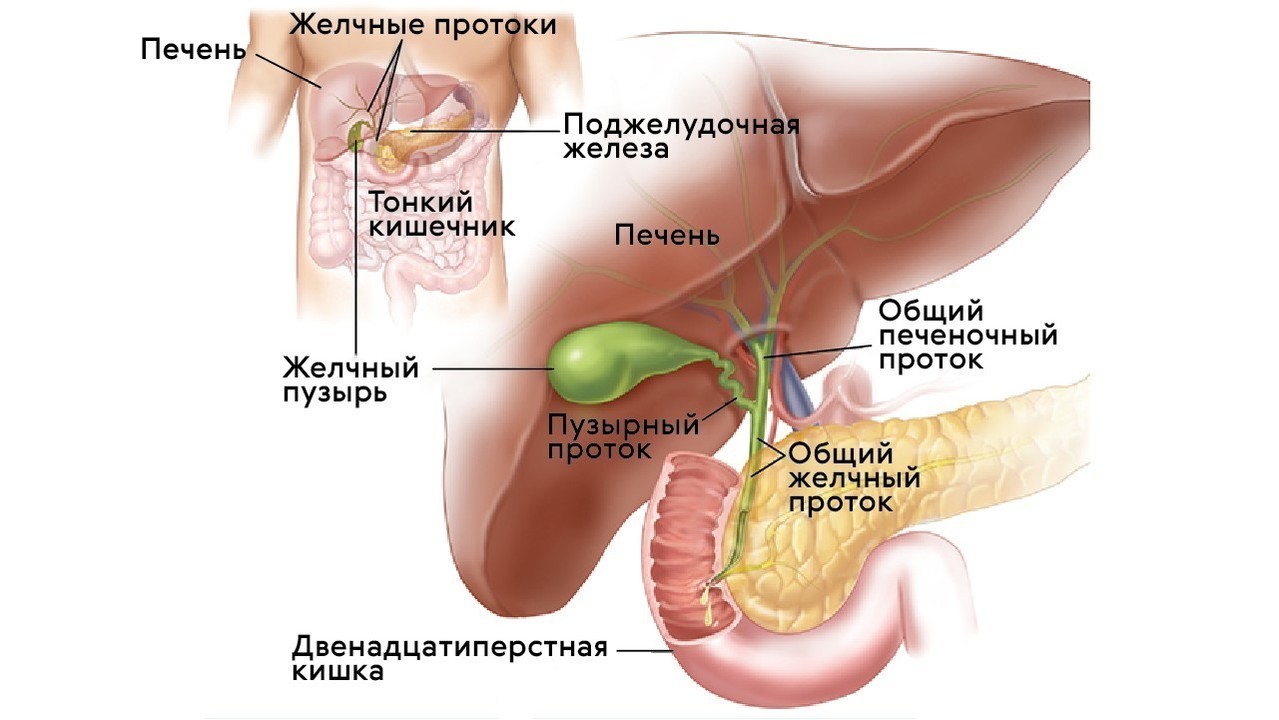 Нехватка даже одного из них может привести к существенным проблемам с пищеварением.
Нехватка даже одного из них может привести к существенным проблемам с пищеварением.
Кроме того, поджелудочная железа вырабатывает гормоны, необходимые для обменных процессов — в частности, инсулин.
Почему болит поджелудочная железа: выясняем причины
Боли в поджелудочной железе никогда не возникают просто так. Они всегда сигнализируют о неполадках, более или менее серьезных.
Боли в поджелудочной железе часто возникают при таких заболеваниях, как панкреатит, вирусные гепатиты, патологии желчевыводящих путей, при которых нарушается отток желчи, диабет, опухоли, аутоиммунные заболевания, глистные инвазии. Сильнее всего боль в поджелудочной железе проявляется при панкреатите.
На заметку
Примерно 90% пациентов с панкреатитом жалуются на сильные боли в поджелудочной железе, и только у 10% заболевание проходит без болевого синдрома.
Болевые ощущения нередко сопровождают прием некоторых лекарственных препаратов, таких как кортикостероиды, гормональные препараты, антибиотики тетрациклинового ряда.
Однако очень часто боль в поджелудочной вызывается не болезнями, а погрешностями в диете. Если мы переедаем или употребляем слишком много алкоголя и тяжелых жирных продуктов, железа работает на пределе возможностей, чтобы помочь организму их усвоить.
Как понять, что болит именно поджелудочная железа? Опознать проблему нетрудно, боль в поджелудочной железе проявляется достаточно специфически. Болевые ощущения локализованы в области вокруг пупка, а при остром панкреатите отдает в спину — этот эффект врачи называют «опоясывающей болью». Боли в поджелудочной усиливаются после обильной или жирной пищи, алкогольных напитков, а также в положении лежа на спине. Эта боль практически не купируется анальгетиками и спазмолитиками, носит постоянный, неприступообразный характер и немного ослабевает, если сесть и наклониться вперед. При панкреатите, помимо боли, наблюдаются тошнота и рвота, слабость, потливость.
Что делать, если болит поджелудочная железа: рекомендации
Боль в поджелудочной часто бывает настолько сильной, что у человека не остается иного выхода, кроме обращения к врачам. И это правильное решение: заподозрив неполадки с поджелудочной, ни в коем случае нельзя заниматься самолечением. Как мы уже говорили выше, эта боль сопровождает множество разных заболеваний, которые требуют различной терапии. А определить причину можно только после всесторонней диагностики: лабораторных исследований, УЗИ, томографии, рентген-исследования и, в некоторых случаях, диагностической лапароскопии.
Терапия основного заболевания всегда включает в себя комплекс мер.
- Диета. Первая задача при лечении поджелудочной железы — максимально разгрузить этот орган, облегчить его работу. Вне зависимости от того, что вызвало боль в поджелудочной, назначается щадящая диета. В первую очередь нужно полностью исключить алкоголь, газированные напитки, кофе и крепкий чай, острую, жирную, жареную пищу, шоколад. Даже у здоровых людей злоупотребление этими продуктами может вызвать неприятные ощущения в области поджелудочной железы. Обычно назначается так называемый стол №5 — меню, основанное на ограничении в жирах и кислых продуктах.
 Стол №5 — это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу — это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка — расплата за переедание или непривычную пищу. После праздников с их бесконечными обедами и возлияниями будет полезно временно переключиться на мягкую диету, чтобы вернуть пищеварение в норму. Стол №5 — диета комфортная и не предполагает отказа от широкой группы продуктов.
Стол №5 — это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу — это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка — расплата за переедание или непривычную пищу. После праздников с их бесконечными обедами и возлияниями будет полезно временно переключиться на мягкую диету, чтобы вернуть пищеварение в норму. Стол №5 — диета комфортная и не предполагает отказа от широкой группы продуктов. - Медикаментозная терапия. Лечение зависит от основного заболевания, но в любом случае врач назначит препараты, которые помогут снять симптомы и улучшить работу пищеварительного тракта.
При боли в поджелудочной железе назначают обезболивающие средства для купирования острых приступов, антациды для восстановления уровня желудочной кислотности и нормализации функции пищеварения, а также ферментные препараты (при хроническом панкреатите вне периода обострений). Ферменты, которые содержатся в них, практически не отличаются от наших собственных ферментов и помогают справиться с усвоением пищи, если поджелудочная железа не может вырабатывать достаточное количество панкреатического сока. Кроме того, в некоторых случаях назначают желчегонные средства, антисекреторные вещества (так называемые Н2-блокаторы гистаминовых рецепторов и ингибиторы протонной помпы).
Боль в поджелудочной железе — симптом, который нельзя игнорировать. Однако стоит помнить о том, что пусть и редко, но болезни поджелудочной могут развиваться практически бессимптомно. Поэтому желательно хотя бы раз в пару лет проходить общее обследование у гастроэнтеролога. Это особенно актуально для тех, кто не привык отказывать себе в алкоголе, жирной и жареной пище.
Рак поджелудочной железы
Поджелудочная железа представляет собой орган брюшной полости, расположенный за желудком, размерами 15-22 см. Она состоит из головки, тела и хвоста. В составе поджелудочной железы выделяют два типа клеток. Одни отвечают за продукцию ферментов, участвующих в пищеварении (экзокринная часть). Вторые выделяют в кровь важные гормоны, регулирующие обмен веществ, такие как инсулин и глюкагон (эндокринная часть).
Злокачественную опухоль из клеток экзокринной части называют раком поджелудочной железы.
Опухоли из клеток, производящих гормоны классическим раком не являются. Это отдельная группа заболеваний, которые входят в широкое понятие “нейроэндокринные опухоли”.
Причины развития рака поджелудочной железы мало изучены. Известно, что такие факторы как курение табака, злоупотребление алкоголем, низкая физическая активность, ожирение, хронический панкреатит и контакт с тяжелыми металлами могут повышать риск развития опухоли.
Также рак поджелудочной железы чаще развивается у лиц с отягощенной генетикой. Особенно подвержены развитию опухоли пациенты с наследственными опухолевыми синдромами, такими как синдром Линча и наследственный рак молочной железы.
Рак поджелудочной железы обычно встречается у лиц старше 45 лет. Случаи заболевания у более молодых лиц являются редкостью, но также встречаются в клинической практике.
СИМПТОМЫ.
На ранних стадиях болезнь часто может протекать бессимптомно. На более поздних могут появиться жалобы на боль в животе, тошноту, рвоту и потерю веса.
Часто первым проявлением болезни становится желтуха. Ее развитие связано со сдавлением опухолью желчных протоков. Более редким проявлением дебюта заболевания может быть впервые выявленный диабет. Как правило, это проявляется повышенной жаждой, частым и обильным мочеиспусканием, сухостью во рту.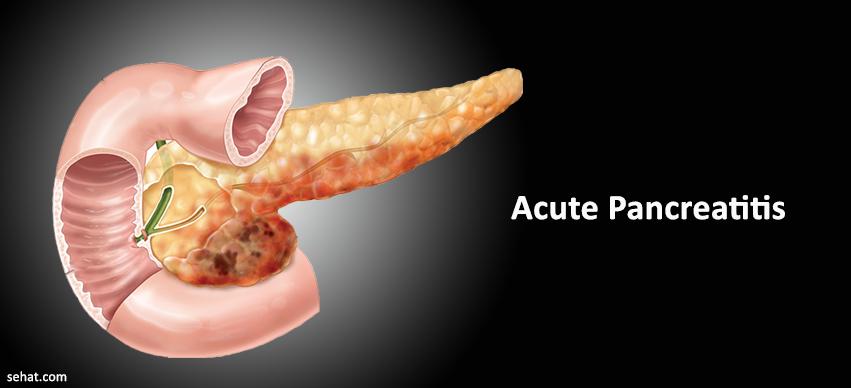
ДИАГНОСТИКА.
При подозрении на опухоль поджелудочной железы доктор помимо общего осмотра может назначить дополнительные обследования:
УЗИ брюшной полости – позволяет оценить наличие и примерные размеры опухоли в животе.
Компьютерная томография (КТ) / Магнитно-резонансная томография (МРТ) – позволяют с высокой точностью оценить наличие, размер и расположение опухоли и возможных метастазов. КТ и МРТ являются золотым стандартом обследования в онкологии.
Магнитно-резонансная холангиопанкреатография (МРХПГ) – метод позволяющий изучить желчные протоки. Важный метод при диагностике желтух, исключения воспалительных изменений желчного дерева.
Эндоскопическаяультрасонография (ЭУС) – способ визуализации желудка и начальных отделов тонкой кишки с помощью гибкого зонда (эндоскопа) с видеокамерой и УЗИ-датчиком.В некоторых случаях позволяет сделать вывод о стадии опухоли.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) – метод позволяющий оценить состояние желчных протоков и протока поджелудочной железы. Может понадобиться при решении вопроса о стентировании протоков.
Диагностическая лапароскопия – хирургическая операция в ходе которой видеоаппаратура погружается в брюшной полость для непосредственной оценки опухоли и/или метастазов, либо с целью биопсии (забора опухолевого материала).
Исследование крови на уровень онкомаркеров. Основные маркеры, которые по научным данным связаны с раком поджелудочной железы – Са19.9, РЭА. Сa 19.9 имеет наибольшее значение и часто используется хирургами для контроля успешности операции и в качестве косвенного маркера рецидива болезни. При этом, онкомаркеры не подходят для ранней диагностики и скрининга рака поджелудочной железы.
Биопсия – обязательный компонент диагностики перед началом лечения. В ходе прокола кожи под контролем УЗИ или КТ, либо в процессе диагностической операции, происходит получение кусочка опухоли. Этот кусочек подвергается гистологическому (ГИ) и иммуногистохимическому (ИГХ) исследованию, после чего диагноз “рак” подтверждается или опровергается. При исследовании может быть выявлена нейроэндокринная опухоль или другой процесс, например, лимфома, что глобально меняет тактику лечения пациента.
Начать специфическое лечение до результатов биопсии невозможно!
После подтверждения диагноза необходимо пройти процедуру стадирования (установления стадии), если она не была выполнена заранее. Рекомендуемая процедура включает в себя выполнение КТ трех зон (грудная клетка, брюшная полость и малый таз), либо КТ грудной клетки и МРТ брюшной полости и малого таза. Эти исследования помогают оценить распространенность опухолевого процесса, что влияет на выбор тактики лечения.
ЛЕЧЕНИЕ.
При ранних стадия (I-III) рака поджелудочной железы основным методом лечения является
хирургическая операция. Существует несколько ее типов:
- ПДР (панкреатодуоденальная резекция, операция Уиппла) для опухолей головки железа. Удаляется головка поджелудочной железы, желчный пузырь, двенадцатиперстная кишка, часть желчных протоков, лимфоузлы и иногда часть желудка.
- ККР (корпорокаудальная резекция, дистальная резекция) при опухолях тела и хвоста.Удаляется тело и хвост поджелудочной железы, иногда вместе с селезенкой, а также лимфоузлы.
- Тотальная панкреатэктомия при опухолях головки и тела – удаляется вся поджелудочная железа с частью тонкой кишки, желудка и общего желчного протока, желчным пузырем и селезенкой, а также лимфоузлами.
Данные вмешательства могут проводиться в рамках открытого доступа (большой разрез) или малоинвазивной (лапароскопической) хирургии (малые разрезы).
Операция считается одной из наиболее сложных в хирургической онкологии и обычно проводится в крупных специализированных учреждениях (В СПб больнице РАН опытными врачами проводятся все перечисленные виды хирургического лечения) .
Во всех случаях, когда речь идет об операции хирург должен оценить возможность радикально удалить опухоль. Чаще всего ему может мешать вовлечение в рост опухоли крупных сосудов. Все опухоли могут быть разделены на 3 группы:
- Резектабельные – операцию можно провести без технических проблем
- Погранично-резектабельные – операция возможна, но технически затрудительна. Может потребоваться дополнительная помощь сосудистых хирургов или (чаще) предоперационная химиотерапия
- Нерезектабельные – опухоль технически не удалима.
После операции пациентов могут беспокоить такие проблемы как потеря веса, диарея, другие нарушения пищеварения. В связи с тем, что при удалении части железы снижается количество ферментов. Пациенты, как правило, должны принимать ферменты в виде лекарства. Для определения дозы ферментных препаратов используется анализ на определение эластазы кала.
Помимо хирургического лечения при ранних стадиях всем пациентам показана химиотерапия (cм.ниже). Чаще всего она проводится после операции с целью профилактики рецидива (возврата заболевания в будущем).
Иногда химиотерапия проводится до операции с целью уменьшить объем опухоли (при погранично-резектабельном раке) и повлиять на невидимые глазом опухолевые клетки, которые могут стать источником рецидива (при резектабельном и погранично-резектабельном раке). Суммарный срок курса химиотерапии в среднем составляет 6 месяцев.
Если опухоль пациента неоперабельна, либо имеются отдаленные метастазы (печень, легкие, кости и т.д), то пациенту показана лекарственная терапия. Она направлена на увеличение продолжительности жизни и улучшение ее качества за счет уменьшения симптомов заболевания.
Основной метод лекарственного лечения –
химиотерапия.
Химиотерапия предусматривает внутривенное введение в организм веществ, которые называются цитостатиками. Они нарушают процесс деления клеток, препятствуя росту опухоли.
Лечение проходит в виде циклов с введением препаратов 1 раз в 7, 14 или 21 день.
Могут использоваться как комбинированные режимы (несколько препаратов), так и монотерапия (1 препарат).
К наиболее распространенным схемам лечения при раке поджелудочной железы относятся:
1. FOLFIRINOX
2. Гемцитабин + nab-паклитаксел
3. GemOX/GemCis
4. FOLFIRI/FOLFOX
5. Гемцитабин
6. 5-фторурацил или капецитабин
Выбор конкретной схемы зависит от индивидуальных особенностей пациента, его сохранности, сопутствующих заболеваний. Комбинированные режимы больше подходят пациентам с хорошим соматическим статусом, без значимых сопутствующих заболеваний или состояний. Монотерапия применяется у более ослабленных пациентов.
Для контроля эффективности химиотерапии каждые 2-3 цикла (6-8 недель) проводится обследование (КТ и/или МРТ). В ходе обследования оценивается динамика размеров опухоли и метастазов. При отрицательной динамике (рост опухоли) схема лечения может поменяться (смена линии).
*Химиотерапия может быть начата только у пациента в стабильном состоянии. Иногда может потребоваться коррекция симптомов на первом этапе и лишь потом переход к основному лечению. Например, пациенты с нарастающей желтухой часто требуют срочного дренирования протоков (установку специальной трубки для отведения желчи).
Иногда в лечении рака поджелудочной железы применяются и другие методы лечения, такие как таргетная терапия или иммунотерапия.
Врач может порекомендовать исследование опухолевого материала на предмет маркеров MSI/dMMR (микросателлитная нестабильность) или мутации BRCA ½ и NTRK. Эти тесты помогают определиться, будет ли опухоль чувствительна к лечению таргетными и иммунопрепаратами. Как правило, эти современные виды лечения назначаются при неэффективности классических режимов химиотерапии у пациентов, имеющих соответствующие генетические поломки (см.выше).
ЛУЧЕВАЯ ТЕРАПИЯ И РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ.
Лучевая терапия имеет ограниченное применение у пациентов, страдающих раком поджелудочной железы. В некоторых случаях облучение может проводиться по следующим показаниям:
- В качестве первичного лечения в сочетании с химиотерапией
- В качестве послеоперационного лечения (для снижения риска рецидива)
- В качестве противоболевой терапии на область метастатического поражения
СОПРОВОДИТЕЛЬНАЯ ТЕРАПИЯ И ПАЛЛИАТИВНАЯ ПОМОЩЬ.
В ходе лечения рака поджелудочной железы пациенты могут столкнуться с рядом проблем, связанных как с самим заболеванием, так и побочными эффектами лечения.
Борьбой с осложнениями занимается мультидисциплинарная команда в составе химиотерапевта, хирурга, терапевта, нутрициолога (специалиста по питанию) и других врачей. Правильно подобранная сопроводительная терапия позволяет улучшить качество жизни пациентов даже в очень тяжелых ситуациях.
В СПб больнице РАН проводятся все виды современного лечения рака поджелудочной железы. Для осуществления лучевого метода лечения онкологи СПб больницы РАН направляют на лечение в специализированные центры.
Незаменимая поджелудочная железа — Блог о здоровье — Пациентам
Всё ли Вы знаете о поджелудочной железе?
Поджелудочная железа расположена за желудком и является второй по величине железой пищеварительного тракта.
Она вырабатывает ферменты, необходимые для расщепления основных компонентов пищи, и инсулин, требующийся для усвоения глюкозы клетками организма.
Все ферменты поджелудочной железы активируются в щелочной среде (например, в просвете кишечника). Но в отделах поджелудочной железы, где они вырабатываются, среда все-таки кислая. Это меры предосторожности, чтобы избежать катастрофы — «самопереваривания» железы. Кроме того, есть разница давления в протоке поджелудочной железы и общем желчном протоке. Благодаря этому взрывоопасное содержимое поджелудочной железы, уже подойдя к общему руслу, всё еще защищено от соприкосновения с соками желчного пузыря. Желчь также агрессивна, но в этом отношении ей далеко до соков поджелудочной железы. Желчь специализируется на «расщеплении» жира и не способна разъедать стенки желчного пузыря, желчные пути или стенку кишечника, а соку поджелудочной железы это вполне по силам.
Поджелудочная железа — незаменимая и уязвимая!
Самая распространенная проблема, связанная с поджелудочной железой, — это её воспаление. Чаще всего панкреатит обусловлен наличием препятствия для оттока соков. Препятствие могут создать желчные камни, блокирующие протоки, открывающиеся в двенадцатиперстную кишку. Запертые в поджелудочной железе ферменты начинают проявлять активность, и происходит «самопереваривание», что в очень короткий срок приводит к сильнейшему воспалительному процессу.
Нередко причиной развития панкреатита становится чрезмерная нагрузка как на саму железу (например, из-за переедания), так и на всю парасимпатическую часть нервной системы, которая руководит работой органов пищеварения. Стрессы и негативные эмоции могут вызывать спазмы протоков и ухудшать кровоснабжение поджелудочной железы. И печень, и поджелудочная железа страдают от переизбытка одних и тех же веществ. Избыток пищи и алкоголя ложится на них тяжелым грузом. Острое воспаление поджелудочной железы может разгореться мгновенно, сопровождаясь сильнейшими болями. Как правило, боли «обручем» охватывают верх живота и могут быть очень интенсивными. Самое грозное поражение поджелудочной железы — это панкреонекроз, разрушение ткани железы под действием пищеварительных ферментов. Панкреонекроз — тяжелое заболевание, приводящее к инвалидности, и нередко смертельное.
Всё это говорит нам о том, что поджелудочная железа требует заботы. И для оценки её состояния существуют разные методы лабораторного обследования.
При острых воспалительных процессах:
1. Клинический анализ крови может выявить повышенное число лейкоцитов, свидетельствующее о воспалении.
2. В биохимическом анализе крови можно обнаружить повышение амилазы панкреатической, липазы, нередко выявляется повышение уровня сахара крови (глюкозы) и некоторых ферментов: АЛТ, ГГТ и других.
3. Анализ мочи покажет возможное повышение уровня амилазы (диастазы).
4. Анализ кала (копрограмма) поможет выявить недопереваренные остатки пищи: нейтрального жира, мышечных волокон и соединительной ткани, крахмала.
При хроническом воспалении железы нередко происходит снижение выработки пищеварительных ферментов.
Сегодня главным лабораторным критерием полноценности пищеварительной функции железы является панкреатическая эластаза в кале.
В состав поджелудочного сока входит и вещество эластаза, основная роль которого состоит в расщеплении белка. При нехватке этого фермента белковая пища переваривается плохо. Снижение ее содержания в кале указывает на недостаточность функции поджелудочной железы.Для взрослых нормой является показатель между 200 и 500 мкг/г. Если в кале обнаружена эластаза 1 в количестве между 100 и 200 мкг/г, то это означает, что у пациента имеется невысокая степень секреторной недостаточности.
Снижение показателей ниже 100 мкг/г говорит о серьезно сниженной функции поджелудочной железы, тяжелой форме секреторной недостаточности.
При раке поджелудочной железы для мониторинга и контроля терапии используют онкомаркеры СА 19-9, СА 242, РЭА.
Раковый антиген СА 242 — это вещество, которое, как и онкомаркер СА 19-9, вырабатывается клетками эпителия желудочно-кишечного тракта в норме в небольших количествах, но начинает продуцироваться в больших количествах при развитии опухолей поджелудочной железы.
Важно помнить, что повышение уровня онкомаркеров в крови может быть связано с рядом воспалительных и неопухолевых хронических заболеваний.Например, СА 19-9 может существенно увеличиваться при нарушениях оттока желчи. Онкомаркеры не могут быть единственным методом диагностики или скрининга онкологических заболеваний, оценивать значимость их повышения должен врач, учитывая данные осмотра, истории болезни и других методов обследования.
Методы лечения людей с некротическим панкреатитом (разрушение поджелудочной железы вследствие eё воспаления)
Вопрос обзора
Как следует лечить людей с некротическим панкреатитом?
Актуальность
Поджелудочная железа — это орган в брюшной полости (животе), который секретирует несколько пищеварительных ферментов (вещества, которые обеспечивают и ускоряют химические реакции в организме) в протоковую систему поджелудочной железы, которые выделяются в тонкий кишечник. Она также содержит островки Лангерганса, которые секретируют несколько гормонов, включая инсулин (помогает регулировать сахар в крови). Острый панкреатит — внезапное воспаление поджелудочной железы, которое приводит к ее разрушению (некроз поджелудочной железы.) Некроз поджелудочной железы может быть инфицированным или неинфицированным (стерильным). Некроз поджелудочной железы может приводить к недостаточности других органов, таких как легкие и почки, и является жизнеугрожающим заболеванием. Основные виды лечения некроза поджелудочной железы включают в себя удаление мертвой ткани (удаление некротических тканей или некрэктомия), перитонеальный лаваж (вымывание мертвых тканей из брюшной полости), дренаж (установка трубки или «дренажа» для удаления скапливающейся вокруг поджелудочной железы жидкости), или первичный дренаж с последующей некрэктомией, при необходимости (так называемый, минимально инвазивный поэтапно возрастающий [«step-up»] подход). Минимально инвазивный поэтапно возрастающий подход может быть выполнен разными способами. Например, при минимально инвазивном поэтапно возрастающем подходе с видео-ассистированием, некрэктомия производится после периода дренирования с помощью операции через минимальный доступ, некрэктомия производится с помощью эндоскопа (инструмент, используемый, чтобы посмотреть внутрь брюшной полости).
Лучший способ лечения людей с некротическим панкреатитом не ясен. Мы стремились решить эту проблему путем поиска существующих исследований на эту тему. Мы включили все рандомизированные контролируемые испытания (клинические исследования, где люди случайным образом распределены в одну из двух или более групп лечения), результаты которых были опубликованы до 7 апреля 2015 года.
Характеристика исследований
Восемь испытаний, включающие 311 участников, соответствовали критериям включения в обзор, из которых 306 участников были включены в различные сравнения. Лечение, сравнивавшееся в пяти испытаниях, включало некрэктомию, перитонеальный лаваж и поэтапно возрастающий подход. Три других испытания сравнивали вариации в сроках некрэктомии и методах поэтапно возрастающего подхода. Участники испытаний имели инфицированный или стерильный некроз поджелудочной железы в результате различных причин.
Основные результаты
В целом, уровень краткосрочной смертности (смертность в течение короткого времени) был 30% и уровень серьезных неблагоприятных событий (побочных эффектов или осложнений) был 139 на 100 участников. Различия в краткосрочной смертности или в проценте людей с серьезными неблагоприятными событиями были неточными во всех сравнениях. Число серьезных неблагоприятных событий и неблагоприятных событий было меньше при минимально инвазивном поэтапно возрастающем подходе по сравнению с открытой некрэктомией. Осложнения в результате заболевания и лечения включали сердечную недостаточность (сердце не перекачивает достаточно крови по телу при соответствующем давлении), легочная недостаточность (легкие не удаляют продукты жизнедеятельности из крови) и заражение крови (микроорганизмы и их отравляющие вещества в крови). Процент людей с недостаточностью органов и средняя стоимость были ниже при минимально инвазивном поэтапно возрастающем подходе по сравнению с открытой некрэктомией. Число неблагоприятных событий было больше при минимально инвазивном поэтапно возрастающем подходе с видео ассистированием по сравнению с минимально инвазивным поэтапно возрастающим подходом с эндоскопическим ассистированием, но общее число выполненных процедур было меньше при минимально инвазивном поэтапно возрастающем подходе с видео ассистированием по сравнению с эндоскопическим минимально инвазивным возрастающим подходом. Различия в каких-либо других сравнениях по числу серьезных неблагоприятных событий, процент людей с недостаточностью органов, число неблагоприятных событий, длительность пребывания в больнице и пребывание в отделении интенсивной терапии были либо неточными, либо непоследовательными (несогласованными). Ни одно из испытаний не сообщало о долгосрочной смертности, инфицированном некрозе поджелудочной железы (в испытаниях, которые включали участников со стерильным некрозом), качестве жизни, связанном со здоровьем (которое измеряет физическое, умственное, эмоциональное и социальное функционирование), о проценте людей с неблагоприятными событиями, о необходимости дополнительных инвазивных вмешательств, о времени возвращения к нормальной активности и времени возвращения к работе.
Качество доказательств
Общее качество доказательств было низким или очень низким для всех измерений, потому что испытания были с высоким риском смещений (например, предубеждение людей, которые проводили испытание и участники испытаний, которые предпочитали один вид лечения другому), и испытания были малыми. В результате, необходимы дальнейшие исследования по этой теме.
Изображение, функция, условия, тесты, методы лечения
Источник изображения
© 2014 WebMD, LLC. Все права защищены.
Поджелудочная железа, вид спереди
Поджелудочная железа составляет около 6 дюймов в длину и находится в задней части живота за животом. Головка поджелудочной железы находится на правой стороне брюшной полости и связана с двенадцатиперстной кишкой (первым отделом тонкой кишки) через небольшую трубку, называемую протоком поджелудочной железы. Узкий конец поджелудочной железы, называемый хвостом, простирается до левой стороны тела.
Заболевания поджелудочной железы
- Диабет, тип 1: иммунная система организма атакует и разрушает инсулин-продуцирующие клетки поджелудочной железы. Для контроля уровня сахара в крови необходимы пожизненные инъекции инсулина.
- Диабет 2 типа: организм становится устойчивым к инсулину, что приводит к повышению уровня сахара в крови. Поджелудочная железа в конечном итоге теряет способность производить и выделять инсулин, что приводит к потребности в синтетическом инсулине.
- Муковисцидоз: генетическое заболевание, поражающее несколько систем организма, обычно включая легкие и поджелудочную железу.Часто в результате возникают проблемы с пищеварением и диабет.
- Рак поджелудочной железы: в поджелудочной железе есть много разных типов клеток, каждая из которых может вызывать разные типы опухолей. Самый распространенный тип возникает из клеток, выстилающих проток поджелудочной железы. Поскольку ранних симптомов обычно мало или они отсутствуют, рак поджелудочной железы часто оказывается далеко зашедшим к тому времени, когда его обнаруживают.
- Панкреатит: поджелудочная железа воспаляется и повреждается собственными пищеварительными химическими веществами. Это может привести к отеку и отмиранию ткани поджелудочной железы.Хотя алкоголь или камни в желчном пузыре могут способствовать, иногда причину панкреатита так и не обнаруживают.
- Псевдокиста поджелудочной железы: после приступа панкреатита может образоваться заполненная жидкостью полость, называемая псевдокистой. Псевдокисты могут рассасываться спонтанно, или им может потребоваться хирургическое дренирование.
- Островковно-клеточная опухоль: вырабатывающие гормоны клетки поджелудочной железы ненормально размножаются, создавая доброкачественную или злокачественную опухоль. Эти опухоли производят избыточное количество гормонов, а затем выделяют их в кровь.Гастриномы, глюкагономы и инсулиномы являются примерами опухолей островковых клеток.
- Увеличенная поджелудочная железа: Увеличенная поджелудочная железа встречается редко. Это может быть безобидная анатомическая аномалия или может быть признаком аутоиммунного панкреатита.
Острый панкреатит — NHS
Острый панкреатит — это состояние, при котором поджелудочная железа воспаляется (опухает) в течение короткого периода времени.
Поджелудочная железа — это небольшой орган, расположенный за желудком, который помогает пищеварению.
Большинство людей с острым панкреатитом начинают чувствовать себя лучше в течение недели и больше не имеют проблем. Но у некоторых людей с тяжелым острым панкреатитом могут развиваться серьезные осложнения.
Острый панкреатит отличается от хронического панкреатита, при котором поджелудочная железа становится необратимо поврежденной в результате воспаления в течение многих лет.
Симптомы острого панкреатита
К наиболее частым симптомам острого панкреатита относятся:
- внезапно появляется сильная боль в центре живота (живота)
- плохое самочувствие
- понос
- высокая температура 38 ° C и более (лихорадка)
Подробнее о симптомах острого панкреатита и диагностике острого панкреатита.
Когда обращаться за медицинской помощью
Немедленно обратитесь к терапевту, если у вас внезапно возникла сильная боль в животе. Если это невозможно, обратитесь за советом в NHS 111.
Причины острого панкреатита
Острый панкреатит чаще всего связан с:
Но иногда причина неизвестна.
Уменьшив употребление алкоголя и изменив свой рацион, чтобы снизить вероятность образования камней в желчном пузыре, вы можете снизить свои шансы на развитие острого панкреатита.
Подробнее о причинах острого панкреатита и профилактике острого панкреатита.
Как лечить
Лечение острого панкреатита направлено на то, чтобы помочь контролировать состояние и справиться с любыми симптомами.
Обычно это связано с госпитализацией. Вам могут вводить жидкости непосредственно в вену (внутривенные жидкости), обезболивающее, жидкую пищу через трубку в животе и кислород через трубки в носу.
Большинство людей с острым панкреатитом поправляются в течение недели и достаточно хорошо себя чувствуют, чтобы выписаться из больницы через несколько дней.
В тяжелых случаях восстановление может занять больше времени, так как у некоторых людей могут развиться осложнения.
Подробнее о лечении острого панкреатита и возможных осложнениях острого панкреатита.
Последняя проверка страницы: 29 октября 2018 г.
Срок следующей проверки: 29 октября 2021 г.
Панкреатит у детей | Johns Hopkins Medicine
Что такое панкреатит?
Панкреатит — это воспаление поджелудочной железы, большой железы за желудком.Поджелудочная железа выделяет пищеварительные ферменты в тонкий кишечник, чтобы помочь переваривать жиры, белки и углеводы, содержащиеся в пище. Поджелудочная железа также выделяет в кровоток гормоны инсулин и глюкагон. Эти гормоны помогают организму использовать глюкозу, полученную с пищей, для получения энергии. Обычно пищеварительные ферменты не становятся активными, пока не достигнут тонкого кишечника, где они начинают переваривать пищу. Но если эти ферменты становятся активными внутри поджелудочной железы, они начинают «переваривать» саму поджелудочную железу.
Острый панкреатит возникает внезапно и длится непродолжительное время. Хронический панкреатит не проходит сам по себе и приводит к медленному разрушению поджелудочной железы. Любая форма может вызвать серьезные осложнения. В тяжелых случаях может возникнуть кровотечение, повреждение тканей и инфицирование. Также могут развиваться псевдокисты, скопления жидкости и тканевого мусора. Ферменты и токсины могут попасть в кровоток, повредив сердце, легкие, почки или другие органы.
Хронический панкреатит у детей встречается редко.Травма поджелудочной железы и наследственный панкреатит — две известные причины детского панкреатита. Дети с муковисцидозом — прогрессирующим неизлечимым заболеванием легких, приводящим к инвалидности, — также могут болеть панкреатитом. Но чаще всего причина неизвестна.
Симптомы
Острый панкреатит обычно начинается с боли в верхней части живота, которая может длиться несколько дней. Боль может быть сильной и может стать постоянной — она может быть только в животе или может достигать спины и других областей.Она может быть внезапной и интенсивной или начинаться с легкой боли, усиливающейся при приеме пищи. Человек с острым панкреатитом часто выглядит и чувствует себя очень плохо. Другие симптомы могут включать:
Тяжелые случаи могут вызвать обезвоживание и низкое кровяное давление. Сердце, легкие или почки могут перестать работать. Если происходит кровотечение в поджелудочной железе, следует шок и иногда даже смерть.
Диагноз
Врач назначит анализ крови для диагностики острого панкреатита. Врач также может назначить УЗИ брюшной полости для поиска камней в желчном пузыре и компьютерную томографию для выявления воспаления или разрушения поджелудочной железы.Компьютерная томография также полезна для обнаружения псевдокист.
Лечение
Лечение зависит от тяжести приступа. Если не возникают осложнения со стороны почек или легких, острый панкреатит обычно проходит самостоятельно. Лечение в целом направлено на поддержку жизненно важных функций организма и предотвращение осложнений. Для внутривенного восполнения жидкости потребуется пребывание в больнице. Если возникают псевдокисты поджелудочной железы, которые считаются достаточно большими, чтобы препятствовать заживлению поджелудочной железы, ваш врач может дренировать или удалить их хирургическим путем.
Если проток поджелудочной железы или желчный проток не заблокирован желчными камнями, острый приступ обычно длится всего несколько дней. В тяжелых случаях человеку может потребоваться внутривенное кормление в течение трех-шести недель, пока поджелудочная железа медленно заживает. Этот процесс называется полным парентеральным питанием. Однако в легких случаях заболевания полное парентеральное питание не приносит пользы. После того, как все признаки острого панкреатита исчезнут, врач попытается решить, что его вызвало, чтобы предотвратить будущие приступы.У некоторых людей причина приступа ясна, но у других необходимы дополнительные тесты.
Хронический панкреатит у детей
Насколько часто встречается хронический панкреатит?
Хронический панкреатит у детей встречается редко. Его можно диагностировать в любом возрасте, но чаще встречается после 10 лет. Специалисты-педиатры в Cincinnati Children’s Care для пациентов с хроническим панкреатитом в возрасте от 3 лет.
Что вызывает хронический панкреатит?
Причины хронического панкреатита у детей могут включать:
- Камни в желчном пузыре или закупорка протока поджелудочной железы
- Нарушение обмена веществ, например высокий уровень кальция в крови
- Наследственность или генетика (передается от семьи)
- Травма поджелудочной железы
Другие причины включают прием лекарств, инфекцию или другое заболевание, например муковисцидоз.Однако во многих случаях причина хронического панкреатита у детей неизвестна.
Проблемы, связанные с хроническим панкреатитом
Основная проблема для людей с хроническим панкреатитом — хроническая боль. Хронический панкреатит может вызвать серьезные осложнения, в том числе:
- Обезвоживание или низкое кровяное давление
- Кровотечение, повреждение тканей и инфекция
- Полости, заполненные жидкостью (псевдокисты) в поджелудочной железе, которые могут вызывать рвоту и лихорадку
- Травма сердца, легких, почек или других органов при попадании пищеварительных ферментов и токсинов в кровоток
- Сахарный диабет, вызванный потерей ткани поджелудочной железы и клеток, вырабатывающих инсулин
- Жир не всасывается в организм, что приводит к жирному стулу из-за недостатка пищеварительных ферментов
- Диарея, боли в животе, вздутие живота и вздутие (выступающий живот)
Признаки и симптомы
Хронический панкреатит начинается с множественных эпизодов острого панкреатита.Эти эпизоды обычно включают сильную боль в верхней части живота, рвоту и тошноту.
Самый частый симптом хронического панкреатита — боль в верхней части живота, которая намного хуже, чем обычная боль в животе. Ребенок может описать это как серьезное заболевание, а также проблемы со стоянием или сидением. Боль может быть постоянной, приходить и уходить и усиливаться после еды, особенно после употребления в пищу продуктов с высоким содержанием жира.
Еще один частый симптом — похудание. Отчасти это связано с тем, что организм не может усваивать пищу.в некоторых случаях дети избегают еды, потому что это усугубляет болезненные симптомы. Иногда панкреатит может вызвать потерю аппетита, что приводит к потере веса.
Другие симптомы хронического панкреатита включают:
- Тошнота
- Рвота (рвота может быть желтоватой, зеленоватой или коричневатой)
- Диарея и жирный стул
- Проблемы с перевариванием пищи и плохой рост
- Сахарный диабет
- Желтуха (изменение цвета кожи на желтый)
- В некоторых случаях боль в спине или левом плече
Диагностика хронического панкреатита
Поскольку симптомы хронического панкреатита напоминают симптомы других заболеваний, его диагностика может быть сложной задачей.Панкреатит иногда ошибочно принимают за запор, изжогу, воспалительное заболевание кишечника или синдром раздраженного кишечника.
Чтобы диагностировать хронический панкреатит, врач проведет тщательный медицинский осмотр и задаст вопросы об истории болезни ребенка. Тесты могут включать:
- Анализы крови, чтобы увидеть, насколько хорошо функционирует поджелудочная железа, и проверить уровни ферментов поджелудочной железы, а также проверить выработку инсулина и высокие ли ферменты поджелудочной железы
- Эндоскопическая ретроградная холангиопанкреатография (ERCP), процедура визуализации, используемая для исследования тонкой кишки, протока поджелудочной железы и других частей желудочно-кишечного тракта.
- КТ брюшной полости. Эта технология использует рентгеновские лучи и компьютерные технологии для выявления признаков повреждения поджелудочной железы.
- МРТ (магнитно-резонансная томография), которая может показать аномалии протока поджелудочной железы
- Испытания стула
- Генетические тесты, позволяющие определить возможную наследственную (наследственную) причину
Лечение хронического панкреатита
От хронического панкреатита нет лекарства, но лечение может облегчить симптомы и улучшить качество жизни ребенка.Важно как можно скорее вылечить хронический панкреатит, потому что повторное воспаление может нанести непоправимый ущерб. Варианты лечения включают:
- Прием ферментов поджелудочной железы для переваривания питательных веществ
- Соблюдение специальной диеты и / или прием витаминов для устранения неспособности организма усваивать определенные питательные вещества
- Хирургическое удаление желчного пузыря или поджелудочной железы
- Прием лекарств для коррекции метаболического дисбаланса
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) для снятия закупорки, вызывающей панкреатит
Тотальная панкреатэктомия и аутотрансплантация островковых клеток
В редких случаях ребенку может быть сделана операция, называемая тотальной панкреатэктомией и аутотрансплантацией островков (TPIAT).Это включает удаление всей поджелудочной железы и реконструкцию желудочно-кишечного тракта. После удаления поджелудочной железы ее отправляют в островную лабораторию, где извлекают островковые клетки. Эти клетки отвечают за выработку инсулина и других гормонов. Затем островки пересаживаются в тело пациента, где они продолжают выполнять важные функции поджелудочной железы.
Хотя TPIAT — сложная операция, операция может изменить жизнь пациентов, у которых предыдущие вмешательства не привели к облегчению болезненных симптомов панкреатита.
Обезболивание
Хронический панкреатит может вызывать сильную боль в верхней части живота. Свести к минимуму эту боль и помочь вашему ребенку справиться с ней — первоочередная задача. Детский специалист по боли может предложить лекарства и стратегии, которые помогут вашему ребенку справиться с болезненными симптомами, а также свести к минимуму употребление наркотиков. Психолог также может помочь, предложив стратегии преодоления боли.
Узнайте больше о команде Cincinnati Children’s Pain Management.
Перспективы для людей с хроническим панкреатитом
Не у всех детей, перенесших острые эпизоды панкреатита, разовьется хронический панкреатит, но у некоторых будет.
К сожалению, хронический панкреатит — это пожизненное заболевание, хотя симптомы иногда приходят и уходят. Пациенты должны регулярно посещать своего врача, чтобы оценить свое состояние, убедиться, что они получают достаточное питание, и обсудить варианты лечения. Врач будет регулярно проводить эндокринные тесты для выявления любых проблем, связанных с толерантностью к глюкозе или развитием диабета.
Дети с хроническим панкреатитом могут подвергаться повышенному риску развития рака поджелудочной железы.Степень риска зависит от основной причины панкреатита, семейного анамнеза и типа генетического поражения.
Острый панкреатит — болезни и состояния
Хотя большинство людей с острым панкреатитом выздоравливают, не испытывая дальнейших проблем, в тяжелых случаях могут возникнуть серьезные осложнения.
Псевдокисты
Псевдокисты — это мешочки с жидкостью, которые могут развиваться на поверхности поджелудочной железы. Это частое осложнение острого панкреатита, которым страдает примерно 1 из 20 человек с этим заболеванием.
Псевдокисты обычно развиваются через четыре недели после появления симптомов острого панкреатита. Во многих случаях они не вызывают никаких симптомов и обнаруживаются только во время компьютерной томографии (КТ).
Однако у некоторых людей псевдокисты могут вызывать вздутие живота, расстройство желудка и тупую боль в животе.
Если псевдокисты маленькие и не вызывают каких-либо симптомов, в дальнейшем лечении может не быть необходимости, поскольку они обычно проходят сами по себе.
Лечение обычно рекомендуется, если вы испытываете симптомы или если псевдокисты большие.Псевдокисты большего размера подвержены риску разрыва, что может вызвать внутреннее кровотечение или спровоцировать инфекцию.
Псевдокисты можно лечить путем слива жидкости из кисты, вводя в нее иглу через кожу. Это также можно сделать, выполнив эндоскопию, когда тонкая гибкая трубка, называемая эндоскопом, проходит через ваше горло, а крошечные инструменты используются для слива жидкости.
Инфицированный панкреонекроз
Примерно в 1 из 3 тяжелых случаев острого панкреатита возникает серьезное осложнение, называемое инфицированным панкреонекрозом.
При инфицированном некрозе поджелудочной железы высокий уровень воспаления вызывает нарушение кровоснабжения поджелудочной железы. Без постоянного притока крови часть ткани поджелудочной железы погибнет. Некроз — это медицинский термин, обозначающий отмирание ткани.
Мертвая ткань чрезвычайно уязвима для заражения бактериями. Как только инфекция возникла, она может быстро распространиться в кровь (заражение крови) и вызвать полиорганную недостаточность. Если не лечить инфицированный панкреонекроз, он почти всегда заканчивается летальным исходом.
Инфицированный некроз поджелудочной железы обычно развивается через 2–6 недель после появления симптомов острого панкреатита. Симптомы включают усиление боли в животе и высокую температуру. Инфекцию лечат инъекциями антибиотиков, а отмершие ткани необходимо удалить, чтобы инфекция не вернулась.
В некоторых случаях можно удалить мертвые ткани с помощью тонкой трубки, называемой катетером, которая вводится через кожу.
В качестве альтернативы можно использовать лапароскопическую операцию (хирургия замочной скважины).На спине делают небольшой разрез и вставляют эндоскоп, чтобы смыть мертвые ткани. Если лапароскопическая операция невозможна, в брюшной полости можно сделать разрез, чтобы удалить мертвые ткани.
Инфицированный некроз поджелудочной железы — очень серьезное осложнение. Даже при самых высоких стандартах медицинского обслуживания риск смерти от органной недостаточности оценивается примерно в 1 из 5.
Синдром системной воспалительной реакции (SIRS)
Еще одно частое осложнение тяжелого острого панкреатита — синдром системной воспалительной реакции (SIRS).SIRS развивается примерно в 1 из 10 тяжелых случаев острого панкреатита.
При SIRS воспаление поджелудочной железы распространяется по всему телу, что может привести к отказу одного или нескольких органов. Обычно он развивается в течение первой недели после появления симптомов, причем в большинстве случаев он развивается в тот же день.
Симптомы SIRS включают:
- Повышение температуры тела выше 38 ° C (100,4 F) или падение температуры тела ниже 36 ° C (96,8 F)
- учащенное сердцебиение более 90 ударов в минуту
- необычно учащенное дыхание (более 20 вдохов в минуту)
В настоящее время нет лекарства от SIRS, поэтому лечение включает попытки поддержать функции организма до тех пор, пока воспаление не пройдет.Исход зависит от того, сколько органов вышло из строя. Чем больше поражено органов, тем выше риск смерти.
Хронический панкреатит
Если у вас повторялись эпизоды острого панкреатита, повреждение поджелудочной железы может привести к хроническому панкреатиту.
Хронический панкреатит — это хроническое заболевание, которое может серьезно повлиять на качество вашей жизни.
Острый панкреатит | MUSC Health
Что такое острый панкреатит?
Острый панкреатит — это обычно внезапное и тяжелое заболевание, вызванное быстрым воспалением поджелудочной железы.Ферменты поджелудочной железы и различные яды (токсины) могут попасть в кровоток при остром приступе и повредить другие органы, такие как сердце, легкие и почки. Однако поджелудочная железа может вернуться в нормальное состояние, если причина приступа будет обнаружена и устранена.
К сожалению, у некоторых пациентов большая часть ткани поджелудочной железы разрушается с сильным воспалением, происходящим вместе с утечкой ферментов, жидкостей и ядов. Это состояние, известное как «геморрагический» панкреатит, приводит к тому, что поджелудочная железа становится очень опухшей и слякотной, которая затем может развиться в скопление жидкости и поврежденную ткань поджелудочной железы, называемую «псевдокистой».Если псевдокиста инфицирована, это называется абсцессом поджелудочной железы.
Кроме того, тяжелые приступы геморрагического панкреатита приводят к снижению артериального давления и нарушению кровообращения к коже и другим органам. Может возникнуть почечная недостаточность, требующая лечения диализом.
Легкие формы панкреатита (так называемый отечный панкреатит) могут пройти довольно быстро, в течение нескольких дней, без остаточного повреждения поджелудочной железы или других органов.
Каковы причины острого панкреатита?
Двумя наиболее частыми причинами острого панкреатита являются:
- камни в желчном пузыре
- Чрезмерное употребление алкоголя
Желчные камни и острый панкреатит
Желчные камни обычно образуются в желчном пузыре.Однако, если камень попадает в желчный проток (через пузырный проток), он может застрять на выходе в двенадцатиперстную кишку (сосочек Фатера). Это выходное отверстие обычно совпадает с протоком поджелудочной железы, так что пораженный камень может заблокировать поджелудочную железу … и вызвать панкреатит.
Алкоголь и острый панкреатит
Алкоголь вызывает острый панкреатит в результате прямого отравления железы. Пациенты (и поджелудочная железа) различаются по своей чувствительности к алкоголю. Не существует полностью безопасного уровня потребления, и тем не менее многие люди много лет пьют в течение многих лет, при этом у них никогда не развивается панкреатит (или другие связанные с алкоголем заболевания, такие как болезни печени и сердца).
Мы действительно знаем, что женщины более чувствительны к алкоголю, чем мужчины, и большинство авторитетов рекомендует три или меньше порции алкоголя в день для мужчин и два для женщин. После возникновения панкреатита следует полностью избегать употребления алкоголя. Алкоголь может усугубить панкреатит, даже если он изначально был вызван чем-то другим.
Другие причины острого панкреатита
Другие известные причины острого панкреатита включают:
- плохой дренаж протока поджелудочной железы в результате частичной обструкции — причины непроходимости включают небольшие опухоли, а также рубцевание и спазм мышечного сфинктера (сфинктера Одди).Некоторые пациенты рождаются с необычными дренажными системами (например, делением поджелудочной железы), которые могут мешать дренажу.
- Сильный удар или прямая травма верхней части живота, часто возникающая во время дорожно-транспортного происшествия, но иногда являющаяся результатом осложнения в результате медицинского обследования или лечения (например, ERCP или хирургического вмешательства)
- Осложнение при применении некоторых лекарств и / или когда в крови содержится слишком много кальция или жира (особенно триглицеридов).
Панкреатит также может быть вызван крошечными камнями (осадком или кристаллами), которые невозможно увидеть при стандартных рентгеновских исследованиях и сканировании.Их можно обнаружить с помощью специальных методов, таких как введение трубки в двенадцатиперстную кишку (дуоденальный дренаж) и стимуляция сокращения желчного пузыря или во время обследования ERCP. При обнаружении камней, осадка или кристаллов желчный пузырь следует (почти всегда) удалить с помощью холецистэктомии.
Когда причина панкреатита не может быть определена, его называют «идиопатическим».
Каковы симптомы острого панкреатита?
Общие симптомы острого панкреатита могут включать:
- внезапная сильная боль в верхней части живота (часто называемая болью в эпигастрии)
- Сильная боль, которая также может ощущаться в спине
- тошнота и рвота
- понос
- лихорадка и озноб
- учащенное сердцебиение (также известное как тахикардия)
Симптомы часто бывают достаточно серьезными, чтобы потребовать немедленной медицинской помощи и, как правило, госпитализации для приема обезболивающих (анальгетиков) и внутривенных (IV) жидкостей.
Диагностика острого панкреатита
Типичный острый панкреатит обычно легко распознать:
- Боль находится в определенной области
- Начало боли внезапное
- Степень боли такова, что человек обращается за неотложной медицинской помощью
- Повышенное количество лейкоцитов в кровотоке (что нормально при всех типах воспалений)
- В кровотоке можно обнаружить заметно повышенные уровни амилазы, а иногда и липазы — двух ферментов, вырабатываемых поджелудочной железой.
Нормальные уровни амилазы и липазы не исключают полностью панкреатит, особенно если поджелудочная железа была повреждена заранее (и, следовательно, не может производить много амилазы или липазы).
Пара острых заболеваний брюшной полости, которые могут имитировать панкреатит, включают:
- Проникнувшие камни в желчном пузыре (желчная колика)
- Прободение желудка или язва двенадцатиперстной кишки
Реже подобная клиническая картина может быть результатом внезапной потери кровоснабжения кишечника (кишечная ишемия).
Лечение острого панкреатита
Воспаление при остром панкреатите затрагивает всю поджелудочную железу, поэтому диабет может возникнуть (временный или постоянный) из-за повреждения частей, которые обычно вырабатывают инсулин, известных как островки Лангерганса.Пациентам может потребоваться многопрофильная помощь в отделении интенсивной терапии, включая искусственную вентиляцию легких и другие формы жизнеобеспечения.
Когда камни в желчном пузыре вызывают тяжелый приступ острого панкреатита, план лечения может включать попытки удалить камень (камни). Обычно это сначала делается с помощью ERCP, но также может быть сделано с помощью стандартной хирургической операции.
К сожалению, специфического лечения панкреатита не существует. Лечение острого панкреатита в основном является поддерживающим, например:
- адекватное обезболивание
- Замена жидкости и питания (которые должны вводиться через вену)
- Покой кишечника для уменьшения выработки ферментов поджелудочной железой, тем самым уменьшая отек
Антибиотики необходимы при обнаружении инфекции поджелудочной железы или других органов.Существуют экспериментальные лекарства, направленные на снижение секреции ядов поджелудочной железы и нейтрализацию их действия.
Пациентам может потребоваться лечение местных осложнений панкреатита, таких как псевдокисты и абсцессы. Когда псевдокисты вызывают продолжающиеся симптомы (например, боль или давление на другие органы), жидкость необходимо слить. Это можно сделать по:
- прохождение трубки через брюшную стенку (чрескожный дренаж кисты)
- операция (псевдокиста-гастростомия)
- ЭРХПГ (эндоскопический дренаж кисты)
Когда это выполняется, обычно необходимо оставить трубку для продолжения дренажа.
Рецидивирующий острый панкреатит
Большинство пациентов выздоравливают после острых приступов панкреатита без остаточных жалоб. Тесты функции поджелудочной железы (ферменты и секреция инсулина) и структуры (УЗИ и компьютерная томография) могут полностью вернуться к норме.
Однако очень важно тщательно искать причинные факторы (такие как чрезмерное употребление алкоголя и камни в желчном пузыре), чтобы предотвратить дальнейшие приступы.
Необходимо тщательно искать все причины и, по возможности, устранять их.Анализы крови покажут, когда в организме слишком много кальция или жира (триглицеридов). Присутствие какой-либо формы обструкции протока часто можно заподозрить при сканировании (УЗИ, КТ или MRCP), поскольку проток может стать больше (расшириться). Однако обследование на предмет обструкции лучше всего проводить с помощью ERCP, которая может детально исследовать дренажные системы, включая измерения мышечной активности. Некоторые причины плохого дренажа можно устранить во время обследования ERCP с помощью сфинктеротомии или стентирования, в то время как другие могут потребовать открытой хирургической операции.
MUSC — признанный центр Национального фонда поджелудочной железы (НПФ).
Отделение хирургии Колумбийского университета
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Автоматическая пересадка островков | Диета | Прогноз | FAQ
Что такое панкреатит?
Панкреатит — это воспаление поджелудочной железы, которое возникает, когда секреция ферментов поджелудочной железы накапливается и начинает переваривать сам орган. Это может быть острая болезненная атака, длящаяся несколько дней, или хроническое заболевание, которое прогрессирует в течение многих лет.
Острый панкреатит в сравнении с хроническим
Острый панкреатит — панкреатит, который развивается внезапно, чаще всего в результате камней в желчном пузыре или приема алкоголя. Реакция на определенные лекарства, травмы и инфекционные причины также могут привести к острому панкреатиту. Острый панкреатит может быть опасным для жизни, но большинство пациентов полностью выздоравливают.
Хронический панкреатит относится к продолжающемуся заболеванию, при котором поджелудочная железа продолжает получать повреждения и со временем теряет свою функцию.Большинство случаев хронического панкреатита возникает в результате продолжающегося злоупотребления алкоголем, но некоторые случаи являются наследственными или вызваны такими заболеваниями, как муковисцидоз.
Приблизительно 87000 человек ежегодно проходят лечение от панкреатита в США, причем от этого заболевания страдает примерно в два раза больше мужчин, чем женщин. Панкреатит, очень редко встречающийся у детей, в первую очередь поражает взрослых.
Симптомы панкреатита
Симптомы острого панкреатита включают:
- Сильная, постоянная боль в верхней средней части живота, часто отдающая в спину
- Желтуха
- Субфебрильная температура
Другие симптомы панкреатита »
Причины панкреатита
У более чем половины пациентов хронический панкреатит вызван длительным злоупотреблением алкоголем, которое приводит к повреждению и рубцеванию поджелудочной железы.У других людей хронический панкреатит может развиться в результате наследственных и других причин, в том числе:
- Камни в желчном пузыре
- Структурные проблемы поджелудочной железы и желчевыводящих путей
- Некоторые лекарства, такие как эстрогеновые добавки и некоторые диуретики
- Тяжелая вирусная или бактериальная инфекция
Другие причины панкреатита »
Лечение панкреатита
Лечение острого панкреатита может включать нутритивную поддержку с помощью зондов для кормления или внутривенного (IV) питания, антибиотиков и обезболивающих.Иногда для лечения осложнений требуется хирургическое вмешательство. Подробнее о лечении панкреатита »
Запишитесь на прием в программу по панкреатиту сегодня.
Следующие шаги
Если вы или кто-то, о ком вы заботитесь, страдаете панкреатитом, Центр поджелудочной железы здесь для вас. Если вам нужен диагноз, лечение или другое мнение, у нас есть специальная программа по панкреатиту, готовая помочь.
Позвоните нам по телефону (212) 305-4795 или воспользуйтесь нашей онлайн-формой, чтобы связаться с нами сегодня.
Чтобы узнать больше о панкреатите:
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Автоматическая пересадка островков | Диета | Прогноз | FAQ
Сопутствующие услуги
Связанные темы
.


