Панкреатит: симптомы, лечение, диагностика, диета
Панкреатит — это воспаление поджелудочной железы. При первых признаках панкреатита следует незамедлительно обратиться к врачу и начать лечение.
Диагноз «Панкреатит»
Истинный (первичный) панкреатит — очень редкий диагноз. Его причиной в большинстве случаев является злоупотребление алкоголем. Частый приём спиртного вызывает нарушение моторики в сфинктере Одди, из-за этого в протоках поджелудочной железы образуются белковые пробки, отток ферментов нарушается и возникает давление сока поджелудочной железы на ткани самой железы. Это вызывает болевой синдром и воспаление. Длительный приём большого количества лекарств — также довольно частая причина возникновения панкреатита. Спровоцировать заболевание может и систематическое неправильное питание, алкоголь, частые стрессы и гормональные нарушения.
Чаще встречается вторичный (реактивный) панкреатит, который возникает на фоне нарушений в желудочно-кишечном тракте. Главная причина развития вторичного панкреатита — проблемы с желчным пузырём (например, холецистит — воспаление желчного пузыря, желчнокаменная болезнь, постхолецистэктомический синдром, дискинезия желчных протоков и хронический гастродуоденит). Таким образом, развитие панкреатита является следствием других перенесенных заболеваний желудка и желчного пузыря. У детей заболевание может появиться после перенесённых вирусных инфекций и гриппа. Правда, случается такое довольно редко.
Главная причина развития вторичного панкреатита — проблемы с желчным пузырём (например, холецистит — воспаление желчного пузыря, желчнокаменная болезнь, постхолецистэктомический синдром, дискинезия желчных протоков и хронический гастродуоденит). Таким образом, развитие панкреатита является следствием других перенесенных заболеваний желудка и желчного пузыря. У детей заболевание может появиться после перенесённых вирусных инфекций и гриппа. Правда, случается такое довольно редко.
Формы панкреатита
Помимо вышеуказанных типов панкреатита в медицине различают острый и хронический панкреатит. Острый панкреатит возникает внезапно. Хронический панкреатит развивается постепенно и периодически дает о себе знать. Хроническая форма панкреатита опасна своим прогрессированием и может привести к серьезным последствиям.
Симптомы панкреатита
Обе формы панкреатита сопровождаются болями, расстройствами работы желудка и кишечника, тошнотой и рвотой (это самые характерные симптомы панкреатита).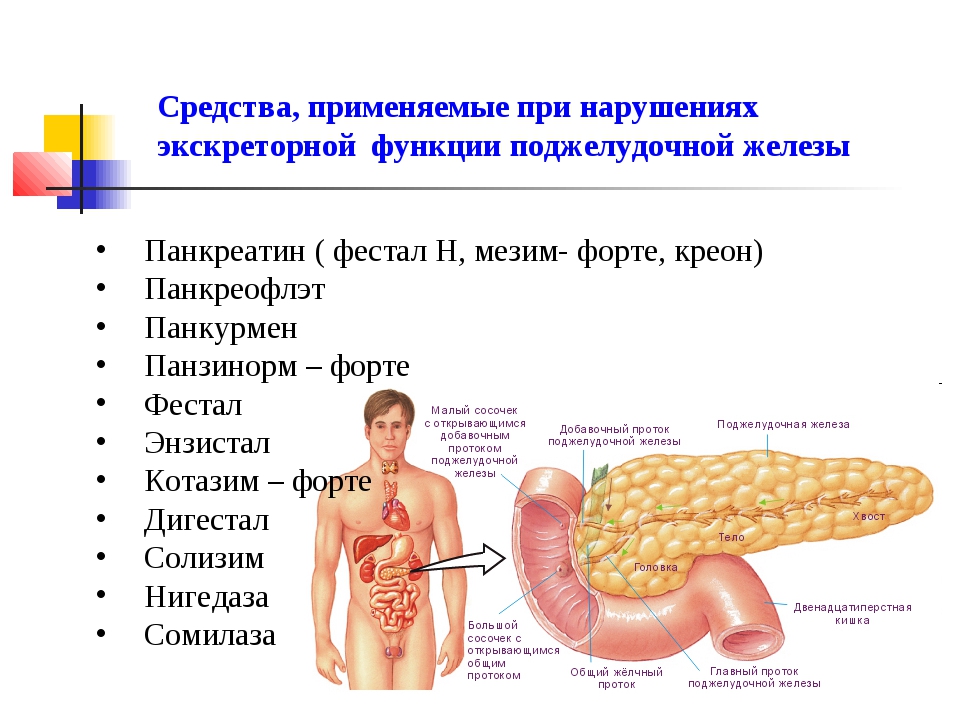 Однако стоит подробнее рассмотреть симптомы острой и хронической формы данного заболевания.
Однако стоит подробнее рассмотреть симптомы острой и хронической формы данного заболевания.
Острый панкреатит
Характеризуется очень сильным болевым синдромом. Терпеть такую боль невозможно, поэтому пациенту сразу вызывают скорую и больного везут в хирургическое отделение. Боли при остром панкреатите пациент испытывает как в верхней части живота, так и во всему обхвату живота (опоясывающие боли). Появляется тошнота, рвота, вздутие живота. Пациент жалуется на болезненность при прощупывании живота. Учащается сердцебиение, давление может понизиться.
Хронический панкреатит
Симптомы хронического панкреатита проявляются перманентно и периодически обостряются после воздействия различных раздражителей. Человек чувствует постоянную тупую боль в эпигастрии и обоих подреберьях, из-за нехватки ферментов для переваривания пищи может возникать понос, вздутие в животе, неустойчивый стул. В периоды обострения панкреатита пациент должен следовать предписаниям своего лечащего врача или обратиться в службу скорой помощи.
Запор при панкреатите
При реактивном воспалении может появиться запор. Но его причина — не само заболевание, а нарушение оттока желчи. Лечить запор нужно, но сначала необходимо исключить первопричину.
Лечение панкреатита у взрослых
При хронической форме назначаются спазмолитики, которые улучшают отток ферментов, антисекреторные препараты, снимающие воспалительный процесс, и заместительная терапия. Если 90% поджелудочной железы не работает, выписываются ферментные препараты. При острой форме заболевания лечение можно описать тремя словами: голод, холод и покой. Придерживаться такого режима нужно три дня. Кроме того, пациенту ставят капельницу со спазмолитиками и препаратом, который снижает секрецию. В случае некроза поджелудочной железы необходимо хирургическое вмешательство.
Можно ли вылечить панкреатит?
Острая форма панкреатита может закончиться только одним приступом, хронический панкреатит полностью вылечить не получится, но можно добиться ремиссии. Для этого необходимо вовремя принимать лекарства, сдавать анализы (кровь, кал на копрограмму, УЗИ брюшной полости, КТ и МРТ), заниматься профилактикой, соблюдать диету.
Для этого необходимо вовремя принимать лекарства, сдавать анализы (кровь, кал на копрограмму, УЗИ брюшной полости, КТ и МРТ), заниматься профилактикой, соблюдать диету.
Диета при панкреатите
Всех пациентов волнует вопрос: что едят при панкреатите — воспалении поджелудочной железы?
При хроническом течении заболевания нужно соблюдать очень строгую диету всю жизнь, так как её нарушение может спровоцировать обострение. В периоды ремиссии она немного расширяется, но следить за питанием всё равно придётся постоянно. Питание больного должно включать большое количество фруктов и овощей, следует избегать жирной и пряной пищи в рационе, рекомендуется принимать дополнительные ферменты для облегчения пищеварения, а также следить за уровнем сахара в крови.
Можно ли пить алкоголь?
Длительное и регулярное употребление алкоголя недопустимо. По праздникам можно позволить себе немного выпить.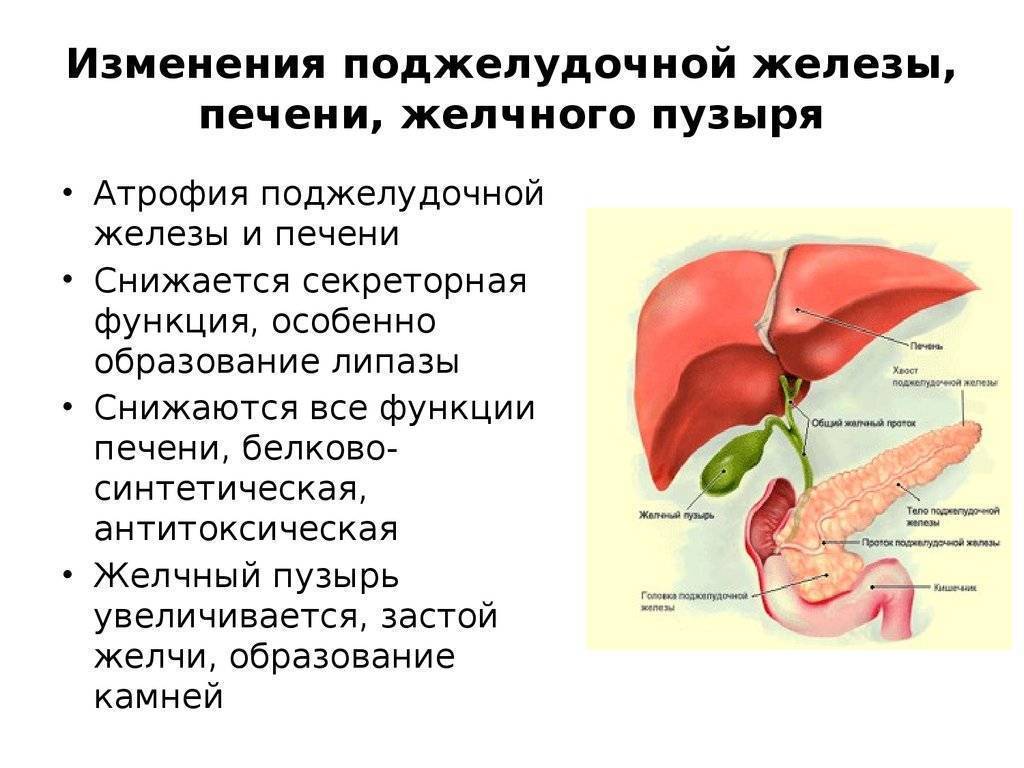 Но стоит исключить холодные и газированные напитки: они особенно вредны. Острое воспаление может вызвать даже небольшое количество шампанского в Новый год.
Но стоит исключить холодные и газированные напитки: они особенно вредны. Острое воспаление может вызвать даже небольшое количество шампанского в Новый год.
Народные средства
Большинство трав обладают желчегонным действием, а всё желчегонное противопоказано при панкреатите, поэтому от лечения в домашних условиях лучше отказаться.
Ранняя диагностика заболеваний желудочно-кишечного тракта позволяет своевременно выявить и предотвратить риск развития инфекционных, воспалительных и опухолевых заболеваний желудочно-кишечного тракта, избежать развития осложнений и перехода заболевания в тяжелую форму. Мы заботимся о здоровье своих пациентов и предлагаем воспользоваться нашими программами для профилактики и лечения заболеваний пищеварительной системы. Данные программы можно пройти за 1 визит в клинику.
Записаться на консультацию к гастроэнтерологу в Клинике Наедине можно по телефону в г. Кирове: (8332) 32-7777
или через форму на сайте
Гастрит: признаки, симптомы и диагностика
Гастрит или функциональная диспепсия?
Понятие “гастрит” обычно используется для обозначения разных воспалительных и дистрофических изменений слизистой желудка. Но на самом деле само заболевание встречается довольно редко и диагностировать его можно лишь с помощью биопсии во время процедуры гастроскопии.
Но на самом деле само заболевание встречается довольно редко и диагностировать его можно лишь с помощью биопсии во время процедуры гастроскопии.
Часто то, что называют гастритом, является функциональной диспепсией (набор нарушений со стороны пищеварительной системы). Также термин “гастрит” ошибочно применяют, подразумевая гастроэзофагиальную рефлюксную болезнь (ГЭРБ) или синдром раздражённого кишечника (СРК).
В настоящее время диагноз “гастрит” принято ставить при наличии морфологических признаков, обнаруженных после прохождения ряда медицинских обследований, в частности, после лабораторного выявления главного возбудителя заболевания — бактерии Хеликобактер пилори (H. Pilory), гистологических исследований и ФГДС.
Признаки и симптомы гастрита
Необходимо отметить, что первые признаки и симптомы гастрита действительно очень схожи с ощущениями пациентов с функциональной диспепсией или ГЭРБ.
Самочувствие больного ухудшается, возникают такие симптомы, как тяжесть, вздутие, дискомфорт в верхней части живота, появляются режущие боли (как правило, после еды). Может наблюдаться потеря аппетита, тошнота, рвота, а также желудочные кровотечения.
Для функциональной диспепсии характерен более широкий спектр симптомов, от болей и тяжести в животе до тошноты и отрыжки. Однако, эти клинические признаки не являются результатом воспалительных процессов, жалобы пациентов указывают на отдельные проблемы с пищеварением, которые корректируются врачом-гастроэнтерологом.
При гастрите наблюдаются морфологические изменения слизистой оболочки желудка. Для их выявления необходимо пройти видеогастроскопию и тщательное лабораторное обследование.
Причины гастрита
Основные причины заболевания гастритом связаны с активизацией агрессивных процессов в организме, которые ведут к изменению кислотно-щелочной среды в желудке и разрушению защитного эпителиального слоя стенок желудка, из-за чего и возникает воспаление тканей.
Провоцирующими факторами воспалительных и дистрофических изменений слизистой желудка являются стрессы, нарушение питания, приём нестероидных препаратов (аспирин, анальгин, диклофенак, ибупрофен) и бактерия Helicobacter Pilory. Последний фактор — наиболее распространенная причина подобных заболеваний. “Хеликобактер пилори” поддерживает воспалительный процесс в желудке. Этой бактерией человек может заразиться в детстве и в течение всей своей жизни. В организме она размножается и постепенно заселяет слизистую оболочку. Этот процесс может длиться десятки лет. Если бактерия агрессивна, в итоге она вызовет воспалительный процесс.
Формы и стадии гастрита
Воспалительные процессы в слизистых тканях желудка развиваются постепенно. На начальных стадиях гастрит может протекать практически бессимптомно. Но рано или поздно болезнь дает о себе знать и переходит в острую форму.
Острый гастрит характеризуется резким ухудшением самочувствия, появлением острых болей и тяжести в желудке. Зачастую обострение может быть спровоцировано каким-либо раздражителем, например, после приема лекарств, острой пищи, алкоголя и тп.
Зачастую обострение может быть спровоцировано каким-либо раздражителем, например, после приема лекарств, острой пищи, алкоголя и тп.
Если вовремя не приступить к лечению острого гастрита, заболевание может перейти в следующую стадию. Хронический гастрит развивается в 85% случаев. Периоды ремиссии сменяются обострениями болезни, которые в дальнейшем могут привести к таким серьезным последствиям, как язвенная болезнь желудка или даже к онкологии.
Диагностика гастрита
Диагностика заключается в проведении
Лечение гастрита
Лечение включает в себя купирование обострения и профилактику рецидива, длиться оно может от десяти дней до нескольких месяцев. Сроки лечения зависят от степени поражения слизистой желудка. Препараты врач назначает индивидуально каждому пациенту. Игнорировать симптомы гастрита опасно. Если вовремя не обратиться к врачу и не начать лечение, он может вызвать серьёзные осложнения. В некоторых случаях это приводит к раку пищевода, желудочному кровотечению, язве.
В некоторых случаях это приводит к раку пищевода, желудочному кровотечению, язве.
Препараты для лечения гастрита
При обнаружении Helicobacter пациентам назначают антибиотики и препараты для создания неблагоприятных условий для жизни бактерий, при повышенной кислотности и гастропатии — ингибиторы.
Гастрит с пониженной кислотностью
В зависимости от секреторной активности желудка выделяют две формы заболевания — с повышенной кислотностью и с пониженной. Последний характеризуется следующими симптомами: неприятный привкус во рту, снижение аппетита, урчание в животе, тошнота. Однако точно определить форму протекания болезни может только врач на основе анализов.
Обострение гастрита
При хроническом течении заболевания периоды ремиссии чередуются с периодами обострения. В разные периоды терапия будет отличаться. При сильно выраженных симптомах обострение лечится в стационаре. В период обострения также важно особенно тщательно соблюдать диету. Питаться нужно только полезными продуктами и по 4-6 раз в день небольшими порциями.
В период обострения также важно особенно тщательно соблюдать диету. Питаться нужно только полезными продуктами и по 4-6 раз в день небольшими порциями.
Профилактика гастрита
Для профилактики гастрита стоит придерживаться здорового образа жизни: отказаться от курения, не злоупотреблять алкоголем, избегать стресса и заниматься любыми видами физической активности. Особенно важно следить за своим питанием. Оно должно быть полноценным и сбалансированным. Старайтесь включать в рацион меньше вредной еды, не пропускайте приёмы пищи, следите, чтобы ваш организм в полной мере получал необходимые вещества: белки, жиры, углеводы, минералы, микро- и макроэлементы, витамины.
Записаться на консультацию к гастроэнтерологу в Клинике Наедине можно по телефону в г. Кирове: (8332) 32-7777
или через форму на сайте
Дисбактериоз кишечника: причины, симптомы, лечение
Дисбактериоз (дисбиоз) кишечника — это не самостоятельное заболевание, а скорее совокупность симптомов, связанных с изменением нормальной микрофлоры кишечника. Чаще всего дисбиоз является следствием различных заболеваний ЖКТ или иных негативных воздействий на организм.
Чаще всего дисбиоз является следствием различных заболеваний ЖКТ или иных негативных воздействий на организм.
В здоровом организме человека присутствует множество бактерий, которые активно участвуют в пищеварительных процессах. Среди них можно выделить полезные бактерии (например, лактобактерии, бифидобактерии) и условно-патогенные бактерии, которые не причиняют вреда организму, пока находятся в равновесии с мирными “соседями”. При нарушении баланса микрофлоры количество болезнетворных бактерий начинает превышать количество полезных микроорганизмов. В связи с нехваткой полезных бактерий защитные механизмы организма ослабевают, возникают проблемы с пищеварением и общее ухудшение самочувствия.
Развитие дисбактериоза может привести к возникновению других заболеваний желудочно-кишечного тракта, поэтому при появлении подозрительных симптомов важно не заниматься самолечением, а незамедлительно обратиться к врачу-гастроэнтерологу.
Причины возникновения дисбактериоза
Основные причины дисбактериоза связаны с различными нарушениями работы систем и органов. Зачастую дисбиоз развивается после длительного приема лекарственных средств, в частности, антибиотиков или гормональных препаратов.
В последнее время при лечении коронавируса пациентам с Covid-19 назначают сильнодействующие антибиотики, которые призваны уничтожать вредные бактерии в организме. Но наряду с патогенными микробами уничтожаются и полезные бактерии. На фоне антибактериальной терапии у большинства пациентов появляется дисбактериоз после Ковида. В данном случае принято говорить про дисбактериоз после антибиотиков.
Существуют и другие причины возникновения дисбактериоза, а именно:
- последствия оперативного вмешательства;
- хронические и острые инфекции;
- вирусные заболевания;
- частое употребление алкоголя и табакокурение;
- стрессы, психические расстройства;
- заболевания пищеварительной системы;
- неправильное питание;
- химиотерапия;
- сахарный диабет;
- болезни печени и поджелудочной железы;
- онкологические заболевания;
- ферментная и лактозная недостаточность;
- нарушение обмена веществ.

Симптомы дисбактериоза у взрослых
При изменении микрофлоры кишечника человек сразу ощущает на себе неприятные реакции организма. Симптомы дисбактериоза иногда напоминают проявления других болезней ЖКТ, и в этом нет ничего удивительного, ведь часто само наличие дисбиоза кишечника свидетельствует о сбоях в работе внутренних органов и является следствием иных заболеваний.
К наиболее явным симптомам дисбактериоза относятся:
- изжога;
- запоры;
- диарея;
- отрыжка;
- метеоризм;
- вздутие живота;
- боли в животе;
- снижение аппетита;
- металлический привкус во рту;
- аллергические реакции;
- бронхоспазм;
- слабость и быстрая утомляемость;
- головная боль;
- понижение артериального давления;
- субфебрильная температура;
- снижение иммунитета;
- интоксикация организма.

Диагностика и лечение
Для выявления дисбактериоза, а также сопутствующих нарушений в системе ЖКТ, рекомендуется пройти обследование у врача-гастроэнтеролога. Клиника “Наедине” в городе Кирове располагает всем необходимым оборудованием для точной диагностики различных заболеваний желудочно-кишечного тракта. Кроме того, здесь работают пятеро лучших врачей-гастроэнтерологов с высокой квалификацией и большим опытом практической деятельности.
Диагностика дисбиоза после общения доктора с пациентом включает в себя взятие анализа кала на дисбактериоз, бактериологические и биохимические исследования биологического материала. На основе полученных результатов анализов могут быть выявлены нарушения микрофлоры кишечника и поставлен диагноз “дисбактериоз” (дисбиоз).
Лечение дисбактериоза направлено, в первую очередь, на восстановление естественной микрофлоры кишечника. Особую роль играет комплексный подход к лечению данного недуга, который заключается в сочетании лекарственной терапии наряду со специальной диетой. Правильное питание при дисбактериозе — важная составляющая на пути к здоровому кишечнику.
Правильное питание при дисбактериозе — важная составляющая на пути к здоровому кишечнику.
Для лечения дисбактериоза у взрослых врач-гастроэнтеролог назначает препараты, восстанавливающие баланс микроорганизмов в кишечнике. Это могут быть различные пробиотики, пребиотики, антисептики, иммуномодуляторы, сорбенты и бактериофаги.
Точная методика лечения и подбор лекарств для конкретного пациента будет зависеть от текущей клинической картины после детальной консультации с врачом-гастроэнтерологом и всех проведенных исследований.
Ранняя диагностика заболеваний желудочно-кишечного тракта позволяет своевременно выявить и предотвратить риск развития инфекционных, воспалительных и опухолевых заболеваний желудочно-кишечного тракта, избежать развития осложнений и перехода заболевания в тяжелую форму. Мы заботимся о здоровье своих пациентов и предлагаем воспользоваться нашими программами для профилактики и лечения заболеваний пищеварительной системы. Данные программы можно пройти за 1 визит в клинику.
Данные программы можно пройти за 1 визит в клинику.
Записаться на консультацию к гастроэнтерологу в Клинике Наедине можно по телефону в г. Кирове: (8332) 32-7777
или через форму на сайте
Признаки, симптомы и лечение болезни поджелудочной железы. Панкреатит.
В этой статье речь пойдет о чрезвычайно полезном органе, участвующем в пищеварении — о поджелудочной железе. Этот орган отвечает за образование очень важных для пищеварения ферментов и инсулина — гормона, который контролирует уровень сахара в крови. Рассмотрим признаки, симптомы и лечение болезни поджелудочной железы у мужчин и женщин. Лечение хронического панкреатита также лучше доверить профессионалам врачам из клиники Медлафн-Сервис.
Она находится непосредственно за желудком и располагается поперек живота. Его средняя длина составляет 15 сантиметров. Поджелудочная железа работает следующим образом. Ее клетки богаты панкреатическим соком, который состоит из пищеварительных ферментов. Этот сок, смешиваясь с желчью, попадает в 12-перстную кишку, где ферменты начинают свою работу по расщеплению белков, углеводов и жиров. Одними из главных причин дисфункции поджелудочной железы являются злоупотребление алкоголем или желчнокаменная болезнь (когда желчные протоки, по которым панкреатический сок попадает в 12-перстную кишку, закупориваются). В этом случае ферменты начинают действовать еще до попадания в кишку и начинают переваривать саму поджелудочную железу, которая их и вырабатывает.
Ее клетки богаты панкреатическим соком, который состоит из пищеварительных ферментов. Этот сок, смешиваясь с желчью, попадает в 12-перстную кишку, где ферменты начинают свою работу по расщеплению белков, углеводов и жиров. Одними из главных причин дисфункции поджелудочной железы являются злоупотребление алкоголем или желчнокаменная болезнь (когда желчные протоки, по которым панкреатический сок попадает в 12-перстную кишку, закупориваются). В этом случае ферменты начинают действовать еще до попадания в кишку и начинают переваривать саму поджелудочную железу, которая их и вырабатывает.
Как следствие этого процесса обычно возникает острый панкреатит, то есть воспаление поджелудочной железы. Это воспаление заставляет человека испытывать сильнейшие боли в животе и подвергает его риску летального исхода. В случае острого панкреатита больного следует немедленно госпитализировать.
Хронический панкреатит характеризуется медленным и постепенным воспалением поджелудочной железы, вследствие чего ткани железы зарубцовываются. Это приводит к дисфункции пищеварительного процесса из-за нехватки вырабатываемых ферментов, а также к дефициту инсулина. Возникает риск заболевания сахарным диабетом. Типичные симптомы хронического панкреатита: понос, метеоризмы, тошнота и отрыжка. В случае обнаружения этих симптомов следует немедленно обратиться к врачу-гастроэнтерологу. Если сахарный диабет уже развился, то лечением будет заниматься врач-эндокринолог.
Самое опасное онкологическое заболевание — рак поджелудочной железы. Эта болезнь протекает незаметно для больного и обнаруживает себя лишь тогда, когда опухоль распространяется и на другие органы, и возникают метастазы. Довольно часто эта болезнь оказывается смертельной.
🧬 Панкреатит: причины, симптомы и лечение
В России панкреатит — один из наиболее популярных диагнозов. Им принято объяснять практически любую боль в животе, а нередко его «диагностируют» при УЗИ поджелудочной железы у человека без каких-либо симптомов. Разбираемся в тонкостях заболевания вместе с к. м. н., гастроэнтерологом GMS Clinic Алексеем Головенко.
Разбираемся в тонкостях заболевания вместе с к. м. н., гастроэнтерологом GMS Clinic Алексеем Головенко.
Что такое панкреатит
Панкреатит — это воспаление поджелудочной железы. Этот орган выделяет в 12-перстную кишку (сразу за желудком) ферменты, помогающие пище перевариваться: например, амилазу (для расщепления углеводов) и липазу (для расщепления жиров). При сильном воспалении поджелудочной железы — остром панкреатите — клетки ее разрушаются и ферменты попадают в кровь. Поэтому при любой сильной боли в животе врачи определяют содержание амилазы в крови.
Острый панкреатит — болезненное и очень опасное заболевание. Симптомы его практически невозможно перетерпеть «на ногах»: это сильнейшая непроходящая боль под ложечкой и под левым ребром, которая часто отдает в спину (возникает так называемая опоясывающая боль). Человек с острым панкреатитом часто даже занимает особенное положение на кровати — лежит на левом боку, чтобы не усиливать боль движениями ребер при дыхании. У большинства людей с острым панкреатитом возникает сильная тошнота и рвота, любой прием пищи усиливает боль: ведь поджелудочная железа при приёме пищи начинает выделять ферменты, а это усиливает кровоток, а значит и боль. У многих людей поднимается температура тела.
Диагностика острого панкреатита — удел не столько гастроэнтерологов, сколько хирургов, поскольку интенсивность боли может быть такой же, как при аппендиците и другой «хирургической» патологии.
Как возникает острый панкреатит
Около 70% всех случаев острого панкреатита возникают или из-за отравления алкоголем, или из-за желчнокаменной болезни. Избыточное употребление алкоголя (даже без предыстории в виде алкоголизма) вызывает воспаление поджелудочной железы. По этой же причине люди, систематически злоупотребляющие выпивкой, имеют все шансы не только оказаться в больнице с тяжелым острым панкреатитом, но и долгие годы снова испытывать болевые приступы. Камень желчного пузыря тоже может вызвать панкреатит: проток, выносящий желчь из пузыря в 12-перстную кишку, сливается с протоком поджелудочной железы. Такая ситуация — билиарный панкреатит — требует экстренного вмешательства, например, для рассечения большого дуоденального сосочка: это место впадения протоков в кишку.
Острый панкреатит также может вызвать токсическое действие некоторых лекарств, травма железы при операции или высокое содержание жиров в крови. Крайне редко и, как правило, при наличии других похожих заболеваний поджелудочная железа воспаляется из-за избыточного действия на нее иммунной системы.
Какая бы ни была причина начала заболевания, острый панкреатит всегда сопровождается болью в животе. Предполагать этот диагноз, если от лекарства или какого-то продукта появилось недомогание, не стоит.
С острым панкреатитом разобрались. А хронический?
Если токсическое воздействие на поджелудочную железу не прекращается (например, человек продолжает злоупотреблять выпивкой) или орган был очень сильно поврежден при первом (остром) эпизоде панкреатита, боль возобновляется вновь и вновь.
При обострениях хронического панкреатита анализы крови могут оставаться нормальными. Зато со временем могут появляться внешние признаки, которые врачи обнаруживают, обследуя поджелудочную железу при помощи ультразвука (УЗИ), рентгена (КТ, или компьютерная томография) или магнитно-резонансного исследования (МРТ). Это сужения протоков поджелудочной железы, появление в ней уплотнений — кальцинатов, а также возникновение кист — пузырьков с жидкостью на месте погибшей ткани. Обследование при подозрении на хронический панкреатит проводят ещё с одной важной целью — не пропустить рак поджелудочной железы, который может вначале сопровождаться теми же симптомами.
При постоянно возобновляющемся воспалении поджелудочной железы со временем нарушается ее функция — выделение ферментов, переваривающих пищу. В результате человека беспокоит постоянное вздутие живота, диарея, а стул становится жирным (например, плохо смывается с унитаза). Это состояние — внешнесекреторную недостаточность — удобнее всего выявить, определяя содержание панкреатической эластазы (фермента поджелудочной железы) в стуле.
Как лечить хронический панкреатит
В целом смысл лечения хронического панкреатита — устранить боль. Для этого используют противовоспалительные препараты, например парацетамол. Часто людям с хроническим панкреатитом назначают ферменты. Увы, это далеко не всегда облегчает болевые ощущения. Раньше предполагалось, что добавление в пищу ферментов уменьшит нагрузку на поджелудочную железу — ей не придется выделять собственные ферменты. На деле все не так просто: секреторная (выделительная) активность железы зависит совсем от других веществ — гормонов, например секретина. На их продукцию больше влияет жирность пищи и регулярность ее приема, чем содержание в кишке ферментов-лекарств. Тем не менее ферменты при хроническом панкреатите обязательно назначают (нередко пожизненно), если появились признаки плохой секреции собственных ферментов (вздутие, жидкий стул). Ферменты всегда пьют непосредственно вместе с едой: «между ложками». По этой же причине неграмотно назначать приём ферментов «столько-то раз в день». Правильнее предупредить человека с заболеванием, что препарат следует носить с собой и принимать при любом употреблении пищи.
Диета при хроническом панкреатите облегчает течение заболевания, хотя точно определить список возможных продуктов с первого раза сложно. Однозначно нельзя употреблять разве что алкоголь, однако традиционно рекомендуют есть меньше жирной пищи и чаще перекусывать, отдавая предпочтение медленным углеводам — фруктам и овощам. Готовка исключительно на пару — не самый подтверждённый способ облегчить течение панкреатита, гораздо важнее не злоупотреблять очень пряной пищей. Грубо говоря, от куриной котлеты, пусть и прожаренной без обильного добавления приправ, вреда, скорее всего, не будет.
Главное при лечении хронического панкреатита — убрать причину заболевания.
Если человек страдает алкоголизмом или курит, направить его к наркологу (курение само по себе не вызывает панкреатит, но учащает обострения). Если панкреатит случился из-за камней в желчном пузыре — удалить пузырь. Если в организме нарушен обмен жиров — проконсультироваться у кардиолога и подобрать лечение препаратами, снижающими уровень липопротеидов и триглицеридов, подобрать диету.
У большинства моих знакомых поставлен диагноз «панкреатит», но они не пьют спиртное и ни разу не попадали в больницу с сильным болями. Что не так?
Скорее всего, как и многим другим россиянам, диагноз панкреатита в такой ситуации поставили исключительно по результатам УЗИ. Грамотный специалист по ультразвуковой диагностике не станет устанавливать диагноз за терапевта, гастроэнтеролога или хирурга. Он только опишет изменения и предложит коллеге самому интерпретировать изменения поджелудочной железы. Нередко так называемые диффузные изменения поджелудочной железы становятся поводом поставить диагноз панкреатита человеку вообще без каких-либо симптомов. Это неправильно.
Достоверно судить о панкреатите при УЗИ, строго говоря, можно только обнаружив явные осложнения заболевания — сужения и расширения протока, кальцинаты, кисты.
Да и у ультразвукового метода, как у любого способа диагностики, возможности не безграничны. При настоящем панкреатите предпочтение отдаётся магнитно-резонансной или эндоскопической холангиопанкреатографии. При этих методах получают очень точное изображение протоков поджелудочной железы.
Диффузные изменения поджелудочной железы чаще всего оказываются довольно безобидным накоплением в железе жировой ткани. При отсутствии типичных симптомов хронического панкреатита — изматывающей боли после еды у человека, уже перенёсшего когда-то острый панкреатит, такая ультразвуковая картинка должна всего лишь стать поводом проверить холестерин и, возможно, активнее бороться с избыточной массой тела. Кроме того, очень часто за хронический панкреатит принимают самые частые заболевания в гастроэнтерологии — функциональные расстройства, например синдром раздражённого кишечника. Это неопасное, но очень неприятное заболевание, при котором кишка становится слишком чувствительна к растяжению газом и пищей, реагируя спазмом (коликами). Очень часто такая функциональная боль (то есть боль, не связанная с воспалением или опухолью) возникает у людей, пребывающих в постоянном стрессе. Потому и лечение функциональной боли — это не только приём лекарств-спазмолитиков и других гастроэнтерологических препаратов, но и работа с психоэмоциональным состоянием: когнитивно-поведенческая психотерапия, увеличение физической активности и даже йога.
Не каждая боль в животе — это панкреатит. И это радует.
Источник: the-challenger.ru
симптомы заболеваний, на что необходимо обратить внимание
Причины болезней поджелудочной железы
Наиболее частым заболеванием поджелудочной железы является панкреатит – асептическое воспаление органа, при котором наблюдается его аутолиз, то есть распад тканей, возникающий вследствие скопления вырабатываемых ферментов в железе и негативное воздействие их непосредственно на сам орган.
Основными причинами болезней поджелудочной железы являются:
- нерациональное питание,
- чрезмерное употребление алкоголя, жирных, острых и жареных блюд.
- Нередко развитию панкреатита способствуют стрессовые ситуации и нервные перегрузки.
Успешное лечение возможно лишь при правильной и своевременной диагностике заболевания.
Основные симптомы болезней поджелудочной железы
Существует ряд симптомов болезней поджелудочной железы, при чем они могут значительно различаться в зависимости от формы течения заболевания. Но также существуют основные клинические проявления, четко указывающие на развитие болезней именно этого органа.
- Первым признаком является острая нестерпимая боль в левом подреберье, переходящая под лопатку, в область грудины и спины, продолжительность которой может варьироваться от пары часов до нескольких суток. При вовлечении в воспалительный процесс желчного пузыря, боли распространяются и в эпигастральную область. Болевые ощущения усиливаются при пальпации, а также при воздействии на пораженную область теплом (грелкой).
- Развитие воспалительного процесса сопровождается тошнотой, нередко – рвотой, острой диареей. В большинстве ситуаций у больного наблюдается вздутие живота, частая отрыжка, появляется метеоризм. У больного наблюдается стойкое повышение температуры.
- Учитывая тот факт, что боли усиливаются после принятия пищи, больные стараются ограничить свое питание, что приводит к потере массы тела и снижению защитных функций организма. На этом фоне может развиться тяжелая форма гиповитаминоза, которая может привести к ухудшению состояния волос, ногтей и кожных покровов.
- Одним из симптомов болезней поджелудочной железы является нарушение обмена веществ, которое развивается на фоне отмирания здоровых клеток и, следовательно, снижения выработки пищеварительных ферментов. Как следствие, у больного может развиться сахарный диабет и другие гормональные заболевания.
- Достаточно часто в период воспаления поджелудочной железы возможны высыпания в области груди, живота, спины в виде небольших красных пятнышек, которые возникают вследствие разрыва капилляров.
- Своевременное распознавание болезни и эффективно подобранное лечение, а также сбалансированная диета способны устранить воспалительный процесс в поджелудочной железе, нормализовать ее функционирование, а также предотвратить оперативное вмешательство – один из радикальных методов хирургического лечения.
Будьте здоровы!
Поделиться
Заболевания поджелудочной железы — причины, симптомы, виды, диагностика, лечение
29 Февраля 2012 г.
Заболевания поджелудочной железы: особенности болезней органа брюшной полости
Поджелудочная железа – непарный секреторный орган, расположенный в брюшной полости слева от желудка. Функция поджелудочной железы – выработка в просвет двенадцатиперстной кишки активного панкреатического сока, содержащего слизистые вещества и ферменты, помогающие расщеплению белков, жиров, углеводов. Любые функциональные нарушения работы поджелудочной железы чреваты развитием тяжелых заболеваний.
Заболевания поджелудочной железы начинаются с воспалительного процесса – острого или хронического.
Симптомы заболеваний поджелудочной железы
Общие симптомы заболеваний поджелудочной железы следующие:
- Сильная или умеренная боль, чаще всего носящая опоясывающий характер (в некоторых случаях локализуется в верхней левой или правой части брюшной полости с отдачей в спину).
- Тошнота, рвота.
- Сильная слабость.
Воспаление поджелудочной железы занимает 3-е место среди заболеваний органов брюшной полости и, согласно данным медицинской статистики, встречается у каждого десятого жителя планеты.
В индустриально развитых странах в последние десятилетия наблюдается рост онкологических заболеваний поджелудочной железы. Среди причин смерти в онкологии рак поджелудочной железы занимает 5-е место после рака легких, толстой кишки, молочной железы и простаты.
Острый панкреатит
Наиболее распространенным заболеванием поджелудочной железы является панкреатит. Панкреатит может иметь как острое, так и хроническое течение.
Причины возникновения острого панкреатита
- Злоупотребление алкоголем.
- Употребление острой, жирной и сладкой пищи.
- Рефлюкс (обратный, отличающийся от нормального ток жидкости) желчи в панкреатические протоки при желчнокаменной болезни.
- Повреждение протоков поджелудочной железы.
- Нарушение микроциркуляции поджелудочной железы.
- Синдром диссеминированного внутрисосудистого свертывания крови.
- Стресс.
Симптомы острого панкреатита
- Интенсивная боль в левом подреберье с отдачей в бок, спину, плечо, может иметь опоясывающий характер, редко – в область сердца.
- Тошнота и рвота.
- Бледность кожных покровов.
- Учащение сердцебиения (тахикардия).
- Сухость во рту.
Диагностика острого панкреатита
- Биохимический анализ крови.
- Биохимический анализ мочи.
- УЗИ поджелудочной железы.
- КТ или МРТ поджелудочной железы.
- Лапароскопия.
- Ангиография.
- Эндоскопия верхних отделов желудочно-кишечного тракта.
Лечение острого панкреатита
- Дезинтоксикация.
- Коррекция режима питания.
- Медикаментозное лечение (холинолитические препараты, нутрицевтики и др.).
Хронический панкреатит
Причины возникновения хронического панкреатита
- ЖКБ (желчнокаменная болезнь).
- Злоупотребление алкоголем и жирной пищей.
- Вирусные инфекции.
- Воспалительные процессы поджелудочной железы.
- Интоксикация.
- Стресс.
Симптомы хронического панкреатита
- Боль в эпигастральной области и левом предреберье.
- Понос, диспепсические явления.
- Светлый цвет и жирный вид кала.
- Потеря аппетита, потеря веса.
- Дискомфорт при употреблении острой, жирной пищи.
Диагностика хронического панкреатита
- Биохимическое исследование крови и мочи.
- Рентгенография поджелудочной железы.
- УЗИ поджелудочной железы, печени и желчных путей.
- Фиброгастродуоденоскопия.
Лечение хронического панкреатита
- Коррекция пищевого режима, дробное питание.
- Купирование болевого синдрома.
- Профилактика рецидивов.
- Дезинтоксикация.
Рак поджелудочной железы
Частота возникновения РПЖ (рака поджелудочной железы) составляет приблизительно 10-15 случаев на 100 000 населения в год. Рак поджелудочной железы поражает преимущественно мужчин в возрасте 55-60 лет, живущих в развитых странах.
Причины возникновения рака поджелудочной железы
- Табакокурение (у курильщиков заболевание встречается в 3 раза чаще, чем у некурящих).
- Ожирение.
- Заболевания желчевыводящих путей.
- Употребление жирной, острой пищи, большого количества мясных продуктов.
- Сахарный диабет.
- Хронический панкреатит с частыми рецидивами.
- Алкоголизм.
- Возраст старше 50 лет.
- Наследственная предрасположенность.
Симптомы рака поджелудочной железы
- Желтуха.
- Боль по средней линии живота.
- Снижение аппетита.
- Кожный зуд.
- Повышенная утомляемость.
- Нарушение пищеварения (тошнота, рвота, метеоризм, запоры, поносы и др.).
- Увеличение желчного пузыря и печени.
- Сахарный диабет.
Диагностика рака поджелудочной железы
- КТ или МРТ поджелудочной железы.
- УЗИ поджелудочной железы, печени, желчных путей.
- Холангиопанкреатография.
- Анализ крови на онкомаркер рака поджелудочной железы СА 19-9.
Лечение рака поджелудочной железы
- Медикаментозное лечение.
- Оперативное удаление части поджелудочной железы с протоками и двенадцатиперстной кишкой, восстановление путей прохождения желчи и кишечного содержимого.
Гастроэнтерологи ГУТА КЛИНИК предупреждают о серьезности заболеваний поджелудочной железы – на ранних стадиях здоровье возможно сохранить, не прибегая к оперативным вмешательствам. Главное – не медлить с обращением к врачу.
Лечение заболеваний поджелудочной железы – комплексное. Наши специалисты уделяют большое значение коррекции режима питания пациента, режима труда и отдыха, отказу от вредных привычек, нормализации состояния нервной системы.
По показаниям применяется медикаментозная терапия (ферментные препараты, анальгетики и спазмолитики при выраженном болевом синдроме, антибиотикотерапия с целью профилактики гнойных осложнений и др.).
Автор
Руханова Лариса Викторовна
, Гастроэнтеролог, гепатолог
Панкреатит — Диагностика и лечение
Диагностика
Тесты и процедуры, используемые для диагностики панкреатита, включают:
- Анализы крови на повышенный уровень ферментов поджелудочной железы
- Тесты стула при хроническом панкреатите для измерения уровня жира, которые могут указывать на то, что ваша пищеварительная система недостаточно усваивает питательные вещества
- Компьютерная томография (КТ) для поиска камней в желчном пузыре и оценки степени воспаления поджелудочной железы
- УЗИ брюшной полости для поиска камней в желчном пузыре и воспаления поджелудочной железы
- Эндоскопическое ультразвуковое исследование для выявления воспаления и закупорки протока поджелудочной железы или желчного протока
- Магнитно-резонансная томография (МРТ) для поиска аномалий желчного пузыря, поджелудочной железы и протоков
Ваш врач может порекомендовать другие тесты, в зависимости от вашей конкретной ситуации.
Дополнительная информация
Показать дополнительную информацию
Лечение
Первичное лечение в больнице может включать:
-
Пост. В больнице вы перестанете есть на пару дней, чтобы поджелудочная железа могла выздороветь.
После того, как воспаление поджелудочной железы куплено, вы можете начать пить прозрачные жидкости и есть мягкую пищу. Со временем вы сможете вернуться к своей обычной диете.
Если панкреатит не проходит и вы все еще испытываете боль во время еды, ваш врач может порекомендовать вам зонд для кормления, чтобы облегчить вам питание.
- Обезболивающие. Панкреатит может вызывать сильную боль. Ваша медицинская бригада даст вам лекарства, которые помогут справиться с болью.
- Внутривенные (IV) жидкости. Поскольку ваше тело тратит энергию и жидкости на восстановление поджелудочной железы, вы можете обезвоживаться. По этой причине во время пребывания в больнице вы будете получать дополнительную жидкость через вену на руке.
Как только панкреатит будет взят под контроль, ваша медицинская бригада сможет вылечить основную причину панкреатита. В зависимости от причины панкреатита лечение может включать:
-
Процедуры по удалению закупорки желчных протоков. Панкреатит, вызванный сужением или закупоркой желчного протока, может потребовать процедур по открытию или расширению желчного протока.
- Хирургия желчного пузыря. Если панкреатит вызван камнями в желчном пузыре, врач может порекомендовать операцию по удалению желчного пузыря (холецистэктомия).
- Хирургия поджелудочной железы. Может потребоваться операция для удаления жидкости из поджелудочной железы или удаления пораженной ткани.
- Лечение алкогольной зависимости. Употребление нескольких напитков в день в течение многих лет может вызвать панкреатит. Если это причина вашего панкреатита, ваш врач может порекомендовать вам пройти программу лечения алкогольной зависимости. Продолжение питья может обострить панкреатит и привести к серьезным осложнениям.
В процедуре, называемой эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ), используется длинная трубка с камерой на конце для исследования поджелудочной железы и желчных протоков.Трубка проходит по горлу, и камера отправляет изображения вашей пищеварительной системы на монитор.
ERCP может помочь в диагностике проблем в желчном протоке и протоке поджелудочной железы, а также в ремонте. У некоторых людей, особенно пожилых людей, ЭРХПГ также может привести к острому панкреатиту.
Дополнительные методы лечения хронического панкреатита
В зависимости от вашей ситуации при хроническом панкреатите могут потребоваться дополнительные методы лечения, в том числе:
-
Обезболивание. Хронический панкреатит может вызывать постоянные боли в животе. Ваш врач может порекомендовать лекарства для снятия боли и направить вас к специалисту по боли.
Сильную боль можно облегчить с помощью таких методов, как эндоскопическое ультразвуковое исследование или хирургическое вмешательство, чтобы заблокировать нервы, которые посылают болевые сигналы от поджелудочной железы в мозг.
- Ферменты для улучшения пищеварения. Добавки ферментов поджелудочной железы могут помочь вашему организму расщеплять и перерабатывать питательные вещества из продуктов, которые вы едите.Ферменты поджелудочной железы принимаются с каждым приемом пищи.
- Изменения в диете. Ваш врач может направить вас к диетологу, который поможет вам составить рацион с низким содержанием жиров и высоким содержанием питательных веществ.
Клинические испытания
Изучите исследования клиники Мэйо, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
После выписки из больницы вы можете предпринять шаги для продолжения выздоровления от панкреатита, например:
- Прекратите употреблять алкоголь. Если вы не можете самостоятельно отказаться от употребления алкоголя, обратитесь за помощью к врачу. Ваш врач может направить вас в местные программы, чтобы помочь вам бросить пить.
- Бросьте курить. Если вы курите, бросьте. Если вы не курите, не начинайте. Если вы не можете бросить курить самостоятельно, обратитесь за помощью к врачу. Лекарства и консультации могут помочь вам бросить курить.
- Выберите диету с низким содержанием жиров. Выберите диету, которая ограничивает потребление жиров и делает упор на свежие фрукты и овощи, цельнозерновые продукты и нежирный белок.
- Пейте больше жидкости. Панкреатит может вызвать обезвоживание, поэтому пейте больше жидкости в течение дня. Может оказаться полезным иметь при себе бутылку с водой или стакан воды.
Альтернативная медицина
Альтернативные методы лечения не могут лечить панкреатит, но некоторые альтернативные методы лечения могут помочь вам справиться с болью, связанной с панкреатитом.
Люди с хроническим панкреатитом могут испытывать постоянную боль, которую нелегко контролировать с помощью лекарств.Использование дополнительных и альтернативных методов лечения вместе с лекарствами, прописанными вашим врачом, может помочь вам лучше контролировать свою боль.
Примеры альтернативных методов лечения, которые могут помочь вам справиться с болью, включают:
- Медитация
- Расслабляющие упражнения
- Йога
- Иглоукалывание
Подготовка к приему
Начните с посещения семейного врача или терапевта, если у вас есть какие-либо признаки или симптомы, которые вас беспокоят.Если ваш врач подозревает, что у вас панкреатит, вас могут направить к врачу, специализирующемуся на пищеварительной системе (гастроэнтерологу).
Поскольку встречи могут быть короткими и часто есть что обсудить, хорошо подготовиться. Вот некоторая информация, которая поможет вам подготовиться и узнать, чего ожидать от врача.
Что вы можете сделать
- Имейте в виду любые ограничения, накладываемые предварительной записью. Во время записи на прием обязательно спросите, есть ли что-нибудь, что вам нужно сделать заранее, например, ограничить свой рацион.
- Запишите все симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Запишите ключевую личную информацию, включая любые серьезные стрессы или недавние изменения в жизни.
- Составьте список всех лекарств, , а также любых витаминов и добавок, которые вы принимаете.
- Возьмите с собой члена семьи или друга. Иногда бывает трудно усвоить всю информацию, предоставленную во время встречи. Кто-то из ваших сопровождающих может вспомнить что-то, что вы пропустили или забыли.
- Запишите вопросы, которые задайте своему врачу.
При панкреатите некоторые основные вопросы, которые следует задать своему врачу, включают:
- Что, вероятно, вызывает мои симптомы или состояние?
- Каковы другие возможные причины моих симптомов или состояния?
- Какие тесты мне нужны?
- Является ли мое состояние временным или хроническим?
- Как лучше всего действовать?
- Какие альтернативы основному подходу вы предлагаете?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять панкреатитом наряду с этими состояниями?
- Есть ли какие-то ограничения, которым я должен следовать?
- Стоит ли обратиться к специалисту? Сколько это будет стоить и покроет ли моя страховка?
- Есть ли альтернатива лекарству, которое вы прописываете?
- Есть ли какие-нибудь брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
- От чего будет зависеть, стоит ли мне планировать повторный визит?
В дополнение к вопросам, которые вы подготовили задать своему врачу, не стесняйтесь задавать и другие вопросы.
Чего ожидать от врача
Ваш врач, вероятно, задаст вам ряд вопросов. Если вы будете готовы ответить на них, у вас будет больше времени, чтобы осветить вопросы, которые вы хотите затронуть. Ваш врач может спросить:
- Когда у вас впервые появились симптомы?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
- Были ли у вас эти симптомы раньше?
- Был ли у вас ранее диагностирован панкреатит?
- Вы употребляете алкоголь? Если да, то сколько и как часто вы пьете?
- Вы начали принимать какие-либо новые лекарства до появления симптомов?
- Есть ли в семейном анамнезе какое-либо заболевание поджелудочной железы?
Распространенные заболевания поджелудочной железы
Существует множество заболеваний поджелудочной железы, включая острый панкреатит , хронический панкреатит , наследственный панкреатит и рак поджелудочной железы .
Оценка заболеваний поджелудочной железы может быть затруднена из-за недоступности поджелудочной железы. Есть несколько методов оценки поджелудочной железы. Первоначальные тесты поджелудочной железы включают физикальное обследование, которое сложно, поскольку поджелудочная железа находится глубоко в брюшной полости рядом с позвоночником. Анализы крови часто помогают определить, вовлечена ли поджелудочная железа в конкретный симптом, но могут ввести в заблуждение. Лучшие рентгенологические тесты для оценки структуры поджелудочной железы включают компьютерную томографию (компьютерную томографию), эндоскопическое ультразвуковое исследование и МРТ (магнитно-резонансную томографию).Тесты для оценки протоков поджелудочной железы включают ERCP (эндоскопическая ретроградная холангиопанкреатография) и MRCP (магнитно-резонансная холангиопанкреатография). Есть также случаи, когда хирургическое обследование является единственным способом подтвердить диагноз заболевания поджелудочной железы.
Острый панкреатит
Острый панкреатит — это внезапная атака, вызывающая воспаление поджелудочной железы и обычно сопровождающаяся сильной болью в верхней части живота. Боль может быть сильной и длиться несколько дней.Другие симптомы острого панкреатита включают тошноту, рвоту, диарею, вздутие живота и лихорадку. В США наиболее частой причиной острого панкреатита являются камни в желчном пузыре. Другие причины включают хроническое употребление алкоголя, наследственные заболевания, травмы, лекарства, инфекции, электролитные нарушения, высокий уровень липидов, гормональные нарушения или другие неизвестные причины. Лечение обычно является поддерживающим, с приемом лекарств, которые не приносят пользы. Большинство пациентов с острым панкреатитом полностью выздоравливают.
Дополнительную информацию об остром панкреатите можно найти здесь.
Хронический панкреатит
Хронический панкреатит — прогрессирующее заболевание, связанное с разрушением поджелудочной железы. Заболевание чаще встречается у мужчин и обычно развивается у лиц в возрасте от 30 до 40 лет. Первоначально хронический панкреатит можно спутать с острым панкреатитом, потому что симптомы схожи. Наиболее частыми симптомами являются боль в верхней части живота и диарея. По мере того как болезнь приобретает хроническую форму, у пациентов может развиться недоедание и потеря веса.Если поджелудочная железа разрушается на последних стадиях заболевания, у пациентов может развиться сахарный диабет.
Наиболее частой причиной хронического панкреатита в США является хроническое употребление алкоголя. Дополнительные причины включают муковисцидоз и другие наследственные заболевания поджелудочной железы. У значительного процента пациентов причина неизвестна. Для определения других причин заболевания необходимы дополнительные исследования.
Лечение хронического панкреатита зависит от симптомов.Большинство методов лечения сосредоточены на обезболивании и питании. Оральные добавки с ферментами поджелудочной железы используются для улучшения переваривания пищи. Пациентам, у которых развивается диабет, необходим инсулин для контроля сахара в крови. Избегание алкоголя является центральным элементом терапии.
Дополнительную информацию о хроническом панкреатите можно найти здесь.
Наследственный панкреатит
В некоторых случаях панкреатит связан с наследственными аномалиями поджелудочной железы или кишечника. Острые рецидивирующие приступы панкреатита в раннем возрасте (до 30 лет) часто могут прогрессировать до хронического панкреатита.Наиболее частым наследственным заболеванием, приводящим к хроническому панкреатиту, является муковисцидоз. Недавние исследования показывают, что генетическое тестирование может быть ценным инструментом для выявления пациентов, предрасположенных к наследственному панкреатиту.
Как и хронический панкреатит, наследственный панкреатит является прогрессирующим заболеванием с высоким риском необратимых проблем. Пациенты с этими расстройствами могут иметь хроническую боль, диарею, недоедание или диабет. Основное внимание в лечении уделяется обезболиванию и замещению ферментов поджелудочной железы.
Чтобы узнать больше о наследственном панкреатите, нажмите здесь.
Рак поджелудочной железы
Рак поджелудочной железы — четвертая по частоте причина смерти от рака у мужчин и пятая у женщин. На его долю приходится более 37 000 новых случаев в год в Соединенных Штатах. Рак поджелудочной железы устойчив ко многим стандартным методам лечения, включая химиотерапию и лучевую терапию. Этот рак коварно разрастается и изначально не вызывает симптомов. Классическое проявление рака поджелудочной железы — безболезненная желтуха, изменение цвета кожи на желтоватый оттенок без каких-либо других симптомов.Диагноз обычно ставится с использованием различных методов рентгенографии.
При обнаружении на ранних стадиях рак поджелудочной железы можно вылечить хирургической резекцией. К сожалению, раннее обнаружение — это скорее исключение, чем правило. На более поздних стадиях лечение может улучшить качество жизни, контролируя симптомы и осложнения.
Дополнительную информацию о раке поджелудочной железы можно найти здесь.
Симптомы, причины, диагностика, лечение, тесты
Что такое панкреатит?
Панкреатит — это заболевание, при котором воспаляется поджелудочная железа.
Поджелудочная железа — это большая железа позади желудка и рядом с тонкой кишкой. Поджелудочная железа выполняет две основные функции:
- Она выделяет в тонкий кишечник мощные пищеварительные ферменты, помогающие переваривать пищу.
- Он высвобождает инсулин и глюкагон в кровоток. Эти гормоны помогают вашему организму контролировать то, как оно использует пищу для получения энергии.
Ваша поджелудочная железа может быть повреждена, если пищеварительные ферменты начинают работать до того, как поджелудочная железа их высвобождает.
Типы панкреатита
Две формы панкреатита — острая и хроническая.
- Острый панкреатит — внезапное воспаление, которое длится непродолжительное время. Он может варьироваться от легкого дискомфорта до тяжелого, опасного для жизни заболевания. Большинство людей с острым панкреатитом полностью выздоравливают после правильного лечения. В тяжелых случаях острый панкреатит может вызвать кровотечение, серьезное повреждение тканей, инфекцию и кисты. Тяжелый панкреатит также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки.
- Хронический панкреатит — длительное воспаление. Чаще всего это происходит после приступа острого панкреатита. Другая основная причина — употребление большого количества алкоголя в течение длительного периода времени. Повреждение поджелудочной железы в результате чрезмерного употребления алкоголя может не вызывать симптомов в течение многих лет, но затем у вас могут внезапно появиться серьезные симптомы панкреатита.
Симптомы панкреатита
Симптомы острого панкреатита
Симптомы хронического панкреатита
Симптомы хронического панкреатита аналогичны симптомам острого панкреатита.Но у вас также может быть:
- Постоянная боль в верхней части живота, отдающая в спину. Эта боль может выводить из строя.
- Диарея и потеря веса из-за того, что ваша поджелудочная железа не выделяет достаточно ферментов для расщепления пищи
- Расстройство желудка и рвота
Причины и факторы риска панкреатита
Причины острого панкреатита включают:
В 15% случаев у людей с острым панкреатитом причина неизвестна.
Причины хронического панкреатита включают:
Примерно в 20–30% случаев причина хронического панкреатита неизвестна.Люди с хроническим панкреатитом, как правило, мужчины в возрасте от 30 до 40 лет.
Осложнения панкреатита
Панкреатит может иметь серьезные осложнения, в том числе:
- Диабет, если есть повреждение клеток, вырабатывающих инсулин
- Инфекция поджелудочной железы
- Почечная недостаточность
- Недоедание, если ваше тело не может получать достаточное количество питательных веществ из пищи, которую вы едите из-за недостатка пищеварительных ферментов
- Рак поджелудочной железы
- Некроз поджелудочной железы, когда ткани умирают из-за того, что ваша поджелудочная железа не получает достаточно крови
- Проблемы с вашим дыхание, когда химические изменения в организме влияют на легкие
- Псевдокисты, когда жидкость скапливается в карманах поджелудочной железы.Они могут лопнуть и заразиться.
Диагностика панкреатита
Чтобы диагностировать острый панкреатит, ваш врач исследует вашу кровь для измерения двух пищеварительных ферментов: амилазы и липазы. Высокий уровень этих двух ферментов означает, что у вас, вероятно, острый панкреатит.
Другие тесты могут включать:
- Функциональный тест поджелудочной железы, чтобы определить, вырабатывает ли ваша поджелудочная железа нужное количество пищеварительных ферментов
- Ультразвук, компьютерная томография и МРТ, которые делают изображения вашей поджелудочной железы
- ERCP, в котором ваша Врач использует длинную трубку с камерой на конце для осмотра поджелудочной железы и желчных протоков
- Биопсия, при которой врач с помощью иглы удаляет небольшой кусочек ткани из поджелудочной железы, которую необходимо изучить
В некоторых случаях Ваш врач может проверить вашу кровь и фекалии, чтобы подтвердить диагноз.Они также могут провести тест на толерантность к глюкозе, чтобы измерить повреждение клеток поджелудочной железы, вырабатывающих инсулин.
Лечение панкреатита
Лечение острого панкреатита
Вам, вероятно, потребуется остаться в больнице, где ваше лечение может включать:
- Антибиотики, если ваша поджелудочная железа инфицирована
- Внутривенные (IV) жидкости, вводимые через игла
- Нежирная диета или голодание. Возможно, вам придется прекратить есть, чтобы поджелудочная железа могла восстановиться.В этом случае вы будете получать питание через зонд.
- Обезболивающее
Если ваш случай более серьезен, ваше лечение может включать:
- ERCP для удаления камней в желчном пузыре, если они блокируют вашу желчь или протоки поджелудочной железы
- Операция на желчном пузыре, если камни в желчном пузыре вызвали панкреатит
- Операция на поджелудочной железе для очистки от жидкости, мертвых или пораженных тканей
Лечение хронического панкреатита
Если у вас хронический панкреатит, вам могут потребоваться дополнительные методы лечения, в том числе:
- Инсулин для лечения диабета
- Обезболивающие
- Панкреатические ферменты для помочь вашему организму получить достаточно питательных веществ из пищи
- Хирургия или процедуры для облегчения боли, помощи с дренажом или лечения закупорки
Профилактика панкреатита
Поскольку многие случаи панкреатита вызваны злоупотреблением алкоголем, профилактика часто направлена на ограничение количества пьешь или не пьешь совсем.Если ваше употребление алкоголя вызывает беспокойство, поговорите со своим врачом или медицинским работником о центре лечения алкоголизма. Группа поддержки, такая как Анонимные Алкоголики, также может помочь.
Бросьте курить, следуйте советам врача и диетолога по поводу диеты и принимайте лекарства, чтобы у вас было меньше и меньше приступов панкреатита.
Увеличенная поджелудочная железа: причины, симптомы и лечение
Увеличенная поджелудочная железа может возникнуть по многим причинам. Поджелудочная железа — это железа, которая находится за животом в верхней части живота и помогает пищеварению.Он производит ферменты, которые секретируются в тонкий кишечник, переваривая белки, жиры и углеводы. Поджелудочная железа также производит инсулин, который помогает регулировать уровень сахара в крови (глюкозы), основного источника энергии организма.
Причины увеличенной поджелудочной железы
Увеличенная поджелудочная железа может ничего не значить. У вас может просто поджелудочная железа больше обычного. Или это может быть из-за анатомической аномалии. Но другие причины увеличения поджелудочной железы могут включать следующее:
- Панкреатит возникает, когда пищеварительные ферменты становятся активными внутри поджелудочной железы, поражая и повреждая ее ткани.Это может вызвать увеличение поджелудочной железы.
- Острый панкреатит — внезапно возникающее воспаление поджелудочной железы. Это может быть очень серьезно, даже опасно для жизни. Но обычно это проходит в течение нескольких дней после лечения. Желчные камни и алкоголь — частые причины острого панкреатита. Другие причины включают высокий уровень жиров или кальция в крови, определенные лекарства, определенные медицинские процедуры и некоторые инфекции.
- Хронический панкреатит — это воспаление, которое со временем ухудшается и приводит к необратимому повреждению поджелудочной железы.Наиболее частой причиной является чрезмерное употребление алкоголя. Другие причины включают наследственность, муковисцидоз, высокий уровень кальция или жиров в крови, некоторые лекарства и некоторые аутоиммунные состояния.
- Псевдокиста поджелудочной железы — это скопление жидкости и остатков тканей в поджелудочной железе, которое может возникнуть после панкреатита.
- Цистаденома — это опухоль, обычно доброкачественная.
- Абсцесс — это полость, заполненная гноем, обычно вызванная бактериальной инфекцией.Зараженная псевдокиста поджелудочной железы может превратиться в абсцесс.
- Рак поджелудочной железы — это аномальный рост клеток поджелудочной железы, который может распространяться на другие части тела.
Симптомы увеличенной поджелудочной железы
Боль в верхней части живота — частый симптом. Боль может распространяться на спину и усиливаться во время еды и питья, например, при панкреатите. Немедленно обратитесь к врачу, если у вас есть эти симптомы.
Другие причины увеличения поджелудочной железы могут вызывать незначительные симптомы или вовсе не вызывать их.Рак поджелудочной железы считается одним из самых смертоносных видов рака. Заразиться на ранней стадии сложно из-за обычного отсутствия симптомов.
Врач задаст вопросы и проведет тщательный медицинский осмотр. Ваш врач может также назначить анализы крови, мочи или стула и сканирование для диагностики и подтверждения причины увеличения поджелудочной железы. Например, вам могут пройти рентген, УЗИ, компьютерную томографию (компьютерная томография), ERCP (эндоскопическая ретроградная холангиопанкреатография) или MRCP (магнитно-резонансная холангиопанкреатография).
Другие симптомы, которые могут сопровождать увеличенную поджелудочную железу, включают:
Лечение увеличенной поджелудочной железы
Лечение зависит от причины увеличения поджелудочной железы.
Лечение острого панкреатита включает пребывание в больнице:
- Внутривенные (IV) жидкости
- Антибиотики при необходимости
- Лекарства от боли
Лечение также может включать удаление камней в желчном пузыре или желчном пузыре. Врач, скорее всего, также посоветует вам бросить курить, употреблять алкогольные напитки и есть жирную пищу.
Лечение хронического панкреатита также может включать госпитализацию, блокаду нервов или даже операцию. Лечение и самолечение аналогичны таковым при остром панкреатите. После того, как вы вернетесь к нормальной диете, вам могут потребоваться ферменты поджелудочной железы для улучшения пищеварения. На поздней стадии хронический панкреатит также может привести к диабету, требующему инсулина.
Лечение различных заболеваний поджелудочной железы может включать специализированную технику с использованием эндоскопа. Это называется терапевтической эндоскопической ретроградной холангиопанкреатографией (ЭРХПГ).Врач может использовать эту технику, чтобы:
- Увеличить отверстие протока
- Удалить камни поджелудочной железы или желчного протока
- Установить стент, чтобы сохранить поджелудочную или желчный проток открытым
- Расширить или растянуть суженный проток поджелудочной железы или желчного протока
- Дренаж псевдокисты
В некоторых случаях требуется хирургическое вмешательство или другие процедуры.
Лечение рака поджелудочной железы может включать хирургическое вмешательство, лучевую терапию или химиотерапию.
Симптомы и причины панкреатита
Каковы симптомы панкреатита?
Основной симптом острого и хронического панкреатита —
- боль в верхней части живота, которая может распространяться на спину
Люди с острым или хроническим панкреатитом могут чувствовать боль по-разному.
Острый панкреатит
Острый панкреатит обычно начинается с боли, которая
- начинается медленно или внезапно в верхней части живота
- иногда распространяется на вашу спину
- может быть легкой или тяжелой
- может длиться несколько дней
Другие симптомы могут включать
Люди с острым панкреатитом обычно выглядят и чувствуют себя серьезно больными, и им необходимо немедленно обратиться к врачу.
Основным признаком панкреатита является боль в верхней части живота, которая может распространяться на спину.
Хронический панкреатит
Большинство людей с хроническим панкреатитом
- ощущают боль в верхней части живота, хотя у некоторых людей боли нет вообще.
Боль может
- спред на спину
- стали постоянными и тяжелыми
- стало хуже после еды
- уходите, когда ваше состояние ухудшается
У людей с хроническим панкреатитом симптомы могут отсутствовать, пока у них не появятся осложнения.
Другие симптомы могут включать
Немедленно обратитесь за медицинской помощью при панкреатите
Немедленно обратитесь за помощью при следующих симптомах тяжелого панкреатита:
- сильная или усиливающаяся боль или болезненность в животе
- тошнота и рвота
- лихорадка или озноб
- быстрое сердцебиение
- одышка
- желтоватый цвет кожи или белков глаз, называемый желтухой
Эти симптомы могут быть признаком
Если не лечить, эти проблемы могут быть фатальными.
Что вызывает панкреатит?
Наиболее частыми причинами острого и хронического панкреатита являются
Другие причины включают
Острый панкреатит
Самая частая причина острого панкреатита — камни в желчном пузыре.
Камни в желчном пузыре вызывают воспаление поджелудочной железы, поскольку камни проходят сквозь них и застревают в желчных протоках или протоках поджелудочной железы. Это состояние называется желчнокаменным панкреатитом.
Хронический панкреатит
Наиболее частыми причинами хронического панкреатита являются
- употребление сильного алкоголя
- генетические нарушения поджелудочной железы
Другие причины включают
- закупорка протока поджелудочной железы
- высокий уровень жиров в крови, называемых липидами
- высокий уровень кальция в крови
Во многих случаях врачи не могут определить причину панкреатита.Это называется идиопатическим панкреатитом.
Этот контент предоставляется как услуга Национального института диабета, болезней органов пищеварения и почек.
(NIDDK), часть Национального института здоровья. NIDDK переводит и распространяет результаты исследований, чтобы расширить знания и понимание о здоровье и болезнях среди пациентов, медицинских работников и общественности. Контент, созданный NIDDK, тщательно проверяется учеными NIDDK и другими экспертами.
NIDDK благодарит:
Кристофера Э. Форсмарка, доктора медицины, Медицинский колледж Университета Флориды
5 предупреждающих знаков, что ваша поджелудочная железа в беде
Вишня / Shutterstock
Быстрее, скажите первое, что приходит вам в голову, когда вы читаете слово «поджелудочная железа».
Если вы сказали «рак», вы не одиноки. Большинство людей думают о своей поджелудочной железе, только когда слышат о раке поджелудочной железы, который является самой смертоносной формой рака с точки зрения 5-летней выживаемости.
«Частично показатели выживаемости настолько низкие, что раннее выявление рака поджелудочной железы затруднено», — говорит Эндрю Хендифар, доктор медицины, содиректор онкологии поджелудочной железы в Медицинском центре Cedars-Sinai в Лос-Анджелесе.
Раннее выявление также сложно, когда дело доходит до нераковых заболеваний поджелудочной железы, — говорит Тед Эпперли, доктор медицины, президент резидентуры семейной медицины в Айдахо.
Поджелудочная железа, расположенная глубоко в брюшной полости, представляет собой длинный плоский орган, вырабатывающий ферменты и гормоны, которые помогают пищеварению.Хотя симптомы проблем с поджелудочной железой могут быть непостоянными, и Эпперли, и Хендифар говорят, что есть несколько предупреждающих знаков, которые требуют обращения к врачу. Вот 5 из них. (Хотите приобрести более здоровые привычки? Подпишитесь, чтобы получать советы по здоровому образу жизни прямо на ваш почтовый ящик!)
Реклама — продолжить чтение ниже
Твоя корма выглядит забавно.
Если вы заметили, что ваш стул светлый и плавающий, это признак плохого усвоения питательных веществ.(Вот 7 фактов, которые ваши фекалии говорят о вашем здоровье.) «Ферменты, вырабатываемые вашей поджелудочной железой, помогают вам переваривать жиры из вашего рациона», — объясняет Хендифар. По его словам, поджелудочная железа не только расщепляет жиры, но и помогает организму усваивать жирорастворимые витамины, такие как A, E и K.
Когда заболевание поджелудочной железы нарушает способность вашего органа вырабатывать эти ферменты должным образом, кал становится бледнее и менее плотным. Вы также можете заметить, что ваши фекалии жирные или жирные. «У туалетной воды будет пленка, похожая на масляную», — говорит Хендифар.Он объясняет, что это диетический жир, который ваше тело не смогло расщепить.
Если вы замечаете, что ваши корма время от времени выглядят странно, это не повод для волнения. Но если все или большая часть вашего испражнения имеют эти характеристики, сообщите об этом своему врачу.
У вас болят внутренности.
Боль в животе — один из наиболее распространенных симптомов как рака поджелудочной железы, так и острого панкреатита, который является одним из видов смертельного воспаления, — говорит Хендифар.Но эта боль проявляется по-разному в зависимости от основного состояния.
Если кажется, что боль начинается в средней части спины, а затем «распространяется» в среднюю или нижнюю часть спины — и если она сохраняется в течение нескольких недель — это может быть признаком рака поджелудочной железы, — говорит Эпперли. Кроме того, если вы уже обращались к врачу и он прописал лекарство, называемое ингибитором протонной помпы, например омепразол (Прилосек) или эзомепразол (Нексиум), сообщите своему врачу, если ваши симптомы не улучшатся. . Хендифар говорит, что врачи часто принимают боль, вызванную раком поджелудочной железы, за рефлюкс или другие проблемы с желудочно-кишечным трактом, многие из которых следует решить с помощью ингибитора протонной помпы.
С другой стороны, если боль возникает внезапно, интенсивно и сосредоточена в середине живота, это тип, связанный с острым панкреатитом, — говорит Эпперли.
В любом случае не волнуйтесь. Хендифар добавляет, что серия , серия проблем со здоровьем — некоторые серьезные, но многие легкие — могут вызвать боли в животе или боли. Просто обратитесь к врачу.
Диабет поднимает свою голову.
Поджелудочная железа вырабатывает гормоны, которые помогают контролировать выработку инсулина в организме, а также уровень сахара в крови.По словам Хендифара, когда поджелудочная железа находится в опасности, у людей, страдающих этим заболеванием, часто развивается диабет 2 типа. Если ваш вес находится под контролем и вы придерживаетесь здоровой диеты, новый диагноз диабета должен привести к более тщательному обследованию вашей поджелудочной железы.
То же самое можно сказать и о больной диабетом, которая внезапно обнаруживает, что ее болезнь трудно поддается лечению. «Эти внезапные изменения в диабетическом статусе без очевидного объяснения — это то, что мы видим связанными с раком поджелудочной железы», — говорит он.
БОЛЬШЕ: 7 вещей, которые происходят, когда вы перестаете есть сахар
Тебя тошнит после гамбургеров.
Тошнота и рвота — это симптомы, на которые следует обращать внимание, особенно если вы ели жирную пищу, — говорит Хендифар. Опять же, поскольку ваша поджелудочная железа вырабатывает ферменты, которые помогают вашей пищеварительной системе расщеплять жир, болезни, влияющие на поджелудочную железу, имеют тенденцию нарушать способность вашего тела переваривать жир, что приводит к тошноте. «Гамбургеры часто вызывают тошноту, как и авокадо и орехи, которые содержат много жира», — говорит он. «Пицца — это еще одна из тех, которые действительно сложны для пациентов с пораженной поджелудочной железой.Эпперли говорит, что панкреатит чаще, чем рак поджелудочной железы, вызывает внезапную рвоту и тошноту.
Вы теряете вес.
Заманчиво отдать должное вашей новой диете. Но если вы худеете — и особенно если вы испытываете иррадирующую боль, описанную выше, — эта потеря веса может быть связана с проблемами пищеварения, связанными с раком или заболеванием поджелудочной железы, — говорит Хендифар. Проблемы с щитовидной железой и некоторые другие состояния здоровья также могут объяснить быструю потерю веса.В любом случае вам нужно кого-нибудь увидеть.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Реклама — продолжить чтение ниже
Признаки и симптомы рака поджелудочной железы
Ранний рак поджелудочной железы часто не вызывает никаких признаков или симптомов.К тому времени, когда они действительно вызывают симптомы, они часто становятся очень большими или уже распространяются за пределы поджелудочной железы.
Наличие одного или нескольких из перечисленных ниже симптомов не означает, что у вас рак поджелудочной железы. На самом деле, многие из этих симптомов, скорее всего, вызваны другими заболеваниями. Тем не менее, если у вас есть какие-либо из этих симптомов, важно, чтобы их проверил врач, чтобы можно было найти причину и при необходимости лечить.
Желтуха и родственные симптомы
Желтуха — это пожелтение глаз и кожи.У большинства людей с раком поджелудочной железы (и почти у всех людей с ампулярным раком) желтуха является одним из первых симптомов.
Желтуха вызывается накоплением билирубина, темно-желто-коричневого вещества, вырабатываемого в печени. Обычно печень выделяет жидкость, называемую желчью , , которая содержит билирубин. Желчь через общий желчный проток попадает в кишечник, где помогает расщеплять жиры. В конечном итоге он покидает тело в стуле. Когда общий желчный проток блокируется, желчь не может достичь кишечника, и в организме накапливается количество билирубина.
Рак, который начинается в головке поджелудочной железы, находится рядом с общим желчным протоком. Эти раковые образования могут давить на проток и вызывать желтуху, пока они еще довольно малы, что иногда может привести к обнаружению этих опухолей на ранней стадии. Но рак, который начинается в теле или хвосте поджелудочной железы, не давит на проток, пока не распространился через поджелудочную железу. К этому времени рак часто распространился за пределы поджелудочной железы.
Когда рак поджелудочной железы распространяется, он часто попадает в печень.Это также может вызвать желтуху.
Есть другие признаки желтухи, а также пожелтение глаз и кожи:
- Темная моча: Иногда первым признаком желтухи является более темная моча. По мере увеличения уровня билирубина в крови моча приобретает коричневый цвет.
- Светлый или жирный стул: Билирубин обычно способствует приданию стулу коричневого цвета. Если желчный проток заблокирован, стул может быть светлым или серым. Кроме того, если желчь и ферменты поджелудочной железы не могут проникнуть в кишечник, чтобы помочь расщепить жиры, стул может стать жирным и плавать в унитазе.
- Кожный зуд: Когда в коже накапливается билирубин, он может начать зуд или пожелтеть.
Рак поджелудочной железы — не самая частая причина желтухи. Другие причины, такие как камни в желчном пузыре, гепатит и другие заболевания печени и желчных протоков, встречаются гораздо чаще.
Боль в животе или спине
Боль в животе или спине часто встречается при раке поджелудочной железы. Рак, который начинается в теле или хвосте поджелудочной железы, может стать довольно большим и начать давить на другие близлежащие органы, вызывая боль.Рак также может распространяться на нервы, окружающие поджелудочную железу, что часто вызывает боль в спине. Боль в животе или спине довольно распространена и чаще всего вызвана чем-то другим, а не раком поджелудочной железы.
Похудание и плохой аппетит
Непреднамеренная потеря веса очень часто встречается у людей с раком поджелудочной железы. У этих людей часто отсутствует аппетит или почти отсутствует аппетит.
Тошнота и рвота
Если рак давит на дальний конец желудка, он может частично заблокировать его, затрудняя прохождение пищи.Это может вызвать тошноту, рвоту и боль, которые, как правило, усиливаются после еды.
Увеличение желчного пузыря или печени
Если рак блокирует желчный проток, желчь может накапливаться в желчном пузыре, увеличивая его размеры. Иногда врач может почувствовать это (как большая шишка под правой стороной грудной клетки) во время медицинского осмотра. Это также можно увидеть на тестах визуализации.
Рак поджелудочной железы также может иногда увеличивать печень, особенно если рак распространился туда.Врач может почувствовать край печени под правой грудной клеткой во время осмотра, или большая печень может быть замечена при визуализации.
Сгустки крови
Иногда первым признаком рака поджелудочной железы является сгусток крови в большой вене, часто в ноге. Это называется тромбоз глубоких вен , или ТГВ. Симптомы могут включать боль, отек, покраснение и тепло в пораженной ноге. Иногда кусок сгустка может оторваться и попасть в легкие, что может затруднить дыхание или вызвать боль в груди.Сгусток крови в легких называется тромбоэмболией легочной артерии или PE.
Тем не менее, наличие тромба обычно не означает, что у вас рак. Большинство тромбов вызвано другими причинами.
Диабет
В редких случаях рак поджелудочной железы вызывает диабет (высокий уровень сахара в крови), потому что он разрушает клетки, вырабатывающие инсулин. Симптомы могут включать чувство жажды и голода, а также частое мочеиспускание. Чаще рак может приводить к небольшим изменениям уровня сахара в крови, которые не вызывают симптомов диабета, но все же могут быть обнаружены с помощью анализов крови.
.


