Роль инсулина в организме человека: ЧТО ТАКОЕ ИНСУЛИН И ЕГО РОЛЬ В ОРГАНИЗМЕ ЧЕЛОВЕКА — Endocrin Clinic
Тема 2. Действие инсулина
Для существования организму нужна энергия.
Основным источником энергии для клеток организма является глюкоза. Глюкоза образуется при всасывании углеводов, которые человек получает с пищей.
Когда человек не ест, нормальный уровень глюкозы крови поддерживается за счет использования запасов углеводов, которые есть в организме (гликоген печени) и синтеза глюкозы из белков. Часто спрашивают, если человек не ест, почему у него повышается глюкоза крови, откуда она берется. Ответ: из гликогена печени и распада белков. Однако запасов гликогена мало (примерно 90 грамм), а синтезировать глюкозу из белка организму крайне невыгодно, поэтому при голодании организм начинает «экономить» глюкозу и отключает ее поступление в часть органов. Т.е. при голодании глюкоза поступает только в критически важные органы (мозг, сосуды, почки, нервы).
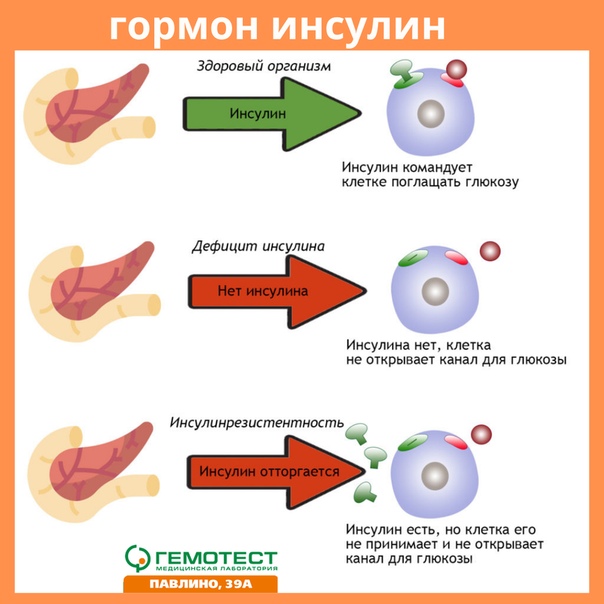
Не пропускает глюкозу в ткани при голодании инсулин. Образно говоря, на клетках некоторых органов «висит замок», который открывается инсулином. Когда инсулин открывает замок, глюкоза поступает в клетку. Эти ткани являются инсулинозависимыми, глюкоза может попасть в них только тогда, когда инсулин «даст разрешение». Инсулинозависимыми тканями являются мышцы, жировая ткань.
Когда инсулин открывает замок, глюкоза поступает в клетку. Эти ткани являются инсулинозависимыми, глюкоза может попасть в них только тогда, когда инсулин «даст разрешение». Инсулинозависимыми тканями являются мышцы, жировая ткань.
Но в некоторые органы глюкоза попадает без инсулина, там нет замков, дверь для глюкозы всегда открыта. Эти органы называются инсулинНЕзависимыми. Смысл действия инсулина: есть еда, можем прокормить всех, инсулин открывает двери в клетки для глюкозы. Нет еды, значит, будем кормить только самые важные органы, инсулин закрывает двери для глюкозы в менее важных органах (можно оставить «голодными» мышцы и жир, но мозг нельзя).
Но что происходит, когда нет инсулина или он дефектный? Тогда глюкоза из углеводов пищи попадает в кровь, но не может поступить в ткани. Даже если уровень глюкозы в крови высокий, инсулинозависимые ткани голодают, дверь для глюкозы в клетке закрыта на замок, ключа нет или он сломан («голод среди изобилия»).
И в то же время в инсулинНЕзависимые ткани глюкоза поступает в излишних количествах. А что излишне, то нездорово. Глюкоза начинает связываться с белками этих тканей и повреждать их. Именно из-за этого при диабете и происходит повреждение органов-мишеней (нервов, сосудов, почек и др.).
Как происходит секреция инсулина в норме?
Минимальное количество инсулина в организме вырабатывается всегда (это называется базальная секреция инсулина). Когда человек поел, всасываются углеводы, в кровь поступает глюкоза, происходит выброс инсулина (это называется пищевой или прандиальный пик), двери открываются, глюкоза идет в клетку.
В норме секреция инсулина в ответ на прием пищи происходит в 2 фазы: первую быструю фазу (1-3 минуты) и вторую медленную (до 25-30 минут).
При сахарном диабете сначала нарушается первая (быстрая) фаза.
Что такое инсулин и какова его роль в организме человека
В современном мире большое количество людей подвержены сахарному диабету. Плохая экологическая обстановка, неправильный тип питания, вредные привычки — все это может привести к такому заболеванию. Многие люди, даже не подозревают, что имеет этот диагноз. С каждым годом процент заболевших растет на несколько процентов. По данным ВОЗ, количество больных сахарным диабетом в мире удваивается каждые 15 лет. На сегодняшний день в мире процент заболевших составляет 7,1 % — это около 371 миллион человек. В РФ количество людей, страдающих данным заболеваниям, составляет около 6 % из них более 280 тысяч имеют заболевание I типа. Эти люди зависят от ежедневного введения инсулина, среди них 16 тысяч детей и 8,5 тысяч подростков.
Плохая экологическая обстановка, неправильный тип питания, вредные привычки — все это может привести к такому заболеванию. Многие люди, даже не подозревают, что имеет этот диагноз. С каждым годом процент заболевших растет на несколько процентов. По данным ВОЗ, количество больных сахарным диабетом в мире удваивается каждые 15 лет. На сегодняшний день в мире процент заболевших составляет 7,1 % — это около 371 миллион человек. В РФ количество людей, страдающих данным заболеваниям, составляет около 6 % из них более 280 тысяч имеют заболевание I типа. Эти люди зависят от ежедневного введения инсулина, среди них 16 тысяч детей и 8,5 тысяч подростков.
Так что же такое сахарный диабет? Это заболевание, приводящее к нарушению обмена веществ, характеризующееся повышением содержания сахара в крови, когда возникает хроническая нехватка инсулина. Инсулин — это гормон, синтезирующийся в поджелудочной железе, а именно в клетках, которые называются островки Лангерганса (ОЛ).
Рис.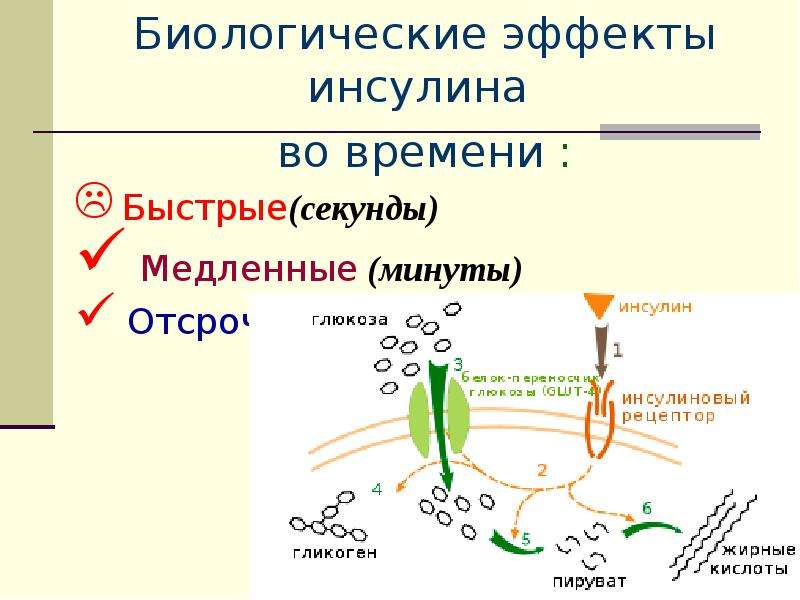 1. Клетки поджелудочной железы
1. Клетки поджелудочной железы
Клетки поджелудочной железы не однородны и представлены двумя видами клеточных образований: ацинус, вырабатывающий ферменты и участвующий в пищеварительной функции, и островки Лангерганса, основная функция которого — синтезировать гормоны. В самой железе островков немного: они составляют 1–2 % от всей массы органа. Клетки ОЛ разнятся между собой по строению, функциям и имеется пять их видов. Они секретируют активные вещества, регулирующие углеводный обмен, пищеварение, могут участвовать в ответе на стрессовые реакции. К ним относятся: α-клетки (занимающие 25 % площади ОЛ) вырабатывают глюкагон — гормон повышающий уровень глюкозы в крови, участвует в снижении уровня кальция и фосфора в крови. β -клетки (60 %) составляют внутренний (центральный) слой дольки и являются основными, отвечают за выработку инсулина и амилина — компаньона инсулина в регуляции глюкозы крови. δ-клетки (10 %) образуют внешний слой в островке, продуцируют соматостатин — гормон, значительная часть которого синтезируется в гипоталамусе. РР -клетки (5 %), располагаются по периферии, вырабатывают вазоактивный интестинальный полипептид (ВИП), панкреатический полипептид (ПП), который способствует ослаблению свойств холестерина, обладает спазмолитическими свойствами в отношении гладкой мускулатуры желчного пузыря. Эпсилон-клетки — самые редкие из входящих в состав ОЛ (менее 1 %), синтезирующие грелин, одна из многочисленных функций относится возможность влиять на аппетит.
РР -клетки (5 %), располагаются по периферии, вырабатывают вазоактивный интестинальный полипептид (ВИП), панкреатический полипептид (ПП), который способствует ослаблению свойств холестерина, обладает спазмолитическими свойствами в отношении гладкой мускулатуры желчного пузыря. Эпсилон-клетки — самые редкие из входящих в состав ОЛ (менее 1 %), синтезирующие грелин, одна из многочисленных функций относится возможность влиять на аппетит.
В β -клетках инсулин вырабатывается 24 часа в сутки, в больших количествах, чем другие гормоны. Жизненно важная функция инсулина заключается в том, что для нормального функционирования человеческому организму постоянно нужна глюкоза, которая обеспечивает клетки энергией. На нужном уровне глюкозу держит гормон инсулин, который как «ключик открывает» закодированную форму глюкозы и делает ее доступной для восприятия мозгом и организмом в целом. Попадая в клетку, глюкоза участвует в цепочке биохимических реакций, результатом которых является высвобождение определенного количества энергии. Эта энергия идет на поддержание всех жизненных процессов в клетке. Так как же происходит синтез инсулина и как он действует на организм?
Эта энергия идет на поддержание всех жизненных процессов в клетке. Так как же происходит синтез инсулина и как он действует на организм?
Рис. 2 Синтез инсулина
Инсулин — это простой белок, из состоящий из полипептидных цепей: А-цепь (21 аминокислота) и В-цепь (30 аминокислот), связанных между собой дисульфидными мостиками. Его молекулярная масса равна 5,7 кДа. Инсулин синтезируется в поджелудочной железе в виде проинсулина, который путем органического протеолиза превращается в инсулин. При этом от проинсулина отщепляется С-пептид и 33 аминокислотных остатков. После чего он следует в аппарат Гольджи, где упаковывается в определенные гранулы вместе с ферментами, необходимыми для «созревания» гормона. В готовых гранулах инсулин находится в кристаллическом состоянии в виде гексамера, образуемого с участием двух ионов Zn2+.
В основном синтез и секреция инсулина начинаются во время приема пищи, тогда полностью готовая гранула сливается с клеточной мембраной и ее содержимое полностью выдавливается из клетки в кровь, нормализуя уровень глюкозы.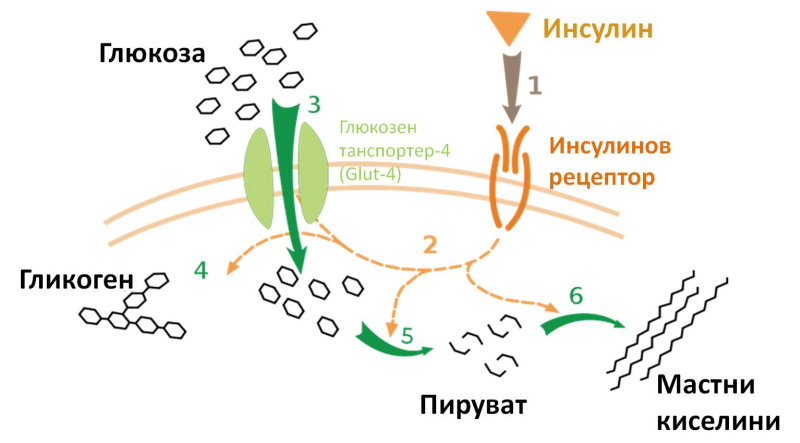 Однако секреция инсулина происходит постоянно и около 50 % инсулина, высвобождаемого из β-клеток, никак не связано с приемом пищи — это называется базальный уровень инсулина. В течение суток поджелудочная железа выделяет примерно 1/5 от запасов имеющегося в ней инсулина. Главным стимулятором секреции инсулина является повышение концентрации глюкозы в крови выше 5,5 ммоль/л.
Однако секреция инсулина происходит постоянно и около 50 % инсулина, высвобождаемого из β-клеток, никак не связано с приемом пищи — это называется базальный уровень инсулина. В течение суток поджелудочная железа выделяет примерно 1/5 от запасов имеющегося в ней инсулина. Главным стимулятором секреции инсулина является повышение концентрации глюкозы в крови выше 5,5 ммоль/л.
После проникновения глюкозы в β-клетки (через белок-переносчик ГлюТ-1, 2) она фосфорилируется гексокиназой IV (глюкокиназа, обладает низким сродством к глюкозе), далее она аэробно окисляется, накапливается аденозинтрифосфате (АТФ), тем самым стимулируя закрытие ионных K+-каналов, что приводит к деполяризации мембраны и открытию потенциал-зависимых Ca2+-каналов и притоку ионов Ca2+ в клетку. Поступающие ионы Ca2+ активируют фосфолипазу C и запускают Ca-фосфолипидный механизм проведения сигнала с образованием диацилглицерола (ДАГ) и инозитол-трифосфата (ИФ3), что ускоряет накопление ионов Ca2+ в цитозоле. Резкое увеличение концентрации в клетке ионов Ca2+ приводит к перемещению секреторных гранул к плазматической мембране, их слиянию с ней и экзоцитозу кристаллов зрелого инсулина наружу. Затем происходит распад кристаллов, отделение ионов Zn2+ и выход молекул активного инсулина в кровоток. Рецепторы инсулина находятся практически на всех клетках организма, кроме нервных.
Рис. 3. Схема внутриклеточной регуляции синтеза инсулина
Противоположным к инсулину по значению является гормон глюкагон. Это гормон, представляющий собой полипептидную цепь, и способный повышать уровень глюкозы в крови. Он синтезируется в поджелудочной железе, на ОЛ в α-клетках, но хранится он печени и запас его составляет около 200 г. Глюкагон при дефиците глюкозы или при недостатке энергии расщепляется до глюкозы, которая потом попадает в кровь. Тем самым глюкагон способен поддерживать концентрацию глюкозы в крови, снабжать мышцы дополнительной энергией, а также стимулирует попадание кислорода.
Неотъемлемую часть в синтезе инсулина играет вещество C-пептид, синтезирующееся в β-клетках поджелудочной железы. Наличие его в крови человека, показывает есть ли у человека сахарный диабет или нет. С-пептид остается биологически неактивным и сам по себе не выполняет никаких регуляций, но его наличие отражает концентрацию инсулина в крови. В норме для человека соотношение инсулин-С-пептид –5:1. Это происходит, потому что полураспад инсулина гораздо больше, чем у C-пептида, поэтому скорость выделение инсулина гораздо выше.
С-пептид остается биологически неактивным и сам по себе не выполняет никаких регуляций, но его наличие отражает концентрацию инсулина в крови. В норме для человека соотношение инсулин-С-пептид –5:1. Это происходит, потому что полураспад инсулина гораздо больше, чем у C-пептида, поэтому скорость выделение инсулина гораздо выше.
На снижение уровня глюкозы в крови влияет физическая активность, на его повышение — углеводное питание и стресс. Организм здорового человека способен контролировать уровень глюкозы в крови, но у людей, которые болеют сахарным диабетом, организм не способен это делать, поэтому у таких людей может состояния гипо- и гипергликемии. Гипогликемия — это критическое понижения сахара в крови. А гипергликемия, наоборот, это состояние, при котором в крови концентрация глюкозы выше нормы. Не только у людей, страдающих сахарным людей, может происходить данные состояния, а также и у здоровых, но у них это менее выражено. Норма уровня глюкозы в плазме крови составляет 4,0–6,1 ммоль/л, в цельной крови 3,3–5,5 ммоль/л. Гипогликемию отмечают при уровне глюкозы менее 2,8 ммоль/л, гипергликемию — когда уровень глюкозы составляет 6,5 ммоль/л натощак и 8,9 ммоль/л в любое время. Первыми признаками гипогликемии является головные боли, сонливость, бледность, тошнота, чувство голода. А при гипергликемии частое мочеиспускание, жажда, помутнение зрения, тошнота.
Гипогликемию отмечают при уровне глюкозы менее 2,8 ммоль/л, гипергликемию — когда уровень глюкозы составляет 6,5 ммоль/л натощак и 8,9 ммоль/л в любое время. Первыми признаками гипогликемии является головные боли, сонливость, бледность, тошнота, чувство голода. А при гипергликемии частое мочеиспускание, жажда, помутнение зрения, тошнота.
Помимо главной функции инсулина — расщепление глюкозы и доставка к жизненно важным органам, инсулин имеет такие положительные свойства на организм — это перенос аминокислот в мышечные клетки, тем самым стимулируется синтез белка, что способствует наращиванию мышечной ткани. Кроме того, гормон активизирует синтез гликогена, увеличивает активность энзимов, что помогает обеспечивать запас глюкозы в мышечных клетках, тем самым улучшая их производительность и восстановление.
Но есть и отрицательные свойства инсулина на организм, так например, он блокирует энзим, называемый горомонорецепторной липазой, который отвечает за расщепление жировой ткани.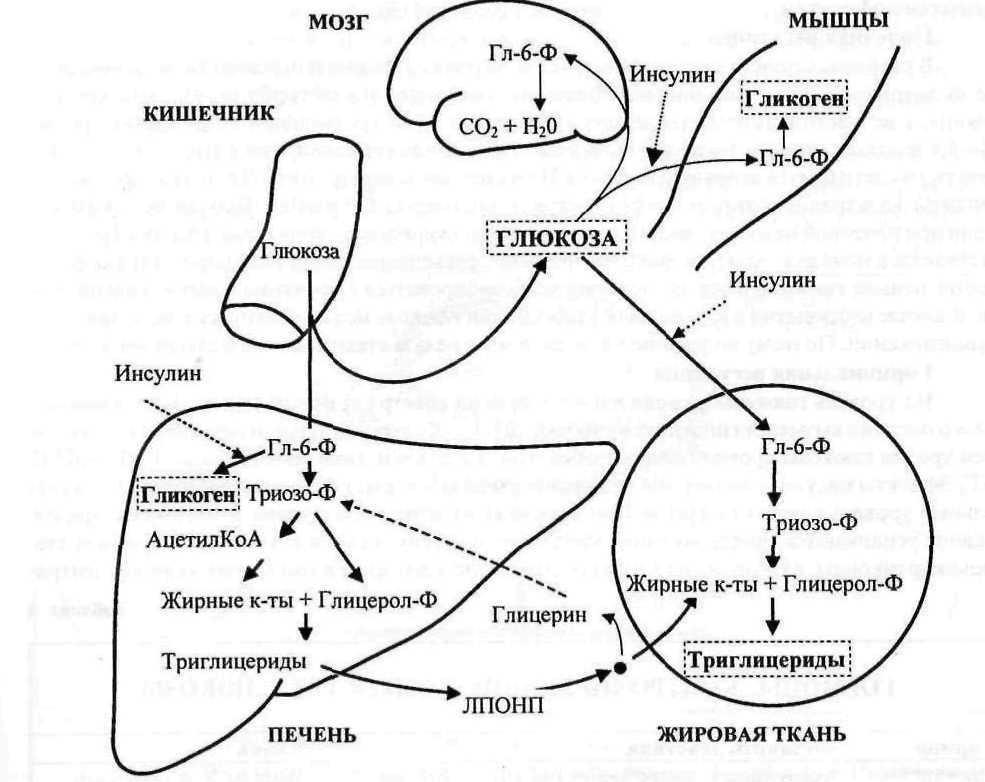 При этом организм не может расщепить накопленный жир (триглицериды) и превратить его в форму, которую можно сжечь (свободные жирные кислоты). При длительном повышенном состоянии инсулина организм начинает накапливать его в клетках, увеличивая синтез жировых кислот, что приводит к ожирению. Инсулин стимулирует выработку в печени холестерина, излишки которого разрушают артерии и развивается атеросклероз.
При этом организм не может расщепить накопленный жир (триглицериды) и превратить его в форму, которую можно сжечь (свободные жирные кислоты). При длительном повышенном состоянии инсулина организм начинает накапливать его в клетках, увеличивая синтез жировых кислот, что приводит к ожирению. Инсулин стимулирует выработку в печени холестерина, излишки которого разрушают артерии и развивается атеросклероз.
Исходя из вышесказанного, гормон инсулин является жизненно важным. Его полное отсутствие ведет к остановке работы всего организма. Он является важным звеном в доставке питания всем клеткам и особенно мозгу. Однако повышенное содержание в крови инсулина, например, при высокоуглеводном питании приводит к увеличению жировых отложений. В настоящее время, в случае отсутствия в организме функции воспроизведения инсулина поджелудочной железой, возможна заместительная инсулинотерапия синтетическим аналогом или человеческим инсулином, получен методом биотехнологии. Это является способом декомпенсации сахарного диабета. Ученые ведут новейшие разработки, которые позволят не только поддерживать, но и вылечить данное заболевание. А для того, чтобы исключить риск развития сахарного диабета, нужно периодически проверять уровень глюкозы крови и питаться правильно, уменьшив употребление высокоуглеводных продуктов питания.
Ученые ведут новейшие разработки, которые позволят не только поддерживать, но и вылечить данное заболевание. А для того, чтобы исключить риск развития сахарного диабета, нужно периодически проверять уровень глюкозы крови и питаться правильно, уменьшив употребление высокоуглеводных продуктов питания.
Литература:
- http://diabetsahar.ru/pankreatit/podzheludochnaya-zheleza/funkcii-i-patologiya-ostrovkov-langergansa-sboj-vydelyaemyx-gormonov.html
- https://biokhimija.ru/gormony/insulin.html
- https://econet.ru/articles/179792-vazhno-kak-uroven-insulina-vliyaet-na-prodolzhitelnost-i-kachestvo-zhizni
Основные термины (генерируются автоматически): поджелудочная железа, сахарный диабет, уровень глюкозы, инсулин, клетка, кровь, синтез инсулина, гормон, организм, концентрация глюкозы.
Инсулин и значение этого гормона для организма
Гормоны регулируют многие важные функции нашего организма, они действуют через кровь и работают как ключи «открывающие двери». Инсулин — это гормон, синтезируемый поджелудочной железой, а именно специальным типом клеток – бета-клетками. β-клетки находятся в определенных частях поджелудочной железы, известных как островки Лангерганса, которые помимо β-клеток содержат также α-клетки, продуцирующие гормон глюкагон, δ(D)-клетки, синтезирующие соматостатин и F-клетки, вырабатывающие панкреатический полипептид (функция которого до сих пор недостаточно изучена). У поджелудочной железы также есть другая важная функция, она вырабатывает ферменты, участвующие в пищеварении. Эта функция поджелудочной железы не нарушается у людей с сахарным диабетом.
Инсулин — это гормон, синтезируемый поджелудочной железой, а именно специальным типом клеток – бета-клетками. β-клетки находятся в определенных частях поджелудочной железы, известных как островки Лангерганса, которые помимо β-клеток содержат также α-клетки, продуцирующие гормон глюкагон, δ(D)-клетки, синтезирующие соматостатин и F-клетки, вырабатывающие панкреатический полипептид (функция которого до сих пор недостаточно изучена). У поджелудочной железы также есть другая важная функция, она вырабатывает ферменты, участвующие в пищеварении. Эта функция поджелудочной железы не нарушается у людей с сахарным диабетом.
Причина, по которой инсулин так важен для организма – это то, что он действует как ключ, «открывающий двери» для глюкозы внутрь клетки. Как только человек видит еду или чувствует ее запах, его β-клетки получают сигналы к увеличению продукции инсулина. А после того, как еда попала в желудок и кишечник, другие специальные гормоны посылают еще больше сигналов бета-клеткам, чтобы они увеличили продукцию инсулина.

Бета-клетки содержат встроенный «глюкометр», который регистрирует, когда уровень глюкозы крови повышается, и отвечают, посылая правильное количество инсулина в кровь. Когда люди без сахарного диабета едят пищу, концентрация инсулина в крови резко возрастает, это необходимо для переноса глюкозы, полученной из еды, внутрь клеток. У таких людей глюкоза крови обычно не поднимается более чем на 1-2 ммоль/л после еды.
Инсулин переносится кровью к различным клеткам организма и связывается на их поверхности со специальными рецепторами к инсулину, в результате чего клетки становятся проницаемыми для глюкозы. Но не всем клеткам организма необходим инсулин для транспортировки глюкозы. Есть «инсулиннезависимые» клетки, они поглощают глюкозу без участия инсулина, прямо пропорционально концентрации глюкозы крови. Они находятся в головном мозге, нервных волокнах, сетчатке глаза, почках и надпочечниках, также в сосудистой стенке и форменных элементах крови (эритроцитах).
Это может показаться нелогичным, что некоторым клеткам не нужен инсулин для переноса глюкозы. Однако, в ситуациях, когда в организме низкий уровень глюкозы, продукция инсулина останавливается, тем самым сохраняя глюкозу для наиболее важных органов. Если у вас есть сахарный диабет и ваш уровень глюкозы крови высокий, инсулиннезависимые клетки будут поглощать большое количество глюкозы, и в результате это приведет к повреждению клеток и, следовательно, функционированию органа в целом.
Организму требуется небольшое количество инсулина даже между приемами пищи и в течение ночи, чтобы приспособить глюкозу, поступающую из печени. Это и называется «базальной» секрецией инсулина. У людей без сахарного диабета количество этого инсулина составляет 30-50% от количества общего суточного инсулина. Также есть «стимулированная» секреция инсулина, который вырабатывается на прием пищи.
Большое количество углеводов, поступающих к нам с едой, хранится в печени в виде гликогена (это углевод, способный быстро распадаться с образованием глюкозы).
Если человек ест больше, чем ему необходимо, то избыток углеводов трансформируется в жиры, которые хранятся в жировой ткани. Организм человека имеет почти неограниченные возможности для накопления жира.
Напротив, белки (аминокислоты) могут быть использованы различными тканями организма, но у них нет никакого определенного места хранения. Печень способна синтезировать глюкозу не только из гликогена, но также и из аминокислот, например, если вы не ели в течение длительного времени. Но при этом происходит разрушение тканей, так как в организме нет определенного депо аминокислот (Рис.1).
Рис.1. Углеводы в организме (R. Hanas “Type 1 Diabetes in children, adolescents and young adults”, 3d edition, Class publishing, London, 2007).
Поджелудочная железа
Поджелудочная железа – это непарный орган размером с ладонь, расположенный в брюшной полости, близко к желудку. Она выполняет две основные функции: производит ферменты, которые помогают переваривать пищу, и производит инсулин, который помогает контролировать уровень глюкозы крови.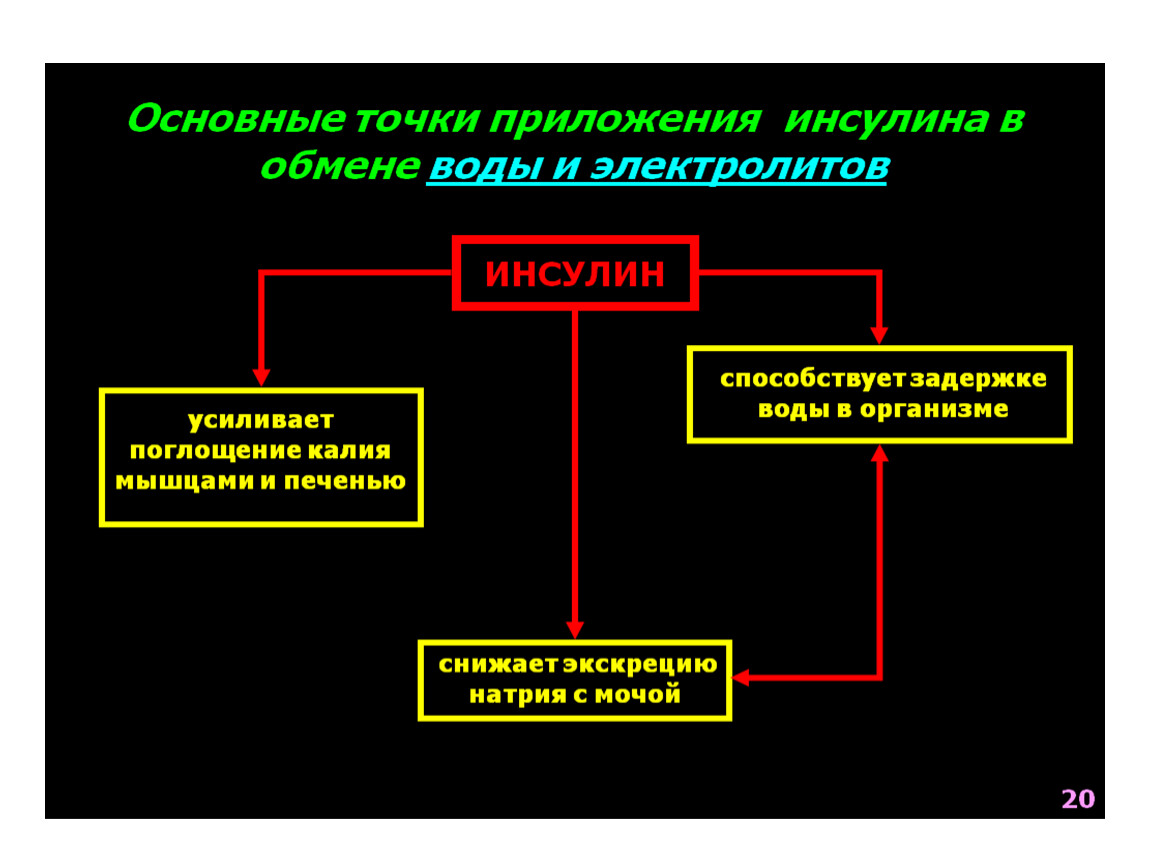 Пищеварительные ферменты из поджелудочной железы попадают в кишечник через проток поджелудочной железы. Он впадает в двенадцатиперстную кишку вместе с желчным протоком, который выводит желчь из печени и желчного пузыря. В поджелудочной железе находится около одного миллиона островков Лангерганса. Инсулин производится бета-клетками островков и высвобождается непосредственно в мелкие кровеносные сосуды, проходящие через поджелудочную железу.
Пищеварительные ферменты из поджелудочной железы попадают в кишечник через проток поджелудочной железы. Он впадает в двенадцатиперстную кишку вместе с желчным протоком, который выводит желчь из печени и желчного пузыря. В поджелудочной железе находится около одного миллиона островков Лангерганса. Инсулин производится бета-клетками островков и высвобождается непосредственно в мелкие кровеносные сосуды, проходящие через поджелудочную железу.
Клеточный метаболизм
Здоровая клетка
Сахар из еды всасывается в кишечнике и поступает в кровь в форме глюкозы (декстрозы) и фруктозы. Глюкоза должна зайти в клетки для того чтобы она могла быть использована для продукции энергии или других метаболических процессов. Гормон инсулин необходим для того, чтобы «открыть дверь», то есть сделать возможным транспорт глюкозы внутрь клетки через клеточную стенку. После того, как глюкоза попадает внутрь клетки, она превращается с помощью кислорода в углекислый газ, воду и энергию. Углекислый газ затем поступает в легкие, где происходит обмен его на кислород (Рис.2).
Углекислый газ затем поступает в легкие, где происходит обмен его на кислород (Рис.2).
Рис. 2. Поддержание уровня глюкозы крови в норме (R. Hanas “Type 1 Diabetes in children, adolescents and young adults”, 3d edition, Class publishing, London, 2007).
Энергия жизненно необходима клеткам для того, чтобы они функционировали должным образом. Кроме того, глюкоза в форме гликогена хранится в печени и мышцах для дальнейшего использования.
Головной мозг, однако, не способен хранить глюкозу в виде гликогена. Следовательно, он находится в постоянной зависимости от уровня глюкозы крови.
Голодание
Когда человек голодает, в крови снижается уровень глюкозы. В этом случае дверь, открытая с помощью инсулина, не окажет никакой пользы. У людей без сахарного диабета продукция инсулина останавливается почти полностью, когда уровень глюкозы крови снижается. Альфа-клетки поджелудочной железы распознают низкий уровень глюкозы крови и секретируют в кровоток гормон глюкагон. Глюкагон действует как сигнал для клеток печени, чтобы они высвободили глюкозу из своего резерва гликогена. Есть и другие гормоны, которые также могут синтезироваться, когда человек голодает (такие как адреналин, кортизол и гормон роста).
Глюкагон действует как сигнал для клеток печени, чтобы они высвободили глюкозу из своего резерва гликогена. Есть и другие гормоны, которые также могут синтезироваться, когда человек голодает (такие как адреналин, кортизол и гормон роста).
Но если голодание продолжается, то организм будет использовать следующую резервную систему, чтобы поддержать концентрацию глюкозы крови на должном уровне. Жиры распадаются на жирные кислоты и глицерол. Жирные кислоты трансформируются в кетоны в печени, а из глицерола образуется глюкоза. Эти реакции будут происходить, если вы длительно голодаете (например, во время поста) или вы настолько больны, что не можете есть (например, при гастроэнтерите) (Рис.3).
Все клетки нашего организма (за исключением головного мозга) могут использовать жирные кислоты в качестве источника энергии. Однако, только мышцы, сердце, почки и головной мозг могут использовать кетоны как источник энергии.
Во время длительного голодания кетоны могут обеспечивать до 2/3 потребности мозга в энергии. У детей кетоны образуются быстрее и достигают большей концентрации, чем у взрослых.
У детей кетоны образуются быстрее и достигают большей концентрации, чем у взрослых.
Несмотря на то, что клетки извлекают определенную энергию из кетонов, ее все равно меньше, чем когда они используют глюкозу.
Если организм находится без еды слишком долго, то белки из мышечной ткани начинают распадаться, и превращаться в глюкозу.
Рис. 3. Поддержание уровня глюкозы во время голодания (R. Hanas “Type 1 Diabetes in children, adolescents and young adults”, 3d edition, Class publishing, London, 2007).
Сахарный диабет 1 типа и абсолютная недостаточность инсулина. Механизм заболевания – предпосылки разъяснения.
Сахарный диабет 1 типа – это заболевание, при котором отсутствует свой инсулин. В результате этого глюкоза не может зайти в клетки. Клетки в этой ситуации действуют так, как будто они находятся в фазе голодания, описанной выше. Ваш организм будет пытаться поднять уровень глюкозы крови до еще более высоких значений, так как он считает, что причиной отсутствия глюкозы внутри клеток является низкий уровень глюкозы крови. Такие гормоны как адреналин и глюкагон посылают сигналы для выброса глюкозы из печени (активируют распад гликогена).
Такие гормоны как адреналин и глюкагон посылают сигналы для выброса глюкозы из печени (активируют распад гликогена).
В этой ситуации, однако, голодание происходит в период изобилия, то есть высокой концентрации глюкозы крови. Организму сложно справиться с большой концентрацией глюкозы, и она начинает выходить с мочой. В это время внутри клеток происходит синтез жирных кислот, которые затем трансформируются в кетоны в печени, и они также начинают выделяться с мочой. Когда человеку назначается инсулин, его клетки начинают снова нормально функционировать и порочный круг прекращается (Рис. 4).
Рис. 4. Дефицит инсулина и сахарный диабет 1 типа (R. Hanas “Type 1 Diabetes in children, adolescents and young adults”, 3d edition, Class publishing, London, 2007).
Материал по теме:
Что такое инсулин, какова его функция в организме, чем опасен его дефицит
- Как действует инсулин
- Открытие инсулина и его роли в организме
- Секреция инсулина и ее нарушения
- Инсулин для диабетиков
- Препараты для инсулинотерапии
Инсулин — гормон, который регулирует уровень глюкозы в крови. Глюкоза — моносахарид, то есть простой углевод. После принятия пищи сложные углеводы расщепляются в ЖКТ до простых и всасываются в кровоток.
Глюкоза — моносахарид, то есть простой углевод. После принятия пищи сложные углеводы расщепляются в ЖКТ до простых и всасываются в кровоток.
Инсулин регулирует обмен углеводов, принимает участие в белковом и углеводном обмене. Благодаря этому гормону происходит усваивание глюкозы из крови клетками органов и тканей. Ее остатки откладываются в клетках печени и мышцах в форме гликогена. Он представляет собой полисахарид, состоящий из молекул глюкозы. Это — накапливаемый резерв углеводов, который является первичным источником энергии для нашего тела. Она высвобождается и превращается в глюкозу, когда организм испытывает повышенную потребность в энергии. Это происходит при физических нагрузках, стрессах, при снижении уровня глюкозы в крови из-за пропуска приема пищи, дефиците калорий.
Участие инсулина в белковом обмене заключается в том, что этот гормон усиливает синтез нуклеиновых кислот, тормозит распад белковых соединений. При обмене жиров инсулин активизирует энергетические процессы в жировых клетках, участвует в синтезе жирных кислот.
Как действует инсулин
Именно этот гормон регулирует распределение энергии в виде глюкозы. По этому критерию все органы и ткани подразделяются на инсулинозависимые и инсулиннезависимые. Инсулинозависимыми являются печень, мышечная и жировая ткань. В них глюкоза попадает только тогда, когда инсулин «даст разрешение» на создание энергетических депо. При нехватке калорий, когда энергии недостаточно, жировая ткань и мышцы остаются без глюкозы, которую инсулин не пропускает в клетки. Она направляется головному мозгу и другим жизненно важным органам, которые являются инсулиннезависимыми.
Открытие инсулина и его роли в организме
За выработку этого гормона отвечает поджелудочная железа. Гормон вырабатывается специальными ß-клетками островков Лангерганса. Инсулин является жизненно важным гормоном, нарушение секреции которого приводит к серьезным сбоям обмена веществ. Самым известным заболеванием, которое связано с нарушением инсулинарной функции поджелудочной железы, является сахарный диабет (СД).
Самое первое описание симптомов сахарного диабета было сделано египтянином Имхотепом в 2980 году до н.э. Информация о СД была обнаружена и в древнегреческих папирусах, датируемых 1500 году до н.э.
Исследования, касающиеся природы «сахарной болезни», велись на протяжении многих лет. Открытие гормона, который регулирует уровень глюкозы в крови, принадлежит ученому Паулю Лангергансу. В 1869 году он обнаружил группу клеток в поджелудочной железе, которые отвечают за секрецию инсулина. Специалист смог доказать, что именно поджелудочной железе принадлежит функция регулировки уровня сахара в крови.
В 1900 году ученый Л. В. Соболев продолжил исследования этого органа и обнаружил, что патологические изменения островков Лангерганса приводят к сахарному диабету, а при их сохранении СД не возникает даже в случае атрофии железистой ткани.
Выделение гормона и открытие инсулинотерапии принадлежит канадскому врачу Фредерику Бантингу. Он первым в мире смог выделить так называемый «экстракт поджелудочной железы» из ее клеток, чтобы использовать его в лечении сахарного диабета. Это произошло только в 1921 году. Первоначально инсулин назвали айлетином, но потом его переименовали.
Он первым в мире смог выделить так называемый «экстракт поджелудочной железы» из ее клеток, чтобы использовать его в лечении сахарного диабета. Это произошло только в 1921 году. Первоначально инсулин назвали айлетином, но потом его переименовали.
До появления инсулинотерапии люди с сахарным диабетом были обречены на быструю смерть. В 1922 году был получен препарат на основе очищенного инсулина животного происхождения. В 1923 году началось массовое производство этого лекарства. Он позволил людям с СД искусственно регулировать уровень глюкозы в крови и тем самым избежать смертельно опасных осложнений диабета.
В настоящее время инсулин для диабетиков получают методом генной инженерии. Такой препарат называют рекомбинантным. Его создают из вещества, которое вырабатывается штаммами дрожжей, помещенными в питательную среду. Этот способ позволил отказаться от сырья животного происхождения и получить препарат, действие которое идентично натуральному инсулину.
Секреция инсулина и ее нарушения
Для нормального течения обменных процессов важно, чтобы инсулин вырабатывался в нужном объеме. Минимальное количество этого гормона продуцируется всегда. Речь идет о базальной секреции инсулина. После еды и поступления глюкозы в кровь происходит активный выброс гормона – так называемый прандиальный пик. Это необходимо, чтобы глюкоза могла поступить в клетки органов и тканей.
При нормальной работе поджелудочной железы выработка инсулина после приема пищи происходит в две фазы. Быстрая фаза длится 1-3 минуты, медленная — до получаса.
Уровень инсулина в крови здоровых людей колеблется в широком диапазоне. Он зависит от возраста и физиологического состояния. У детей это значение составляет от 3 до 20 мкЕд/мл, у взрослых верхний порог достигает 25 мкЕд/мл.
У женщин во время беременности и после менопаузы происходят существенные изменения гормонального фона. Нормальные показатели инсулина в этом случае составляют от 6 до 27/36 мкЕд/мл.
Нарушением считается не только пониженная секреция гормона, но и повышенная. Существует несколько факторов, из-за которых поджелудочная железа не может вырабатывать инсулин в нужном количестве:
- СД первого типа. Патологический процесс обусловлен аутоиммунной реакцией. У людей с таким заболеванием ß-клетки островков Лангерганса разрушены и не могут покрыть потребность организма в гормоне.
- Панкреатит. Воспаление поджелудочной железы приводит к нарушению секреторной функции и нехватке инсулина из-за фиброза тканей. Сахарный диабет, который развивается при панкреатите, называют панкреатогенным или СД 3 типа.
- Травмы, операции на поджелудочной железе. Они вызывают повреждение островкового аппарата, который продуцирует инсулин.
- Злоупотребление быстрыми углеводами. Избыточное поступление глюкозы с пищей заставляет орган работать в усиленном режиме. Со временем это приводит к нарушению инсулинарной функции из-за износа поджелудочной железы.
- Интоксикация. Алкоголь, сильнодействующие лекарства, химические и природные яды, радиоактивные вещества повреждают клетки поджелудочной железы.
- Инсулинома. Опухоль β-клеток островков поджелудочной железы приводит к избыточной секреции инсулина.
Повышенное содержание гормона опасно из-за постоянной гипогликемии. Клетки органов и тканей не могут получать достаточное количество энергии из-за низкого уровня глюкозы. Гипогликемический приступ, при котором содержание глюкозы в крови падает ниже 2,5 ммоль/л, приводит к потере сознания, локальным поражениям нервной системы, может стать причиной инфаркта миокарда. В тяжелых случаях у пациента наступает гипогликемическая кома — смертельно опасное состояние.
Инсулин для диабетиков
При нарушении или отсутствии выработки инсулина глюкоза из пищи поступает в кровь, но не может попасть в клетки инсулинозависимых тканей, то есть мышц и жира. В то же время инсулиннезависимые органы получают глюкозу в избытке, что приводит к патологическим изменениям. При сахарном диабете в первую очередь страдают органы-мишени: сосуды, нервы, почки.
При сахарном диабете в первую очередь страдают органы-мишени: сосуды, нервы, почки.
Инсулинотерапия используется в лечении диабета первого и второго типа. При СД 1 типа клетки поджелудочной повреждены, поэтому инъекции препарата становятся единственным способом контроля уровня глюкозы.
При СД второго типа нарушения возникают из-за снижения восприимчивости чувствительных к инсулину тканей. Он может вырабатываться в достаточном количестве или даже избытке, однако печень, жировая и мышечная ткань перестают воспринимать действие этого гормона. Возникает хроническая гипергликемия — повышенное содержание глюкозы в крови.
Основополагающую роль в лечении СД 2 типа играет диета с пониженным содержанием углеводов, прием препаратов для снижения уровня сахара, повышения чувствительности клеток к инсулину. Инъекции инсулина при диабете второго типа назначаются пациентам с прогрессирующим заболеванием. Как правило, это происходит, когда бета-клетки поджелудочной железы не могут справляться с выработкой эндогенного гормона, а сахаропонижающие препараты перестают давать эффект.
Диабет становится декомпенсируемым, то есть неконтролируемым, что чревато серьезными осложнениями. В этом случае на помощь приходит экзогенный инсулин — тот, который поступает извне.
Препараты для инсулинотерапии
При лечении диабета используют инсулиновые препараты разных типов. У них одинаковый эффект, но они отличаются по быстродействию и продолжительности воздействия. Это необходимо, чтобы сделать лечение более физиологичным, ведь у здоровых людей уровень инсулина естественным способом повышается и понижается в течение дня.
При диабете используют инсулин четырех типов:
- Препарат быстрого действия вводят до принятия пищи. Он подействует через 15 минут и сохраняет эффект в течение 3-4 часов.
- Короткий инсулин также используют перед едой. Он сработает через 30-60 минут. Эффект сохраняется в течение 5-8 часов.
- Промежуточный инсулин срабатывает через 1-2 часа после укола.
 Эффект сохраняется в течение 14-16 часов.
Эффект сохраняется в течение 14-16 часов. - Длинный инсулин срабатывает через два часа после укола. Его эффект сохраняется до суток и более.
Режим терапии и дозировку препарата подбирает лечащий врач исходя из клинического случая. При СД 1 типа обычно используется базально-болюсная инсулинотерапия. Она включает препараты короткого и быстрого действия, чтобы использовать сахар из каждого приема пищи и поддерживать уровень глюкозы в норме в течение суток.
Роль инсулина в организме человека
Неоценимую роль в организме выполняют железы внутренней секреции. Они отвечают за производство биологически активных компонентов, известных нам как гормоны. Каждый гормон имеет свой химический состав и отвечает за определенную функцию, то есть выполняет только ему отведенную роль. Гормоны влияют на все биологические процессы, происходящие в нашем организме. Слаженность в их работе обеспечивается скоординированными взаимосвязями. Поджелудочная железа производит гормон инсулин, который является необычайно важным в функционировании целого организма.
Поджелудочная железа производит гормон инсулин, который является необычайно важным в функционировании целого организма.
Поджелудочная железа выполняет две функции: эндокринную и экзокринную. Эндокринная функция осуществляется в панкреатических островках, называемых островками Лангерганса. Именно здесь производится гормоны, которые разносятся к органам при помощи кровотока. Экзокринная функция предполагает выработку специального пищеварительного сока, состоящего из сложных ферментов. Эти ферменты перерабатывают жиры, углеводы и белки, входящие в состав продуктов питания.
Значение инсулина
Жизнедеятельность нашего организма обеспечивается путем своевременной транспортировке к каждой мельчайшей клетке питательные микроэлементы и кислород. Только регулярное, своевременное и достаточное поступление этих важных веществ обеспечивают правильный жизненный ход всего организма. Один из самых важных источников энергии – это глюкоза.
Частично попадая с пищей, частично вырабатываясь печенью, глюкоза должна быть транспортирована в клетку из крови. Для этого нужен своеобразный переходник. Сама по себе проникнуть в клетку глюкоза не может. Как раз роль проводника и выполняет этот необходимый гормон инсулин. Глюкоза представляет собой энергию, нужную для поддержания жизнедеятельности каждой клетки. Инсулин необходим также для множества других очень важных обменных процессов.
Что такое сахарный диабет
При недостаточной выработке гормона инсулина клетки получают недостаточное количество глюкозы. Такое своеобразное недоедание приводит к ослаблению клетки, а впоследствии и к гибели. Кровь же, не имея возможности избавиться от глюкозы, перенасыщается ею. Анализ крови показывает превышение уровня глюкозы. Устанавливается диагноз сахарный диабет. Эта патология классифицируется по двум типам: при первом характерно прекращение синтеза поджелудочной железой данного гормона. При втором типе гормон производится, но органы и ткани теряют чувствительность к инсулину.
Для обоих типов диабета свойственна сильная жажда, слабость, головокружения, частые мочеиспускания, судороги ножных мышц как следствие вымывания калия из организма. Возможна потеря веса. При переходе в тяжелую форму возможно наступление гипергликемии, которая часто заканчивается смертью.
Ткани, зависимые от инсулина
Недостаток инсулина вызывает нарушение белково – жирового обмена, но главная функция касается углеводного обмена. Наибольшая потребность в поставке глюкозы у тканей, основу которых составляют мышцы и жир. Такие ткани обеспечивают такие жизненно важные функции как дыхание, движение, кровообращение. Инсулин – как проводник для незрячего, проводящий необходимое клеткам топливо в самый нужный момент.
Необходимый уровень гормона
Если при недостаточности инсулина возникает сахарный диабет, то при избытке могут развиться опухоли на самой поджелудочной железе, питающиеся гормонами. Если вы заметили у себя что-нибудь из перечисленных симптомов, а именно голод или жажду, учащенное сердцебиение или слабость с потоотделением, проверьте показатель инсулина в крови. При этом помните, что от разных причин уровень гормона может быть разным, и это не обязательно свидетельствует о диабете.
При этом помните, что от разных причин уровень гормона может быть разным, и это не обязательно свидетельствует о диабете.
Обязательное условие проведения анализа – в голодном состоянии. Необходимо серьезно подходить к регулярному контролю показателей инсулина и глюкозы. Своевременно обнаруженные отклонения от нормы легко устраняются и сахарного диабета можно избежать.
Имеются противопоказания. Перед применением проконсультируйтесь со специалистом.
Перед применением препаратов, указанных на сайте, проконсультируйтесь с врачом.
Секреция инсулина в норме и при сахарном диабете 2 типа | Аметов
По данным Международной федерации диабета (IDF), в настоящее время сахарным диабетом болеют более 246 млн. человек. Было установлено, что каждую 21-ю секунду на нашей планете появляется новый пациент, страдающий этим заболеванием.
Основную часть этих пациентов составляют больные сахарным диабетом 2 типа. Следует подчеркнуть, что длительное время применительно к этому заболеванию существовало ошибочное мнение. Считалось, что это более легкая форма диабета, при которой осложнения могут и не возникать, что цели терапии могут быть не столь жесткими, а ожирение лучше всего игнорировать по причине того, что мы не очень умеем лечить это заболевание. В настоящее время ученые твердо убеждены, что речь идет о тяжелом, хроническом и постоянно прогрессирующем заболевании, составляющем 85–90% от общего количества больных диабетом. Заболевание, при котором в момент установления диагноза более 50% больных уже имеют поздние осложнения диабета.
Следует подчеркнуть, что длительное время применительно к этому заболеванию существовало ошибочное мнение. Считалось, что это более легкая форма диабета, при которой осложнения могут и не возникать, что цели терапии могут быть не столь жесткими, а ожирение лучше всего игнорировать по причине того, что мы не очень умеем лечить это заболевание. В настоящее время ученые твердо убеждены, что речь идет о тяжелом, хроническом и постоянно прогрессирующем заболевании, составляющем 85–90% от общего количества больных диабетом. Заболевание, при котором в момент установления диагноза более 50% больных уже имеют поздние осложнения диабета.
Хорошо известно, что сахарный диабет 2 типа характеризуется наличием двух фундаментальных дефектов – инсулинорезистентности и нарушения функции β-клеток поджелудочной железы. В этой связи уместно вспомнить определение Всемирной Организации Здравоохранения (ВОЗ) и Американской Диабетической Ассоциации (ADA), применительно к сахарному диабету 2 типа, основанное на фенотипах:
-
преобладание инсулинорезистентности с относительным дефицитом инсулина; -
преобладание дефицита секреции инсулина с различной степенью инсулинорезистентности.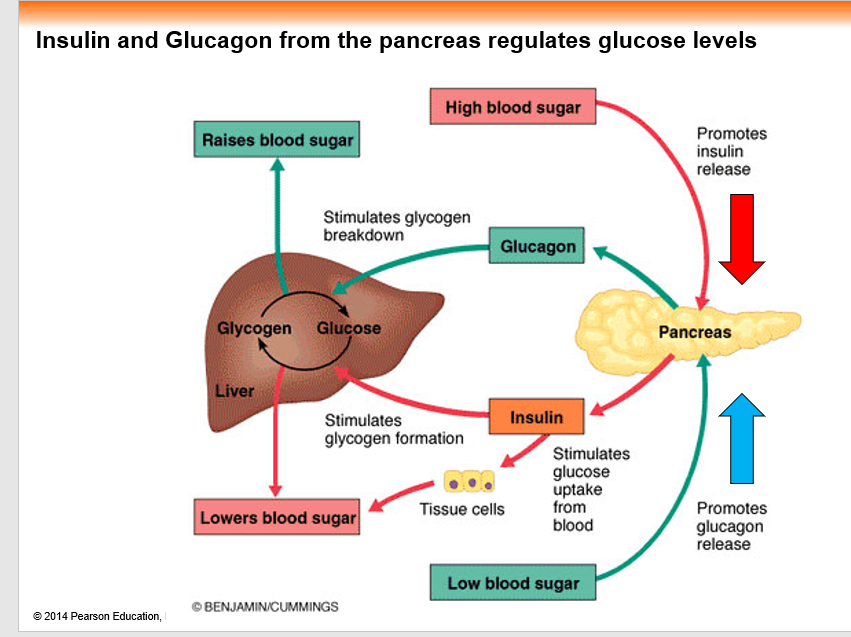
Говоря о возможных механизмах, участвующих в развитии нарушений гомеостаза глюкозы при данном заболевании, следует выделить как минимум три различных уровня:
-
1 уровень – поджелудочная железа, где β-клетки в силу различных причин могут не «узнавать» глюкозу, а следовательно, нарушается секреция инсулина; -
2 уровень – печень, где может повышаться скорость продукции глюкозы, или в силу недостаточного подавления этого процесса инсулином, либо глюкозой, или в силу стимуляции – глюкагоном или катехоламинами; -
3 уровень – периферические клетки-мишени – мышечная и жировая ткани, где в силу различных причин снижается чувствительность к инсулину и развивается состояние, известное под названием инсулинорезистентность.
Известно, что глюкоза, поступившая с пищей, первоначально распределяется в организме человека следующим образом:
-
50% глюкозы поступает в клетки головного мозга; -
50% глюкозы утилизируется мышечной и, в меньшей степени, жировой тканью.
Необходимо отметить, что, для того чтобы попасть в головной мозг, глюкоза с помощью специального транспортного белка – ГЛЮТ-1 вначале проникает через гематоэнцефалический барьер. Причем этот процесс контролируется с помощью специальных сенсоров, кстати представляющих из себя КАТФ-зависимые каналы. В этой связи важно напомнить, что указанные сенсоры четко контролируют уровень глюкозы, поступающей в головной мозг. Его снижение вызовет развитие нейрогликопении, а повышение уровня глюкозы, поступающей в головной мозг, будет способствовать развитию нейроглюкотоксичности. Этот процесс носит название пластичность, и в этом случае под этим термином подразумевают память на определенные требуемые уровни глюкозы. Таким образом, исследования последних лет реально расширяют наши представления о роли КАТФ-зависимых каналов в регуляции гомеостаза глюкозы (рис. 1) (S.Slino, T.Miki, 2005).
В свою очередь регулирование поступления потока глюкозы в мышечную ткань осуществляет наряду с инсулином специализированный транспортный белок ГЛЮТ 4.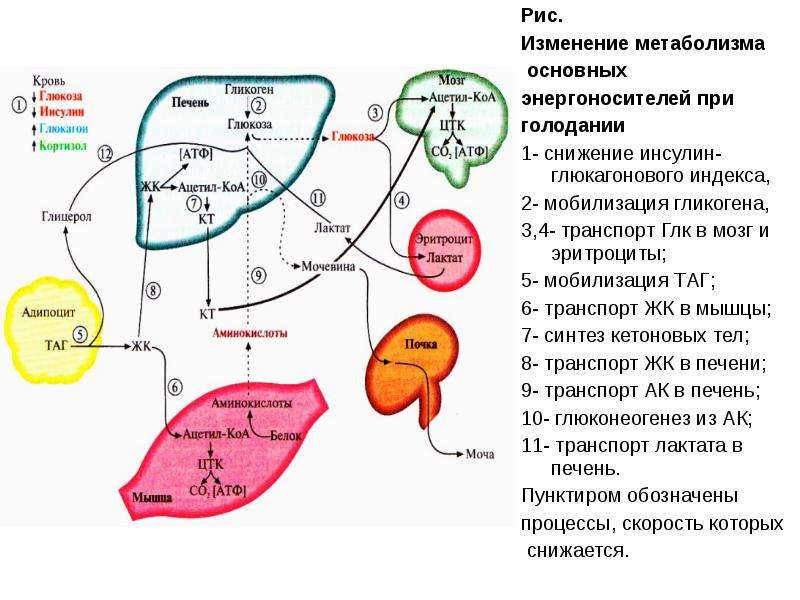 Таким образом, необходимо обратить внимание, что известные нам специализированные транспортные белки осуществляют не только транспорт глюкозы внутрь клетки, но и осуществляют регулирование распределения глюкозы между различными органами и тканями, а также распределение глюкозы между внеклеточным и внутриклеточным пространством.
Таким образом, необходимо обратить внимание, что известные нам специализированные транспортные белки осуществляют не только транспорт глюкозы внутрь клетки, но и осуществляют регулирование распределения глюкозы между различными органами и тканями, а также распределение глюкозы между внеклеточным и внутриклеточным пространством.
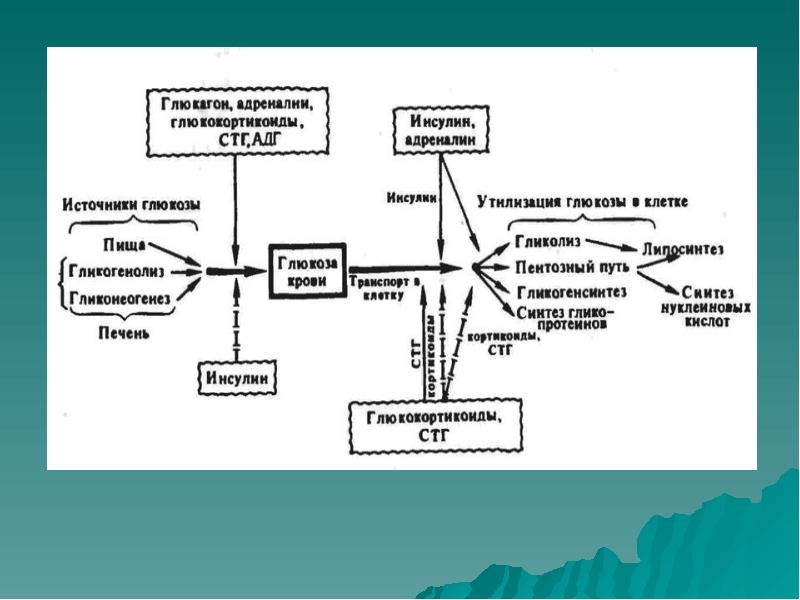
Известно, что у здоровых лиц инсулин регулирует три ключевых процесса:
-
захват глюкозы тканями-мишенями; -
выход эндогенной глюкозы из печени; -
выход свободных жирных кислот из жировой ткани через процессы липолиза.
Следует особо отметить, что секреция инсулина из β-клеток поджелудочной железы контролируется многоуровневой системой, которая обеспечивает уровень секреции этого гормона адекватно и пропорционально суточным колебаниям уровней глюкозы.
Самой хорошей и простой иллюстрацией такого жесткого контроля за колебаниями гликемии в течение суток со стороны инсулина, очевидно, могут быть данные, касающиеся концентрации глюкозы в течение суток у здоровых добровольцев, когда уровень глюкозы измерялся не менее 18 раз в течение суток. Так, средний уровень глюкозы составил 4,22±0,8 ммоль/л, самый низкий уровень составил, в среднем, 3,88±0,6 ммоль/л, а самый высокий уровень глюкозы в течение суток равнялся, в среднем, 4,88±1,0 ммоль/л.
Так, средний уровень глюкозы составил 4,22±0,8 ммоль/л, самый низкий уровень составил, в среднем, 3,88±0,6 ммоль/л, а самый высокий уровень глюкозы в течение суток равнялся, в среднем, 4,88±1,0 ммоль/л.
Возвращаясь к патофизиологическим дефектам, лежащим в основе патогенеза сахарного диабета 2 типа, необходимо обратить внимание читателей на гипотезу усиления (рис. 2) (R.P. Robertson, 2005). Как видно из данных, представленных на рис. 2, инсулинорезистентность и дисфункция β-клеток поджелудочной железы, на старте развиваясь независимо друг от друга, на каком-то этапе объединяются и способствуют развитию гипергликемии и связанной с ней острой и хронической глюкозотоксичности.
Известно, что обеспечение нормального метаболизма глюкозы требует тщательной координации и контроля за секрецией и действием инсулина (табл. 1).
Говоря о действии инсулина следует также обратить внимание на результаты исследований профессора H.Yki-Yarvinen, 2004, изучавшей причины, приводящие к изменениям действия инсулина (табл.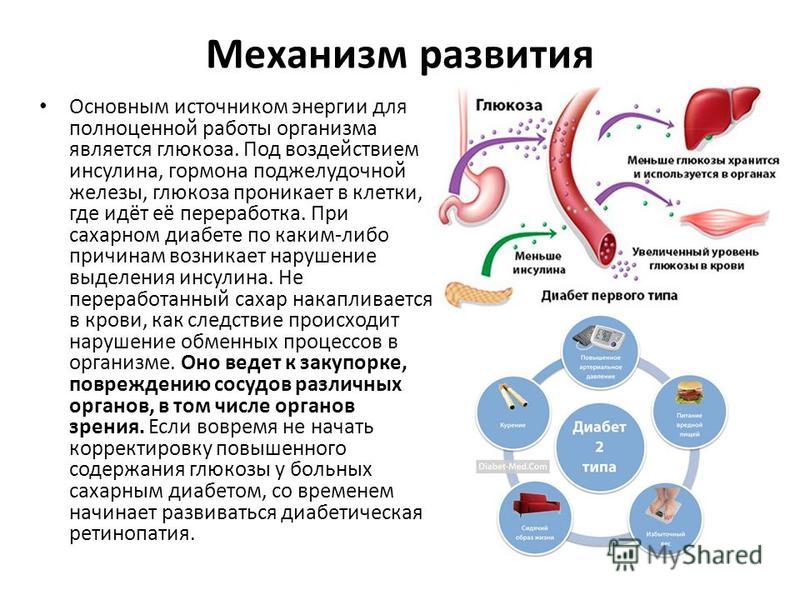 2). Обращает на себя внимание тот факт, что только физические нагрузки и увеличение мышечной массы приводят к улучшению чувствительности к инсулину, в то время как остальные – подавляли действие инсулина.
2). Обращает на себя внимание тот факт, что только физические нагрузки и увеличение мышечной массы приводят к улучшению чувствительности к инсулину, в то время как остальные – подавляли действие инсулина.
В последние годы большое внимание ученых привлекают к себе исследования, посвященные этапам развития патологического процесса при сахарном диабете 2 типа. В этой связи определенный интерес заслуживает публикация Gordon S. Weir, Susan Bonner-Weir, 2004, в которой рассматривается данная проблема. Эти авторы считают, что развитие и прогрессирование диабета можно рассматривать через призму определенных факторов, характеризующихся изменениями различных метаболических параметров и функции β-клеток (рис. 3). В частности, на стадии 0, в самом начале заболевания, уровень глюкозы начинает повышаться от «великолепно» нормальных значений ~4,5 ммоль/л до более высоких значений, находящихся в пределах ~5,0 ммоль/л. Эти изменения, конечно, не могут быть признаны как клинически патологические, так как они не достигают официальной категории нарушенной гликемии натощак (НГН ≥ 5,6 ммоль/л или 100 мг%) или нарушенной толерантности к глюкозе (НТГ, 2-часовой постглюкозный уровень ≥ 7,8 ммоль/л или 140 мг%).
Таким образом, лица, предрасположенные к развитию сахарного диабета 2 типа, первоначально прогрессируют в сторону развития нарушенной гликемии натощак, а далее развивается нарушенная толерантность к глюкозе. Причем стадии НГН и НТГ могут продолжаться в течение длительного периода времени, до тех пор пока разовьется выраженная клиника сахарного диабета.
Хотя эта прогрессия специально обсуждается нами в контексте сахарного диабета 2 типа, очень похожие изменения развиваются и при сахарном диабете 1 типа или в тех случаях, когда трансплантация культуры β-клеток или поджелудочной железы в целом терпит неудачу.
В стадии 1, которая носит название компенсация, наиболее общий пример обнаружен при инсулинорезистентности (ИР) на фоне ожирения, связанного с более высокой секрецией инсулина и повышенной острой глюкозостимулированной секрецией инсулина в ответ на внутривенную нагрузку глюкозой. В этом случае большая часть повышенной секреции инсулина несомненно обусловлена увеличением массы β-клеток, что было показано на аутопсии у людей в ряде экспериментальных моделей. Следует отметить, что масса β-клеток в физиологических условиях четко контролируется и регулируется через равновесие между рождением β-клеток (репликация β-клеток и неогенез островков), с одной стороны, и гибелью β-клеток (апоптоз), с другой.
Следует отметить, что масса β-клеток в физиологических условиях четко контролируется и регулируется через равновесие между рождением β-клеток (репликация β-клеток и неогенез островков), с одной стороны, и гибелью β-клеток (апоптоз), с другой.
В литературе существуют данные, которые указывают, что усиление функции β-клеток поджелудочной железы, развивающееся на фоне инсулинорезистентности, может быть связано как с увеличением массы функционирующих β-клеток, так и с развитием гипертрофии β-клеток поджелудочной железы.
Хотя до сих пор неизвестно, с чем связан повышенный уровень инсулина на стадии компенсации – с увеличением массы β-клеток или усилением секреции на единицу массы β-клеток. Несмотря на то, что о компенсации в первую очередь думают и говорят, как о ситуации во время инсулинорезистентности, похожие изменения положительно могут встречаться и на ранних стадиях аутоиммунной деструкции, имеющей место на этапах развития сахарного диабета 1 типа.
На этой стадии (компенсация) возможно также развитие уменьшения массы β-клеток поджелудочной железы, что может явиться сигналом для увеличения массы функционирующих β-клеток и возможностей секреции инсулина, что, предположительно, может удлинять преддиабетический период, который на самом деле может продолжаться много лет!
В этой связи следует указать, что в настоящее время существует огромный интерес в изучении сигналов, приводящих к увеличению массы β-клеток на данной стадии развития патологического процесса. К сожалению, недостаточно проработанный, но вероятный вариант объяснения этого факта заключается в том, что существует механизм обратной связи между инсулинорезистентностью и функцией β-клеток поджелудочной железы. В связи с чем на фоне снижения чувствительности к инсулину развивается гипергликемия, которая, в свою очередь, будет способствовать стимулирование β-клеточного роста и создание возможностей для адекватной данному состоянию секреции инсулина. При относительно нормальных уровнях глюкозы, очевидно, только вышеуказанного объяснения будет недостаточно, и требуются дополнительные исследования.
К сожалению, недостаточно проработанный, но вероятный вариант объяснения этого факта заключается в том, что существует механизм обратной связи между инсулинорезистентностью и функцией β-клеток поджелудочной железы. В связи с чем на фоне снижения чувствительности к инсулину развивается гипергликемия, которая, в свою очередь, будет способствовать стимулирование β-клеточного роста и создание возможностей для адекватной данному состоянию секреции инсулина. При относительно нормальных уровнях глюкозы, очевидно, только вышеуказанного объяснения будет недостаточно, и требуются дополнительные исследования.
В литературе существуют и другие версии объяснений, в частности что существует обратная связь по принципу «закрытой петли», которая тщательно регулируется, подобно термостату, поддерживающему температуру в очень узком диапазоне. В связи с этим даже очень небольшие изменения в уровне глюкозы могут приводить к изменениям точки отсчета в глюкозостимулированной секреции инсулина, в конечном итоге поддерживающей «нормальные» уровни глюкозы в плазме крови.
Также важную роль в достижении и поддержании быстрого равновесия между внеклеточной и внутриклеточной глюкозой играют транспортеры глюкозы, в частности ГЛЮТ-2, который обеспечивает нормальные уровни глюкозы в плазме крови.
Трудно определить точный диапазон уровней глюкозы для стадии 2 – стабильная адаптация, однако уровни глюкозы натощак между 5,0–7,3 ммоль/л (89–130 мг%), на наш взгляд, являются разумной аппроксимацией.
На стадии стабильной адаптации β-клетки уже не могут обеспечивать истинно нормальный уровень глюкозы. Однако эта стадия считается стабильной, потому что если бы не наличие некоторых процессов, таких как аутоиммунитет, способствующий быстрой деструкции β-клеток, пациенты могли бы находиться долгое время на стадии 2, при отсутствии прогрессирования патологического процесса.
Параллельно повышению уровня глюкозы во время стадии 2 происходят важные изменения дифференциации и функции β-клеток. Наиболее хорошо изученным и наиболее впечатляющим изменением является выпадение глюкозостимулированной секреции инсулина (ГССИ).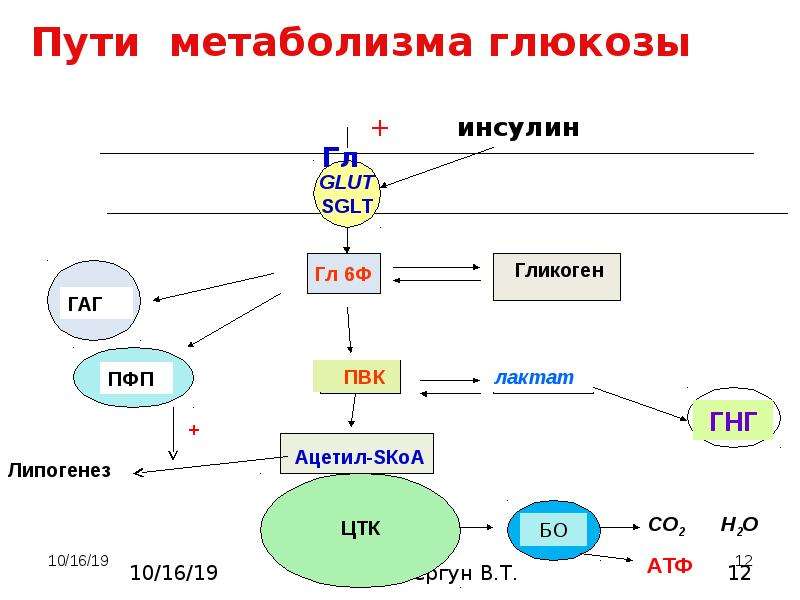 В частности, было показано, что нормальный ГССИ остается до тех пор, пока уровень гликемии сохраняется <5,6 ммоль/л (100 мг%). Однако снижение ГССИ начинает драматически проявляться при уровнях глюкозы выше, чем 5,6%, а при уровнях гликемии натощак выше, чем 6,4 ммоль/л (114 мг%), ГССИ полностью исчезает! В то же время, несмотря на потерю ГССИ (1-я фаза), сохранена 2-я фаза в секреции инсулина в ответ на глюкозу, а также сохранен острый ответ на так называемые неглюкозные стимулы (например, аргинин).
В частности, было показано, что нормальный ГССИ остается до тех пор, пока уровень гликемии сохраняется <5,6 ммоль/л (100 мг%). Однако снижение ГССИ начинает драматически проявляться при уровнях глюкозы выше, чем 5,6%, а при уровнях гликемии натощак выше, чем 6,4 ммоль/л (114 мг%), ГССИ полностью исчезает! В то же время, несмотря на потерю ГССИ (1-я фаза), сохранена 2-я фаза в секреции инсулина в ответ на глюкозу, а также сохранен острый ответ на так называемые неглюкозные стимулы (например, аргинин).
В настоящее время потеря глюкозостимулированной секреции инсулина объясняется либо гипотезой глюкозотоксичности, либо гипотезой липотоксичности. Однако эти гипотезы требуют дополнительной проверки. Хотя в клинической практике нормализация показателей углеводного и жирового обмена приводит и к восстановлению 1-й фазы в секреции инсулина, и к прандиальной регуляции.
Следует отметить, что лица, у которых развивается сахарный диабет 2 типа, могут находиться на стадии 2 до тех пор, пока не разовьется потеря пластичности, а масса функционирующих β-клеток перестает адекватно реагировать на возрастающие потребности организма в инсулине. Предполагается, что стадия 2 заканчивается, когда уровень глюкозы натощак становится выше, чем 7,3 ммоль/л (130 мг%) и относительно быстро может от стадии 3 – стадии нестабильной ранней декомпенсации – перейти в стадию 4, характеризующуюся уровнями гликемии 16–20 ммоль/л (285–350 мг%)!
Предполагается, что стадия 2 заканчивается, когда уровень глюкозы натощак становится выше, чем 7,3 ммоль/л (130 мг%) и относительно быстро может от стадии 3 – стадии нестабильной ранней декомпенсации – перейти в стадию 4, характеризующуюся уровнями гликемии 16–20 ммоль/л (285–350 мг%)!
Аналогичная быстрая прогрессия патологического процесса может быть также при сахарном диабете 1 типа, однако при этом типе диабета стадия 2 длится очень непродолжительное время.
Стадия стабильной декомпенсации – стадия 4 – может быть также достаточно скоротечной в связи с продолжающейся потерей массы функционирующих β-клеток, что в финале приводит к тяжелой декомпенсации – стадия 5.
Лица, которые прогрессировали от стадии 3 к клиническому диабету на стадии 4, как правило, имеют достаточную секрецию инсулина, что позволяет им остаться на этой стадии и что подтверждается отсутствием кетоацидоза у этих пациентов. В большинстве случаев эта стадия может оставаться всю жизнь у лиц с сахарным диабетом 2 типа и, напротив, может быстро прогрессировать в стадию 5 у больных сахарным диабетом 1 типа, в силу аутоиммунной деструкции.
Морфометрические исследования поджелудочной железы postmortem у лиц, болевших сахарным диабетом 2 типа, свидетельствуют о снижении массы функционирующих β-клеток на ~ 50% по сравнению с контролем. В этой связи следует отметить, что существуют данные о том, что при уменьшении массы β-клеток на 50% возможности секреции инсулина также снижаются на 50%! (рис. 4).
На стадии тяжелой декомпенсации происходит значительная потеря массы β-клеток, причем в такой степени выраженности, что у этих пациентов развивается кетоацидоз, и терапия инсулином действительно необходима им для сохранения жизни.
Характерно, что у пациентов, имеющих стадию тяжелой декомпенсации, уровни гликемии, как правило, > 22 ммоль/л, хотя могут меняться в зависимости от характера питания и степени обезвоживания. Аналогичная ситуация обычно имеет место у больных сахарным диабетом 1 типа или у больных после трансплантации поджелудочной железы или культуры β-клеток, когда большинство клеток разрушены аутоиммунным процессом. Такая ситуация, однако, крайне редко встречается при типичном сахарном диабете 2 типа, но возможна в случаях воздействия некоторых токсинов или в случаях тяжелого панкреатита.
Такая ситуация, однако, крайне редко встречается при типичном сахарном диабете 2 типа, но возможна в случаях воздействия некоторых токсинов или в случаях тяжелого панкреатита.
Несомненно, определенный интерес представляют также результаты исследований, посвященные синтезу и первым минутам жизни инсулина в организме человека. Так, на сегодняшний день изучена общая последовательность событий, происходящих от этапа транскрипции гена инсулина до этапа секреции (рис. 5).
Было отмечено, что возможны нарушения как на этапе формировании молекулы инсулина, так и на этапах превращения проинсулина в инсулин.
Говоря о базальной секреции инсулина в норме, известно, что β-клетки превращают проинсулин в инсулин и С-пептид в эквивалентных количествах. Однако не весь инсулин поступает в периферический кровоток, так как около 60% его удаляется (очищается) при первом прохождении через печень. Таким образом, концентрация инсулина в портальной вене будет в 2–3 раза выше, чем в периферическом кровотоке.
Кроме того, следует помнить, что клиренс инсулина происходит также в почках, при этом почки удаляют до 40% инсулина. В результате концентрация инсулина в норме у худых субъектов обычно составляет 18–90 пикомоль/л. И для того чтобы поддерживать эти значения инсулина, его секреция варьирует от 0,25 до 1,25 ед/час.
Также принципиально важное значение имели результаты исследований последних лет, которые были посвящены различным нарушениям в секреции инсулина при сахарном диабете 2 типа. Так, были установлены следующие наиболее часто встречающиеся дефекты.
-
Снижение или потеря первой фазы в глюкозостимулированной секреции инсулина. -
Снижение или неадекватность (↓,↑) секреции инсулина и на другие стимулы (например, пища). -
Изменения в осцилляторной секреции инсулина (ускорение пульса, нерегулярность пульса, снижение амплитуды и несовпадение с суточным, также пульсовым характером секреции глюкозы).
-
Потенциально обратимое снижение секреции инсулина вследствие глюкозотоксичности и липотоксичности. -
Усиление секреции проинсулина.
С практической точки зрения определенное значение будет иметь сопоставление динамики глюкозы и инсулина в ответ на пероральный глюкозотолерантный тест у лиц с нарушенной толерантностью к глюкозе и у пациентов с сахарным диабетом 2 типа по сравнению со здоровыми лицами (рис. 6).
Следует подчеркнуть, что пациенты с сахарным диабетом 2 типа были разделены на две подгруппы. В первой подгруппе уровень гликемии натощак был < 8,3 ммоль/л (~ 6,6–7,7 ммоль/л), а во второй подгруппе гликемия натощак была > 8,3 ммоль/л.
Обращает на себя внимание факт усиления секреции инсулина в группе лиц с НТГ, что свидетельствует о хороших компенсаторных возможностях на этом этапе развития событий. Также следует иметь ввиду, что у лиц с сахарным диабетом 2 типа и концентрацией глюкозы < 8,3 ммоль/л создается впечатление о достаточной количественной секреции инсулина, но имеет место опоздание во времени, что уже свидетельствует о проблемах прандиальной регуляции.
И, наконец, наличие плоской инсулинемической кривой говорит об отсутствии адекватной реакции β-клеток поджелудочной железы в ответ на нагрузку глюкозой у больных сахарным диабетом 2 типа, при гликемии натощак > 8,3 ммоль/л. Этот факт указывает на необходимость более внимательного отношения в плане выбора тактики лечения у этих пациентов и, может быть, назначения инсулинотерапии на более ранних этапах лечения.
Продолжая тему прандиальной регуляции у больных сахарным диабетом вследствие выпадения первой фазы в секреции инсулина, необходимо особо отметить, что первая фаза в секреции инсулина появляется в норме в портальной вене уже через 60–120 секунд (!), а в периферическом кровотоке – через 3–4 минуты. Этот ответ продолжается, как правило, в течение 10 минут и отражает немедленную секрецию инсулина, который уже был синтезирован и находился в секреторных гранулах в непосредственной близости к мембране β-клетки.
Было показано (Kahn, 1993), что величина первой фазы в секреции инсулина зависит от двух факторов:
1) скорость и величина вводимой глюкозы;
2) степень инсулиночувствительности.
Интересно отметить, что вторая фаза в секреции инсулина также начинается немедленно после болюса глюкозы, но она замаскирована первой фазой в течение первых 10 минут. Начиная с этого времени (10 минут) вторая фаза начинает проявляться и продолжается в течение всего периода гипергликемии. Эта фаза обеспечивается и первично синтезированным инсулином, и инсулином, который синтезируется вновь. Вторая фаза в секреции инсулина повышается линейно, начиная от уровня глюкозы 13,9 ммоль/л, и достигает своего максимума при концентрации глюкозы выше, чем 25 ммоль/л. Таким образом, когда речь идет об истощении β-клеток поджелудочной железы, то имеется ввиду выпадение как первой, так и второй фаз в секреции инсулина.
Завершая материал, касающийся инсулиносекреции при сахарном диабете 2 типа, необходимо отметить, что в настоящее время активно изучаются и другие, в том числе и неглюкозные, стимулы.
Как видно из данного материала, много уже сделано и изучено, однако важнейшей задачей сегодня является разработка путей коррекции различных нарушений функции (пластичности) β-клеток поджелудочной железы при сахарном диабете 2 типа.
Инсулин
Инсулин – это гормон, секретируемый эндокринной частью поджелудочной железы. Он регулирует обмен углеводов, поддерживая глюкозу в крови на необходимом уровне, а также участвует в обмене жиров (липидов).
Синонимы русские
Гормон поджелудочной железы, регулятор обмена углеводов.
Синонимы английские
Insulin.
Метод исследования
Иммунохемилюминесцентный анализ.
Диапазон определения: 0,2 — 1000 мкЕд/мл.
Единицы измерения
МкЕд/мл (микроединица на миллилитр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов до исследования.
- Полностью исключить прием лекарственных препаратов за сутки до исследования (по согласованию с врачом).
- Не курить в течение 3 часов до исследования.

Общая информация об исследовании
Инсулин синтезируется в бета-клетках эндокринной части поджелудочной железы. Его концентрация в крови напрямую зависит от концентрации глюкозы: после приема пищи в кровь попадает большое количество глюкозы, в ответ на это поджелудочная железа секретирует инсулин, который запускает механизмы перемещения глюкозы из крови в клетки тканей и органов. Также инсулин регулирует биохимические процессы в печени: если глюкозы становится много, то печень начинает запасать ее в виде гликогена (полимера глюкозы) или использовать для синтеза жирных кислот. Когда синтез инсулина нарушен и его вырабатывается меньше, чем необходимо, глюкоза не может попасть в клетки организма и развивается гипогликемия. Клетки начинают испытывать недостаток в основном субстрате, требующемся им для образования энергии, – в глюкозе. Если такое состояние является хроническим, то нарушается обмен веществ и начинают развиваться патологии почек, сердечно-сосудистой, нервной систем, страдает зрение. Заболевание, при котором наблюдается недостаток выработки инсулина, называется сахарным диабетом. Он бывает нескольких типов. В частности, тип первый развивается, когда поджелудочная железа не вырабатывает достаточное количество инсулина, тип второй связывают с потерей чувствительности клеток к воздействию на них инсулина. Второй тип наиболее распространен. Для лечения сахарного диабета на начальных этапах обычно используют специальную диету и препараты, которые либо усиливают выработку инсулина поджелудочной железой, либо стимулируют клетки организма к потреблению глюкозы за счет увеличения их чувствительности к данному гормону. В случае если поджелудочная железа совсем перестает продуцировать инсулин, требуется его введение с инъекциями. Повышенная концентрация инсулина в крови называется гиперинсулинемией. При этом содержание глюкозы в крови резко снижается, что может привести к гипогликемической коме и даже к смерти, так как от концентрации глюкозы напрямую зависит работа головного мозга.
Заболевание, при котором наблюдается недостаток выработки инсулина, называется сахарным диабетом. Он бывает нескольких типов. В частности, тип первый развивается, когда поджелудочная железа не вырабатывает достаточное количество инсулина, тип второй связывают с потерей чувствительности клеток к воздействию на них инсулина. Второй тип наиболее распространен. Для лечения сахарного диабета на начальных этапах обычно используют специальную диету и препараты, которые либо усиливают выработку инсулина поджелудочной железой, либо стимулируют клетки организма к потреблению глюкозы за счет увеличения их чувствительности к данному гормону. В случае если поджелудочная железа совсем перестает продуцировать инсулин, требуется его введение с инъекциями. Повышенная концентрация инсулина в крови называется гиперинсулинемией. При этом содержание глюкозы в крови резко снижается, что может привести к гипогликемической коме и даже к смерти, так как от концентрации глюкозы напрямую зависит работа головного мозга. Поэтому очень важно контролировать уровень сахара при парентеральном введении препаратов инсулина и других лекарств, использующихся для лечения диабета. Повышенный уровень инсулина в крови также бывает обусловлен опухолью, секретирующей его в больших количествах, – инсулиномой. При ней концентрация инсулина в крови может повышаться в десятки раз в течение короткого времени. Заболевания, связанные с развитием сахарного диабета: метаболический синдром, патология надпочечников и гипофиза, синдром поликистозных яичников.
Поэтому очень важно контролировать уровень сахара при парентеральном введении препаратов инсулина и других лекарств, использующихся для лечения диабета. Повышенный уровень инсулина в крови также бывает обусловлен опухолью, секретирующей его в больших количествах, – инсулиномой. При ней концентрация инсулина в крови может повышаться в десятки раз в течение короткого времени. Заболевания, связанные с развитием сахарного диабета: метаболический синдром, патология надпочечников и гипофиза, синдром поликистозных яичников.
Для чего используется исследование?
- Для диагностики инсулином (опухолей поджелудочной железы) и для выяснения причин острой или хронической гипогликемии (вместе с тестом на глюкозу и на С-пептид).
- Для наблюдения за эндогенным инсулином, синтезируемым бета-клетками.
- Для выявления невосприимчивости к инсулину.
- Чтобы выяснить, когда пациентам, страдающим диабетом второго типа, требуется начать прием инсулина или гипогликемических препаратов.
Когда назначается исследование?
- При низком содержании глюкозы в крови и/или при симптомах гипогликемии: потливости, сильном сердцебиении, регулярном чувстве голода, помутнении сознания, неясности зрения, головокружении, слабости, при сердечных приступах.
- При необходимости выяснить, была ли инсулинома удалена удачно, а также вовремя диагностировать возможные рецидивы.
- При контроле за результатами трансплантации островковых клеток (посредством определения способности трансплантатов производить инсулин).
Что означают результаты?
Референсные значения: 2,6 — 24,9 мкЕд/мл.
Причины повышенного уровня инсулина:
- акромегалия,
- синдром Иценко – Кушинга,
- фруктозная или глюкозо-галактозная непереносимость,
- инсулинома,
- ожирение,
- невосприимчивость к инсулину, как при хроническом панкреатите (включая муковисцидоз) и при раке поджелудочной железы.
Что может влиять на результат?
Употребление таких препаратов, как кортикостероиды, леводопа, оральные контрацептивы, способствует повышению концентрации глюкозы.
Скачать пример результата
Важные замечания
- В настоящее время в качестве инъекций применяют инсулин, полученный в результате биохимического синтеза, что делает его наиболее сходным по своей структуре и свойствам с эндогенным (вырабатывающимся в организме) инсулином.
- Антитела к инсулину могут сказаться на результатах исследования, поэтому при их наличии в крови рекомендуется использовать альтернативные методы определения концентрации инсулина (анализ на С-пептид).
Также рекомендуется
- С-пептид в сыворотке
- С-пептид в суточной моче
- Глюкозотолерантный тест
- Глюкоза в плазме
- Глюкоза в моче
- Фруктозамин
Кто назначает исследование?
Эндокринолог, терапевт, гастроэнтеролог.
Инсулин — Диабет
Инсулин — это гормон, который играет ключевую роль в регуляции уровня глюкозы в крови. Нехватка инсулина или неспособность адекватно реагировать на инсулин может привести к развитию симптомов диабета.
Помимо своей роли в контроле уровня сахара в крови, инсулин также участвует в хранении жира.
Роль инсулина в организме
Инсулин — это гормон, который играет ряд ролей в метаболизме организма.
Инсулин регулирует то, как организм использует и хранит глюкозу и жир. Многие клетки организма полагаются на инсулин, чтобы получать глюкозу из крови для получения энергии.
Уровни инсулина и глюкозы в крови
Инсулин помогает контролировать уровень глюкозы в крови, давая сигнал печени, мышцам и жировым клеткам принимать глюкозу из крови. Таким образом, инсулин помогает клеткам усваивать глюкозу, которая используется для получения энергии.
Если в организме достаточно энергии, инсулин дает сигнал печени принять глюкозу и сохранить ее в виде гликогена.
Печень может хранить до 5% своей массы в виде гликогена.
Некоторые клетки организма могут забирать глюкозу из крови без инсулина, но для большинства клеток требуется присутствие инсулина.
Инсулин и диабет 1 типа
При диабете 1 типа организм вырабатывает недостаточно инсулина для регулирования уровня глюкозы в крови.
Без инсулина многие клетки организма не могут забирать глюкозу из крови, и поэтому организм использует другие источники энергии.
Кетоны вырабатываются печенью в качестве альтернативного источника энергии, однако высокий уровень кетонов может привести к опасному состоянию, называемому кетоацидозом.
Людям с диабетом 1 типа необходимо вводить инсулин, чтобы компенсировать недостаток инсулина в организме.
Инсулин и диабет 2 типа
Диабет 2 типа характеризуется неэффективной реакцией организма на инсулин. Это называется инсулинорезистентностью. В результате организм меньше усваивает глюкозу из крови.На ранних стадиях диабета 2 типа организм реагирует, производя больше инсулина, чем обычно требуется.
Если диабет 2 типа развивается в течение нескольких лет, дополнительная потребность поджелудочной железы для выработки инсулина может привести к потере клеток, вырабатывающих инсулин (известных как бета-клетки поджелудочной железы), по мере их износа.
В зависимости от уровня инсулинорезистентности людям с диабетом 2 типа также могут потребоваться инъекции инсулина для контроля уровня сахара в крови.
Инсулин и накопление жира
Помимо регуляции уровня глюкозы в крови, инсулин также участвует в том, как жир используется организмом. Когда печень исчерпывает свою способность гликогена, инсулин дает сигнал жировым клеткам принимать глюкозу для хранения в виде триглицеридов.
Дополнительный эффект инсулина заключается в подавлении расщепления жиров.
Синтетический инсулин
Людям с диабетом 1 типа и некоторой части людей с диабетом 2 типа необходимо будет принимать экзогенный инсулин (инсулин, который не вырабатывается собственным организмом).Инсулин обычно вводится путем инъекции, но его также можно ввести с помощью инсулиновой помпы, которая непрерывно вводит инсулин в течение дня и ночи.
Синтетический инсулин производится в лабораториях и является наиболее часто назначаемой формой инсулина в медицинских целях. При желании в Великобритании также можно приобрести несинтетический инсулин животного происхождения.
Роль инсулина в организме человека
Инсулин — это гормон, вырабатываемый поджелудочной железой, который выполняет ряд важных функций в организме человека, в частности, контроль уровня глюкозы в крови и предотвращение гипергликемии.Инсулин также влияет на несколько других областей тела, включая синтез липидов и регуляцию ферментативной активности.
Изображение предоставлено: Designua / Shutterstock.com
Инсулин и обменные процессы
Наиболее важной ролью инсулина в организме человека является его взаимодействие с глюкозой, позволяющее клеткам организма использовать глюкозу в качестве энергии. Поджелудочная железа обычно производит больше инсулина в ответ на скачок уровня сахара в крови, как, например, после еды.Это связано с тем, что инсулин действует как «ключ» к открытию клеток в организме, позволяя использовать глюкозу в качестве источника энергии.
Кроме того, когда в кровотоке присутствует избыток глюкозы, что является состоянием, известным как гипергликемия, инсулин способствует накоплению глюкозы в виде гликогена в печени, мышцах и жировых клетках. Эти запасы можно будет использовать позже, когда потребности в энергии будут выше. В результате в кровотоке остается меньше инсулина и восстанавливается нормальный уровень глюкозы в крови.
Инсулин стимулирует синтез гликогена в печени; однако, когда печень насыщена гликогеном, вступает в действие альтернативный путь. Это включает поглощение дополнительной глюкозы жировой тканью, что приводит к синтезу липопротеинов.
Изображение предоставлено: Alila Medical Media / Shutterstock.com
Результаты без инсулина
В отсутствие инсулина организм не может использовать глюкозу в качестве энергии в клетках. В результате глюкоза остается в кровотоке и может привести к гипергликемии.Хроническая гипергликемия характерна для сахарного диабета и при отсутствии лечения связана с тяжелыми осложнениями, такими как поражение нервной системы, глаз, почек и конечностей.
В тяжелых случаях недостаток инсулина и снижение способности использовать глюкозу в качестве источника энергии может привести к зависимости от жировых запасов как единственного источника энергии. Распад этих жиров может высвобождать кетоны в кровоток, что может привести к серьезному заболеванию, называемому кетоацидозом.
Другие функции инсулина
Помимо регуляции уровня глюкозы, инсулин также играет роль в других частях тела.С этой целью инсулин может принимать участие в:
- Изменение активности ферментов и возникающих реакций в организме.
- Наращивание мышц после болезни или травмы путем транспортировки аминокислот к мышечной ткани, что необходимо для восстановления мышечных повреждений и увеличения размера и силы. Он помогает регулировать поглощение аминокислот, репликацию ДНК и синтез белков.
- Управление синтезом липидов путем поглощения жировыми клетками, которые превращаются в триглицериды.
- Управление расщеплением белков и липидов из-за изменений в жировых клетках.
- Поглощение аминокислот и калия клетками, которое не может происходить в отсутствие инсулина.
- Регулирование выведения натрия и объема жидкости с мочой.
- Улучшение памяти и обучающих способностей мозга.
Очевидно, что инсулин играет в организме ряд важных ролей, включая регулирование уровня сахара в крови и во многих других областях.
Список литературы
Дополнительная литература
Вы и ваши гормоны от Общества эндокринологов
Что такое инсулин?
Человеку с диабетом вводят инсулин для регулирования уровня сахара в крови.
Инсулин — это гормон, вырабатываемый органом, расположенным за желудком, который называется поджелудочной железой. Внутри поджелудочной железы есть специализированные области, называемые островками Лангерганса (термин инсулин происходит от латинского insula, что означает остров).Островки Лангерганса состоят из разных типов клеток, вырабатывающих гормоны, наиболее распространенными из которых являются бета-клетки, вырабатывающие инсулин.
Затем инсулин высвобождается из поджелудочной железы в кровоток, чтобы достичь различных частей тела. Инсулин имеет множество эффектов, но в основном он контролирует то, как организм использует углеводы, содержащиеся в определенных типах пищи. Углеводы расщепляются организмом человека с образованием сахара, называемого глюкозой. Глюкоза — основной источник энергии, используемый клетками.Инсулин позволяет клеткам мышц, печени и жира (жировой ткани) поглощать эту глюкозу и использовать ее в качестве источника энергии, чтобы они могли нормально функционировать. Без инсулина клетки не могут использовать глюкозу в качестве топлива, и они начнут давать сбои. Избыточная глюкоза, которая не используется клетками, будет преобразована и сохранена в виде жира, чтобы ее можно было использовать для получения энергии, когда уровень глюкозы слишком низкий. Кроме того, инсулин обладает рядом других метаболических эффектов (например, останавливает расщепление белков и жиров).
Как контролируется инсулин?
Основное действие инсулина заключается в том, чтобы позволить глюкозе проникать в клетки для использования в качестве энергии и поддерживать количество глюкозы, обнаруженной в кровотоке, на нормальном уровне. Высвобождение инсулина строго регулируется у здоровых людей, чтобы сбалансировать потребление пищи и метаболические потребности организма. Это сложный процесс, и другие гормоны, обнаруженные в кишечнике и поджелудочной железе, также способствуют регуляции уровня глюкозы в крови. Когда мы едим, глюкоза всасывается из кишечника в кровоток, повышая уровень глюкозы в крови.Это повышение уровня глюкозы в крови вызывает высвобождение инсулина из поджелудочной железы, поэтому глюкоза может перемещаться внутри клеток и использоваться. Когда глюкоза перемещается внутри клеток, количество глюкозы в кровотоке возвращается к норме, а высвобождение инсулина замедляется. Белки в пище и другие гормоны, вырабатываемые кишечником в ответ на пищу, также стимулируют высвобождение инсулина. Гормоны, выделяемые во время острого стресса, такие как адреналин, останавливают высвобождение инсулина, что приводит к повышению уровня глюкозы в крови, чтобы помочь справиться со стрессовым событием.
Инсулин работает в тандеме с глюкагоном, другим гормоном, вырабатываемым поджелудочной железой. В то время как роль инсулина заключается в снижении уровня сахара в крови, если это необходимо, роль глюкагона заключается в повышении уровня сахара в крови, если он становится слишком низким. Используя эту систему, организм гарантирует, что уровень глюкозы в крови остается в установленных пределах, что позволяет организму нормально функционировать.
Что произойдет, если у меня будет слишком много инсулина?
Если человек случайно ввел больше инсулина, чем требуется, например, поскольку они тратят больше энергии или едят меньше пищи, чем предполагали, клетки потребляют слишком много глюкозы из крови.Это приводит к аномально низкому уровню глюкозы в крови (так называемая гипогликемия). Организм реагирует на гипогликемию, высвобождая запасенную глюкозу из печени, пытаясь вернуть ее уровень в норму. Низкий уровень глюкозы в крови может вызвать недомогание.
Организм вырабатывает начальную реакцию «отпора» на гипогликемию через специализированный набор нервов, называемый симпатической нервной системой. Это вызывает сердцебиение, потоотделение, голод, беспокойство, тремор и бледность лица, которые обычно предупреждают человека о низком уровне глюкозы в крови, чтобы это можно было лечить.Однако, если исходный уровень глюкозы в крови слишком низок или если он не будет своевременно лечить и продолжает падать, это также затронет мозг, потому что он почти полностью зависит от глюкозы как источника энергии для правильного функционирования. Это может вызвать головокружение, спутанность сознания, судороги и даже в тяжелых случаях кому.
Некоторые препараты, применяемые у людей с диабетом 2 типа, включая сульфонилмочевины (например, гликлазид) и меглитиниды (например, репаглинид), также могут стимулировать выработку инсулина в организме и также могут вызывать гипогликемию.Организм реагирует так же, как если бы излишек инсулина был введен путем инъекции.
Кроме того, существует редкая опухоль, называемая инсулиномой, которая встречается с частотой 1-4 случая на миллион населения. Это опухоль бета-клеток поджелудочной железы. Пациенты с этим типом опухоли имеют симптомы гипогликемии.
Что произойдет, если у меня слишком мало инсулина?
Люди с диабетом имеют проблемы либо с производством инсулина, либо с его действием, либо с обоими проблемами.Основными двумя типами диабета являются диабет 1 и 2 типа, хотя есть и другие, более редкие типы.
Люди с диабетом 1 типа вырабатывают очень мало инсулина или вообще не вырабатывают его. Это состояние возникает, когда бета-клетки, производящие инсулин, разрушаются антителами (обычно это вещества, выделяемые организмом для борьбы с инфекциями), поэтому они не могут производить инсулин. При слишком малом количестве инсулина организм больше не может перемещать глюкозу из крови в клетки, что вызывает высокий уровень глюкозы в крови.Если уровень глюкозы достаточно высок, избыток глюкозы выливается в мочу. Это затягивает лишнюю воду с мочой, вызывая учащенное мочеиспускание и жажду. Это приводит к обезвоживанию, что может вызвать замешательство. Кроме того, при слишком малом количестве инсулина клетки не могут принимать глюкозу для получения энергии, и для обеспечения этой энергии необходимы другие источники энергии (например, жир и мышцы). Это утомляет тело и может привести к потере веса. Если так будет продолжаться, пациенты могут серьезно заболеть. Это связано с тем, что организм пытается получить новую энергию из жира и вызывает образование кислот в виде отходов.В конечном итоге это может привести к коме и смерти, если не обратиться за медицинской помощью. Людям с диабетом 1 типа необходимо вводить инсулин, чтобы выжить.
Диабет 2 типа может быть вызван двумя основными факторами, и его тяжесть будет зависеть от того, насколько он продвинулся. Во-первых, у бета-клеток пациента могут быть проблемы с производством инсулина, поэтому, хотя некоторое количество инсулина вырабатывается, его недостаточно для нужд организма. Во-вторых, доступный инсулин не работает должным образом, потому что области в клетке, где действует инсулин, называемые рецепторами инсулина, становятся нечувствительными и перестают реагировать на инсулин в кровотоке.Эти рецепторы, по-видимому, больше не работают у людей с избыточным весом. Некоторые люди с диабетом 2 типа могут первоначально испытывать очень мало симптомов, и повышенный уровень глюкозы в крови обнаруживается только тогда, когда обычный анализ крови проводится по другой причине; другие люди могут испытывать симптомы, аналогичные тем, которые наблюдаются у пациентов с диабетом 1 типа (жажда, частое мочеиспускание, обезвоживание, голод, усталость и потеря веса). Некоторые пациенты с диабетом 2 типа могут контролировать свои симптомы, улучшая диету и / или теряя вес, некоторым потребуются таблетки, а другим нужно будет вводить инсулин для повышения уровня глюкозы в крови.См. Статью о сахарном диабете для получения дополнительной информации.
Последний раз отзыв: март 2018
Инсулин: типы инсулина, иглы, помпы, ручки и почему инсулин такой дорогой
Что делает инсулин? Для начала, помогите своему телу превратить пищу в энергию. Когда у вас диабет, и вы либо не вырабатываете инсулин, либо ваша функция инсулина не работает, все может пойти не так. От игл до ручек, помп и разных типов инсулина — мы здесь, чтобы дать вам четкие ответы на все ваши вопросы.
В этой статье:
Определение | Причины | Типы | Администрация | Хранение | Альтернативы | Контроль | Финансовая помощь | Быстрые факты | Часто задаваемые вопросы
Избранные голоса:
Элвин Пауэрс, доктор медицины, Михаил Зильберминт, доктор медицины и Ирл Хирш, доктор медицины
Что такое инсулин?
Инсулин — это гормон, вырабатываемый поджелудочной железой, который контролирует количество глюкозы в кровотоке в любой момент.Он также помогает хранить глюкозу в печени, жире и мышцах. Наконец, он регулирует метаболизм углеводов, жиров и белков в вашем организме. Звучит важно? Потому что это так.
«Без надлежащей функции инсулина ваше тело не может накапливать глюкозу в мышцах или печени, но и не может производить жир. Вместо этого жир расщепляется и производит, помимо прочего, кетокислоты », — говорит эндокринолог Ирл Хирш, доктор медицины. Если уровень этих кислот становится слишком высоким, дисбаланс может вызвать диабетический кетоацидоз, потенциально смертельное состояние.
Когда вы едите, уровень глюкозы в крови повышается, и это заставляет поджелудочную железу обычного человека выделять инсулин, так что сахар может храниться в качестве энергии для дальнейшего использования. Без этой способности поджелудочной железы, у человека с диабетом 1 типа или прогрессирующим диабетом 2 типа уровень сахара в крови может подняться опасно высоким или упасть слишком низко.
Инфографика Лорен Хантер
Что заставляет кого-то прописывать инсулин?
Если ваше тело не вырабатывает инсулин или вырабатывает его недостаточно, в конечном итоге вам ставят диагноз диабет 1 типа.Раньше его называли ювенильным диабетом, но новые оценки показывают, что до половины людей с диабетом 1 типа не диагностируются до достижения зрелого возраста. С другой стороны, если ваше тело не использует инсулин должным образом, у вас диабет 2 типа.
В то время как людям с диабетом 1 типа для выживания необходимо принимать инсулин, многие люди с диабетом 2 типа могут отказаться от использования инсулина или даже полностью отказаться от него, занимаясь спортом, теряя вес, адаптируя более здоровые пищевые привычки или используя другие лекарства, отпускаемые по рецепту.
Какие бывают типы инсулина?
Американская диабетическая ассоциация (ADA) характеризует инсулин по скорости его действия. Но тело у всех разное. Если у вас диабет, вам следует ожидать отклонений в количестве времени, которое требуется для того, чтобы лекарство попало в кровоток.
Вот 8 различных типов инсулина и их действие.
- Начало определяется как время до того, как инсулин попадет в ваш кровоток и начнет снижать уровень глюкозы в крови.
- Пик — это время, в течение которого инсулин проявляет максимальную эффективность в снижении уровня глюкозы в крови.
- Продолжительность — это время, в течение которого инсулин продолжает снижать уровень глюкозы в крови.
- Инсулин быстрого действия начинает влиять на уровень глюкозы в крови примерно через 15 минут после инъекции. Он достигает пика примерно через час, а затем продолжает работать еще несколько раз.
- Инсулин короткого действия попадает в кровоток в течение 30 минут после инъекции.Он достигает своего пика в диапазоне 2-3 часов и остается эффективным в течение 3-6 часов.
- Инсулин средней продолжительности действия включает инсулин НПХ (нейтральный протамин хагедорн), который помогает контролировать уровень глюкозы в течение 10–12 часов. Протамин — это белок, замедляющий действие этого инсулина.
- Инсулин пролонгированного действия попадает в кровоток через 1-2 часа после инъекции и может быть эффективным в течение 24 часов. Преимущество инсулина длительного действия в том, что он не имеет ярко выраженного пика, и он больше похож на инсулин поджелудочной железы.
- Премикс / комбинация инсулин содержит смесь инсулина быстрого или короткого действия в сочетании с инсулином средней продолжительности действия. Это избавляет от необходимости набирать инсулин более чем из одного флакона.
Как принимать инсулин?
Многие люди с диабетом, использующие инсулин, вводят его самостоятельно, вводя его с помощью шприца. На внешней стороне шприца нанесены линии, обозначающие количество лекарства в игле. Есть шприцы разных размеров, которые вы можете выбрать с помощью своего врача.
Как выбрать правильный шприц для введения инсулина?
- Если ваша самая высокая доза близка к максимальной вместимости шприца, подумайте о покупке следующего размера на случай, если ваша дозировка увеличится
- Если вы измеряете дозу в половинных единицах, будьте осторожны, выбирая подходящий шприц с правильными размерами
- Когда вы путешествуете, убедитесь, что дозировка инсулина соответствует дозировке шприца правильного размера, если вы покупаете новые шприцы в незнакомом месте.
Так же, как существуют шприцы для введения инсулина разного размера, существуют и иглы для инсулина разного размера.Более короткие иглы обычно означают меньше уколов при инъекции. Обратной стороной является то, что чем мельче инъекция, тем дольше действует инсулин. Ваш врач поможет вам найти оптимальный для вас баланс.
Как принимать инсулин без шприца?
- Инсулиновые ручки выглядят как большие пишущие ручки и могут помочь предотвратить передозировку и недостаточную дозу. Они также не требуют охлаждения, удобно заполняются заранее и более долговечны, чем шприцы.
- Инсулиновые помпы прикреплены к тонкой трубке, которая имплантируется под кожу. Насосы бывают компьютеризированными или моторизованными, а некоторые модели также действуют как мониторы глюкозы. Они вводят инсулин перед каждым приемом пищи вместе с небольшими дозами в течение дня. В США около 60% людей с диабетом используют инсулиновую помпу в той или иной форме.
- Струйный впрыск Устройства — хороший вариант, если вы ненавидите иглы. В струйном инжекторе содержится несколько доз инсулина. Приложив его к коже, вы нажимаете кнопку, и инсулин вводится через него.
- Инсулин для ингаляции выпускается в виде ингалятора с заранее заданной дозировкой и впервые был одобрен в 2014 году. Он короткодействующий и обычно не покрывается страховкой, что делает его более дорогостоящим, чем другие типы инсулина для большинства людей с диабетом.
Если у вас нет инсулиновой помпы, которая также работает как монитор глюкозы, дозирование инсулина основано на самоконтроле уровня глюкозы в крови. Вы можете проверить их, уколов пальцы или надев устройство, которое постоянно их отслеживает.
Как мне хранить инсулин?
- Держите «текущий» инсулин (например, несколько дней или неделю) при комнатной температуре, чтобы облегчить дискомфорт при инъекции.
- Инсулин обычно можно хранить при комнатной температуре около месяца. После использования ручки с инсулином следует хранить при комнатной температуре. Срок годности инсулиновых шприцов может варьироваться в зависимости от типа инсулина. Что касается одноразовых ручек, вы должны выбросить все устройство, когда оно пустое или когда истечет срок годности.
- Храните дополнительный инсулин (например, на 2–3 недели или больше) в холодильнике.
- Не подвергайте инсулин чрезмерному воздействию холода или тепла. (Не храните его в морозильной камере или под прямыми солнечными лучами.)
Какие альтернативные лекарства для людей с диабетом не являются инсулином?
- Метформин — таблетка, останавливающая производство сахара в печени
- Глитазоны — таблетки, выводящие сахар из кровотока
- Суфонилмочевины и глиниды — таблетки, увеличивающие высвобождение инсулина из поджелудочной железы
- Блокаторы крахмала — таблетки, замедляющие всасывание крахмала
- Инкретинотерапия и аналоги амвлина — таблетки и инъекции, снижающие выработку сахара в печени и замедляющие всасывание пищи.Типы первых включают ингибиторы DPP4 (такие как Januvia) и аналоги GLP1 (такие как Victoza).
- Ингибиторы SGLT2 — таблетки, принимаемые перед едой, предотвращающие реабсорбцию глюкозы
Что еще я могу сделать для контроля уровня глюкозы в крови?
Еда, сон и упражнения имеют жизненно важное значение для регулирования уровня сахара в крови при диабете.
- Высыпайтесь. Данные показывают, что недостаток сна может привести к повышенной секреции гормона кортизола, который является воспалительным и может вызвать большую резистентность к инсулину. Эндокринолог Эл Пауэрс, доктор медицины из Университета Вандербильта, отмечает, что, когда вы лишены сна или ваш сон нарушен, уровень глюкозы имеет тенденцию повышаться, независимо от того, страдаете вы диабетом или нет.
- Регулярно занимайтесь спортом. Во время тренировки чувствительность к инсулину повышается, и мышечные клетки более эффективно используют доступный инсулин.Когда ваши мышцы сокращаются во время тренировки, они также поглощают глюкозу и используют ее для получения энергии.
- Соблюдайте безопасную для диабетиков диету с ограничением углеводов, рекомендованную врачом, такую как диета DASH или средиземноморская диета. Было показано, что оба препарата помогают стабилизировать уровень сахара в крови.
Каковы недостатки лечения диабета инсулином?
Самая большая проблема с инсулином сейчас — это его недоступность. «Упаковка инсулина быстрого действия без страховки может стоить 400 долларов.Поскольку так много людей продолжают терять медицинскую страховку, это становится огромной проблемой », — говорит д-р Зильберминт.
Постоянно растущие цены заставляют некоторых пациентов ограничивать потребление инсулина, что может быть опасным и даже смертельным. Стоимость тест-полосок также является проблемой, и обе они привели к появлению черного рынка тест-полосок и инсулина. «Это незаконно, — говорит доктор Зильберминт, — но это происходит».
Кто использует инсулин в США?
- 7,4 миллиона человек в США используют инсулин
- 14% белых людей с диабетом используют инсулин
- 17% латиноамериканцев с диабетом используют инсулин
- 20% чернокожих людей с диабетом используют инсулин
- 24% людей с диабетом, живущих за чертой бедности, используют инсулин
Где я могу получить помощь в приобретении или оплате инсулина?
У ADA есть специальная страница, чтобы помочь людям, которым нужен инсулин, получить его, независимо от финансов: http: // www.insulinhelp.org.
JRDF имеет страницу со множеством ссылок на организации, которые также предоставляют инсулиновую помощь: https://www.jdrf.org/t1d-resources/living-with-t1d/insurance/help-with-prescription-costs/
Какие серьезные осложнения могут возникнуть из-за нормирования или отсутствия инсулина?
Диабетический кетоацидоз — это неотложное состояние, которое возникает, если у вас недостаточно инсулина для регулирования уровня сахара в крови. DKA заставляет ваше тело расщеплять жир для получения энергии в отсутствие инсулина.Это приводит к опасному накоплению кислот, известных как кетоны, в крови, что может привести к набуханию мозга и к шоку тела.
Признаки диабетического кетоацидоза включают:
- Жажда или очень сухость во рту
- Частое мочеиспускание
- Высокий уровень сахара в крови
- Высокий уровень кетонов в моче
- Усталость
- Сухая или покрасневшая кожа
- Тошнота, рвота или боль в животе
- Затрудненное дыхание
- Фруктовый запах или запах ацетона изо рта (да, совсем как жидкость для снятия лака)
- Замешательство или поведение «пьяным» в трезвом виде
DKA настолько распространен и может возникнуть так быстро, что он является первым признаком диабета 1 типа в 20% случаев, а также тем способом, которым у многих диабетиков 1 типа впервые диагностируется это состояние.Если вы заболели диабетическим кетоацидозом, не пытайтесь скрыть это или относиться к нему несерьезно. Отнеситесь к этому как к неотложной помощи и как можно скорее обратитесь в больницу, чтобы выздороветь. «У меня были люди, которые говорили мне, что они устали принимать инсулин или что они нормируют его из-за стоимости. При диабете 1 типа это все, что нужно, чтобы оказаться в опасной для жизни ситуации », — говорит д-р Зильберминт.
Еще одно осложнение, с которым сталкиваются диабетики, принимающие инсулин, — это возможность гипергликемии, также известной как «инсулиновый шок», которая связана с употреблением слишком большого количества инсулина и очень низким падением уровня сахара в крови.«Это может вызвать кому, судороги и сердечные приступы», — говорит доктор Пауэрс.
Хорошие новости? Как только вы попадете в больницу, врачи могут быстро стабилизировать оба состояния, поэтому отнеситесь к ним серьезно и убедитесь, что ваши друзья и семья осведомлены о вашем диабете. Выбранная вами сеть поддержки должна знать, как распознать признаки и немедленно доставить вас за медицинской помощью, если вы в ней нуждаетесь и чувствуете себя недостаточно хорошо, чтобы защищать себя.
Каким будет инсулин в будущем?
Фармацевтические компании работают над версиями инсулина очень длительного действия, которых хватит на неделю.Также разрабатывается сверхбыстрая версия инсулина, которая действует менее чем за 15 минут.
Другая группа исследователей изучает инсулин, чувствительный к глюкозе (GRI), который будет реагировать на потребности вашего организма в режиме реального времени. «У него были бы наносенсоры, связанные с инсулином, чтобы, когда инсулин необходим, он высвобождал, а когда его нет, он останавливался», — говорит доктор Хирш.
FAQ: Часто задаваемые вопросы
1. Почему инсулин такой дорогой?
Несмотря на то, что во многих частях США проводятся реформы, стоимость инсулина по-прежнему непомерно высока для многих людей с диабетом.Причины включают сложность цепочки поставок фармацевтических препаратов и отсутствие заменителей-дженериков.
2. Что такое инсулин по скользящей шкале?
Терапия по скользящей шкале — это режим, который предписывает постепенное увеличение дозы инсулина перед едой и перед сном в зависимости от уровня сахара в крови.
3. Что такое инсулиновый индекс?
Индекс инсулина дает пищевым продуктам оценку, основанную на том, насколько повышается концентрация инсулина в крови в течение двух часов после употребления.
4. Что такое диета для лечения инсулинорезистентности?
Диета с инсулинорезистентностью включает продукты, которые помогают поддерживать баланс инсулина и сахара в крови в вашем организме. Подумайте о питательных калориях из овощей, фруктов, нежирных белков и полезных жиров.
Инсулин Fast Facts
- 7,4 миллиона человек в США используют инсулин
- 60% людей с диабетом 1 типа используют инсулиновую помпу
- Одна упаковка инсулина может стоить 400 долларов без страховки
- Неспособность позволить себе инсулин — основная причина диабетического кетоацидоза
Обновлено: 15.07.21
Руководство для пациента по инсулину: о диабете
Как секретируемый инсулин работает в вашем организме
Инсулин — это гормон, который помогает контролировать уровень сахара в крови и метаболизм — процесс, который пища, которую вы едите, превращается в энергию.
Ваша поджелудочная железа вырабатывает инсулин и выпускает его в кровоток. Инсулин помогает вашему организму использовать сахар для получения необходимой энергии, а затем накапливать остаток.
Что делает инсулин
После еды ваш кишечник расщепляет углеводы из пищи на глюкозу, один из видов сахара. Эта глюкоза попадает в ваш кровоток, что повышает уровень сахара в крови.
Поджелудочная железа — это орган, расположенный сразу за животом. Он высвобождает инсулин, чтобы контролировать уровень глюкозы в крови.
Ваше тело вырабатывает и высвобождает инсулин по петле обратной связи в зависимости от уровня сахара в крови. На самом базовом уровне она похожа на систему отопления и охлаждения вашего дома, которая выпускает прохладный или теплый воздух при повышении или понижении температуры.
Высокий уровень сахара в крови стимулирует скопления особых клеток, называемых бета-клетками, в поджелудочной железе, чтобы вырабатывать инсулин. Чем больше глюкозы в крови, тем больше инсулина выделяет поджелудочная железа.
Инсулин помогает перемещать глюкозу в клетки.Ваши клетки используют глюкозу для получения энергии. Ваше тело откладывает лишний сахар в печени, мышцах и жировых клетках.
Когда глюкоза попадает в ваши клетки, уровень сахара в крови возвращается к норме.
Низкий уровень сахара в крови побуждает другой кластер клеток в вашей поджелудочной железе выделять другой гормон, называемый глюкагоном.
Глюкагон заставляет вашу печень расщеплять накопленный сахар, известный как гликоген, и высвобождать его в кровоток. Высвобождение инсулина и глюкагона поочередно в течение дня, чтобы поддерживать стабильный уровень сахара в крови.
Инсулин и диабет
Эта система хорошо работает, когда у вас здоровая поджелудочная железа, но она может выйти из строя, если вы заболели диабетом. Существует два основных типа диабета:
Диабет 1 типа — это аутоиммунное заболевание, которое часто начинается в детстве. Ваша иммунная система атакует и разрушает бета-клетки поджелудочной железы, вырабатывающие инсулин.
Диабет 2 типа может поражать взрослых и детей. Это прогрессирующее заболевание, то есть со временем.У вашей поджелудочной железы возникнут проблемы с высвобождением инсулина. В конце концов, из-за этой формы диабета вашим клеткам будет сложнее использовать инсулин, что называется инсулинорезистентностью. Диабет 2 типа чаще встречается у людей с избыточным весом или ожирением.
При обоих типах диабета повышается уровень сахара в крови. Высокий уровень сахара в крови в течение длительного периода времени может повредить кровеносные сосуды и органы, такие как глаза, сердце и почки. Поскольку ваше тело не может должным образом использовать глюкозу для получения энергии, диабет может вызвать сильную усталость.
Женщины также могут заболеть диабетом во время беременности. Это называется гестационным диабетом.
Возможно, вы слышали о преддиабете и инсулинорезистентности, которые могут привести к диабету 2 типа (хотя еще не поздно предотвратить это, изменив образ жизни).
До начала 20 века единственным способом лечения диабета 1 типа была строгая низкоуглеводная и низкокалорийная диета. В 1921 году канадский хирург Фредерик Бантинг и его ассистент Чарльз Бест открыли инсулин.Введение инсулина в качестве лечения изменило взгляды на людей с этим заболеванием.
Сегодня людям с диабетом 1 типа и некоторым людям с диабетом 2 типа необходимо принимать инсулин каждый день, чтобы поддерживать стабильный уровень сахара в крови. Восстановление нормального уровня сахара в крови помогает предотвратить осложнения диабета.
Инсулин | Сеть гормонального здоровья
Жизненно важный гормон инсулин регулирует многие метаболические процессы, которые обеспечивают клетки необходимой энергией.Понимание инсулина, его действия и того, как он влияет на организм, важно для вашего общего состояния здоровья.
За желудком спрятан орган, называемый поджелудочной железой, который производит инсулин. Производство инсулина регулируется в зависимости от уровня сахара в крови и других гормонов в организме. У здорового человека производство и высвобождение инсулина — это строго регулируемый процесс, позволяющий организму сбалансировать свои метаболические потребности.
Что делает инсулин?
Инсулин позволяет клеткам мышц, жира и печени поглощать глюкозу из крови.Глюкоза служит для этих клеток энергией или при необходимости может превращаться в жир. Инсулин также влияет на другие метаболические процессы, такие как расщепление жиров или белков.
Проблемы с производством или использованием инсулина
Самая распространенная проблема, связанная с инсулином, — диабет. Диабет возникает, когда организм либо не вырабатывает достаточно инсулина, либо когда организм больше не использует инсулин, который он эффективно выделяет.
Диабет делится на две категории: Диабет 1 типа возникает, когда поджелудочная железа не может вырабатывать инсулин в достаточном количестве для удовлетворения своих собственных потребностей.Это обычно происходит у детей, и хотя точная причина не установлена, многие считают это аутоиммунным заболеванием. Некоторые симптомы диабета 1 типа включают усталость, учащенное мочеиспускание и жажду, а также проблемы со зрением.
Диабет 2 типа чаще ассоциируется со взрослыми и их образом жизни. Люди с диабетом 2 типа вырабатывают инсулин, но зачастую его недостаточно для удовлетворения потребностей организма. Им также может быть сложно эффективно использовать вырабатываемый ими инсулин. Пациенты могут не знать, что у них диабет 2 типа, до тех пор, пока они не пройдут ежегодный осмотр, поскольку симптомы, как правило, незначительны, пока болезнь не станет серьезной.
Когда организм не вырабатывает достаточно инсулина или не использует его эффективно, в организме повышается уровень сахара в крови. Кроме того, клетки организма не получают необходимую им энергию от глюкозы, поэтому пациент может бороться с усталостью. Когда тело обращается к другим тканям, таким как жир или мышцы, для получения энергии, может произойти потеря веса.
Высокий уровень сахара в крови — частый симптом диабета, но пациенты, которые лечат диабет с помощью инъекций инсулина, могут иногда вводить слишком много инсулина.Это заставляет клетки организма забирать слишком много глюкозы из крови, что приводит к эпизоду низкого уровня сахара в крови. Низкий уровень сахара в крови может вызвать спутанность сознания, головокружение и обмороки. Поскольку нервные клетки полностью полагаются на глюкозу для получения энергии, низкий уровень сахара в крови также может вызвать реакцию нервной системы.
Вопросы к врачу
Если вы подозреваете, что у вас проблемы с уровнем и производством инсулина, вам следует обратиться за помощью к врачу. Вам необходимо проверить уровень инсулина.Если у вас диагностирован диабет, вам потребуется медицинский контроль для лечения этого состояния. Вопросы, которые следует задать своему врачу, включают:
- Как я могу контролировать уровень сахара в крови и инсулина?
- Какой вид мониторинга мне нужен?
- Какие изменения в образе жизни могут сделать уровень сахара в крови более стабильным?
- Как я могу предотвратить развитие диабета, если я подвержен риску, но не заболел?
Инсулиновое регулирование уровня сахара в крови и диабета
Человеческое тело хочет, чтобы уровень глюкозы в крови (сахар в крови) поддерживался в очень узком диапазоне.Инсулин и глюкагон — гормоны, благодаря которым это происходит. И инсулин, и глюкагон секретируются поджелудочной железой и поэтому называются эндокринными гормонами поджелудочной железы. На картинке слева показана тесная связь между инсулином и глюкагоном. Обратите внимание, что поджелудочная железа является центральным игроком в этой схеме. Именно производство инсулина и глюкагона поджелудочной железой в конечном итоге определяет, есть ли у пациента диабет, гипогликемия или другие проблемы с сахаром.
В этой статье
Подробнее о контроле уровня глюкозы в крови
Основы инсулина: как инсулин помогает контролировать уровень глюкозы в крови
Инсулин и глюкагон — это гормоны, секретируемые островковыми клетками поджелудочной железы. Оба они секретируются в ответ на уровень сахара в крови, но противоположным образом!
Инсулин обычно секретируется бета-клетками (тип островковых клеток) поджелудочной железы. Стимулом для секреции инсулина является ВЫСОКИЙ уровень глюкозы в крови..Это так просто! Хотя всегда существует низкий уровень инсулина, секретируемого поджелудочной железой, количество секретируемого в кровь увеличивается по мере повышения уровня глюкозы в крови. Точно так же, когда уровень глюкозы в крови падает, количество инсулина, секретируемого островками поджелудочной железы, уменьшается.
Как видно на картинке, инсулин действует на ряд клеток, включая мышцы, эритроциты и жировые клетки. В ответ на инсулин эти клетки поглощают глюкозу из крови, что в итоге приводит к снижению высоких уровней глюкозы в крови до нормального диапазона.
Глюкагон секретируется альфа-клетками островков поджелудочной железы почти так же, как инсулин … за исключением противоположного направления. Если уровень глюкозы в крови высокий, глюкагон не секретируется.
Однако, когда уровень глюкозы в крови НИЗКИЙ (например, между приемами пищи и во время упражнений), секретируется все больше и больше глюкагона. Как и инсулин, глюкагон влияет на многие клетки организма, но в первую очередь на печень.
Роль глюкагона в контроле уровня глюкозы в крови
Действие глюкагона состоит в том, чтобы заставить печень высвобождать глюкозу, которую она хранит в своих клетках, в кровоток, с чистым эффектом повышения уровня глюкозы в крови.Глюкагон также побуждает печень (и некоторые другие клетки, такие как мышцы) производить глюкозу из строительных блоков, полученных из других питательных веществ, содержащихся в организме (например, белка).
Нашему организму необходимо поддерживать уровень глюкозы в крови на уровне от 70 до 110 мг / дл (мг / дл означает миллиграммы глюкозы в 100 миллилитрах крови). Меньше 70 — это гипогликемия. Выше 110 может быть нормальным, если вы поели в течение 2–3 часов. Вот почему ваш врач хочет измерить уровень глюкозы в крови во время голодания…. он должен быть от 70 до 110. Однако даже после еды уровень глюкозы должен быть ниже 180. Уровень выше 180 называется «гипергликемией» (что в переводе означает «слишком много глюкозы в крови»). Если ваши два измерения сахара в крови выше 200 после употребления напитка с сахаром и водой (тест на толерантность к глюкозе), то вам поставили диагноз диабет.


