Заболела спина и «стреляет» в пояснице в Вашем городе
Выберите специалиста:
Детский стоматологОртодонтТерапевтГигиенистПародонтологХирургОртопедНеврологПедиатрЛОРДетский эндокринолог
-
Вострикова Юлия Валентиновна
Детский стоматолог-терапевт -
Пономарева Мария Львовна
Ортодонт детский, подростковый -
Глазырина Юлия Леонидовна
Терапевт стоматолог, детский -
Паутова Лариса Евгеньевна
Терапевт стоматолог, детский -
Шириханова Наталья Валентиновна
Терапевт стоматолог, детский -
Шевцова Юлия Вадимовна
Терапевт стоматолог, детский -
Гребенкина Виктория Алексеевна
Терапевт стоматолог, детский -
Дубровина Юлия Евгеньевна
Терапевт стоматолог, детский -
Химчук Наталья Сергеевна
Детский стоматолог -
Соснина Наталья Эдуардовна
Детский стоматолог -
Харламова Анна Юрьевна
Детский стоматолог -
Светлицкая Александра Николаевна
Стоматолог-терапевт детский, подростковый -
Стрелкова Дарья Михайловна
Стоматолог-терапевт детский, подростковый -
Вековшинина Евгения Викторовна
Детский стоматолог -
Русинова Анастасия Сергеевна
Детский стоматолог -
Пономарева Мария Львовна
Ортодонт детский, подростковый -
Давыдов Кирилл Андреевич
Стоматолог-ортодонт -
Сахнов Александр Анатольевич
Стоматолог-ортодонт -
Горева Ольга Борисовна
Стоматолог-ортодонт -
Мокина (Домашевич) Ольга Васильевна
ортодонт детский, подростковый -
Бякова (Свиридова) Алла Александровна
Ортодонт -
Кострова Вера Анатольевна
Стоматолог-терапевт -
Мкртчян Аида Михайловна
Стоматолог-терапевт -
Сатина Анна Сергеевна
Стоматолог-терапевт -
Мотыль Герман Викторович
Стоматолог-терапевт -
Чудинова Ирина Викторовна
Стоматолог-терапевт -
Шуматова Ольга Валерьевна
Стоматолог-терапевт -
Елисеева Светлана Юрьевна
Стоматолог-терапевт -
Давыдова (Аминина) Екатерина Викторовна
Стоматолог терапевт -
Рябкова Ольга Борисовна
Стоматолог-терапевт -
Гирш Ирина Леонидовна
Стоматолог-пародонтолог -
Чикурова Валентина Анатольевна
Стоматолог-терапевт -
Яковлева Полина Олеговна
Стоматолог-терапевт -
Кучукова Гульнара Салимзяновна
Стоматолог-гигиенист -
Агадуллина Юлия Александровна
Стоматолог-гигиенист -
Ярославцева Елена Павловна
Стоматолог-гигиенист -
Пестрикова (Украинцева) Татьяна Ивановна
детский гигиенист -
Зеленина Юлия Игоревна
Детский стоматолог-гигиенист -
Ивонина Венера Рашидовна
Стоматолог-гигиенист -
Пошибалкина Ольга Владимировна
Стоматолог-парадонтолог -
Гирш Ирина Леонидовна
Стоматолог-пародонтолог -
Ханжина Елена Владимировна
Пародонтолог -
Майстренко Евгений Михайлович
Стоматолог-хирург -
Алисова Наталья Сергеевна
детский стоматолог-хирург -
Насибулин Илья Евгеньевич
Стоматолог-хирург, челюстно-лицевой хирург -
Ярусова Полина Юрьевна
Детский стоматолог-хирург -
Рогожников Илья Николаевич
стоматолог-ортопед -
Ермаков Денис Валерьевич
Стоматолог-ортопед -
Петров Кирилл Александрович
Стоматолог-ортопед -
Быстрова Лариса Юрьевна
Врач-невролог, врач ЛФК, реабилитолог -
Заболотская Александра Николаевна
Педиатр -
Котельникова Юлия Юрьевна
Отоларинголог -
Красноперова Ольга Игоревна
Детский эндокринолог
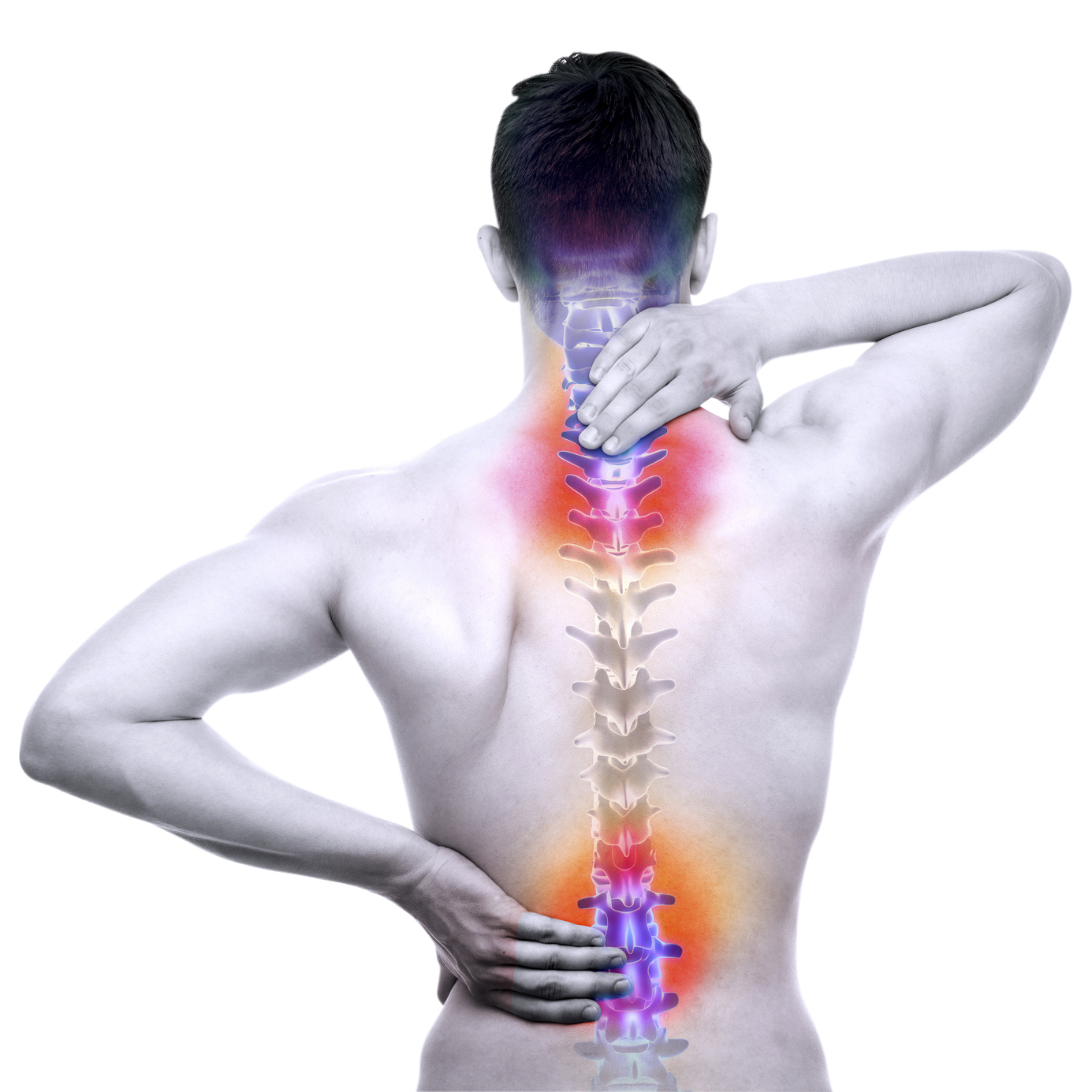
Боль в спине, какая она бывает, куда отдает болезненные ощущения » Лахта Клиника
Терминология
Неоднозначное понимание и употребление терминов в медицине встречается, к сожалению, пока нередко. На международном уровне в последние десятилетия ведется напряженная кропотливая работа, целью которой является четкое определение и унификация наименований, понятий, диагнозов, сокращений и т.п.
Применительно к патологии позвоночного столба, спинного мозга и тридцати одной пары его вездесущих «щупалец», образующих сложную систему спинномозговых нервов, – эта работа еще далека от завершения. В частности, цельная и хорошо развитая концепция остеохондроза позвоночника, традиционная для отечественной медицины, на Западе практически неизвестна, а сам термин «osteochondrosis of spine» в МКБ-10 встречается лишь пару раз, отдельно для взрослых и для подростков. Многие термины устаревают и постепенно уходят из официального медицинского лексикона (напр., люмбаго, радикулит). Напротив, появляются сравнительно новые, непривычные для нашего слуха и не всегда внятные понятия, – дорсопатия, спондилез и т.п.
За пределами же медицины и подавно сохраняется терминологическая анархия, «воспетая» еще Чеховым и Зощенко; у каждого свое понимание и свои представления о том, что именно болит и почему, каково содержание и значение того или иного термина. Чтобы тебя поняли и пожалели, достаточно сказать что-то вроде «Радикулит проклятый замучил», держась за поясницу и шипя от пронзительной боли; при этом, конечно, никто не станет уточнять, что радикулит – это не обязательно в пояснице, а боль в пояснице – это не обязательно радикулит.
Однако боль в спине действительно относится к числу наиболее острых и сложных проблем современной медицины, в частности, вертебрологии, неврологии, нейрохирургии, ортопедии. Мало того, что этот синдром резко снижает качество жизни (какое уж тут «качество», если не можешь ни сесть, ни встать, ни наклониться, ни разогнуться), он еще и чрезвычайно широко распространен, с каждым десятилетием «молодеет» (в плане среднего возраста манифестации) и обходится очень дорого в презренном финансовом аспекте, поскольку во многих случаях напрочь лишает человека трудоспособности и требует затратного продолжительного лечения, которое при этом далеко не всегда оказывается эффективным. В списке, недавно опубликованном Британской национальной службой здравоохранения и содержащем двадцать наиболее болезненных состояний (см. статью в ленте новостей на сайте Лахта Клиники), как минимум, треть связана с патологией позвоночника, суставов или сенсомоторных нервов.
В списке, недавно опубликованном Британской национальной службой здравоохранения и содержащем двадцать наиболее болезненных состояний (см. статью в ленте новостей на сайте Лахта Клиники), как минимум, треть связана с патологией позвоночника, суставов или сенсомоторных нервов.
Вообще, беспокойный Homo Sapiens со своим, видите ли, прямохождением задал столько проблем собственному опорно-двигательному аппарату, что теперь эти проблемы не то что вылечить, но хотя бы перечислить, наименовать, классифицировать, – сложно даже специалистам, не говоря уже о нас, простых пациентах (составляющих, к слову, практически все взрослое население земного шара). Тем не менее, со своим врачом лучше говорить на одном языке, пусть даже в самых общих чертах понимая значение тех латинских или греческих слов, которые он непроизвольно, ради экономии времени, употребляет в разговоре с нами. Правда, при этом придется учитывать еще и то, в какой стране учился доктор, к какой он принадлежит научно-методологической школе и каких придерживается взглядов на проблему. И все же это лучше полного непонимания. Попробуем терпеливо (лат. «patiens» – страдающий, претерпевающий; англ. «patient» – также «терпеливый», «упорный», «усердный») разобраться, что стоит за наиболее распространенными терминами. Вспомним для начала самые общие принципы медицинского словообразования.
Всё, что начинается с «а-» или «ан-» (и зачастую оканчивается на «-ия»), указывает на отсутствие в организме чего-то необходимого: напр., адентия (отсутствие множества или всех зубов), аноргазмия (невозможность нормальной сексуальной разрядки), но также авитаминоз, агранулоцитоз.
Всё, что начинается с «де-», свидетельствует о распаде, разрушении или снижении уровня чего-либо под нормативные пределы (демиелинизация, дегенерация, дегидратация, но также детоксикация).
Всё, что начинается с «дис-», говорит о неправильном развитии или функционировании (дисплазия, дискинезия).
Всё, что начинается с «ре-», обозначает процесс восстановления или восполнения чего-либо утраченного (реабилитация, регенерация, но также реакция как ответное действие или эффект; рецидив как возобновление болезни или повторное ее развитие после полного излечения).
Всё, что заканчивается на «-ит», указывает на воспалительный процесс (бронхит, неврит, гастрит).
Всё, что заканчивается на «-оз», обозначает, как правило, развивающуюся в масштабах всего организма патологию, обычно невоспалительную, которая поражает ту или иную систему(ы) (коллагеноз, психоз; в то же время, некроз может быть сугубо локальным следствием острого воспаления или ишемии).
Всё, что заканчивается на «-ома», обозначает опухоль, доброкачественную или злокачественную (фибромиома, саркома).
Всё, что заканчивается на «-патия», является, по сути, лишь констатацией заболевания без уточнения его патогенеза и сути; сюда же относятся собирательные термины, а также заболевания этиологически неясные и/или собственно «идиопатические», обусловленные неблагоприятным сочетанием сугубо индивидуальных характеристик организма (энцефалопатия, эндокринопатия, нефропатия и т.д.).
Всё, что заканчивается на «-алгия» или «-диния», обозначает болевой синдром; локализация указывается, как правило, первым корнем (невралгия, мастодиния, кокцигодиния, но также альгодисменорея).
Прочие приставки, суффиксы, окончания, – такие, например, как «гипер-» и «гипо-», «олиго-», «поли-», «мульти-», «-урия», «-дермия» и мн. др., – будем либо понимать интуитивно, либо разбирать, как говорится, по ходу дела.
Итак, основные термины, относящиеся к позвоночнику, спинному мозгу, отходящим от него нервным окончаниям и, в целом, к боли в спине.
Анкилозирующий спондилоартрит, болезнь Бехтерева – воспаление и сращение (конкресценция) суставных сочленений позвоночного столба.
Грыжа межпозвонкового диска, межпозвонковая грыжа, – смещение межпозвонковой фиброзно-хрящевой связки, часто с ее разрывом, что приводит к ущемлению отходящих нервных окончаний и выраженному болевому синдрому.
Демиелинизация – разрушение миелиновой (липидно-белковой) электроизолирующей оболочки нейронов, нервных волокон.
Дорсалгия (лат. dorsum, спина) – болевой синдром с локализацией в спине, независимо от происхождения.
Дорсопатия – собирательное название синдромов и дегенеративно-дистрофических заболеваний позвоночника, околопозвоночных тканей и нервов. Термин, близкий по значению к «остеохондрозу позвоночника» (см. ниже), но не тождественный и менее точный.
Ишиас – воспаление седалищного нерва, включая седалищную невралгию (см. «невралгия»).
Кокцигодиния – боль в копчике.
Корешковый синдром – невралгический симптомокомплекс, обусловленный механическим ущемлением и воспалением спинальных нервных окончаний в корешковой их части.
Люмбаго (от лат. lumbus, поясница) – «простреливающий» болевой синдром в пояснице, независимо от этиологии.
Люмбалгия – боль в пояснице как таковая.
Люмбальный – поясничный.
Невралгия – острые приступообразные боли по ходу какого-либо поврежденного, ущемленного и/или воспаленного нерва.
Неврит (иногда «нейрит») – воспаление нервного ствола, обычно с полисимптомной клинической картиной.
Остеохондроз позвоночника – сложный полиэтиологический дегенеративно-дистрофический синдром, при котором поражаются хрящевые, костные и связочные ткани позвоночного столба.
Радикулит (от лат. radix, корень; ср., напр., с «радикальный» в политике, «радикал» в математике, «эрадикация» в медицине) – дословно, воспаление корешковой части спинномозговых нервных ответвлений (см. также «Корешковый синдром», «Радикулопатия»).
Радикулопатия – собирательное название всех видов патологии нервных окончаний, локализованной в корешковой части. Зачастую используется как синоним термина «радикулит» (см. выше), который, строго говоря, является более узким, поскольку подразумевает только воспаление.
Сакральный – в данном контексте крестцовый (отдел позвоночника).
Спондилез (также спондилоз) – хронический дегенеративно-дистрофический процесс, следствием которого являются шиповидные разрастания на краю позвонков.
Спондилит – воспалительный процесс в теле позвонка(ов), чаще туберкулезного происхождения.
Спондилоартроз – частный, относящийся к позвоночнику вариант остеоартроза, деформирующего дегенеративно-дистрофического процесса в костных элементах суставов; поражает все суставные и околопозвонковые ткани.
Спондилолиз – врожденный (несращение) или приобретенный дефект позвонковой дужки.
Спондилолистез – смещение позвонка относительно соседних позвонков вдоль передне-задней оси.
Стеноз спинномозгового канала – в общем смысле, сужение внутреннего канала в позвоночном столбе, где размещается спинной мозг.
Торакалгия – боль в груди, грудной клетке.
Торакальный/ – грудной, относящийся к грудной клетке, ее структурам и внутренним органам.
Цервикалгия – боль в шее.
Цервикальный – относящийся к шее (а также к шейкам различных органов, напр., к шейке матки).
Лечение болей в спине и пояснице в Санкт-Петербурге — клиника Россимед
В клинике «Россимед» ведет прием опытный врач-невролог. Мы используем современные методы диагностики и эффективные способы лечения сердечных заболеваний.
Боли в спине и пояснице относятся к неспецифическим симптомам: являются признаком огромного списка патологий: начиная от дисфункции внутренних органов (почек, репродуктивной системы у мужчин и женщин) до психосоматики. Поэтому специалисты рекомендуют обратиться к доктору при ощущении болезненности, чтобы не допустить осложнений и сразу начать терапию.
Поэтому специалисты рекомендуют обратиться к доктору при ощущении болезненности, чтобы не допустить осложнений и сразу начать терапию.
К какому врачу обращаться?
Большинство пациентов сначала идет на прием к терапевту, который по результатом осмотра выписывает лечение или направляет больного к узкому специалисту неврологу. После травмы надо записываться к травматологу. Главное – не затягивать с визитом. Опытный врач в состоянии быстро определить причину недомогания.
Симптомы
- Резкая, простреливающая боль в области поясницы и посредине спины. Когда человек принимает положение «лежа», то неприятные ощущения стихают.
- Дискомфорт носит периодический характер.
- Слабость.
Особого внимания заслуживают вторичные боли, то есть когда их причина – скрытый недуг. Для предупреждения развития болезни с визитом к доктору тянуть не стоит. Патологический процесс постепенно усугубляется, не исключен «переход» воспаления на соседние органы.
Симптомы, указывающие на то, что боли в спине не связаны напрямую с состоянием позвоночника:
- Резкая потеря массы тела: косвенный признак онкологии;
- Неприятные ощущения при мочеиспускании, частые позывы говорят о пиелонефрите или других инфекционных процессах в почках и мочевыводящих путях;
- Болезненность усиливается, когда человек лежит, или утром: косвенно указывает на болезнь Бехтерева;
- Лихорадка;
- Отклонение от нормы в коагулограмме, в иммунологическом анализе крови и ОАК: повышенная свертываемость, низкий уровень гемоглобина, высокая СОЭ и показатель С-реактивного белка;
- Снижение кальция в костях: дефицит может быть вызван приемом определенного рода лекарств, остепорозом;
- Отклонения неврологического характера, которые указывают на поражение спинного мозга: снижение чувствительности кожных покровов, нарушения дефекации и мочеиспускания;
- Отсутствие положительной динамики после четырехнедельной терапии основного недуга.
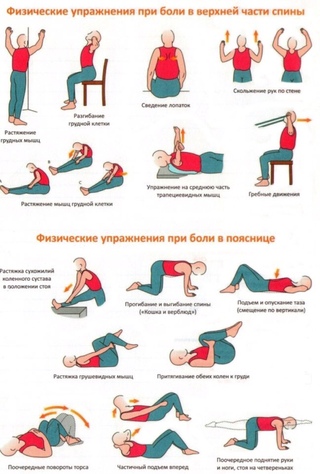
Кроме того, в зоне риска юноши до 20 (подростки) и женщины после 50 (в период менопаузы): у них повышена вероятность развития остеопороза. Особого внимания требуют пациенты, перенесшие траву, не важно, как давно она произошла.
Причины болей в пояснице
Недомогание свойственно всем: и молодым, и пожилым. Дискомфорт может возникать на фоне:
- Переохлаждений;
- Повышенных физических нагрузок;
- Резких телодвижений, когда человека словно «замораживает» в определенном положении;
- Избыточной массы тела.
Вторичный болевой синдром формируется из-за сопутствующих патологий позвоночника: радикулит, спондилез, грыжа, смещение позвонков, выпадение межпозвоночного диска.
Когда «тянет» с одной стороны поясницы (справа или слева), то причину следует искать в дисфункции внутренних органов. Например, в гинекологии многие отклонения характеризуются этим симптомом (полипы в матке, воспалительные процессы).
Причины боли в спине
Обстоятельства, провоцирующие неприятные ощущения:
- Остеохондроз: по-другому его называют спондилез. Данное состояние характеризуется уплотнением и последующей деформацией позвонков. На них образуются костные наросты (остеофиты), по строению напоминающие шипы. Из-за этого межпозвоночные диски утолщаются, давя на нервные окончания и кровеносные сосуды. Постоянное раздражение провоцирует боль. Долго считалось, что эта болезнь свойственна пожилым людям из-за эффекта вымывания кальция из костей. Однако, в последние годы ситуация значительно изменилась: из-за малоподвижного (сидячего) образа жизни, плохого питания и экологии остеохондроз все чаще диагностируют у людей до 40 лет.
- Воспалительные патологии позвоночника отличаются вялотекущим развитием. Они развиваются в течение долгого срока: на постановку верного диагноза иногда уходит несколько лет. В итоге воспаление приводит к инвалидности и ограничению подвижности. Такой результат бывает, когда человек не обращает внимания на боль, возникающую каждое утро, скованность в области спины, развивающуюся слабость и падение работоспособности.
В запущенных случаях позвоночник окончательно теряет гибкость, появляется горб.
Причинами одновременной боли в спине и грудной клетке выступают: кардиологические нарушения, недуги дыхательной системы и ЖКТ (присоединяется дискомфорт в животе), повреждения в этой области, раковые образования.
Диагностика
В медицине существует градация, по которой:
- Тугоподвижность и боли в пояснице: между нижними ребрами и ягодицами, называется люмбалгия;
- Когда боль отдает в ногу, то состояние именуется термином «люмбоишиалгия».
В процессе выявления истинной причины недомогания очень важно провести хороший и грамотный опрос пациента. Чтобы ответить на вопросы: почему и что делать требуется собрать анамнез. И здесь важно установить характер и степень ощущений. Врач сначала выясняет, как давно болит. Дискомфорт, возникший менее трех месяцев назад, относится к острым, длительное недомогание (свыше 12 недель) считается хроническим. Для последнего характерны периоды стихания активности и моменты обострения.
Иная градация боли – то, как она ощущается: тупая или распространяющиеся на соседние области, например, в бедро, колено, стопу. При беседе врачу важно выяснить присутствуют ли ограничения движений в позвоночнике при обострении. Беспрепятственные движения говорят о механическом повреждении, в частности переломе.
Важно установить, когда именно проявляется боль: при нагрузке, в состоянии покоя, в ночное время. Четкий ответ опытному ревматологу о многом скажет: воспаление в позвоночном столбе. Усиливающийся при движении дискомфорт (при ходьбе, прыжках или беге), говорит о «проекционной боли». Ее обстоятельства кроются в повреждении, защемлении нервов (самая распространенная патология этого спектра – радикулит).
Когда боли в спине проходят на фоне воспаления в коленных суставах, сочленениях кистей и стоп (данный факт устанавливается при опросе), а также дискомфорт ощущается в ягодичной области, пациент жалуется на неясный стул с примесями и падение зрения, то это повод задуматься над проведением дифференцированной диагностики на предмет патологий из разряда спондилоартритов.
Причины болей в пояснице не всегда кроются в болезнях позвоночника или повреждении нервных волокон. Это случается, когда дискомфорт возникает после длительного пребывания в неудобной позе или физических нагрузок. При пальпации (надавливании на некоторые точки на спине) человек отмечает сильную болезненность. Подобные признаки указывают на миофасциальный синдром. Состояние с несущественными изменениями мышечной ткани опасности для здоровья не представляет (не повреждаются нервные корешки, внутренние органы), но мешает вести привычной образ жизни.
В том случае, если нет тревожных признаков (о них мы рассказывали выше), то достаточно устного опроса и осмотра: терапевт в состоянии назначить эффективное лечение. Однако, практика позывает, что таких ситуаций крайне мало, и часто необходимы дополнительные способы проверки для ранней диагностики или профилактики серьезных недугов.
Обследования:
- Общий анализ крови: отражает скорость оседание эритроцитов: повышенное СОЭ говорит о воспалительном процессе в организме. Это может быть инфекция, вирус или причина иммунного происхождения. О том же свидетельствует высокий уровень лейкоцитов. Анемия (недостаток гемоглобина) косвенно указывает на начало формирования опухоли;
- Анализ мочи требуется, когда боли в поясничном отделе ноющего характера и «распространяются» к нижним ребрам. Когда в тесте выявляются отклонения от нормы, то назначают дальнейшее обследование в этом направлении под наблюдением нефлорога;
- Рентгенография: информативный и в тоже время недорогой способ проверки состояния позвоночника. На снимке отражаются структурные нарушения, воспаления в суставах, косвенные признаки защемления нервов и их локализация. Степень «прозрачности» позвонков говорит о том, имеется ли остеопороз. Коварное заболевание, поскольку часто сопровождается переломом и сдавливанием рядом расположенных нервных корешков.
- Послойная томография (МРТ и КТ): требуется, когда рентген выявил повреждения, и решается вопрос о хирургическом вмешательстве.
 Кроме того, данные методы исследования могут назначить и при подозрениях на присутствии новообразований, чтобы точно установить их размеры, местоположение. Компьютерная томография позволят врачу буквально «увидеть» костную структуру позвоночника, поскольку рентген способен что-то пропустить. Специальная КТ позволяет сделать 3D модель спины пациента или отдельной ее части;
Кроме того, данные методы исследования могут назначить и при подозрениях на присутствии новообразований, чтобы точно установить их размеры, местоположение. Компьютерная томография позволят врачу буквально «увидеть» костную структуру позвоночника, поскольку рентген способен что-то пропустить. Специальная КТ позволяет сделать 3D модель спины пациента или отдельной ее части; - Магнитно-резонансная томография: в отличие от двух предыдущих способов не относится к рентгеновским методам. Дает возможность оценить в каком состоянии «мягкие» (накостные) элементы позвоночника: спинной мозг, нервные корешки, сосуды и мышцы. Детально видны грыжи, опухоли и прочие новообразования. Специалист, выполняющий МРТ, выдает заключение, на основании которого врач принимает решение о дальнейшей терапии.
Наши врачи
Мануальный терапевт, невролог, иглорефлексотерапевт
Врач-невролог, высшая категория
Цены на услуги
- Консультации и манипуляции
| Услуги | Цена | |||||
| Прием (осмотр, консультация) врача-невролога первичный | 1 500 | |||||
| Прием (осмотр, консультация) врача-невролога ПОВТОРНЫЙ | 1 400 | |||||
| Гомеопатическая терапия (блокада) | 1 250 | |||||
Чтобы справиться с болями в пояснице, сохраняйте здоровым и тело, и дух
«Боль в пояснице — широко распространенная проблема со здоровьем жителей Эстонии, которая обычно носит временный характер, и за ней обычно редко скрываются серьезные заболевания», — говорит доктор Эве Сооба, врач-реабилитолог.
Недавно Больничная касса закончила подготовку руководства по лечению неспецифической боли в пояснице у взрослых и руководство для пациентов на данную тему. В системе здравоохранения данные руководства помогут теперь бороться с болью в пояснице единым образом и в соответствии с современными рекомендациями.
Каковы наиболее частые причины боли в пояснице?
В руководстве по неспецифической боли в пояснице мы говорим о боли, которая часто не имеет одной определенной причины. Боль может быть вызвана проблемами различных тканей тела — начиная с мышц, межпозвонковых дисков, и заканчивая суставами или связками между позвонками в области спины. Другими словами, понятие одной неспецифической боли в пояснице включает в себя недуги с несколькими разными причинами, оценка и лечение которых проходят аналогичным образом. Под болью в пояснице мы понимаем боль в пояснице, которая также может отдавать в ноги. Боль может быть кратковременной или хронической. Согласно руководству по лечению, боль классифицируется как острая, если она длится до шести недель, при увеличении этого периода — как подострая. Боль называется хронической, если она длится более трех месяцев.
Поначалу боль может быть пугающе сильной, отсюда и страх людей перед опасными заболеваниями. В большинстве случаев мы не можем получить четкую картину о причинах и степени распространения возникшей боли только на основании информации об ее силе. А именно, многие исследования на тему радиологических обследований показали, что тяжесть боли в пояснице не соответствовала степени изменений, обнаруженных в радиологических обследованиях. Вследствие этого руководство по лечению также не рекомендует врачам сразу же назначать в случае боли в пояснице рентген и другие радиологические обследования, если нет подозрения на перелом или острое заболевание.
Что касается людей с болями в пояснице, было также обнаружено, что при подробном объяснении им причин и использовании медицинских терминов люди могут испугаться незнакомых слов и начать думать, что эти изменения в их спине очень опасны. Таким образом, руководство по лечению рекомендует врачам не сосредотачиваться на изменениях в организме при объяснении причин, а, скорее, объяснять природу общей проблемы простым языком и предлагать пациенту решения, позволяющие избавиться от недуга.
Самое главное — сначала провести тщательный осмотр человека, и если врач заподозрит серьезное заболевание, нужно поменять план обследования и лечения. В остальном рентгеновское обследование можно скорее сравнить с портретным фото, которое, к сожалению, не дает дополнительной информации касательно дальнейшего лечения и не позволяет поменять тактику лечения.
В случае сильной боли люди начинают требовать обследований из-за страха перед раком или из-за боязни того, что в спине что-то сломалось, потому что часто сначала боль ограничивает подвижность. Здесь мы, безусловно, можем успокоить людей — рак и другие опасные заболевания очень редки среди заболеваний спины, основной причиной по-прежнему является обычная неспецифическая боль в пояснице.
На какие тревожные сигналы нужно обращать внимание при боли в спине?
Очень немногие люди страдают от боли вследствие опасного заболевания, и роль семейного врача состоит в том, чтобы в первую очередь распознать те серьезные заболевания, которые могут потребовать хирургического вмешательства, специального лечения или снижения нагрузки. Такие признаки, указывающие на опасные заболевания, называют «красными флажками» (тревожными сигналами), и эти «красные флажки» необходимо исключить при первом посещении врача, прежде чем будет принято решение о плане лечения нормальной боли в пояснице. Типичные тревожные сигналы — это переломы позвонков, воспалительные заболевания суставов, опухоль, воспаление в спине, вызванное бактериями и т.д.. Тщательный опрос и анализы крови могут помочь уточнить диагноз. Врач спросит про перенесенные ранее заболевания человека, например, не было ли у пациента случаев снижения иммунитета из-за лекарств, используемых для лечения других заболеваний, или если у него нет разрежения костной массы. На воспалительные заболевания спины могут указывать случаи воспалительных заболеваний суставов в семье, поскольку они часто передаются по наследству. Процессы воспаления и заражения выдают изменения в анализах крови. Лихорадка также говорит о серьезной инфекции. Важны также характер боли в спине, ее продолжительность и то, снимается ли боль обезболивающими. Например, в случае перелома и инфекции боль может быть сильной, сохраняться или усиливаться, и человек не может встать с постели через три-пять дней, несмотря на лечение сильной боли. Боль из-за опухоли или бактериальной инфекции могут вызвать у человека и другие недуги, помимо боли — у человека отсутствует аппетит. «Красные флажки» также включают повреждение нервов, когда прямая кишка или мочевой пузырь не работают нормально, нарушается чувствительность между ногами, в так называемой форме галифе.
Лихорадка также говорит о серьезной инфекции. Важны также характер боли в спине, ее продолжительность и то, снимается ли боль обезболивающими. Например, в случае перелома и инфекции боль может быть сильной, сохраняться или усиливаться, и человек не может встать с постели через три-пять дней, несмотря на лечение сильной боли. Боль из-за опухоли или бактериальной инфекции могут вызвать у человека и другие недуги, помимо боли — у человека отсутствует аппетит. «Красные флажки» также включают повреждение нервов, когда прямая кишка или мочевой пузырь не работают нормально, нарушается чувствительность между ногами, в так называемой форме галифе.
Заболевания, связанные с «красными флажками», все же встречаются редко, однако обычная, т.е. неспецифическая боль в пояснице вначале может быть очень сильной, но в ходе лечения она приобретает временный и доброкачественный характер.
Неспецифическая боль в пояснице может и не исчезнуть через несколько дней, этот процесс может занять от двух до трех недель даже после лечения.
С чего начинается лечение пациента с болью в пояснице и у какого специалиста?
Вы можете сами получить помощь в лечении боли в аптеке, но если вас беспокоит боль в спине, вам все-таки следует обратиться к семейному врачу. В подготовленном руководстве по лечению говорится о том, что семейный врач может лучше справиться с лечением пациента, и обычно нет необходимости направлять человека с болью в пояснице к другим специалистам. Семейный врач проводит тщательный осмотр пациента, при необходимости проводит анализы и дает первичные рекомендации, а при необходимости добавляет в схему лечения обезболивающие или другие лекарства. В дальнейшем пациент остается под наблюдением семейного врача, поскольку неспецифическая боль в спине часто проходит самостоятельно в течение нескольких недель.
В случае более умеренных болей в спине, при необходимости, можно попросить совета, позвонив в круглосуточную телефонную консультационную службу семейных врачей, если личный семейный врач в настоящее время недоступен.
Если боль не проходит или длится дольше, семейный врач должен направить человека либо непосредственно на физиотерапию, либо на восстановительное лечение. Если после этого сохранится подозрение на воспалительное заболевание спины в связи с болями в спине, семейный врач назначит консультацию врача-ревматолога. Если боль в пояснице связана с радикулитом, сильная боль не проходит или слабость в ногах не проходит, семейный врач проконсультируется по поводу необходимости операции с нейрохирургом и хирургом, специализирующимся на позвоночнике.
В настоящее время семейный врач консультируется с врачами-специалистами посредством электронной консультации.
Что делать, если неспецифическая боль в пояснице сохраняется?
Более серьезное беспокойство приносят врачам люди, у которых есть риск превращения боли в хроническую (если боль длится непрерывно более трех месяцев) или они уже страдают хронической болью в пояснице. Тогда сложнее достичь выздоровления, сам человек более беспокойный, склонен отказываться от борьбы с болью и часто должен уходить с работы.
Согласно руководству по лечению врачам рекомендуется с самого начала выявлять пациентов с таким риском, чтобы проконсультировать их лучшим образом, поскольку такие пациенты должны сами больше заботиться о себе. С точки зрения системы здравоохранения к таким пациентам также нужно подходить более комплексно. Такие люди часто напуганы, ждут обследования, хотят получить консультации у разных врачей, но не видят ключ к лечению в собственной деятельности. Вместо консультаций руководство по лечению рекомендует для таких пациентов более тщательное реабилитационное лечение с участием разных членов команды — ведь им часто также требуются консультации психолога и врача-специалиста по боли.
Было обнаружено, что люди по-разному чувствуют боль, на нее также влияют домашние, рабочие и другие психологические факторы. Однако длительная боль сама по себе также может изменить собственную реакцию организма на боль, и человек может быть более чувствительным к боли из-за изменений в нервной системе и оказаться, так сказать, в замкнутой болевой ловушке.
Почему люди, так сказать, часто оказываются в «замкнутом колесе» между врачами-специалистами и не находят решения своим проблемам?
Часто люди хотят сразу же обратиться к врачу-специалисту, но здесь важно помнить, что проведенное исследование само по себе не излечивает боль. В такой ситуации важнее опрос человека и тщательное исследование для исключения тревожных сигналов, и уже после этого, при необходимости, может быть назначено лечение. Те люди, которым считают, что консультации и обследования снимут проблемы с болью, сосредотачиваются на разговорах о болезни, размышлениях о боли и не задумываются о реальных возможностях решения проблемы. Роль врача и физиотерапевта — помочь пациенту найти решение и предпринять правильные действия.
Что человек сам может предпринять для решения проблемы с болью?
Как уже было сказано, во многих случаях нет четкой причины неспецифической боли в пояснице, и она проходит через несколько недель. Очень важно, чтобы человек с такой болью не оставался дома в неподвижности, и если здоровье позволяет, постарался постепенно восстановить движение, приступить к работе — все это поможет более успешно справиться с болью.
Руководство для пациентов рекомендует человеку, страдающему острой болью, принять положение лежа, то же самое рекомендуется как средство ослабления боли, однако постоянное лежание не рекомендуется. Одному человеку подходит для облегчения боли одно положение, а другому — совершенно другое, но при оставаться в постели весь день неправильно. Не обязательно сразу идти на физиотерапию, потому что в начале трудно что-то предпринять для облегчения боли, и в идеале боль может уйти, например, через две-три недели. Когда боль начнет утихать, руководство для пациентов рекомендует упражнения с увеличивающейся нагрузкой, которые можно выполнять в зависимости от возможностей.
Боль в спине может на время нарушить обычный уклад жизни, но это еще не катастрофа. У многих в жизни возникала и проходила боль в спине. И все же некоторые люди начинают слишком беспокоиться о боли, фокусируются на ней и обращаются к врачам, и в то же время сами не предпринимают ничего для решения проблемы боли в спине. Здесь необходимо понять и принять, что тело никогда не находится в идеальном состоянии, всегда находятся какие-то недостатки и слабые места и этим местом может быть позвоночник.
И все же некоторые люди начинают слишком беспокоиться о боли, фокусируются на ней и обращаются к врачам, и в то же время сами не предпринимают ничего для решения проблемы боли в спине. Здесь необходимо понять и принять, что тело никогда не находится в идеальном состоянии, всегда находятся какие-то недостатки и слабые места и этим местом может быть позвоночник.
Решение проблемы боли в спине найдется, но вы сами должны серьезно потрудится над этим. На этом этапе нужно порекомендовать человеку с болью в спине взять под контроль факторы риска — такие как нормализация веса, отказ от курения и ежедневная физическая активность. Физическая активность, в том числе регулярная аэробная деятельность — такие как ходьба, гимнастика, плавание или другая физическая активность в воде, езда на велосипеде — важны при лечении боли в пояснице, помимо просто выполнения упражнений. Когда человек двигается и активен, боль начинает утихать с каждым днем. Здесь также действует рекомендация заниматься с умеренной нагрузкой не менее 150 минут в неделю.
Каковы сегодня задачи различных специалистов при лечении боли в пояснице?
Есть люди с болью в пояснице, которые очень сфокусированы на боли, либо боятся ее, либо не принимают ее. Они скорее соглашаются проводить обследования и посещать различных специалистов, но дело ограничивается полученными рекомендациями. Нам нужно изменить свое мышление и найти решения, которые действительно работают с пациентом — это, безусловно, является сейчас основной задачей. Это требует терпения и часто помощи нескольких специалистов — ведь помощи только семейных врачей, физиотерапевтов и реабилитологов может быть недостаточно. Здесь приходит на помощь психолог, который помогает справиться с болью на психологическом уровне. Я могу утверждать, что от такой помощи есть польза, так как тело реагирует на наши психологические проблемы, они часто бывают сложными, и мы часто не можем их сами распознать, но тело и разум всегда составляют одно целое. И каждый из этих компонентов важен и нуждается в заботе об их состоянии.
Кроме того, в случае беспокоящей боли необходимо все же принимать лекарство и в начале соблюдая регулярность схемы лечения. При этом люди часто поступают наоборот — принимают лекарство, боль уменьшается, а потом прекращают принимать его — ведь боль уменьшилась! Но боль возвращается, и человек кажется, что лекарство не помогает. Контроль над болью не достигается при непродолжительном и нерегулярном режиме приема лекарств. При необходимости здесь приходит на помощь врач, специализирующийся на лечении боли. В случае сильной или продолжительной боли иногда необходимо комбинировать разные лекарства для снятия боли.
Отдых и качество сна также очень важны, потому что, когда вы устаете, все проблемы становятся серьезнее, а боль сильнее. Не всегда легко найти быстрые решения для человека с нарушениями сна, здесь тоже может помочь психолог, и при необходимости с проблемой следует заниматься более длительный период времени.
Следует также изучить, как на человека влияет его работа. Если работа не нравится, придется разобраться и с этой проблемой или реорганизовать весь свой образ жизни в целом. Иногда здесь может помочь психолог, но все равно придется делать собственный выбор. Это очень большая работа над собой, и я ценю тех, кто начал менять свою жизнь.
В каких случаях может помочь обследования с визуализацией (рентген, магнитный резонанс и т. д.)?
Мы тоже делаем такие обследования, но все же только при необходимости. Визуализация необходима скорее для того, чтобы направить человека с серьезной проблемой на операцию, в то время как анализ крови дает гораздо больше информации.
Достаточно ли одной терапии с таблетками или есть другие методы для облегчения боли?
Таблетки или болеутоляющие – это наиболее распространенные рекомендации в ситуации, когда боль мешает движению и повседневной жизни. Однако перед назначением лекарства важно изучить состояние здоровья человека, выбрать подходящее лечение и обсудить с ним его болезнь и возможности его лечения. Наше руководство по лечению боли в пояснице советует врачам сначала объяснить и дать рекомендации. Упражнения не нужно назначать сразу, но физиотерапия все же необходима, если боль не проходит быстро. Активное общение и деятельность остаются основным компонентом лечения боли в пояснице. Неправильные расслабляющие процедуры или другие методы для облегчения боли определенно не могут заменить упражнения. Лечение боли способствует улучшению состояния, когда боль сильно беспокоит. Мы рекомендуем врачам либо снова вызвать людей с болью в пояснице на прием либо связаться с ними по телефону, чтобы получить четкое представление о том, помогло ли назначенное лечение.
Наше руководство по лечению боли в пояснице советует врачам сначала объяснить и дать рекомендации. Упражнения не нужно назначать сразу, но физиотерапия все же необходима, если боль не проходит быстро. Активное общение и деятельность остаются основным компонентом лечения боли в пояснице. Неправильные расслабляющие процедуры или другие методы для облегчения боли определенно не могут заменить упражнения. Лечение боли способствует улучшению состояния, когда боль сильно беспокоит. Мы рекомендуем врачам либо снова вызвать людей с болью в пояснице на прием либо связаться с ними по телефону, чтобы получить четкое представление о том, помогло ли назначенное лечение.
В заключение можно сказать, что боль в спине может быть для человека пугающей и тревожной, но обычно это доброкачественный процесс. Факторы риска, ошибки в образе жизни и страх боли или болезни — это именно те аспекты, которые могут сделать боль хронической и поддерживать ее. Роль медиков — поддерживать и консультировать человека с болью по спине, освобождать его от страхов и, так сказать, направлять на правильный путь. Однако в этом случае главным целителем является сам человек. Лекарства, физиотерапия вступают в игру тогда, когда боль вызывает беспокойство или становится хронической. Таким образом, активная деятельность самого человека и последовательность его действий, регулярность в упражнениях/физической активности приводят к цели.
Рекомендации можно прочитать в руководстве для пациентов, которое поможет понять и справиться с болью в спине. Их можно получить у семейного врача во время консультации, а также прочитать в интернете по адресу: https://www.ravijuhend.ee/ru/portal-pacientov/rukovodstva/142/sinu-seljavalu#4a07651d
Боль в пояснице – причины, лечение и профилактика
Почему поясница болит: классификация болезненных ощущений
Если наблюдается сильная в пояснице боль в любом отделе позвоночника, это может указывать на определенные патологические изменения. Врач оценивает не только характер и силу боли, но и другие сопутствующие признаки проблем поясничного отдела. Нужен полный сбор анамнеза.
Врач оценивает не только характер и силу боли, но и другие сопутствующие признаки проблем поясничного отдела. Нужен полный сбор анамнеза.
Болевой синдром разделяют по классификации следующим образом:
- Неспецифические боли доброкачественного характера. В большинстве ситуаций доброкачественная хроническая или острая боль не накладывает постановку тяжелого диагноза. Эти неприятные симптомы в большинстве случае обратимы. По таким неприятным ощущениям ставят диагноз «дорсопатия». Ранее диагноз звучал иначе – остеохондроз. Это не опасная болезнь, возникающая у каждого человека возрастом, которая характеризуется проседанием межпозвоночных дисков из-за действия гравитации и слабости мышц.
- Радикулопатия (корешковый синдром). Состояние связывают с передавливанием или раздражением нервного корешка в междисковом пространстве. Такие боли могут указывать на воспалительный процесс, компрессию позвонков межпозвонкового диска, возникновение протрузии и грыжи. Сильно ухудшают качество жизни пациента, особенно в острый период при любой физической нагрузке.
- Специфические или настораживающие боли в спине. По одним симптомам такого дискомфорта тяжело поставить диагноз, поэтому часто назначают дополнительное обследование, которое может включать исключение раковых заболеваний, туберкулеза, болезней почек или переломов, травм. Примеры – пиелонефрит с повышением температуры, у беременных боли в пояснице, ноющие боли внизу живота при болезнях женской репродуктивной системы. У мужчин нужно исключить урологические симптомы.
Общая классификация боли разделяется на:
- сильную;
- острую;
- ноющую;
- хроническую;
- перемещённую.
Болит поясница – причины
Болит поясница сильно при проявлениях остеохондроза. Неприятные ощущения мучают пациента практически все время – во время ходьбы, сидения и даже в положении лежа. Поясница днем болит интенсивнее из-за движений. Обостряется при кашле, чихании, таскании тяжестей. Реже в пояснице боль отдает в ногу, что проявляется парестезиями – чувством онемения и бегающих мурашек по стопе.
Обостряется при кашле, чихании, таскании тяжестей. Реже в пояснице боль отдает в ногу, что проявляется парестезиями – чувством онемения и бегающих мурашек по стопе.
Если у больного наблюдается пояснично-крестцовый радикулит, то боль отдает в нижнюю часть тела – ягодицы, таз, бедра или голень. Усиливается дискомфорт при активных движениях тела, как в случае с дорсопатией. При появлении подобных симптомов необходимо как можно быстрее обратиться к невропатологу.
Боль в пояснице и внизу живота указывает на бактериальное поражение, которое нередко сопровождается болезненным мочеиспусканием. У женщин боль в пояснице часто наблюдается при беременности или в период менструации. Ниже поясницы боль – результат болезненного спазма или давления плода на внутренние органы. В пояснице боль справа или слева указывает на болезни почек. Нужно уточнить диагноз у врача. Наиболее достоверные методы диагностики – рентген и МРТ.
Часто причины боли в пояснице у женщин связаны с месячными. Болит поясница у женщин по причине маточных спазмов. Чтобы бороться с болезненными месячными, нужно принимать НПВС или использовать гормональную терапию. Реже наблюдается состояние овуляторного синдрома. Помимо дискомфорта в пояснице, женщина наблюдает попеременные боли в середине цикла в правом или левом боку. Почему это состояние возникает, до сих пор досконально не известно.
При беременности болит поясница из-за смещения центра тяжести и слабости мышц. Состояние нормализуется после родов. Неприятные ощущения наблюдаются на любых сроках. Важно уметь отличать, когда заболела спина от нагрузки, а когда при патологии. Если на любом сроке беременности помимо боли в спине и низа живота наблюдаются выделения наподобие месячных, нужно срочно обращаться к врачу.
У мужчин болезненные ощущения низа спины и ниже пояса, которые отдают в промежность, указывают на развитие воспаления простаты. Если помимо этих симптомов у мужчины наблюдается повышение температуры тела и ухудшение самочувствия, нужно обратиться к терапевту или урологу. Лечить воспаление нужно антибиотиками.
Лечить воспаление нужно антибиотиками.
Острые боли в пояснице возникают в таких ситуациях:
- растяжение или воспаление мышц спины;
- долгое пребывание в анталгической позе;
- если резко поднять большой вес;
- резкие повороты бока или корпуса, травмы;
- сквозняк или переохлаждение.
Что делать, если болит поясница: когда состояние указывает на физическое повреждение, нужно обратиться к травматологу. Специалист назначит в острый период медикаментозную терапию, для купирования неприятной симптоматики. Первое время используют НПВС системного действия, а затем переходят на наружные формы выпуска. Полезно принимать витаминные препараты, колоть нейротропные средства. В период восстановления показана физиотерапия, массаж, гимнастика.
Почему проявляются неприятные симптомы — ноющие боли в пояснице возникают из-за воспаления мышечных волокон или миозита. Состояние не из приятных, так как больной ощущает скованность ниже пояса, и нормальные движения тела утруднены. Чтобы временно облегчить состояние, необходимо принять теплый душ, а затем укутаться в теплые одежды. Часто спина болит в области поясницы после травм, падений. Также рекомендуется использовать разогревающие мази. Если через несколько дней состояние не улучшается, то лучше обратиться к врачу.
Тянет и болит поясница при спондилезе. У больного постоянно ощущается в пояснице тянущая боль, а со временем возникают проблемы с ногами. Наблюдается потеря чувствительности и слабость. Деформирующий спондилез опасен, если симптомы игнорировать, ведь болезнь долго развивается. Другие причины тянущей боли в пояснице – анкилозирующий спондилит, другие болезни, боль от которых иррадиирует в позвоночник или онкологическое заболевание. Нельзя тянуть при подобных симптомах, нужно сразу обращаться за помощью к специалисту.
Иногда пациента мучают «перемещённые боли», о природе возникновения которых он не догадывается. У больного наблюдаются неприятные ощущения в области спины, но это состояние не связано с развивающейся патологией позвоночника. Иррадиация боли связана с проблемами в тазу, с желудком или двенадцатиперстной кишкой, почками.
У больного наблюдаются неприятные ощущения в области спины, но это состояние не связано с развивающейся патологией позвоночника. Иррадиация боли связана с проблемами в тазу, с желудком или двенадцатиперстной кишкой, почками.
В каких ситуациях необходимо срочно обращаться к специалисту:
- Болевой синдром интенсивный, а неприятные ощущения не проходят спустя 2-3 дня или даже усиливаются.
- Неприятные ощущения возникли после травмы или вследствие аварии. Были падения на спину или удары.
- При одновременном возникновении болевых ощущений в пояснице, голени, бедрах, тазу.
- Из-за неприятных ощущений теряется чувствительность в конечностях, тазу, ягодицах, бедрах, ногах, стопах и паху.
Точную причину боли в пояснице выяснит только медик.
Лечение и способы унять боль в пояснице
После постановки диагноза терапия подбирается в соответствии с индивидуальными особенностями пациента. Лечение направлено на снятие неприятных симптомов и предупреждение рецидива. Обычно совмещают консервативные методы терапии с принципами физиотерапии и реабилитации. В запущенных ситуациях может потребоваться оперативное вмешательство.
Медикаментозная терапия
Применение лекарств – наиболее обширная отрасль в методах терапии болезней спины. Из препаратов для позвоночника могут назначать НПВС или анальгетики, спазмолитики, нейротропные витамины и миорелаксанты. Каждая группа препаратов будет рассмотрена отдельно. Эти средства предназначены для симптоматического лечения – снятия боли в период обострения. На первопричину болезни эффект не оказывают.
НПВС (нестероидные противовоспалительные средства) справляются сразу с несколькими задачами в ходе симптоматической терапии болей в спине. Средства эффективно обезболивают и устраняют воспалительный процесс, благодаря обратимому ингибированию синтеза медиаторов воспаления. Системные формы выпуска, в виде таблеток и инъекций, используют в острый период непродолжительное время, чтобы унять сильный болевой синдром.
Золотым стандартом в лечении боли в спине являются Диклофенак и Мовалис. Реже назначают Индометацин или Кеторолак. Через несколько дней терапии пациента переводят на использование наружных форм выпуска, которые можно использовать значительно дольше. Отлично обезболивают Диклофенак гель, Напроксен, Кетанов, Пироксикам. Среди разогревающих мазей и гелей могут назначить Дип Хит, Финалгон, Капсикам или Никофлекс.
Спазмолитиками можно лечить пациента в том случае, если пациент плохо переносит миорелаксанты. Классические спазмолитические средства – Но-Шпа или Папаверин. Их назначают, чтобы унять спазм гладкой мускулатуры, вследствие которого могут возникнуть иррадиирующие боли в область позвоночника. Такие средства легче переносятся, чем НПВС, но и имеют более слабый эффект.
К препаратам миорелаксантов центрального типа действия относят Сирдалуд, Мидокалм или Баклофен. Чаще всего для лечения мышечной спастичности назначают Мидокалм, хотя Сирдалуд действует сильнее и оказывает меньше побочных эффектов. Балофен – рецептурное средство, назначаемое в действительно запущенных случаях. Не является медикаментом первой линии выбора, так как проявляет много побочных эффектов. Средняя длительность терапии при приеме миорелаксантов – 1–1.5 месяца. Если за этот срок спастичность не исчезла, то медикаменты убирают.
Физиотерапевтические методы реабилитации
В данной отрасли медицины принято использовать такие методы восстановления:
- Электрофорез. Под действием гальванического тока через кожу вводят медикаменты. Обычно используют инъекционные витамины группы В, никотиновую кислоту, хондропротекторы. Это давний метод лечения боли в спине, но он действенный и неплохо помогает в реабилитационный период. У гальванического тока хорошая проводимость, доставляющая местно лекарства туда, где нарушен кровоток. Препараты активны в течение 15 часов.
- Лазеротерапия, направленная на уменьшение боли. С помощью точечно настроенного инфракрасного излучения метод направлен на обезболивание, устранение спазмов, стимуляцию регенеративных процессов, улучшение микроциркуляции в тканях, расслабление и повышение иммунитета.
Лазеротерапия в особенности эффективна в лечении остеохондроза, грыжи, протрузии.
- Иглоукалывание – древний терапевтический метод, официально одобренный ВОЗ. Противопоказания к процедуре – период беременности, возраст до 1 года и после 75 лет. С помощью иглоукалывания устраняют болевой синдром различной степени. Суть метода – воздействие иглой на нервное окончание пораженного участка. Средний курс терапии – от 10 до 12 сеансов. Убирает эффективно и быстро боль в любой части спины – в боку, слева или справа от позвоночного столба.
- Лечебная физкультура – один из самых востребованных методов реабилитации при болях в спине. Если нет противопоказаний к процедуре, то подбираются специальные упражнения реабилитологом, направленные на восстановление подвижности позвоночника, устранение боли в мышцах, укрепление гипотонических мускульных структур. За счет укрепления мышечного корсета исчезает боль.
Также используют методы народной медицины, но в ходе исследований их положительное влияние на здоровье не было доказано. Любые методы самолечения нужно обсуждать с неврологом.
Профилактика болезненности внизу спины
Поддерживать здоровье позвоночного столба нужно с раннего возраста. В ранний период созревания организма тело интенсивно формируется – растут конечности, меняется положение органов, удлиняется скелет. Если в раннем возрасте приучить ребенка к правильной осанке и регулярной физкультуре, удастся избежать многих проблем со спиной в будущем.
Ребенка приучают делать ЛФК в домашних условиях по несколько раз в неделю, чтобы получить постоянный эффект. Чтобы не допускать ошибок в выполнении, нужно проконсультироваться с хорошим реабилитологом. Специалист подскажет, как правильно делать гимнастику для спины в домашних условиях, подберет индивидуальную систему упражнений. В юном возрасте важно не переусердствовать и чередовать принципы умеренной нагрузки с растяжкой и тщательной разминкой.
Полезные привычки, предупреждающие болезни низа спины в детском и взрослом возрасте:
- Длительное и неправильное сидение за рабочим местом чревато сколиозом со смещением в левую или правую сторону.
 Нужно вставать каждые 15-20 минут и делать растяжку – наклоны шеи и поясницы вперед, вбок приведут уставшие мышцы в тонус, улучшат ток крови.
Нужно вставать каждые 15-20 минут и делать растяжку – наклоны шеи и поясницы вперед, вбок приведут уставшие мышцы в тонус, улучшат ток крови. - Важно исключить длительное пребывание в анталгической позе. Статическая перегрузка хребта чревата болями.
- Нельзя делать резкие повороты шеи или спины. Если так несколько раз сделать, высока вероятность получения травмы. Чаще всего повреждения спины вызваны резкой и непривычной нагрузкой на тело.
- Во время работы на дому нужно сидеть ровно. При наклонах в правую или левую сторону в сидячем положении возникает неправильная нагрузка на мышцы. Результат – неравномерное мышечное напряжение с чередованием гипертонуса или гипотонуса в любом из отделов спины.
- Нужно исключить ношение сумки слева или справа на одном плече. Альтернатива – рюкзак, который равномерно нагружает плечи без перекосов в правую или левую сторону.
- В домашних условиях рекомендуется проводить комплекс растяжки для уставших мышц. После долгого рабочего дня мускулы теряют эластичность. Разогревающая растяжка также полезна для связок и суставов. Полезны наклоны шеи вбок и вперед, легкие статические нагрузки.
Один из лучших способов профилактики дискомфорта в пояснице – посещение бассейна. Достаточно плавать 1-2 раза в неделю, чтобы ощутить облегчение в спине. При наличии уже имеющихся проблем, специалисты рекомендуют посещение бассейна не реже 3 раз в неделю.
Мнение редакции
При возникновении боли в пояснице важно выяснить точную причину дискомфорта. Важно обращать внимание на сопутствующие признаки болезни – есть ли иррадиация, отдающая в ногу или стопу, повышенная температура или боли в животе. Точный диагноз можно поставить только после полного обследования у врача, после чего назначают лечение.
Боль в пояснице — симптомы
В течение жизни каждый человек в той или иной степени испытывает боль в поясничной области спины. Но периодически повторяющаяся боль, особенно с одной стороны, может оказаться симптомом серьезных заболеваний, в том числе болезней почек.
Но периодически повторяющаяся боль, особенно с одной стороны, может оказаться симптомом серьезных заболеваний, в том числе болезней почек.
Для почечной боли характерна точная локализация. То есть боль ощущается справа или слева, она не возникает посередине или крайне редко сразу с двух сторон. Болезненные ощущения не усиливаются с изменением положения тела, что характерно при неврологических проблемах. Острый воспалительный процесс в почке всегда сопровождается повышением температуры тела.
Боль в пояснице при урологических проблемах может иметь различную интенсивность, частоту возникновения, проходить или нет после приема обезболивающих препаратов.
Чаще всего острая боль в пояснице обусловлена обструкцией мочеточника, т.е его закупоркой и нарушением оттока мочи из почки. Тупая боль — вялотекущим патологическими процессами: камнем, опухолью или кистой.
При мочекаменной болезни иногда случается почечная колика — одна из самых интенсивных болей в организме. Она возникает внезапно или может быть спровоцирована различными воздействиями (приемом мочегонных препаратов или поездкой на транспорте). Камень отходит из почки в мочеточник и перекрывает отток мочи.
Бывают и другие причины почечной колики. Закупорка мочеточника может возникать из-за сгустка крови, сдавления органа во время опухолевого процесса, увеличения плода во время беременности и т.д.
При возникновении боли в поясничной области, в первую очередь, необходимо избавить пациента от боли. Для этого применяются обезболивающие и спазмолитические препараты. Затем выполнятся диагностика заболевания: УЗИ органов мочевой системы, анализы крови и мочи. При необходимости выполняют МСКТ (мультиспиральную компьютерную томографию с контрастированием) или МРТ (магнитно-резонансную томографию).
Люмбаго (прострел, острая боль в пояснице)
Является одним из проявлений патологии позвонков или межпозвоночных дисков. Характеризуется болью в области поясницы, которая усиливается при малейшем движении, напряжении, в том числе при кашле и чихании.
Причины люмбаго
Когда происходит деформация позвонков и межпозвоночных дисков, воспаляются нервные окончания, возникает спазм мышц, на фоне этого развивается болевой синдром.
«Поясничному прострелу», как иногда называют люмбаго, в первую очередь, подвержены люди, занятые тяжелым физическим трудом, испытывающие сильные перегрузки, а также, наоборот, не тренированные, не привычные к большим нагрузкам. Чрезмерные физические усилия или неловкое движение могут спровоцировать развитие люмбаго. «Прострел» может возникнуть и по причине переохлаждения, особенно при сочетании низких температур и повышенной влажности.
Кроме того, сильную боль в пояснице может спровоцировать и ряд заболеваний внутренних органов: болезни почек, поджелудочной железы и гинекологические воспаления.
Диагностика люмбаго
Главным признаком люмбаго является наличие резкой острой боли в пояснице и ограниченность в движениях.
Подтвердить диагноз позволяют аппаратные исследования:
Лечение люмбаго
Для скорого и эффективного избавления от недуга очень важно применение комплексного лечения. Это может быть:
Такое комбинированное лечение позволяет достигать наилучших результатов.
Наряду с этим в лечении люмбаго используется медикаментозная терапия. Она включает в себя болеутоляющие средства, комплекс препаратов, способствующих восстановлению обменных процессов в тканях, улучшению питания нервных окончаний, устранению мышечных спазмов и нормализации кровоснабжения.
Симптомы, диагностика и лечение боли в пояснице
Поясничный отдел позвоночника, или поясница, представляет собой удивительно хорошо спроектированную структуру взаимосвязанных костей, суставов, нервов, связок и мышц, работающих вместе, чтобы обеспечить поддержку, силу и гибкость. Однако эта сложная структура также делает нижнюю часть спины уязвимой для травм и боли.
Однако эта сложная структура также делает нижнюю часть спины уязвимой для травм и боли.
Видео анатомии поясничного отдела позвоночника
Сохранить
Травма любой из структур поясничного отдела позвоночника может привести к боли в пояснице.
Смотреть: Видео по анатомии поясничного отдела позвоночника
В этой статье представлена модель для понимания симптомов, физических данных, визуализационных исследований и методов инъекции для постановки точного диагноза.
После точного диагноза причины боли в пояснице можно выбрать варианты лечения, основанные на передовой медицинской практике.
объявление
Что может пойти не так, поясничный отдел позвоночника
Низкая спина поддерживает вес верхней части тела и обеспечивает подвижность при повседневных движениях, таких как сгибание и скручивание.Мышцы нижней части спины отвечают за сгибание и вращение бедер во время ходьбы, а также за поддержку позвоночника. Нервы в нижней части спины обеспечивают ощущение и приводят в действие мышцы таза, ног и ступней.
См. Мышцы спины и боли в пояснице
Наиболее острая боль в пояснице возникает в результате травм мышц, связок, суставов или дисков. Организм также реагирует на травму, вызывая воспалительную реакцию заживления. Хотя воспаление кажется незначительным, оно может вызвать сильную боль.
Имеется значительное перекрытие нервного питания многих дисков, мышц, связок и других структур позвоночника, и мозгу может быть трудно точно определить причину боли. Например, дегенерированный или разорванный поясничный диск может ощущаться как растянутая мышца, вызывая воспаление и болезненный мышечный спазм в одной и той же области. Мышцы и связки заживают быстро, а разрыв диска может быть, а может и нет. Динамика боли помогает определить причину.
В этой статье:
Симптомы боли в пояснице
Боль в пояснице может включать в себя самые разные симптомы. Оно может быть легким и просто раздражающим, а может быть тяжелым и изнурительным. Боль в пояснице может начаться внезапно или медленно — возможно, приходить и уходить — и со временем постепенно ухудшаться.
Оно может быть легким и просто раздражающим, а может быть тяжелым и изнурительным. Боль в пояснице может начаться внезапно или медленно — возможно, приходить и уходить — и со временем постепенно ухудшаться.
В зависимости от основной причины боли симптомы могут проявляться по-разному. Например:
- Тупая или ноющая боль в пояснице
- Жгучая, жгучая боль, которая распространяется от поясницы к тыльной стороне бедер, иногда в голени или ступни; может включать онемение или покалывание (ишиас)
- Мышечные спазмы и напряжение в пояснице, тазе и бедрах
- Боль, усиливающаяся после длительного сидения или стоя
- Затруднения при вставании прямо, при ходьбе или переходе из положения стоя в положение сидя
объявление
Кроме того, симптомы боли в пояснице обычно описываются по типу начала и продолжительности:
- Острая боль. Этот тип боли обычно возникает внезапно, длится несколько дней или недель и считается нормальной реакцией организма на травму или повреждение тканей. Боль постепенно утихает по мере заживления тела.
- Подострая боль в пояснице. Этот тип боли длится от 6 недель до 3 месяцев и обычно носит механический характер (например, растяжение мышц или боль в суставах), но является продолжительным. На этом этапе может быть рассмотрено медицинское обследование, которое рекомендуется, если боль сильная и ограничивает способность участвовать в повседневной жизни, сне и работе.
- Хроническая боль в спине. Обычно определяется как боль в пояснице, которая длится более 3 месяцев, этот тип боли обычно тяжелый, не поддается лечению и требует тщательного медицинского обследования для определения точного источника боли. 1
Типы боли в пояснице
Есть много способов классифицировать боль в пояснице — два распространенных типа включают:
Существует много дополнительных источников боли, включая боль при хромоте (от стеноза), миелопатическую боль, невропатическую боль, деформацию, опухоли, инфекции, боль от воспалительных состояний (таких как ревматоидный артрит или анкилозирующий спондилит) и боль, исходящую от другой части тело и проявляется в пояснице (например, камни в почках или язвенный колит).
Боль в пояснице также может развиваться без определенной причины. Когда это происходит, основное внимание уделяется лечению симптомов (а не их причине) и общему состоянию здоровья пациента.
При подострой и хронической боли в пояснице важен тщательный диагноз, чтобы заложить основу для соответствующего лечения и реабилитации. Лечение боли в пояснице снижает вероятность повторных обострений боли в спине и помогает предотвратить развитие хронической боли в пояснице.
Список литературы
Причины, лечение и когда обратиться к врачу
Боль в спине — очень распространенное заболевание, хотя и однозначно переживаемое. От тупых или пульсирующих болей при остеоартрите позвоночника до прострела, острой боли при разрыве межпозвоночного диска, боли в спине также могут приходить и уходить, быть постоянными, усиливаться при упражнениях или длительном сидении и / или быть связаны с неврологическими симптомами, такими как онемение и покалывание.
Хотя боль в спине может расстраивать и изнурять, положительным моментом является то, что большинство из эпизодов боли в спине проходят или проходят при минимальном уходе и обычно в течение нескольких недель.
Иллюстрация Александры Гордон, Verywell
Распространенные причины
Есть несколько потенциальных причин боли в спине. Вот некоторые из наиболее частых причин, хотя это не исчерпывающий список.
Растяжение / растяжение мышц
Растяжения мышц и растяжения являются, пожалуй, наиболее частыми причинами боли в спине, особенно в нижней части спины. Растяжение относится к разрыву мышцы или сухожилия (фиброзной ткани, соединяющей мышцу с костью), а растяжение связок — к разрыву. связки (фиброзная ткань, соединяющая две кости вместе).
При этих слезах — которые возникают в результате травмы, например, подъема кушетки или постепенного перенапряжения, — возникает воспаление, вызывающее боль и, в некоторых случаях, мышечные спазмы.
Боль, вызванная растяжением мышц или растяжением спины, может варьироваться от легкой до изнурительной и часто описывается как «общая боль», которая проникает в ягодицы, усиливается при движении и успокаивается во время отдыха. Наряду с болью, мышечная ригидность и ограниченный диапазон движений часто наблюдаются при растяжении мышц и растяжении связок спины.
Вздутие и разрыв диска
Диски позвоночника расположены между соседними позвонками и служат амортизирующими подушками. По ряду причин — включая естественный процесс старения, травмы позвоночника, увеличение веса, курение и повторяющиеся нагрузки на позвоночник (например, длительное сидение или поднятие тяжелых предметов) — диски начинают портиться. со временем, делая их более склонными к выпучиванию или выступанию наружу (так называемый выпуклый или скользящий диск).Взаимодействие с другими людьми
Со временем выпуклый диск (без лечения) может со временем порваться. Когда диск разрывается, высвобождается его внутреннее содержимое (пульпозное ядро), которое сдавливает близлежащие нервные корешки или сам спинной мозг. Разорванный диск называется разрывом диска или грыжей межпозвоночного диска.
Разрыв межпозвоночного диска в пояснице вызывает острую боль в спине, которая может переходить в ягодицы, пах и / или одну ногу. Точно так же разрыв межпозвоночного диска в шее может вызывать боль, которая распространяется вниз по руке. Помимо боли, грыжа межпозвоночного диска может вызывать неврологические симптомы, такие как мышечная слабость, онемение и покалывание.
Остеоартроз позвоночника
Остеоартрит может поражать любой сустав в теле, включая мелкие суставы позвоночника (называемые позвоночными или фасеточными суставами). Остеоартрит позвоночника возникает в результате «износа» хряща, расположенного между суставами позвоночника.
По мере износа хряща может развиться тупая, ноющая или пульсирующая боль, которая усиливается при движении. Может возникнуть неприятное ощущение крепитации (ощущение хлопка), когда хрящ полностью изнашивается и суставы начинают тереться друг о друга.Жесткость суставов и ограниченный диапазон движений также могут возникать при остеоартрите позвоночника.
Может возникнуть неприятное ощущение крепитации (ощущение хлопка), когда хрящ полностью изнашивается и суставы начинают тереться друг о друга.Жесткость суставов и ограниченный диапазон движений также могут возникать при остеоартрите позвоночника.
По мере прогрессирования остеоартрита позвоночника в организме образуются новые костные наросты, стабилизирующие сустав. Эти костные шпоры могут в конечном итоге сдавливать близлежащие корешки спинномозговых нервов, вызывая онемение и покалывание, как при разрыве диска.
Помимо естественного процесса старения, ожирение может способствовать развитию остеоартрита позвоночника, поскольку лишний вес создает дополнительную нагрузку на позвоночные суставы.
Ишиас
Ишиас — это сдавление или защемление седалищного нерва, часто вызываемое грыжей межпозвоночного диска или костной шпорой. Травма или травма таза, ягодиц или бедра, диабет, длительное сидение и синдром грушевидной мышцы, когда малая мышца в ягодицах спазмирует и раздражает седалищный нерв, также могут вызывать ишиас.
Поскольку седалищный нерв является самым длинным нервом в организме (идет от основания позвоночника вниз по обеим ногам), его сжатие может привести к боли в пояснице, которая распространяется на ягодицы и вниз по ногам до подошв ( обычно с одной стороны).Помимо жжения и / или схваткообразной боли, пациенты могут испытывать покалывание, онемение и мышечную слабость.
Стеноз позвоночного канала
Стеноз позвоночного канала вызывает боли в спине у стареющего населения. С возрастом позвоночный канал постепенно сужается или сужается, отчасти из-за остеоартрита и утолщения тканей позвоночника. Если позвоночный канал становится слишком плотным, нервные корешки могут сдавливаться, вызывая неврологические симптомы, такие как слабость, онемение и покалывание.
Помимо возраста и артрита, другие состояния, которые могут привести к развитию стеноза позвоночника, включают сколиоз и болезнь Педжета — состояние, при котором наблюдается нарушение того, как кости растут и разрушаются.
Травматическая травма, например, в результате автомобильной аварии, также может привести к стенозу позвоночника (из-за внезапного отека и воспаления в позвоночном канале).
Спондилолиз и спондилолистез
Спондилолиз — это стрессовый перелом одного из позвонков позвоночника.Это заболевание чаще всего встречается у детей и подростков, которые занимаются такими видами спорта, как гимнастика или футбол, при которых постоянно возникает нагрузка на нижнюю часть спины.
Спондилолиз также может возникать в результате травмы позвоночника или дегенеративных изменений старения, которые вызывают потерю нормальных стабилизирующих структур позвоночного столба.
Если стрессовый перелом слишком сильно ослабляет позвонки, позвонок становится нестабильным и начинает «скользить» — это состояние называется спондилолистезом.Симптомы спондилолистеза включают боль и скованность в месте смещения позвонка.
Кроме того, если соскользнувший позвонок защемляет близлежащие нервные корешки, может возникнуть излучающая боль (например, боль, простреливающая руки и пальцы) и неврологические симптомы, такие как покалывание, онемение и слабость.
Остеопороз
Остеопороз — это ослабление костей, из-за которого они становятся более склонными к переломам. Боль в спине от остеопороза чаще всего связана с компрессионным переломом позвонка.Часто при компрессионном переломе человек не сообщает о травме в анамнезе, а скорее отмечает внезапную боль в спине после простого действия, такого как наклонение или чихание.
Боль при компрессионном переломе позвонка часто ощущается в пояснице или в середине спины (там, где произошел перелом). В редких случаях боль распространяется на другие части тела, например живот или ноги. Вообще говоря, боль от компрессионного перелома часто усиливается при движении, уменьшается в покое или в положении лежа и варьируется по качеству от острой до тупой.
Сколиоз
Сколиоз — это состояние, при котором позвоночник изгибается и скручивается, как буква «S» или буква «C». Обычно он развивается в детстве или в подростковом возрасте. В большинстве случаев причина сколиоза неизвестна, хотя может быть связана с травмой или врожденным дефектом. В некоторых случаях у нескольких членов семьи будет сколиоз, что указывает на потенциальный генетический компонент.
Обычно он развивается в детстве или в подростковом возрасте. В большинстве случаев причина сколиоза неизвестна, хотя может быть связана с травмой или врожденным дефектом. В некоторых случаях у нескольких членов семьи будет сколиоз, что указывает на потенциальный генетический компонент.
Из-за искривления и скручивания позвоночника при сколиозе у человека может развиться дискомфорт в шее и спине, а при достаточно сильном — проблемы с дыханием.
Редкие причины
Реже боль в спине возникает из-за общего (системного) заболевания, такого как анкилозирующий спондилит, или чего-то более тревожного, например, опухоли или инфекции.
Анкилозирующий спондилит (AS)
AS — это хроническое воспалительное заболевание суставов позвоночника (позвонков), которое вызывает боль в пояснице и скованность, обычно начинающуюся в возрасте до 40 лет. Боль в спине при AS имеет тенденцию уменьшаться при физических нагрузках и ухудшаться ночью.
Рак
Опухоль позвоночника может возникнуть сама по себе (так называемая первичная опухоль позвоночника) или в результате рака в другом месте тела (так называемый метастатический рак).В дополнение к грызущей боли в спине, которая часто усиливается ночью и может отдавать в плечи и шею, человек может испытывать необъяснимую потерю веса и необычную усталость.
Инфекция
Инфекция позвоночника, называемая позвоночным дискитом или остеомиелитом, вызывает сильную постоянную боль. Удивительно, но, несмотря на наличие инфекции, у человека может не быть лихорадки. История предшествующей операции на спине может указать на наличие инфекции.
Синдром конского хвоста
Синдром конского хвоста — это редкий синдром, который возникает, когда пучок нервов, расположенный в нижней части спинного мозга, повреждается или раздражается.Помимо боли в пояснице, человек может испытывать онемение или покалывание, распространяющееся по одной или обеим ногам, «провисание стопы», сексуальную дисфункцию и проблемы с контролем мочевого пузыря и кишечника.
Иллюстрация Александры Гордон, Verywell
Когда обращаться к врачу
Большинство эпизодов боли в спине длятся несколько дней и полностью проходят в течение нескольких недель. Если у вас возникла новая боль в спине, вам следует обратиться к врачу, чтобы узнать, нужно ли вам дальнейшее обследование. Есть также несколько предупреждающих знаков, которые могут указывать на проблему, требующую немедленной оценки:
- Боль в спине не проходит несколько дней
- Твоя боль в спине будит тебя ночью
- Вам трудно контролировать свой кишечник или мочевой пузырь
- У вас жар, озноб, пот или другие признаки инфекции
- Любые другие необычные симптомы
Диагностика
Подробный медицинский анамнез и физическое обследование лежат в основе диагностики боли в спине с последующим визуализацией и лабораторными исследованиями, если у человека есть симптомы «красного флага», такие как лихорадка, указывающие на возможную инфекцию, или необъяснимую потерю веса, указывающую на рак или воспалительный артрит, подобный AS.
История болезни
Прежде чем обследовать вашу спину, ваш врач задаст вам несколько вопросов о вашей боли в спине, например, когда она началась, что делает ее хуже и лучше, и есть ли у вас какие-либо сопутствующие симптомы, такие как онемение или покалывание. Чтобы ускорить этот процесс, может быть полезно прийти на прием с письменным описанием вашей боли (как можно лучше).
Медицинский осмотр
Во время медицинского осмотра ваш врач внимательно осмотрит и надавит на структуры вашего позвоночника, а также на мышцы, соответствующие области боли.
Тщательное неврологическое обследование, которое включает проверку ног на прочность, ощущения и рефлексы, также важно для определения источника вашей боли.
Иногда определенные приемы могут помочь вашему врачу точно установить диагноз. Например, ваш врач может провести тест на прямую ногу, в котором он поднимает вашу ногу, пока вы лежите на спине.
Во время этого маневра боль, которая исходит ниже вашего колена, указывает на боль нервных корешков L4-S1, что означает, что эти нервные корешки сжимаются или раздражаются, часто из-за грыжи межпозвоночного диска или костной шпоры от артрита.Взаимодействие с другими людьми
Лаборатории
В зависимости от подозрений вашего врача в отношении определенного диагноза он может назначить различные анализы крови. Например, если вашего врача беспокоит инфекция или рак, он может назначить общий анализ крови и маркеры воспаления, такие как скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ).
Изображения
Визуализирующие исследования обычно не нужны при острой боли в пояснице, если нет симптомов или признаков рака, инфекции, перелома или синдрома конского хвоста.Если требуется визуализация, обычно выбирают магнитно-резонансную томографию (МРТ), альтернативой является компьютерная томография (КТ).
Дифференциальная диагностика
Когда ваш врач оценивает вашу боль в спине, он будет учитывать другие состояния здоровья, которые вызывают боль в спине. Например, некоторые желудочно-кишечные заболевания могут указывать на боль в спине, включая панкреатит, заболевание желчного пузыря и язвенную болезнь. Обычно, однако, другие симптомы присутствуют, чтобы предложить пищеварительную проблему (по сравнению с костно-мышечной проблемы), такие как дискомфорт в животе, или тошнота и рвота.
Точно так же опоясывающий лишай (опоясывающий лишай) может вызывать боль в спине — что интересно, часто боль возникает до появления сыпи.
Что еще более тревожно, аневризма брюшной аорты (АБА) может указывать на боль в спине, обычно в средней и нижней частях. Человек с аневризмой брюшной аорты может также испытывать дискомфорт в животе вместе с ощущением пульсации в брюшной полости.
Другие состояния, которые могут указывать на боль в спине, включают:
Если ваш врач подозревает наличие указанного источника боли в спине, может быть проведено обследование органов малого таза или брюшной полости, а также различные анализы крови или мочи.
Лечение
Самым неприятным аспектом лечения боли в спине является то, что симптомы часто исчезают. Большинство людей полностью выздоравливают, просто избегая нагрузки на спину. Однако имейте в виду, что это не означает продолжительный постельный режим. Вместо этого медленная и умеренная физическая активность может сократить время восстановления.
Уход за собой
Пациенты часто обнаруживают, что такие стратегии, как отдых, лед и тепло, могут облегчить их боль и, возможно, ускорить процесс заживления.
Лекарства
Если основные методы лечения боли в спине не уменьшают ваши симптомы, следующим шагом будет обращение к врачу. В зависимости от симптомов и продолжительности проблемы ваш врач может составить схему лечения, которая может включать прием одного или нескольких лекарств. Два наиболее распространенных лекарства, используемых для лечения боли в пояснице, включают нестероидные противовоспалительные средства (НПВП) и миорелаксанты.
Эпидуральные спинномозговые инъекции, при которых стероид (кортизон) вводится в эпидуральное пространство вокруг позвоночника, иногда используются для облегчения симптомов ишиаса и спондилолистеза.При остеоартрите позвоночника для снятия боли иногда рекомендуется инъекция стероидов в пораженный фасеточный сустав.
Физиотерапия
Ваш врач может порекомендовать физиотерапию, чтобы помочь укрепить и растянуть мышцы спины, улучшить подвижность и функциональность, а также облегчить боль. Кроме того, режим упражнений с малой нагрузкой, например ходьба, плавание или езда на велосипеде, может помочь улучшить диапазон движений и гибкость при таких состояниях, как спондилолистез, остеоартрит позвоночника или ишиас.
Дополнительная и нетрадиционная медицина
Вот некоторые примеры потенциально успокаивающей дополнительной терапии:
Добавки, такие как магний или витамин D, также могут помочь облегчить боль в спине. Однако не забудьте поговорить со своим врачом, прежде чем принимать какие-либо витамины, травы или добавки, чтобы убедиться, что они подходят и безопасны для вас.
Хирургия позвоночника
Операция на позвоночнике обычно предназначена для лечения боли в спине, которая не проходит с помощью простых шагов.Однако при некоторых состояниях может потребоваться операция. Ваш врач может помочь вам определить, когда операция может быть подходящим лечением для вашего состояния.
Профилактика
Боль в спине — одно из самых распространенных и неприятных недугов. Положительным моментом является то, что есть несколько стратегий, которые вы можете предпринять, чтобы предотвратить возникновение и / или прогрессирование боли в спине.
Некоторые стратегии включают:
- Поддержание здорового веса
- Участие в программе упражнений, которая укрепляет ваши основные мышцы и отличается мягкостью и малой нагрузкой (например, плавание, ходьба, йога или пилатес)
- Практика правильной осанки и механики тела (e.грамм. подъем, сгибая колени, а не талию)
- Сон на кровати, которая хорошо поддерживает позвоночник
- Избегание вредных привычек, таких как курение
Слово Verywell
Хотя получение информации о боли в спине является упреждающим, не забудьте проверить это, чтобы оптимизировать процесс выздоровления. Вы заслуживаете того, чтобы как можно скорее вернуться к тому, чтобы чувствовать себя лучше и наслаждаться жизнью.
Боль в спине | Причины, упражнения, лечение
Часто боль в спине имеет не одну простую причину, а может быть вызвана одной или несколькими из следующих причин:
- плохая осанка
- Недостаток упражнений, приводящий к скованности позвоночника и слабости мышц
- мышечных растяжений или растяжений.
Помимо перечисленного выше, существуют также особые состояния, которые связаны с ощущением боли в спине. Важно помнить, что сильная боль не обязательно означает серьезную проблему. Некоторые общие условия перечислены ниже.
Спондилез
По мере того, как мы становимся старше, кости, диски и связки позвоночника могут естественным образом ослабевать с возрастом. В той или иной степени это происходит со всеми нами как часть процесса старения, но это не должно быть проблемой, и не у всех будет от этого боль.
В той или иной степени это происходит со всеми нами как часть процесса старения, но это не должно быть проблемой, и не у всех будет от этого боль.
По мере взросления диски в позвоночнике становятся тоньше, а промежутки между позвонками сужаются. Маленькие кусочки кости, известные как остеофиты, могут образовываться по краям позвонков и фасеточных суставах.
Медицинский термин для этого явления — спондилез, он очень похож на изменения, вызванные остеоартритом в других суставах.
Поддержание гибкости позвоночника и прочности мышц вокруг позвоночника и таза уменьшит воздействие спондилеза.
Ишиас
Боль в спине иногда связана с болью в ногах, при этом может наблюдаться онемение или покалывание.Это называется радикулитом.
Это происходит из-за сдавливания или сдавливания нерва в позвоночнике. Для большинства людей с ишиасом боль в ногах может быть самой тяжелой, а иногда у них может быть слабая боль в спине или вообще не быть.
В большинстве случаев ишиас возникает из-за давления на нерв выпуклым диском. Диски имеют форму выпуклости, поэтому мы можем легко двигать позвоночником, но иногда выпуклость может «зацепить» нервный корешок и вызвать боль, которая распространяется вниз по ноге и стопе.
Большинство людей выздоравливают довольно быстро, хотя в некоторых случаях это может занять несколько месяцев.
Если начать легкие упражнения как можно скорее, это значительно поможет при ишиасе. Также неплохо было бы обратиться к физиотерапевту.
Стеноз позвоночного канала
Иногда боль в спине связана с болью в ногах, которая начинается после того, как вы начинаете ходить в течение нескольких минут, а затем, как правило, очень быстро проходит, когда вы садитесь. Это называется стенозом позвоночного канала.
Это может происходить с рождения или может развиваться по мере взросления.
Проблемы возникают, когда что-то давит на небольшое пространство в середине позвоночника, где находятся нервы. Это пространство, которое называется позвоночным каналом или корневым нервным каналом, может быть сдавлено костью или связкой.
Это пространство, которое называется позвоночным каналом или корневым нервным каналом, может быть сдавлено костью или связкой.
Симптомы часто поражают обе ноги, но одна может быть хуже другой. Боль обычно уменьшается, когда вы садитесь и отдыхаете, и некоторые люди обнаруживают, что у них меньше боли, если они ходят немного сутулые. Как и при радикулите, основная проблема — это боль в ногах, а не в спине.
В большинстве случаев ни радикулит, ни стеноз позвоночника не являются серьезными проблемами. Однако, если симптомы доставляют вам много неприятностей и сильно влияют на качество вашей жизни, вам следует обратиться к врачу за дополнительными советами и обсудить, что еще можно сделать.
Прочие причины
К другим более редким причинам боли в спине относятся:
- Проблемы с костями, такие как переломы, часто связанные с истончением костей, известным как остеопороз.
- инфекция
- опухоль
- воспаление, например при анкилозирующем спондилите.
Боль в спине — Причины — NHS
Не всегда можно определить причину боли в спине, но это редко бывает чем-то серьезным.
Большинство болей в спине называется «неспецифической» (очевидной причины нет) или «механической» (боль возникает в суставах, костях или мягких тканях в позвоночнике и вокруг него).
Этот вид боли в спине:
- имеет тенденцию улучшаться или ухудшаться в зависимости от вашего положения — например, вам может стать лучше, когда вы сидите или лежите
- часто чувствует себя хуже при движении, но полностью избегать движения спины — не лучшая идея, так как это может ухудшить положение
- может развиваться внезапно или постепенно
- иногда является результатом неправильной осанки или неудобного подъема чего-либо, но часто происходит без видимой причины
- может быть вызвано незначительной травмой, например растяжением (растяжение связок) или растяжением (растяжение мышц).
- может ассоциироваться с ощущением стресса или истощения
- обычно начинает поправляться в течение нескольких недель
Заболевания, вызывающие боли в спине
К состояниям, которые могут вызвать боль в спине, относятся:
- проскользнувший (выпавший) диск (хрящевой диск в позвоночнике, давящий на нерв) — это может вызвать боль и онемение в спине, покалывание и слабость в других частях тела
- радикулит (раздражение нерва, идущего от поясницы к ступням) — это может вызвать боль, онемение, покалывание и слабость в пояснице, ягодицах, ногах и ступнях
- анкилозирующий спондилит (отек суставов в позвоночнике) — вызывает боль и скованность, которые обычно усиливаются по утрам и улучшаются при движении
- спондилолистез (смещение кости позвоночника) — это может вызвать боль и скованность в пояснице, а также онемение и покалывание.
Эти состояния лечат иначе, чем неспецифические боли в спине.
Очень редко боль в спине может быть признаком серьезной проблемы, такой как:
- Сломанная кость позвоночника
- инфекция
- Синдром конского хвоста (когда нервы в пояснице сильно сдавлены)
- некоторые виды рака, например множественная миелома (тип рака костного мозга)
Если вы обратитесь к терапевту с болями в спине, он будет искать их признаки.
Последняя проверка страницы: 14 января 2020 г.
Срок следующего рассмотрения: 14 января 2023 г.
7 распространенных причин боли в спине
Около 60-80 процентов взрослых в Соединенных Штатах в какой-то момент своей жизни будут испытывать боли в шее, позвоночнике и спине.Боль в спине — одно из наиболее распространенных заболеваний, о которых сообщают в США, и вы, вероятно, испытаете ее в какой-то момент своей жизни. Этот тип боли обычно является симптомом другого заболевания и может иметь множество причин.
Вот семь распространенных причин болей в спине:
1. Растянутая мышца или сухожилие
Подъем ящиков или тяжелых предметов, работа и даже сон в неудобном положении могут привести к боли в спине.Часто это означает, что вы могли растянуть или растянуть одну из многих мышц и сухожилий спины. Боль в спине из-за растянутой мышцы или связки иногда может вызывать стеснение и спазмы.
2. Воспаление
Воспаление является частью естественного иммунного ответа вашего организма, но все же может вызывать дискомфорт, жар и боль. Если воспаление сохраняется из-за травмы или болезни, оно может вызвать хроническую болезненность в спине и позвоночнике.
3. Артрит
Более 52 миллионов взрослых страдают от скованности и боли при артрите.Артрит — это тип хронического воспаления, которое может поражать суставы по всему телу, включая спину. Боль при артрите часто сопровождается скованностью и отеком.
4. Остеопороз
Остеопороз — это заболевание, вызывающее уменьшение костной массы, особенно в области запястья и позвоночника. Эта уменьшенная масса делает кости слабее и может привести к болезненным переломам.
5. Травмированная грыжа и разрыв межпозвоночного диска
Подушечки ткани, называемые дисками, разделяют костные позвонки позвоночника.Когда эти диски смещаются, выпирают или травмируются, они могут стать болезненными и даже изнуряющими. С возрастом диски становятся более подверженными повреждению.
6. Стресс
Ваш позвоночник выполняет важную работу по поддержанию вертикального положения тела. Плохая осанка и лишний вес могут вызвать дополнительную нагрузку на позвоночник. Когда мышцам спины приходится работать очень интенсивно, это может вызвать дискомфорт и боль в спине.
7. Фибромиалгия
Фибромиалгия недостаточно изучена, но может вызывать боль во всем теле, включая спину.Хотя исследователи все еще работают над пониманием болей и болей при фибромиалгии, большинство согласны с тем, что она вызвана аномалиями в нервной системе.
Несмотря на то, что существует множество различных причин боли в спине, ее можно вылечить и контролировать. Изменения в образе жизни, такие как научиться поднимать тяжелые предметы, осторожно спать в удобной для спины позе и поддерживать здоровый вес, могут помочь уменьшить дискомфорт в спине. Если у вас сильная или изнурительная боль в спине, пора поговорить со специалистом-ортопедом в Reid Health о вариантах улучшения ваших симптомов.
Фотография предоставлена: Flickr
6 средств быстрого облегчения боли в пояснице
Мы все хотим знать лучший способ быстро облегчить боль в пояснице. В лучшем случае боль в спине может раздражать, а может и истощать. В худшем случае такой дискомфорт может быть крайне изнурительным. Если вы когда-либо просыпались с ужасной болью в спине, возможно, вы также узнали, как быстро такая болезнь может сорвать ваш день, неделю или даже несколько месяцев или лет.
К счастью, есть средства от этой боли.Вы можете выбрать одну из множества стратегий — от физических упражнений до улучшения сна и снижения уровня стресса. В следующий раз, когда у вас появится боль в спине (или если вы страдаете ею сейчас), рассмотрите следующие методы облегчения боли в спине. Не забудьте обсудить с врачом домашние средства от боли в спине, прежде чем использовать их.
Средства для облегчения боли в пояснице
1. Упражнения для расслабления мышц
Хотя упражнения могут показаться нелогичными, когда боль в пояснице вызывает у вас горе, правильные движения могут помочь устранить дискомфорт.Всегда важно проконсультироваться с врачом перед тренировкой, когда вы испытываете боль, но этот разговор стоит того, чтобы поговорить, если вы страдаете.
Во-первых, вы должны помнить, что не все упражнения полезны для борьбы с болями в спине. Старайтесь избегать упражнений на касание пальцев ног и приседаний, которые могут усилить нагрузку на позвоночник, а не уменьшить ее. Подъем ног — еще одно упражнение, от которого следует держаться подальше, когда вам больно. Если у вас слабый корпус, подъем ног может оказаться слишком сложным для вашего тела, если вы уже испытываете боль.
Несколько типов упражнений могут быть полезны, когда вам нужно облегчить боль в спине. Частичные скручивания могут помочь укрепить мышцы кора без чрезмерного давления на эту область. Также могут быть полезны медленные и контролируемые упражнения сидя у стены. Другие повторения, которые следует рассмотреть, включают последовательное приведение каждого колена к груди, наклоны таза и плавание.
2. Использование горячего / холодного лечения
Еще один эффективный метод — горячая и / или холодная терапия. Это средство легко реализовать, к тому же это недорогой вариант.Некоторые виды болей можно облегчить с помощью тепла и / или холода. Это может включать боль в пояснице, возникающую по общим причинам, например стеноз позвоночного канала. Если вы испытали прямую боль в пояснице в результате травмы, такой как столкновение, падение или спортивная травма, решением может стать терапия горячим / холодным способом. Другие виды болей, которые можно уменьшить от горячих / холодных аппликаций, включают боли в мышцах от упражнений, а также растяжение мышц, возникающее в результате напряжения спины.
Тип боли, которую вы испытываете, должен определять вид терапии горячим и / или холодным способом, который вы выберете.Если у вас острая боль, вам следует приложить холод, а затем тепло. Если дискомфорт хронический или подострый, следует постоянно прикладывать мягкое тепло. Если вы пытаетесь уменьшить болезненность после тренировки, вам следует приложить лед.
Вы можете использовать горячие и холодные пакеты, доступные в магазинах, или можете попробовать приготовить свои собственные горячие и холодные пакеты в домашних условиях.
3. Растяжка Подробнее
В дополнение к другим видам упражнений, обсуждаемых здесь, вы можете выполнять упражнения на растяжку, чтобы уменьшить боли в спине.Растяжка йоги, известная как «поза ребенка», может помочь облегчить проблемы с поясницей, также может помочь растяжка от колен к груди. Когда вы растягиваете грушевидную мышцу в ягодице, вы можете уменьшить напряжение в ягодицах и пояснице. Слегка поворачивая позвоночник в сидячем положении, вы можете повысить подвижность. Другие упражнения, которые могут вам подойти, — это растяжка «Кошка-Корова», которая укрепляет позвоночник, и растяжка «Сфинкс»: растяжка с изгибом спины, которая может укрепить грудь, позвоночник и ягодицы.
4. Получите лучшую обувь
Обувь, которую вы носите, безусловно, может повлиять на здоровье вашей спины и на самом деле может быть одним из лучших и наиболее очевидных средств от боли в пояснице. Известно, что высокие каблуки способствуют возникновению проблем у многих людей. Однако простое ношение обуви на плоской подошве — не всегда ответ. Соответствующая поддержка свода стопы и амортизация стопы жизненно важны, и это может значительно помочь в купировании боли. Еще одним важным фактором является то, как сидит ваша обувь: если она слишком тесная, боль в ноге может привести к изменению вашей походки, а это может привести к нагрузке на спину.Точно так же слишком большая обувь может заставить вас компенсировать это за счет изменения походки. Ортопедические стельки — это один из способов повысить подвижность и комфорт, а также избавиться от боли в спине.
5. Снизьте уровень стресса
Продолжительные периоды сильного стресса могут нанести вред различным аспектам вашего здоровья, в том числе вашей спине. Стресс может повлиять на то, как вы дышите, и это может привести к напряжению и растяжению спины. Кроме того, люди нередко становятся менее активными во время стресса.К сожалению, малоподвижный образ жизни — полная противоположность тому, что нужно большинству людей в таких случаях. Сидение за столом, полулежание на диване или пребывание в постели вместо того, чтобы растягиваться или заниматься спортом, в конечном итоге могут нанести вам вред. Чтобы уменьшить стресс и уменьшить вероятность дискомфорта, связанного со стрессом, подумайте о том, чтобы внести небольшие изменения в свои привычки. Употребление более здоровой пищи может помочь избежать стресса, при этом очень важно уделять время отдыху. Проводите время с собой и своими близкими, чтобы ваш дух оставался сильным, когда жизнь трудна.Это может косвенно привести к оздоровлению спины.
6. Лучше спать
Достаточно отдыхать — еще одна важная стратегия для поддержания хорошей формы. Если вы не спите в оптимальном положении, вы можете недосыпать. Плохая осанка во сне также может вызывать боли. Убедитесь, что ваш позвоночник остается в нейтральной позе, и попробуйте спать на спине. Если у вас проблемы со сном, если вы не находитесь на одной стороне, вам следует периодически менять стороны. Не кладите подушку под плечи; вместо этого его следует поместить под шею и голову.Выбор правильного матраса также имеет решающее значение. Если ваша талия уже, чем бедра, выберите относительно мягкий матрас. Если ваша талия и бедра примерно одинаковой ширины, подойдет более жесткий матрас.
Облегчение боли в спине
Когда вы страдаете от боли или изо всех сил пытаетесь избавиться от боли в пояснице, может показаться трудным принять упреждающий подход к этому вопросу. Однако облегчение таких болей в значительной степени зависит от вас. Если вы внесете простые изменения в привычки и образ жизни, вы можете быть приятно удивлены результатами.В Медицинском центре Северного Техаса мы очень гордимся тем, что помогаем нашему сообществу улучшить здоровье. Если вы страдаете от болей в спине, позвоните нам по телефону (940) 665-1751 или свяжитесь с нами сегодня через Интернет.
Боль в спине: причины и лечение
Боль в спине
По данным Национального института здоровья (NIH), около 80 процентов американцев в какой-то момент своей жизни испытывают боль в пояснице. Боль в спине чаще всего бывает острой, что означает, что она продолжается от нескольких дней до нескольких недель.Но примерно у 20 процентов людей, страдающих острой болью в пояснице, развивается хроническая боль в пояснице, то есть их боль длится 12 недель или дольше.
Работая со специалистом по обезболиванию, вы можете найти подходы, которые уменьшат вашу хроническую боль в спине и восстановят качество вашей жизни.
Что вызывает боли в спине?
Боль в спине может быть вызвана несчастным случаем, поднятием тяжестей, другой напряженной деятельностью, возрастными изменениями позвоночника или определенными заболеваниями.Вот некоторые из наиболее распространенных источников боли в спине:
- Растяжения и деформации. Растяжения вызваны чрезмерным растяжением или разрывом связок, а деформации — разрывами сухожилий или мышц.
- Дегенерация межпозвонкового диска. В результате нормального процесса старения обычно резиновые диски теряют свою амортизирующую способность.
- Грыжа или разрыв межпозвоночного диска. Сжимаются межпозвоночные диски. Грыжа — это когда это сжатие заставляет диски выпирать наружу.
- Радикулопатия, включая радикулит. Компрессия, воспаление или повреждение спинномозгового нерва. Давление на нервный корешок вызывает боль, онемение или покалывание, которое распространяется на другие части тела, обслуживаемые этим нервом.
- Спондилез. Нормальный износ суставов, дисков и костей вызывает общую дегенерацию позвоночника.
- Спондилолистез. Позвонок нижней части позвоночника соскальзывает с места, защемляя нервы, выходящие из позвоночника.
- Стеноз позвоночного канала. Сужение позвоночного столба оказывает давление на спинной мозг и нервы.
- Неровности скелета. Сколиоз, искривление позвоночника, обычно не вызывает боли до среднего возраста. Лордоз — это аномально выраженная дуга в пояснице.
- Артрит. Это включает остеоартрит, ревматоидный артрит и спондилит, воспаление позвонков.
Почему мне следует обращаться к специалисту по обезболиванию?
Специалисты по обезболиванию работают с пациентами, чтобы диагностировать боль и лечить ее безопасно и эффективно с наименьшими побочными эффектами.Эти методы лечения не требуют приема лекарств. Фактически, лечение боли обычно более эффективно, когда используется комплексный подход. Специалисты по обезболиванию понимают весь спектр вариантов обезболивания, в том числе то, как использовать их в сочетании для достижения успешного результата.
Как диагностируется причина боли в спине?
Ваш врач рассмотрит следующую информацию:
- Характеристики пациента. Например, пожилой возраст связан с артритом.Ожирение создает нагрузку на спину и увеличивает вероятность дегенерации диска. Важным фактором может быть тяжелая атлетика или участие в других видах деятельности.
- История болезни. Врач задает вопросы, чтобы определить, было ли это несчастным случаем или другим специфическим фактором, повлекшим за собой травму, которая вызывает боль. Врач также спросит, где и когда вы чувствуете боль и как долго вы ее испытываете.
- Результаты медицинского осмотра. При обследовании основное внимание уделяется локализации боли.Это включает определение того, является ли боль осевой (ограничивается поясницей) или иррадирующей (распространяется на ягодицы, ноги и ступни).
- Результаты визуализации и других тестов. Опции включают в себя рентген, магнитную томографию (МРТ), компьютерную томографию (КТ), УЗИ и сканирование костей.
Каковы особенности лечения радикулита?
Ишиас возникает из-за сдавления седалищного нерва, большого нерва, который проходит через ягодицы и проходит вниз по задней части ноги.Симптомы включают боль, которая распространяется по этому нерву от спины через ягодицы и вниз по ноге, иногда даже к стопе.
Ишиас обычно возникает в результате сдавления позвоночника. Но ваш врач также должен подумать, может ли это быть вызвано крошечной мышцей, называемой грушевидной мышцей, расположенной в ягодицах около верхней части тазобедренного сустава. Грушевидная мышца находится прямо под седалищным нервом и может вызывать аналогичные проблемы, если спазмирует. Специалист по обезболиванию может диагностировать эту проблему и снять мышечное напряжение с помощью инъекции.
Какие процедуры могут облегчить боль?
Лучше всего рассмотреть и использовать несколько методов лечения боли в спине, включая многообещающие новые подходы, такие как высокочастотная стимуляция спинного мозга и стимуляция ганглиев задних корешков. Приведенные ниже варианты основаны на информации, полученной от специалистов по управлению ASA боли, ASA-ассоциированных исследований, Национального института артрита и костно-мышечной и кожных заболеваний и Национального института неврологических расстройств и инсульта (NINDS).
- Физиотерапия. Упражнения и растяжки могут укрепить основные группы мышц, которые поддерживают нижнюю часть спины, улучшить подвижность и гибкость и способствовать правильной осанке.
- Модификация поведения. Научитесь правильно двигать телом во время повседневной деятельности, особенно связанной с поднятием тяжестей, толканием или тягой, может помочь облегчить и предотвратить боль в спине. Также могут помочь здоровые привычки, такие как упражнения, расслабление, регулярный сон и правильное питание.
- Дополнительные подходы. Йога, иглоукалывание и массаж — вот те подходы, которые показали некоторую пользу.
- Спинальные манипуляции и мобилизация. Хиропрактики применяют эти методы, которые, по данным NINDS, показали краткосрочную пользу от небольшой до умеренной.
- Спинальные эпидуральные инъекции. Стероидный противовоспалительный препарат вводится в область позвоночника, называемую эпидуральным пространством. Хотя облегчение является кратковременным, несколько инъекций могут позволить вам хорошо функционировать в течение длительного периода времени.
- Инъекции нервной блокады. Анестетик и стероид вводятся в определенный нервный корешок позвоночника.
- Радиочастотная абляция. Специалист по медицине боли вводит иглу в нерв, ответственный за боль, и поражает его электрическим током, создаваемым радиоволнами. Это приводит к короткому замыканию болевых сигналов.
- Чрескожная электрическая стимуляция нервов. Эти процедуры посылают электрические сигналы низкого напряжения от небольшого устройства к болезненной области через подушечки, прикрепленные к вашей коже.Это может обеспечить кратковременное облегчение, будь то прерывание сигналов боли в мозг или стимуляция выработки эндорфинов, естественных болеутоляющих средств организма.
- Intrathecal насосы. Эта имплантированная помпа позволяет нажатием кнопки вводить местные анестетики, наркотики и другие обезболивающие в спинной мозг. Это может принести облегчение и избежать побочных эффектов, которые часто возникают при пероральном приеме этих препаратов.
- Низкочастотная стимуляция спинного мозга. Небольшое устройство, похожее на кардиостимулятор, имплантируется под кожу для передачи электрических импульсов в спинной мозг. Это вызывает ощущение, часто воспринимаемое как покалывание или жужжание, которое маскирует ваше восприятие боли.
- Высокочастотная стимуляция спинного мозга. Ранние данные многообещающие об эффективности высокочастотных импульсов для облегчения боли без покалывания или жужжания, которые возникают при низкочастотной стимуляции. Более высокочастотные импульсы также могут обеспечить более эффективное обезболивание.
- Стимуляция ганглия задних корешков. Эта альтернатива стимуляции спинного мозга нарушает болевые сигналы, целенаправленно воздействуя на нервы, ответственные за боль. В исследовании, представленном на ежегодном собрании ANESTHESIOLOGY® 2018, исследователи сообщили об обнадеживающих результатах.
- Лекарства. Могут помочь миорелаксанты, анальгетики, такие как ацетаминофен и аспирин, и нестероидные противовоспалительные препараты, такие как ибупрофен. Исследователи изучают эффективность невропатических препаратов, таких как габапентин.Опиоиды обычно не эффективны для лечения хронической боли в спине; в большинстве случаев их использование должно ограничиваться лечением сильной боли в течение нескольких дней после травмы, если это необходимо.


