Болят почки, или поясница — как определить? — СМТ Клиника
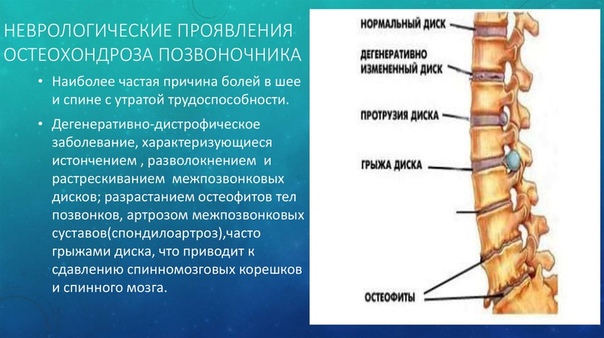
Боли почек и поясницы схожи симптоматически — ощущаются остро, значительно сковывают движения, локализуются в одних и тех же областях.
Но при болезнях почек часто наблюдается общее недомогание с чувством слабости, температурой, головной болью.
В свою очередь, скелетно-мышечная боль не распространяется на живот, отсутствуют признаки расстройств чувствительности, наблюдается хронический характер.
При неврологических нарушениях нередки “выстрелы” в ногу, нарушение чувствительности в зоне пораженных участков.
Красные флажки. На что обратить внимание:
— боль не уменьшается в покое;
— заметны тенденции к нарастанию;
— наблюдается высокая температура, снижается вес.
Как и в случае с любой симптоматикой, не рекомендуем ставить диагноз самостоятельно и заниматься самолечением. Например, если вы решите помочь своей пояснице прогревающей мазью, тогда как существует риск патологий почек, грыжи (что встречается крайне часто), любой другой воспалительный процесс — вы не только не поможете себе, но и нанесете вред здоровью вплоть до инвалидизации.
Например, если вы решите помочь своей пояснице прогревающей мазью, тогда как существует риск патологий почек, грыжи (что встречается крайне часто), любой другой воспалительный процесс — вы не только не поможете себе, но и нанесете вред здоровью вплоть до инвалидизации.
Боли в пояснице — общий симптом, характерный не только для остеохондроза (и болезней почек), но и для:
— язвенной болезни;
— тромбозов и аневризм;
— заболеваний яичников;
— мочекаменной болезни;
— воспалительных процессов в тазе и брюшной области.
Вне зависимости от сопутствующей симптоматики, при болях в пояснице рекомендуем снизить нагрузку и записаться к доктору.
К какому врачу идти?
Если у вас не наблюдается изменений в моче (цветность, запах, наличие крови), записывайтесь к неврологу-остеопату, в ином случае — проконсультируйтесь в колл-центре клиники.
На приеме доктор определит истинную причину боли, если последняя носит неврологический, скелетно-мышечный характер. При подозрениях на грыжи, при снижении рефлексов, атрофии мышц, подозрении на воспалительные процессы, может потребоваться дополнительная диагностика, включающая в себя рентген, КТ, УЗИ почек, анализ мочи и крови.
При подозрениях на грыжи, при снижении рефлексов, атрофии мышц, подозрении на воспалительные процессы, может потребоваться дополнительная диагностика, включающая в себя рентген, КТ, УЗИ почек, анализ мочи и крови.
Стоит ли торопиться с посещением доктора?
Не рекомендуем затягивать диагностику своего организма. Тем более, если вы испытываете сомнения в причинах поясничных болей. Даже в случае, если причина болей — остеохондроз, запишитесь к доктору, чтобы остановить разрушительные процессы вашего опорно-двигательного аппарата.
Названы три смертельные болезни, основной симптом которых – боль в спине
Медики утверждают, что боль в спине может быть проявлением трех смертельно опасных болезней — остеоартрита, сахарного диабета или даже рака.
Зачастую, люди пренебрегают своим здоровьем и лишь снимают симптомы. Однако медики этого не одобряют, аргументируя это тем, что симптомы с каждым разом будут только усиливаться.
Профессор Квинетт Лоу заверяет, что боли в пояснице — признак остеоартрита, при котором поражаются суставы. Основными проявлениями этого заболевания является мышечная слабость, тугоподвижнось спины, онемение конечностей.
Также боль в спине может указывать на рак кости, который оказывает сильное давление на нервные корешки. Процесс воздействует на костную ткань и провоцирует микротравмы, коллапс и патологические переломы. Профессор добавил, что рак простаты, легких, кишечника и груди так же вызывают острую боль в спине.
Кроме того, опасным диагнозом является и сахарный диабет. Проведенные исследования показали, что у людей, страдающих диабетом, на 35% выше риск возникновения болей и резей в пояснице, пишет портал Актуальные новости.
Как ранее сообщали «Кубанские новости», медики назвали пять ранних симптомов, которые могут свидетельствовать о заболевании диабетом.
Американские ученые нашли способ идентифицировать людей с высоким риском развития рака легких и предотвратить процесс заболевания.
Врачи назвали симптомы, которые могут свидетельствовать о наличии у человека онкологии. Так, к возможным симптомам рака относят резкую, необъяснимую потерю веса или постоянное чувство усталости. Они могут свидетельствовать о раке толстой кишки или лейкемии.
Не проходящая даже при приеме препаратов боль, может быть причиной опухоли головного мозга, яичника, прямой или толстой кишки. Уплотнения на теле и постоянно повышенная температура тела могут быть симптомами рака крови.
Остеохондроз поясничного отдела позвоночника — Клиника «Ноосфера»
Наиболее распространенное заболевание позвоночного столба – поясничный остеохондроз. Первые признаки заболевания можно наблюдать у пациентов перешагнувших 30-летий возраст. Болезнь обусловлена уязвимостью именно этого участка позвоночника. Из-за постоянной нагрузки происходит деформация позвонков и уменьшение эластичности межпозвоночных дисков.
Как возникает остеохондроз поясничного отдела позвоночника
Поясничный отдел находиться в нижнем участке позвоночного столба. Этот участок принимает на себя максимальную нагрузку, так как большая часть тела поддерживается тазовой костью. Именно поэтому так распространен поясничный остеохондроз.
Различные заболевания спины – расплата человека за прямохождение. Поясница, испытывает наиболее сильную нагрузку во время физической активности. Дегенеративные процессы в этом отеле всегда сопровождаться сильной болью и скованностью движения всего позвоночника.
Позвоночник представляет собой цепь позвонков, разделенных межпозвоночными дисками. Поясничный отдел состоит из 5 позвонков. Диски позволяю позвоночнику быть гибким.
При развитии остеохондроза нарушается кровообращение и обменные процессы. Меняется структура межпозвоночных дисков. Внутреннее студенистое вещество выпячивается. Фиброзное кольцо может не выдержать такой нагрузки и треснуть. Происходит сдавливание нервных окончаний, проявляющееся острой болью, отдающей в нижние конечности. В случае отсутствия лечения, дегенерация тканей продолжиться. Опасное осложнение – потеря чувствительности ног.
Происходит сдавливание нервных окончаний, проявляющееся острой болью, отдающей в нижние конечности. В случае отсутствия лечения, дегенерация тканей продолжиться. Опасное осложнение – потеря чувствительности ног.
Чем опасен остеохондроз поясничного отдела позвоночника
Межпозвоночный диск окружен фиброзным кольцом, которое некоторое время сдерживает развитие патологии. На первоначальном этапе диагностируется протрузия – состояние, когда межпозвоночный диск выдавливается со своего естественного места положения. Если заболевание продолжает прогрессировать, нарушается целостность фиброзного кольца (трещина или разрыв). Студенистое ядро выпячивается или выпадает в межпозвоночный канал. Такая патология определяется как межпозвоночная грыжа. Нервные отростки защемляются, в результате чего нерв воспаляется. Больной испытывает сильную острую боль. Поясничный остеохондроз прогрессирует в радикулит.
Кроме указанных осложнений, в случае не лечения поясничного остеохондроза, развивается ишиас или воспаление седалищного нерва. Симптомы заболевания могут быть разнообразными. Основной – сильная, острая, стреляющая боль. Она может отдавать в ягодицу, ногу. Время от времени наблюдается онемение мышц. Больной пытается избежать боли, принимая неправильную позу. В результате состояние только усугубляется.
Симптомы заболевания могут быть разнообразными. Основной – сильная, острая, стреляющая боль. Она может отдавать в ягодицу, ногу. Время от времени наблюдается онемение мышц. Больной пытается избежать боли, принимая неправильную позу. В результате состояние только усугубляется.
Остеохондроз опасен развитием другого заболевания – компрессионной миелопатии. Это тяжелейшее осложнение, в результате которого происходит сдавливание спинного мозга и кровеносных сосудов.
Не лечение остеохондроза вызывает проседание позвоночника. В результате происходит сдавливание внутренних органов. В последствии у женщин диагностируются сопутствующие заболевания матки. У мужчин наблюдается серьезное нарушение потенции.
Если не уделить должного внимания лечению остеохондроза, может развиться так называемый синдром «конского хвоста». В результате поражения пучка нервных стволовых окончаний может развиться полный или частичный паралич ягодиц и нижних конечностей.
Причины поясничного остеохондроза
Факторов, провоцирующих заболевание много. Основные следующие:
Основные следующие:
- Неактивный образ жизни. Особенно, если много времени проводиться в сидячем положении;
- Чрезмерная нагрузка;
- Гормональные нарушения вследствие болезней щитовидной железы;
- Нарушение метаболизма;
- Ревматоидный артрит и другие болезни позвоночных суставов;
- Травмы, особенно крестового отдела и поясницы.
Есть определенна группа людей, более подверженная развитию остеохондроза поясничного отдела. В группу риска входят люди:
- Пожилого возраста;
- С лишним весом и ожирением;
- С врожденными или приобретенными заболеваниями. Например, плоскостопие, искривление или недоразвитость позвоночника.
- Имеющие генетическую предрасположенность.
- С нарушением сна, в состоянии стресса;
- Определенных профессий – водители, строители или грузчики, программисты.
- Определенного рода деятельности, например тяжелоатлеты;
- Не способные правильно организовать питание, курильщики.

Симптомы остеохондроза поясничного отдела
Основной симптом заболевания – сильная боль в пораженном участке. Проявляется на 2-3 степени заболевания. В дальнейшем происходит сдавливание дисков, нарушение стабильности позвоночного столба, возникновение воспалительных процессов. Как следствие, начинают проявляться различные признаки заболевания:
- Распространение неприятных ощущений на ягодицы, паховую область;
- Скованность движений в поясничном отделе;
- Хроническая люмбалгия или острое люмбаго, выражаемое в «простреле»;
- Постоянное напряжение мышечного корсета;
- Нарастание боли, при усилении нагрузки;
- Острая боль при попытке сменить позу, после длительной ее фиксации;
- Снижение чувствительности нижних конечностей, ощущение холода;
- Нарушение потоотделения
- В положении сидя или лежа, ощущение покалывания в области поясницы и в ногах;
- Побледнение пораженного участка кожи, сильная сухость, шелушение.

Диагностика поясничного остеохондроза
При появлении первых болевых или других симптомах, немедленно обратитесь к врачу, чтобы купировать болезнь на ранних стадиях, не позволяя ей прогрессировать. Специалисты клиники «Ноосфера» в Санкт-Петербурге используют следующие методы для установления правильного диагноза:
Отзывы о лечении
Большое спасибо врачам и другому персоналу клиники. Я лечилась у Вас второй раз (ранее в 2018 году)и получила прекрасную мед.помощь. Подробности болезни можно узнать из лечебной истории. Врачам Есипову В.И., Яну В.Ю., Друяну М.В., консультанту Лапенко И.К. огромная благодарность за опыт и профессионализм, отзывчивость и доброжелательность, внимательность и вежливость, оперативное решение всех вопросов. «Ноосфера» — отличная клиника на фоне многих других. Я очень довольна результатом лечения.
Элинсон Раиса Петровна Все отзывы пациентов
Диагностика поясничного остеохондроза
При первых симптомах остеохондроза поясничного отдела обратитесь к специалисту. Это позволит избежать тяжёлых последствий болезни. Врач клиники «Ноосфера» в Санкт-Петербурге с помощью комплексного обследования поставит правильный диагноз. Мы используем следующие методы диагностики:
Это позволит избежать тяжёлых последствий болезни. Врач клиники «Ноосфера» в Санкт-Петербурге с помощью комплексного обследования поставит правильный диагноз. Мы используем следующие методы диагностики:
- МРТ. Магнитно-резонансная томография
- Ультразвуковое исследование (УЗИ)
- Электрокардиограмма (ЭКГ)
- Лабораторные исследования
Лечение остеохондроза поясничного отдела позвоночника
Врачи наших клиник в Санкт-Петербурге знают, как вылечить поясничный остеохондроз без операции. Для этого мы используем больше 20 видов консервативных методов. Консервативное лечение снимает симптомы и останавливает развитие болезни.
Наш доктор назначает пациенту индивидуальный курс лечения с учётом стадии болезни, возраста, пола и особенностей организма. Лечение остеохондроза поясничного отдела позвоночника займёт максимум полтора месяца. Пациент проходит процедуры 2-3 раза в неделю. Боль в пояснице пройдёт после первой недели лечения. Курс лечения составляется из следующих процедур:
Курс лечения составляется из следующих процедур:
Курс лечения составляется из следующих процедур:
- Резонансно-волновая ДМВ терапия
Резонансно-волновая терапия – метод лечебного воздействия на водную среду организма низкоинтенсивными высокочастотными электромагнитными волнами.
- Уколы ферматрона
Внутрисуставные уколы ферматрона — это эффективный метод лечения различных заболеваний опорно-двигательного аппарата посредством введения в пораженный сустав лекарственного препарата (хондропротектора).
- Реабилитация на тренажёре Thera-Band
Лечение позвоночника и суставов при помощи тренажёра Thera-Band вернет подвижность конечностей за короткий период времени без дорогостоящего лечения в специализированных санаториях.
- Блокада суставов и позвоночника
Блокада суставов – это вид медикаментозного лечения позвоночника и суставов, направленный на купирование острой боли, снятие воспалений и мышечных спазмов.
- Медикаментозное лечение
Медикаментозное лечение суставов и позвоночника в клинике «Ноосфера» применяется в широком спектре и в комплексе с физиотерапией. Внутрисуставные инъекции, блокады и капельницы.
Лечение остеохондроза поясничного отдела позвоночника
Специалисты нашей клиники способны успешно справиться с болезнью при помощи консервативных методов лечения. То есть пациент может полностью избавиться от заболевания, не прибегая к хирургической операции. Прогрессивная схема терапии купирует болезнь и избавляет больного от сопутствующих симптомов.
Для каждого пациента подбирается индивидуальный курс лечения. Он строиться в зависимости от степени деформации позвоночника, возраста пациента и прочих особенностей организма. Полный курс обычно занимает не более 1,5 месяца. Он включает обязательные еженедельные процедуры и отслеживание изменение состояния пациента со стороны врача. После первой недели терапии исчезает основной симптом поясничного остеохондроза – сильная боль.
После прохождения курса лечения в клинике «Ноосфера» пациент почувствует полное облегчение: исчезнет боль, снимется мышечное напряжение, устраняться воспалительные процессы. С помощью лечебных процедур происходит деликатное высвобождение нервных отростков от защемления. Это способствует нормализации обменных процессов, в результате чего ускоряется процесс регенерации. Физиотерапевтическое лечение направлено на укрепление мышечного корсета. Это основная профилактика образования протрузии и межпозвоночной грыжи.
Для того чтобы болезнь не вернулась снова, пациент долен выполнять полученные от врача рекомендации, изменить привычный жизненный уклад и ежедневно выполнять лечебные упражнения из полученной на руки методички.
Профилактика
Для того, чтобы предупредить поясничный остеохондроз, следует приучить себя выполнять следующие рекомендации:
- работая за настольным компьютером, старайтесь держать ровную осанку, делать перерывы для того, чтобы размять тело;
- убеляйте время плаванию и закаливанию;
- при выборе стула, отдавайте предпочтения моделям с ровной спинкой;
- приобретите ортопедический массаж;
- поднимая тяжести, присядьте, в начале, на корточки, и только потом, с такого положения поднимайте тяжелую вещь;
- нося грузы, распределяйте их в обе руки;
- как можно меньше носите обувь на высоком каблуке;
- избегайте резкого и длительного понижения температуры воздуха.

Лордоз поясничного отдела позвоночника
Позвоночный столб здорового человека имеет изгибы вперед (в шейном и поясничном отделе) и назад (в грудном и крестцовом отделе). Это так называемый физиологический лордоз и кифоз. Но иногда позвоночник искривляется сильнее или слабее, чем необходимо. Такое состояние уже считается патологическим. Патологический лордоз может быть признаком различных заболеваний, в том числе и редких (орфанных), например, болезни Помпе с поздним началом. Это наследственное заболевание может манифестировать в любом возрасте. Поздний дебют имеет относительно мягкое течение, однако по мере прогрессирования появляются все новые признаки патологии1.
При болезни Помпе развиваются мышечная слабость, появляются затруднения во время подъема по лестнице, вставании с корточек, возникают боли в мышцах спины и конечностей. Появляется одышка даже при небольших нагрузках, изменяется походка — она начинает напоминать «утиную». Для болезни Помпе с поздним началом также характерны деформации позвоночника, в том числе лордоз1.
Для болезни Помпе с поздним началом также характерны деформации позвоночника, в том числе лордоз1.
Что такое лордоз?
Физиологические изгибы придают позвоночнику S-образную форму и выполняют важные задачи, перераспределяя нагрузку массы тела с позвонков на околопозвоночные связки, стабилизируя, поддерживая всю структуру и позволяя двигаться легко и гибко. Шейный лордоз появляется еще в раннем детстве, когда ребенок начинает прямо держать голову, а поясничный развивается примерно к первому году жизни. У 5-6-летнего ребенка уже отчетливо видны изгибы позвоночника. Они продолжают формироваться до 18-20 лет2.
Если через общий центр тяжести тела провести условную вертикаль, поясничный лордоз будет расположен впереди этой вертикали примерно на 5 см, а шейный лордоз — на 1,5 см2.
Патологический лордоз характеризуется отклонениями от физиологических параметров:
- Отклонения вперед, избыточный изгиб — гиперлордоз;
- Сглаживание изгиба, уплощение линий — гиполордоз, или синдром выпрямленной спины.

Причины искривления позвоночника
Выделяют три основные причины патологического лордоза2:
- Неправильная осанка;
- Нездоровый образ жизни;
- Индивидуальные особенности и наследственность.
Неправильная осанка — распространенная причина заболевания. В неправильном положении сидя мышцы испытывают чрезмерное напряжение. Если ребенок или взрослый часто принимает неправильную позу, позвоночник постепенно вытягивается, возникает чрезмерная выпуклость3.
Искривление может развиваться на фоне избыточной массы тела, оказывающей слишком большую нагрузку на нижнюю часть спины. Еще один фактор риска — малоподвижный образ жизни, при котором снижается тонус крупных мышц, поддерживающих позвоночный столб3.
Иногда болезнь может быть связана с другими нарушениями осанки, такими как кифоз, усиленный сколиоз, а также рядом заболеваний, среди которых2,4:
- Рахит;
- Полиомиелит;
- Пороки развития;
- Поясно-конечностные миопатии, включая болезнь Помпе;
- Дегенеративно-воспалительные заболевания суставов;
- Травмы и др.

Классификация лордоза
По локализации выделяют шейный и поясничный лордоз, а в зависимости от причины развития — первичный и вторичный.
Первичный лордоз возникает из-за патологических процессов в позвоночнике, происходящих на фоне заболеваний, например, рахита, туберкулеза костей, полиомиелита. Вторичная форма нарушения осанки развивается как следствие деформации нижних конечностей, вынужденно, чтобы стабилизировать позвоночный столб в патологических условиях. Например, вторичный лордоз может возникать при вывихе бедра, дисплазии бедренных суставов, спастическом параличе, врожденных пороках развития2.
Симптомы лордоза
Видимый признак заболевания — аномально большой изгиб в нижней части спины. При выраженном поясничном гиперлордозе формируется седлообразная спина, укорачивается, уплощается талия, выпячиваются ягодицы и живот. Мышцы живота растягиваются, внутренние органы живота несколько опускаются5.
Из-за изменения осанки возникает мышечное напряжение, скованность в нижней части спины, что сопровождается появлением боли — распространенного симптома. При поясничном лордозе боли локализуются в нижней части спины. Их выраженность может быть различной — от легкой до сильной. При движении боли могут усугубляться. При шейном лордозе болевой синдром распространяется на область шеи, плечи и верхнюю часть спины. Из-за боли, дискомфорта в шее или нижней части спины движения могут быть ограничены2,6.
Результаты исследования 2017 года показывают, что гиперлордоз может быть связан с дегенеративными заболеваниями суставов, например, остеоартрозом. У людей, страдающих этим заболеванием, происходит необратимое разрушение суставного хряща и подлежащей кости, что сопровождается болью и ухудшением подвижности сустава7.
Поясничный гиперлордоз может приводить к перераспределению нагрузки от мышц к близлежащим тканям, что увеличивает риск травматизации связок, повышает вероятность развития грыжи поясничных межпозвонковых дисков8.
Диагностика
Точный диагноз устанавливается на основании комплексного обследования, включающего сбор анамнеза, данные медицинского осмотра, позволяющего зафиксировать видимые признаки нарушения осанки, а также функциональные способы диагностики.
Лечение лордоза
Терапия носит комплексный характер и включает9:
- Купирование болевого синдрома и воспалительного процесса с помощью лекарственных препаратов;
Для этого назначаются нестероидные противовоспалительные и другие средства - Ношение бандажа, помогающего перераспределить нагрузку на позвоночник;
- Массаж;
- Снижение веса при ожирении;
- Лечебная физкультура.
Лечебная физкультура в комплексном лечении заболевания занимает особое место. Она помогает предупредить развитие изменений в работе внутренних органов, создать надежный мышечный корсет. Чтобы получить хороший эффект, нужно проводить тренировки регулярно9.
Эффективность лечебной физкультуры при искривлении позвоночника доказана. Клиническое исследование 2018 года, изучающее влияние физических упражнений на искривление спины, продемонстрировало хорошие результаты на выраженность симптомов заболевания. Часовые тренировки 3 дня в неделю в течение 12 недель помогли уменьшить боли в пояснице, увеличить силу и гибкость мышц10.
При лордозе грудного отдела позвоночника полезно плавание в стиле «баттерфляй», а при сочетании поясничного гиперлордоза с кифозом грудного отдела рекомендуют плавать на груди и проводить упражнения в бассейне для мышц ног9.
Справочная литература
- Клюшников С. А. и др. Клинический случай болезни Помпе с поздним началом //Нервные болезни – 2015. – № 2. – С.38-43.
- Анатомия человека. Учебник для высших учебных заведений физической культуры / М.Иваницкий. – Litres, 2018.
- Левин А. В., Викулов А. Д. Этиология и классификация нарушений осанки //Ярославский педагогический вестник – 2013.
 – Т. 3. – № 4.
– Т. 3. – № 4. - Sparrey C. J. et al. Etiology of lumbar lordosis and its pathophysiology: a review of the evolution of lumbar lordosis, and the mechanics and biology of lumbar degeneration //Neurosurgical focus.2014;36(5):E1.
- Пропедевтика внутренних болезней: учебник для медицинских вузов / Н.А.Мухин. – ГЭОТАР-Медиа, 2012.
- Детская ортопедия: Учебник / М.В.Волков, В.Д.Дедова. – Медицина, 1980.
- Murray K. J. et al. Characterisation of the correlation between standing lordosis and degenerative joint disease in the lower lumbar spine in women and men: a radiographic study //BMC musculoskeletal disorders.2017;18(1):330.
- McGill S. M., Hughson R. L., Parks K. Changes in lumbar lordosis modify the role of the extensor muscles //Clinical Biomechanics.2000;15(10):777-780.
- ЛФК и лечебное плавание ортопедии: учеб.-метод. Пособие / Т.И.Величко, В.А. Лоскутов, И.В.Лоскутова. — М.: Издательский дом Академии естествознания, 2014.
 — 120 с.
— 120 с. - Ko K. J. et al. Effects of 12-week lumbar stabilization exercise and sling exercise on lumbosacral region angle, lumbar muscle strength, and pain scale of patients with chronic low back pain //Journal of physical therap.y science.2018;30(1):18-22.
GZEA.PD.18.09.0435a
КТ пояснично-крестцового отдела позвоночника (поясницы), цена 4000 рублей в Москве — «МРТ24»
Методика позволяет осмотреть определённый сегмент позвоночного столба на любом участке, получив детальное изображение поперечного среза данной области. Широко применяется в неврологии, ортопедии, нейрохирургии и травматологии.
Что показывает КТ пояснично-крестцового отдела позвоночника
- Структуру и расположение позвонков, признаки их смещения и повреждения (трещины тела позвонка, переломы отростков и др.), аномалии развития позвоночника
- Новообразования, метастазы, абсцессы, кисты, туберкулёзные очаги
- Дегенеративные изменения в позвонках и местах их соединения
- Очаги снижения плотности костной ткани
- Признаки, характерные для межпозвоночной грыжи
- Изменения ширины спинномозгового канала
- Изменения прилежащих мягких тканей, прорастание опухолей из соседних органов
- Признаки кровоизлияния в спинной мозг
Когда может быть полезна компьютерная томография поясницы
- При подозрении на трещины или переломы позвоночника в крестцовом и поясничном отделе
- Для исключения опухолевого процесса, или для установки размера, расположения, происхождения и характера новообразования
- Для выявления прорастания опухолей из соседних органов и признаков метастазирования
- При подозрении на спондилез, спондилоартрит, а также для контроля заболевания в динамике
- Для планирования операции на пояснично-крестцовом отделе и контроля результатов лечения
- При подозрении на нестабильность позвонков поясничного отдела, межпозвоночные грыжи, осложнения сколиоза и др.

- Для исключения кровоизлияний в спинной мозг
Симптомы, при которых может понадобиться КТ пояснично-крестцового отдела позвоночника
- Боли в пояснице и нижней части спины различного характера (постоянные ноющие, при движении и нагрузках, отдающие в ногу и др.)
- Болевой синдром, нарушение работы тазовых органов после травмы пояснично-крестцовой области
- Изменение чувствительности, слабость, онемение одной или обеих ног
- Стреляющие боли в ноге, идущие сверху-вниз, от спины к стопе.
- Ограничение подвижности поясничного отдела позвоночника (проблемы с наклонами и поворотами).
Компьютерная томография пояснично-крестцового отдела позволяет быстро получить важную информацию о костных структурах и состоянии прилежащих к ним тканей. КТ с применением контрастного вещества помогает более детально изучить состояние мягких тканей и спинного мозга в пояснично-крестцовой области, что в некоторых ситуациях становится хорошей альтернативой МРТ.
Центр по лечению спондилеза — остеоартроз позвоночника
Экспертная оценка
Универсальное руководство по спондилезу: все, что вы когда-либо хотели знать, прямо от экспертов.
В этой статье: Что такое спондилез? | Костные шпоры | Симптомы | Факторы риска | Диагностика | Безоперационное лечение | Варианты хирургии | Дополнительные и альтернативные методы лечения | Изменения образа жизни | Источники
Спондилез может показаться метафорой процесса старения.Этот медленный марш износа происходит со всеми нами, чувствуем мы это или видим. Однажды вы смотрите в зеркало и думаете: «Откуда взялись все эти волосы цвета соли и перца?» Спондилез может быть коварным, только вместо седины у вас болит спина. Ура.
Спондилез — это дегенеративное заболевание, которое может ухудшаться с возрастом. Это может повлиять на любую область позвоночника. Источник фото: 123RF.com. Технически спондилез — это форма артрита, а точнее — остеоартроз позвоночника (остеоартрит — наиболее распространенный тип артрита). Мы склонны думать об артрите как о чем-то, что попадает в руки и колени, но позвоночник, все его кости и суставы также могут стать жертвами его хватки. И да, хотя он чаще всего встречается у людей старше 60 лет, пациенты обычно сообщают о своих первых симптомах в возрасте от 20 до 50 лет (широкий диапазон, не так ли?).
Мы склонны думать об артрите как о чем-то, что попадает в руки и колени, но позвоночник, все его кости и суставы также могут стать жертвами его хватки. И да, хотя он чаще всего встречается у людей старше 60 лет, пациенты обычно сообщают о своих первых симптомах в возрасте от 20 до 50 лет (широкий диапазон, не так ли?).
Более 80% людей старше 40 лет демонстрируют признаки заболевания на рентгеновских снимках. Спондилез поясницы или поясницы особенно часто встречается у людей старше 40 лет.По данным Фонда артрита, остеоартроз позвоночника может поражать до 75% всех людей старше 60 лет.
Никто (кроме маленьких детей) не хочет стареть, но вы должны. Но у вас не обязательно , чтобы заболеть спондилезом, и если вы заболели , вам не нужно позволять ему разрушать качество вашей жизни. Вот все, что вам нужно знать о спондилезе: его причины и симптомы, как его диагностировать и, возможно, самое важное, как его лечить и предотвращать.
Что такое спондилез?
Спондилез описывает общую дегенерацию позвоночника, которая может возникать в суставах, дисках и костях позвоночника с возрастом.
«Артрит» — это общий термин для более чем 100 состояний, вызывающих болезненные ощущения в суставах, а в случае спондилеза позвоночник — это полных суставов, которые могут быть поражены. Остеоартрит — а это и есть спондилез — является наиболее распространенным типом.
Кости в суставе должны плавно скользить вместе. Суставной хрящ, который представляет собой хрящ, который охватывает концы костей в суставе, обеспечивает плавное скольжение и помогает предотвратить болезненный и повреждающий контакт кости с костью. Остеоартрит — это постепенное разрушение этого хряща.Он также известен как артрит изнашивания, потому что он как бы возникает естественным образом в течение всей жизни, когда вы двигаетесь в суставах.
Ваш позвоночник представляет собой столб, состоящий из 33 костей, называемых позвонками. Подушкообразные подушечки, называемые дисками, помещаются между большинством позвонков, что защищает позвоночник и делает его гибким. И в этом столбце позвонков лежит спинной мозг. Позвонки соединяются фасеточными суставами, которые становятся жертвами спондилеза.
Позвонки соединяются фасеточными суставами, которые становятся жертвами спондилеза.
Спондилез — обычное дело, но обычно не является серьезным.Многие, у кого это есть, не испытывают боли, хотя для некоторых это может быть болезненно. Большинству пациентов с остеоартрозом позвоночника операция не требуется. Однако это дегенеративное заболевание, которое может ухудшаться по мере взросления человека и может поражать любую область позвоночника, в том числе:
- Шейный отдел — шея
- Грудной отдел — верх, середина спины
- Поясница — поясница
- Пояснично-крестцовый отдел — поясница / крестец
Как спондилез влияет на диски и вызывает образование костных шпор?
Чтобы лучше понять последствия спондилеза, он помогает узнать о проблемах, которые могут возникнуть.Межпозвоночные диски служат подушкой между костью и действуют как основной амортизатор, удерживая воду. С возрастом диски начинают высыхать и, как следствие, могут терять свою амортизирующую способность, передавая большую нагрузку на позвонки, что иногда приводит к образованию костной шпоры (это дегенеративное заболевание диска, или DDD). Наше тело реагирует на стресс, формируя кость в попытке стабилизировать сегмент.
Наше тело реагирует на стресс, формируя кость в попытке стабилизировать сегмент.
Костные шпоры могут защемить корешок спинномозгового нерва и вызвать воспаление и боль.Источник фотографии: SpineUniverse.com. Остеоартрит позвоночника также поражает фасеточные суставы позвонков, поэтому его также называют синдромом фасеточного сустава, артритом фасеточного сустава или фасеточной болезнью. И DDD может способствовать возникновению проблемы. По мере того, как диски между позвонками становятся тоньше, на фасеточные суставы оказывается большее давление, что приводит к большему трению и, как следствие, повреждению хряща.
Барретт Вудс, доктор медицины, сертифицированный хирург-ортопед в Ортопедическом институте Ротмана в AtlantiCare и доцент кафедры хирургии позвоночника в университетской больнице Томаса Джефферсона, говорит, что в фасеточных суставах, таких как колено или бедро, «поверхности хряща ломаются, заставляя кости тереться друг о друга, что может привести к образованию костных шпор или увеличению сустава (гипертрофии) в попытке стабилизировать сегмент. ”
”
Каковы симптомы спондилеза?
Наиболее частые симптомы спондилеза.
Хотя спондилез может поражать суставы в любом месте позвоночника, чаще он возникает в области шеи и поясницы. Шея восприимчива, потому что она поддерживает вес головы в широком диапазоне движений — по данным Американской академии хирургов-ортопедов, более 85% людей старше 60 лет страдают шейным спондилезом. Нижняя часть спины подвержена риску, потому что она распределяет и распределяет большую часть веса тела и связанных с ним структурных нагрузок.Более 80% людей старше 40 лет могут иметь поясничный спондилез в Соединенных Штатах, хотя большинство из них протекает бессимптомно (не имеет симптомов и не чувствует боли).
Хотя многие с этим заболеванием действительно испытывают различный уровень дискомфорта, положительная новость заключается в том, что спондилез не всегда вызывает боль. По словам доктора Вудса, «когда спондилез позвоночника вызывает боль, он не излучает, но может повлиять на диапазон движений. Если спондилез прогрессирует до сдавливания нервов в шее или пояснице, это, скорее всего, приведет к онемению или слабости в руках и ногах.”
Если спондилез прогрессирует до сдавливания нервов в шее или пояснице, это, скорее всего, приведет к онемению или слабости в руках и ногах.”
Общие симптомы могут включать:
- Скованность , особенно после периодов бездействия или отдыха, например, при пробуждении после сна.
- Парестезии или ненормальные ощущения могут развиваться, например, онемение или покалывание.
- Ограниченный диапазон движений в пораженных суставах.
- Боль может быть вызвана выпуклостью или грыжей межпозвоночного диска, которая ущемляет спинномозговой нерв (см. Диаграмму ниже).Сдавленные нервы в шее могут вызывать боль в шее, которая иррадирует в плечо, руку или кисть. Точно так же, если поражена нижняя часть спины, пациент может испытывать боль в ягодицах и ишиас — тип нервной боли в ногах.
Хотя это не так часто, д-р Вудс отметил, что «спондилез может повлиять на выравнивание спины, что может затруднить вертикальное положение».
Каковы факторы риска развития спондилеза?
Хотя спондилез часто связан со старением, определенные генетические предрасположенности и травмы могут повышать риск развития остеоартрита позвоночника.Помимо нормального износа и специфических аутоиммунных триггеров, во многих случаях спондилеза причина остается неизвестной.
По словам доктора Джейкоба ЛаСалля, сертифицированного анестезиолога и специалиста по болеутоляющим в Hudson Medical, общие факторы риска включают:
- Избыточный вес или ожирение
- Наличие определенных состояний, таких как диабет, подагра, псориаз, туберкулез, синдром раздраженного кишечника (СРК) и болезнь Лайма
Как врачи диагностируют спондилез?
Для диагностики остеоартроза позвоночника врачу необходимо провести физическое и неврологическое обследование и внимательно изучить позвоночник пациента и диапазон движений при наклонах вперед, назад и из стороны в сторону. Врач отметит форму позвоночника, включая любые аномальные искривления, и будет прощупывать или прощупывать позвоночник, чтобы обнаружить любые болезненные точки, мышечное напряжение, спазмы, неровности или участки воспаления.
Врач отметит форму позвоночника, включая любые аномальные искривления, и будет прощупывать или прощупывать позвоночник, чтобы обнаружить любые болезненные точки, мышечное напряжение, спазмы, неровности или участки воспаления.
Ваш врач оценит ваш уровень боли, а также другие симптомы, такие как слабость или парестезии, и сделает рентген, чтобы обнаружить костные шпоры или потерю высоты диска, что может быть признаком остеохондроза. Ваш врач может также назначить КТ (компьютерную томографию) или МРТ (магнитно-резонансную томографию), чтобы увидеть дегенеративные изменения и аномалии мягких тканей позвоночника.В зависимости от ваших симптомов вы можете пройти другие диагностические тесты.
Рентген может показать костные шпоры, в то время как другие типы изображений могут отобразить изменения мягких тканей. Каковы некоторые распространенные варианты неоперативного лечения спондилеза?
«Спондилез лечится с помощью многомодального терапевтического подхода, который наилучшим образом учитывает многогранный характер заболевания», — сказал д-р ЛаСалль. «В большинстве случаев физиотерапия является краеугольным камнем лечения, помогая защитить и укрепить уязвимые участки позвоночника.Дополнительные и альтернативные методы лечения, такие как массаж и иглоукалывание, также могут использоваться как часть целостного подхода к лечению ».
«В большинстве случаев физиотерапия является краеугольным камнем лечения, помогая защитить и укрепить уязвимые участки позвоночника.Дополнительные и альтернативные методы лечения, такие как массаж и иглоукалывание, также могут использоваться как часть целостного подхода к лечению ».
Общая цель безоперационного лечения — улучшить силу и координацию мышц, окружающих позвоночник, чтобы они могли действовать как лучший в мире корсет для спины и шеи. К счастью, большинство пациентов положительно реагируют на нехирургические методы лечения, такие как противовоспалительные препараты, физиотерапия и инъекции.
- Радиочастотная абляция нервов, которые иннервируют болезненные и артритные суставы позвоночника (обычно фасеточные суставы), может облегчить боль на срок от трех до шести месяцев, не позволяя нервам передавать болевые сигналы в мозг.
- Укрепляющие упражнения помогают улучшить гибкость позвоночника, укрепить силу и выносливость.
- Безударные аэробные упражнения улучшают общее кровообращение, мышечный тонус в состоянии покоя (что приводит к улучшению осанки) и уменьшает воспаление
Каковы общие варианты хирургического вмешательства при спондилезе?
Если вам поставили диагноз спондилез, мы хотим, чтобы вы знали, что операция на позвоночнике редко требуется для лечения остеоартрита позвоночника, развивающегося в области шеи или спины. Однако в некоторых случаях симптомы спондилеза могут прогрессировать до такой степени, что терапия первой линии и промежуточные методы лечения не обеспечивают адекватного обезболивания или облегчения симптомов.
Однако в некоторых случаях симптомы спондилеза могут прогрессировать до такой степени, что терапия первой линии и промежуточные методы лечения не обеспечивают адекватного обезболивания или облегчения симптомов.
Доктор Вудс поделился, что «частыми причинами хирургического вмешательства являются компрессия нерва или спинного мозга, которая, если она станет серьезной, может привести к значительной слабости и онемению рук или ног. В некоторых из этих случаев может быть рекомендована операция на спине или шее ».
Хирургия спондилеза состоит из двух основных компонентов — удаления того, что вызывает боль, и сращивания позвоночника для контроля движений — и соответственно известны как декомпрессионная и стабилизирующая хирургия.
Доктор Вудс добавил: «Если есть механическая нестабильность или несоосность из-за дегенеративных изменений, может быть показано хирургическое вмешательство». Он подчеркнул, что целью хирургического вмешательства при спондилезе является снятие давления со стороны нервов или спинного мозга, что может быть достигнуто несколькими способами, но чаще всего направлено на удаление костных шпор или грыж межпозвонковых дисков.
Некоторые из наиболее распространенных хирургических вмешательств при спондилезе включают:
- Декомпрессионные операции по удалению костных шпор (фораминотомия), грыжи межпозвонковых дисков (дискэктомия) или части позвонка (фасетэктомия)
- Стабилизирующая операция, такая как спондилодез для стабилизации позвоночных сегментов с использованием костного трансплантата и оборудования, если они движутся ненормально.
- Для некоторых пациентов замена диска может быть хорошим вариантом, особенно если вы хотите избежать сращения и запасных движений.
Часто декомпрессия и сплавление выполняются одновременно. Если рассматривается операция на позвоночнике, ваш врач рассмотрит множество различных факторов, таких как ваше общее состояние здоровья, чтобы оценить, подходите ли вы для операции, и выберет лучший тип операции для вашей ситуации.
Какие существуют дополнительные и альтернативные варианты лечения спондилеза?
«Несмотря на отсутствие надежных клинических исследований, подтверждающих их эффективность, многие дополнительные и альтернативные методы лечения эффективно использовались для облегчения боли, связанной со спондилезом и дегенеративными заболеваниями позвоночника», — поделился д-р. LaSalle. Некоторые из этих методов лечения включают хиропрактические манипуляции, массажную терапию, гипнотерапию, криотерапию и психологические вмешательства, такие как когнитивно-поведенческая терапия и биологическая обратная связь.
LaSalle. Некоторые из этих методов лечения включают хиропрактические манипуляции, массажную терапию, гипнотерапию, криотерапию и психологические вмешательства, такие как когнитивно-поведенческая терапия и биологическая обратная связь.
Новые методы лечения включают инъекции обогащенной тромбоцитами плазмы (PRP), инъекции стволовых клеток и лазерную эндоскопическую аннулопластику. Тем не менее, эти методы лечения нуждаются в большем изучении, прежде чем они будут приняты в широкое распространение. Они также обычно не покрываются страховкой, а это означает, что вы должны будете оплатить полную стоимость.Действовать с осторожностью.
Иглоукалывание является одним из самых безопасных и эффективных способов лечения любого, кто страдает спондилезом. «Хотя качественные клинические испытания не продемонстрировали однозначной пользы, многочисленные анекдотические отчеты и серии случаев продемонстрировали положительные клинические результаты, которые, учитывая профиль низкого риска, делают его вмешательством, которое стоит рассматривать как часть мультимодального подхода к лечению дегенеративные состояния позвоночника », — добавил доктор ЛаСаль. «Возможные терапевтические механизмы включают модуляцию местного кровотока и модуляцию эндогенных опиоидных и обезболивающих механизмов.«
Иглоукалывание — эффективное дополнительное и альтернативное лечение для многих людей со спондилезом. Какие изменения в образе жизни могут помочь предотвратить спондилез?
«Остеоартрит, спондилез и смягчение болезни случаются у всех нас с возрастом, — прокомментировал доктор Вудс, — но активный образ жизни и здоровый образ жизни могут помочь замедлить их начало или сделать их менее серьезными». Вы знаете, что это значит, потому что прочитали это миллион раз, но мы повторим еще раз: соблюдайте сбалансированную диету и регулярно занимайтесь физическими упражнениями, чтобы поддерживать здоровый вес.Доктор Вудс добавил, что «есть некоторые убедительные данные, подтверждающие, что противовоспалительная диета может уменьшить боль».
Доктор ЛаСалль советует, что «снижение эмоционального и физического стресса с помощью осознанности и стратегий снижения стресса» является ключом к смягчению или предотвращению спондилеза. Курить? Бросить. Серьезно.
Курить? Бросить. Серьезно.
И, наконец, нужно сохранять правильное мнение. Частично это связано с проактивными стратегиями лечения. Если вы ничего не делаете, кроме наблюдения за ухудшением своего состояния, это наносит как физический, так и эмоциональный урон, что может ускорить развитие болезни.Это цикл обратной связи: у вас болит спина, вы чувствуете себя паршиво, вы испытываете стресс и депрессию, ваша спина болит еще больше, и так далее, и так далее и так далее.
К счастью, верно и обратное. Когда вы берете на себя лечение, и оно начинает снимать часть вашей боли — или вы активно исключаете неэффективные стратегии лечения и пробуете новые методы лечения — ваше тело и приносит пользу вашему разуму. У вас есть больше физических и умственных ресурсов, которые нужно направить на выздоровление, поэтому ваша спина чувствует себя лучше, и вы чувствуете меньше стресса и больше надежды.
Итог: Вы получили это!
Источники
Гауэр Т. Боль в спине или остеоартроз? Фонд артрита. www.arthritis.org/about-arthritis/types/back-pain/articles/oa-and-back-pain.php. По состоянию на 17 августа 2020 г.
Боль в спине или остеоартроз? Фонд артрита. www.arthritis.org/about-arthritis/types/back-pain/articles/oa-and-back-pain.php. По состоянию на 17 августа 2020 г.
Рубин Дл. Эпидемиология и факторы риска боли в позвоночнике. Neurol Clin. 2007; Май; 25 (2): 353-71.
Laxmaiah Manchikanti, Эпидемиология боли в пояснице, Pain Physician, Volume 3, Number 2, pp 167-192, 2000 (уровень доказательности 5).
Спинальный артрит (артрит спины или шеи) . Спинальный артрит (артрит спины или шеи) | Медицина Джона Хопкинса. https://www.hopkinsmedicine.org/health/conditions-and-diseases/spinal-arthritis. По состоянию на 17 августа 2020 г.
Когда боль в спине может означать артрит: Фонд артрита . Когда боль в спине может означать артрит | Фонд артрита. http://www.arthritis.org/about-arthritis/where-it-hurts/back-pain/treatment/back-pain-relief-injection.php. По состоянию на 16 августа 2020 г.
Frymoyer, J. W., J. Geen, M. E., Andersson, G. B., J. Dillane, J. F., HI. Андерссон, Г. Э., М. В. Tulder, B. W. K.,… JN. Кац, С. Дж. Л. (1988, 1 января). Поясничный спондилез: клиника и подходы к лечению . Текущие обзоры в костно-мышечной медицине. https://link.springer.com/article/10.1007/s12178-009-9051-x. По состоянию на 18 августа 2020 г.
B., J. Dillane, J. F., HI. Андерссон, Г. Э., М. В. Tulder, B. W. K.,… JN. Кац, С. Дж. Л. (1988, 1 января). Поясничный спондилез: клиника и подходы к лечению . Текущие обзоры в костно-мышечной медицине. https://link.springer.com/article/10.1007/s12178-009-9051-x. По состоянию на 18 августа 2020 г.
Биндер А. И. (8 марта 2007 г.). Шейный спондилез и боли в шее .BMJ. https://www.bmj.com/content/334/7592/527. По состоянию на 18 августа 2020 г.
Теодор, Н. (2020). Дегенеративный шейный спондилез. Медицинский журнал Новой Англии , 383 (2), 159–168. https://doi.org/10.1056/nejmra2003558. Доступ 28 августа 2020 г.
Ли, С. Ю., Чо, Н. Х., Юнг, Ю. О., Со, Ю. И., и Ким, Х. А. (2017). Распространенность и факторы риска поясничного спондилеза и его связь с болью в пояснице среди сельских жителей Кореи. Журнал Корейского нейрохирургического общества , 60 (1), 67–74.https://doi.org/10.3340/jkns.2016.0505.007. По состоянию на 28 августа 2020 г.
Биндер А. И. (2007). Шейный спондилез и боли в шее. Bmj , 334 (7592), 527–531. https://doi.org/10.1136/bmj.39127.608299.80. По состоянию на 29 августа 2020 г.
Шейный спондилез (артрит шеи) — ОртоИнфо — AAOS . ОртоИнфо. https://orthoinfo.aaos.org/en/diseases—conditions/cervical-spondylosis-arthritis-of-the-neck/. По состоянию на 1 сентября 2020 г.
Геллхорн, А.К., Кац, Дж. Н., и Сури, П. (2012). Артроз позвоночника: фасеточные суставы. Nature Reviews Ревматология , 9 (4), 216–224. https://doi.org/10.1038/nrrheum.2012.199. По состоянию на 1 сентября 2020 г.
Миддлтон, К., и Фиш, Д. Э. (2009). Поясничный спондилез: клиника и подходы к лечению. Текущие обзоры по опорно-двигательной медицине , 2 (2), 94–104. https://doi.org/10.1007/s12178-009-9051-x. По состоянию на 1 сентября 2020 г.
Коленкевич, М., Влодарчик, А., и Войткевич, J. (2018). Диагностика и заболеваемость спондилезом и заболеваниями шейного отдела позвоночника в Университетской клинической больнице в Ольштыне в 2011–2015 гг. BioMed Research International , 2018 , 1–7. https://doi.org/10.1155/2018/5643839
BioMed Research International , 2018 , 1–7. https://doi.org/10.1155/2018/5643839
Читать дальше …. Что вызывает спондилез?
Обновлено: 30.03.21
Болезнь Педжета и ваш позвоночник
Болезнь Педжета, также известная как деформирующий остит , является вторым по распространенности заболеванием костей в США (после остеопороза).Болезнь Педжета возникает, когда ваши костные клетки не функционируют должным образом, что приводит к деформации, увеличению и хрупкости костей. Кости позвоночника (позвонки) подвержены этому заболеванию.
Болезнь Педжета и ваш позвоночник
Болезнь Педжета начинается с нарушения в работе двух типов костных клеток: остеобластов и остеокластов. Ваши кости постоянно подвергаются регенеративному процессу, когда остеокласты разрушают старую кость, а остеобласты строят новую кость на ее месте.Когда эти клетки работают вместе сбалансированным образом, ваши кости остаются крепкими.
Процесс ремоделирования кости. Источник фотографии: 123RF.com. Если у вас болезнь Педжета, остеокласты разрушают старую кость быстрее, чем обычно, что заставляет остеобласты работать сверхурочно. Когда это происходит, новая кость размещается неправильно, что приводит к деформации. Новая кость также более хрупкая, чем здоровая кость, поэтому она подвержена большему риску перелома.
Среди наиболее часто поражаемых участков болезни Педжета — кости позвоночника (особенно в пояснице и крестце) и таз.Болезнь Педжета может поражать одну кость ( monostotic ) или несколько костей ( polyostotic ). Случаи моностоза составляют от 10 до 35 процентов от общего числа случаев.
Нижняя часть спины, вид сзади. Нижняя часть поясничного отдела позвоночника оранжевого цвета, крестец — красного цвета, таз и бедра — серого тона. Источник фотографии: Shutterstock. Болезнь Педжета обычно поражает людей старше 55 лет, и до 3 процентов этого населения заболевает.
Спинальные симптомы болезни Педжета
Многие люди с болезнью Педжета в позвоночнике не знают об этом. Но по мере развития болезни наиболее частым симптомом со стороны позвоночника является боль в костях в шее и / или спине. Боль может казаться тупой, постоянной и усиливаться по ночам.
Но по мере развития болезни наиболее частым симптомом со стороны позвоночника является боль в костях в шее и / или спине. Боль может казаться тупой, постоянной и усиливаться по ночам.
Если болезнь Педжета вызывает сдавление спинного мозга, у вас могут возникнуть неврологические симптомы, такие как покалывание, онемение, трудности при ходьбе или проблемы с кишечником и мочевым пузырем.
Причина болезни Педжета
Исследователи не знают причину болезни Педжета, но подозревают, что с этим заболеванием могут быть связаны генетические факторы и вирусная инфекция.
Осложнения болезни Педжета, связанные с позвоночником
Характерные деформации костей Педжета могут привести к болезненным состояниям позвоночника, включая стеноз и кифоз позвоночника. В частности, болезнь делает вас предрасположенными к переломам позвоночника из-за слабой новой кости, образованной перегруженными остеобластами. Компрессионные переломы тела позвонка могут вызывать компрессию спинного мозга и нервную боль.
Болезнь Педжета также связана с дегенеративным заболеванием суставов, хотя исследователи не до конца понимают связь заболевания с изменениями суставов.Типы артрита позвоночника, которые могут сосуществовать с болезнью Педжета, включают ревматоидный артрит, спондилез (остеоартрит позвоночника) и анкилозирующий спондилит.
Реже болезнь Педжета связывают с некоторыми опухолями позвоночника, включая остеосаркому.
Диагностика и лечение болезни Педжета
Медицинский осмотр может помочь диагностировать болезнь Педжета, если симптомы очевидны, например, горбун из-за кифоза. Тем не менее, во многих случаях требуется визуализация, чтобы лучше изучить ваши кости.Ваш врач может назначить рентген вашего позвоночника для подтверждения диагноза, который выявит проблемы с костями. На ранних стадиях болезни Педжета сканирование костей выявляет начальные деформации даже лучше, чем рентген. КТ или магнитно-резонансная томография (МРТ) также могут использоваться в запущенных случаях.
Анализ крови также важен для диагностики болезни Педжета. Тест, известный как тест на щелочную фосфатазу, специфичный для костей, , может определить, когда ваши кости регенерируют слишком быстро.Этот анализ крови используется не только во время диагностики, но и помогает контролировать пациентов во время лечения.
Болезнь Педжета лечится препаратами, называемыми бисфосфонатами. Эти препараты помогают восстановить нормальную функцию остеокластов и остеобластов. Бисфосфонаты могут эффективно управлять вашим заболеванием и уменьшать симптомы, но они не излечивают болезнь Педжета. Вот почему ваш врач захочет постоянно наблюдать за вами, чтобы гарантировать, что болезнь не появится снова или не обострится.
Хорошо жить с болезнью Педжета
В запущенных случаях болезнь Педжета может вызвать проблемы с позвоночником, включая переломы позвоночника.Но у большинства людей с болезнью Педжета есть хорошие результаты. Когда это заболевание костей лечится с помощью лекарств и регулярных последующих посещений врача, оно не должно мешать вам и хорошим качеством жизни.
Сколиоз у взрослых
Сколиоз у взрослых возникает, когда позвоночник неправильно изгибается влево или вправо. Большинство случаев сколиоза называют идиопатическим, , что означает с неустановленной причиной . Хотя сколиоз обычно считается заболеванием подростков, он также встречается у взрослых.
Причиной сколиоза у взрослых чаще всего являются:
1. Развитие болезни с детства, например, когда сколиоз не лечится в раннем возрасте или остается незамеченным в детстве. Сколиотические изгибы могут быть грудными, поясничными или и тем, и другим.
2. Асимметричная дегенерация элементов позвоночника. Такие заболевания, как остеохондроз и компрессионные переломы (например, остеопороз), могут вызывать изменения высоты тел позвонков и их формы. Часть позвоночника может начать терять симметрию — то есть каждая сторона будет вертикально прямой — и изгибаться влево или вправо.
3. Комбинация чисел 1 и 2.
Рентгенограмма выше демонстрирует грудопоясничный сколиоз. В этом случае сколиоз развился в более позднем возрасте (сколиоз у взрослых). Источник фото: SpineUniverse.com.
В этом случае сколиоз развился в более позднем возрасте (сколиоз у взрослых). Источник фото: SpineUniverse.com.
Симптомы сколиоза у взрослых
Боль в спине является основным симптомом сколиоза у взрослых, особенно поясничного сколиоза. Однако, если сколиотическое искривление затрагивает грудной отдел позвоночника и является серьезным, у пациента могут возникнуть затруднения с дыханием, и функция легких и / или сердца может быть нарушена.В некоторых случаях, когда грудное искривление невелико, боль в спине может быть вызвана остеоартритом позвоночника.
Опять же, в зависимости от пораженного уровня (уровней) позвоночника и тяжести сколиоза у взрослых, могут существовать или развиваться определенные физические характеристики, в том числе:
- Деформация
- Отсутствие симметрии. Например, одно плечо или бедро могут казаться выше другого
- Неуравновешенность туловища может привести к тому, что пациент наклоняется в сторону
- Сколиоз может поражать одну ногу, становясь длиннее другой, и вызывать затруднения при ходьбе (например, дисфункцию походки)
Диагностика сколиоза у взрослых
Диагностика сколиоза у взрослых включает тщательный анализ личной и семейной истории болезни пациента. Врач проверяет наличие заболеваний позвоночника и / или периферических сосудов, поскольку они, как известно, вызывают боль в спине, аналогичную сколиозу. В тяжелых случаях сколиоза можно оценить сердечно-легочную функцию (сердце и легкие) пациента.
Врач проверяет наличие заболеваний позвоночника и / или периферических сосудов, поскольку они, как известно, вызывают боль в спине, аналогичную сколиозу. В тяжелых случаях сколиоза можно оценить сердечно-легочную функцию (сердце и легкие) пациента.
Неврологическое обследование включает оценку следующих симптомов:
- Боль
- Онемение
- Парестезии (например, покалывание)
- Ощущение конечностей и двигательная функция
- Мышечный спазм
- Слабость
- Дисфункция кишечника и / или мочевого пузыря
Визуализирующие исследования помогают диагностировать сколиоз
Рентген в полный рост можно делать, когда пациент стоит.Рентгеновские лучи фиксируют различные аспекты позвоночника пациента, такие как задняя часть к передней (задняя / передняя сокращенно AP) и латеральная (боковая). Рентгеновские снимки с боковым изгибом помогают оценить гибкость позвоночника. Хирург позвоночника или нейрохирург может заказать КТ или МРТ, особенно если у пациента наблюдается неврологическая дисфункция и / или требуется хирургическое вмешательство на позвоночнике.
Классификация кривой сколиоза у взрослых
Искривления позвоночника классифицируются по типу (форме) и величине (тяжести).Тесты, которые можно использовать для описания сколиотического искривления, включают:
- Измерение угла Кобба
- King Классификация
- Классификация Ленке
- Техника Нэша-Мо
Безоперационное лечение сколиоза у взрослых
Многие пациенты со сколиозом взрослых не нуждаются в хирургическом вмешательстве. Консервативное безоперационное лечение сколиоза у взрослых может включать:
- Влажное тепло
- Лекарства от боли, воспаления и / или мышечных спазмов
- Лечебная физкультура и упражнения
Хирургия позвоночника при сколиозе у взрослых
Хирургия может считаться при наличии любого из следующих условий:
- Грудной изгиб (средняя часть спины) более 50 градусов с постоянной болью
- Прогрессивный изгиб грудопоясничного (середина и нижняя часть спины)
- Поясничный изгиб (поясница) с постоянными болями
- Снижение сердечно-легочной функции (сердца и легких)
- Деформация
Хирургия позвоночника для лечения сколиоза у взрослых может включать удаление одного или нескольких межпозвонковых дисков (дискэктомия) и удаление кости (остеотомия) с последующим инструментаризацией позвоночника и спондилодезом для стабилизации позвоночника. Спинальный инструментарий обеспечивает немедленную стабилизацию позвоночника с помощью различных приспособлений, таких как стержни и винты. Костный трансплантат стимулирует врастание новой кости в кость и инструменты, а также вокруг них. Со временем костный трансплантат срастается (например, соединяется) на хирургически обработанных уровнях позвоночника.
Спинальный инструментарий обеспечивает немедленную стабилизацию позвоночника с помощью различных приспособлений, таких как стержни и винты. Костный трансплантат стимулирует врастание новой кости в кость и инструменты, а также вокруг них. Со временем костный трансплантат срастается (например, соединяется) на хирургически обработанных уровнях позвоночника.
Хирург может порекомендовать и прописать стимулятор роста костей для «стимуляции» роста новых костей и заживления костей после операции спондилодеза.
Операция на позвоночнике для лечения сколиоза у взрослых сопровождается физиотерапией либо в реабилитационном центре, либо в амбулаторных условиях, либо дома, чтобы помочь пациенту развить силу и выносливость.
заболеваний позвоночника | Состояние | Юго-западный медицинский центр UT
Расширенное лечение заболеваний позвоночника
Позвоночник состоит из 26 костей, называемых позвонками, которые защищают и поддерживают спинной мозг и нервы. Ряд состояний и травм могут повлиять на позвоночник, что может повредить позвонки, вызвать боль и ограничить подвижность.
Наши нейрохирурги, хирурги-ортопеды, физиотерапевты, болеутоляющие, психологи и другие специалисты обладают обширным опытом в лечении даже самых сложных заболеваний позвоночника, что дает нашим пациентам доступ к целому ряду экспертных знаний, которые помогают уменьшить боль и улучшить качество жизни.
Типы заболеваний позвоночника
Многие заболевания могут поражать позвоночник в любом месте от шеи до поясницы. Вот некоторые из многих заболеваний позвоночника, которые мы лечим:
Дегенеративные заболевания позвоночника и диска:
Другие состояния и заболевания позвоночника:
Причины заболеваний позвоночника
Заболевания позвоночника имеют широкий спектр причин в зависимости от конкретного состояния. Причины некоторых состояний неизвестны. К распространенным причинам относятся:
- Несчастные случаи или падения
- Врожденные нарушения (присутствуют с рождения)
- Воспаление
- Инфекция
- Унаследованные нарушения
- Травмы от легких до травм
- Дегенеративный износ, возникающий со старением
Факторы риска заболеваний позвоночника
Факторы, которые могут увеличить риск развития заболевания позвоночника, включают:
- Избыточный вес или ожирение
- Неправильная техника подъема
- Питание и привычки образа жизни, такие как малоподвижный образ жизни, низкое потребление кальция или курение
- Другие состояния, такие как остеоартрит, ревматоидный артрит или заболевание щитовидной железы
- Чрезмерное использование упражнений или профессиональных движений
- Плохая осанка
- Повторяющиеся физические нагрузки
Симптомы заболеваний позвоночника
Признаки и симптомы зависят от конкретного заболевания позвоночника и часто влияют на другие части тела, в зависимости от пораженной области позвоночника или спинного мозга. Общие симптомы включают:
Общие симптомы включают:
- Аномально округлые плечи или спина
- Боль в спине или шее, которая может быть острой и колющей, тупой и ноющей или жгучей
- Дисфункция мочевого пузыря или кишечника
- Тошнота и / или рвота
- Боль, иррадияющая в руки или ноги
- Скованность или стеснение
- Неровный вид, например, одно плечо или бедро выше другого
- Слабость, онемение или покалывание в руках или ногах
Диагностика заболеваний позвоночника
В Юго-Западном университете наши специалисты по позвоночнику проводят тщательную оценку, в том числе:
- Физический осмотр
- Обсуждение личного и семейного медицинского анамнеза
- Обсуждение симптомов и факторов риска
- Неврологический осмотр при подозрении на повреждение или нарушение нерва
В зависимости от В каждом индивидуальном случае наши врачи могут порекомендовать один или несколько тестов, например:
- 905 53 Сканирование с помощью магнитно-резонансной томографии (МРТ) : МРТ использует радиоволны и сильный магнит для получения детальных изображений позвоночника.
 МРТ полезна при обнаружении травм и нарушений в мягких тканях, таких как мышцы, связки, сухожилия, спинной мозг и нервы.
МРТ полезна при обнаружении травм и нарушений в мягких тканях, таких как мышцы, связки, сухожилия, спинной мозг и нервы. - Компьютерная томография (КТ) : При КТ используются специальные рентгеновские лучи с контрастным веществом или без него для получения трехмерных изображений поперечного сечения позвоночника. КТ обеспечивает более подробные изображения, чем обычные рентгеновские снимки, для оценки повреждений или нарушений костей.
- Рентген : Мы используем рентгеновские снимки шеи или различных областей спины для выявления проблем с костями, таких как переломы, другие травмы и хронические заболевания.
- Биопсия: При подозрении на рак наши нейрохирурги могут взять небольшой образец ткани для анализа под микроскопом.
- Электромиография (ЭМГ): Электродиагностические исследования измеряют электрическую активность, генерируемую мышцами и нервами. Обычно они включают наблюдение за тем, как разные части тела реагируют на раздражители.

Лечение заболеваний позвоночника
Наши специалисты по позвоночнику часто используют одно или несколько методов лечения, в зависимости от конкретного состояния или травмы.Мы предлагаем следующие виды лечения:
- Подтяжка спины
- Лечение рака, такое как операция по удалению опухолей, лучевая терапия, радиохирургия и химиотерапия
- Ледяная или тепловая терапия для травм
- Инъекции, такие как кортикостероиды или блокада нервов, для лечения боли
- Лекарства, такие как противовоспалительные, болеутоляющие или миорелаксанты
- Реабилитация с использованием физиотерапии для укрепления и растяжения мышц спины и живота
- Операция по замене дисков, сращению (соединению) позвонков, открытию позвоночного канала или восстановлению нервы
Клинические испытания
UT Southwestern проводит клинические испытания, направленные на улучшение диагностики и лечения всех типов заболеваний позвоночника. Поговорите с нашими врачами, чтобы узнать, доступно ли клиническое исследование.
Поговорите с нашими врачами, чтобы узнать, доступно ли клиническое исследование.
Болезнь поясничного диска (грыжа межпозвоночного диска)
Позвоночный столб, или позвоночник, состоит из 33 позвонков, разделенных губчатыми дисками. Позвоночник делится на 4 области:
-
Шейный отдел позвоночника: первые 7 позвонков, расположенных в области шеи
-
Грудной отдел позвоночника: следующие 12 позвонков, расположенных в области грудной клетки
-
Поясничный отдел позвоночника: следующие 5 позвонков, расположенных в нижней части спины
-
Крестцовый отдел позвоночника: 5 нижних позвонков, расположенных ниже талии, также включают 4 позвонка, составляющие копчик (копчик)
Поясничный отдел позвоночника состоит из 5 костных сегментов в нижней части спины, где возникает заболевание поясничного диска.
-
Диск выпуклый.
 С возрастом межпозвоночный диск может терять жидкость и высыхать. Когда это происходит, губчатый диск (который расположен между костными частями позвоночника и действует как «амортизатор») сжимается. Это может привести к поломке жесткого наружного кольца. Это позволяет ядру или внутренней части кольца выпирать наружу. Это называется выпуклым диском.
С возрастом межпозвоночный диск может терять жидкость и высыхать. Когда это происходит, губчатый диск (который расположен между костными частями позвоночника и действует как «амортизатор») сжимается. Это может привести к поломке жесткого наружного кольца. Это позволяет ядру или внутренней части кольца выпирать наружу. Это называется выпуклым диском. -
Разрыв или грыжа межпозвоночного диска. Поскольку диск продолжает разрушаться или при продолжающейся нагрузке на позвоночник, внутреннее пульпозное ядро может фактически вырваться из фиброзного кольца.Это разрыв или грыжа межпозвоночного диска. Затем фрагменты дискового материала могут давить на нервные корешки, расположенные сразу за дисковым пространством. Это может вызвать боль, слабость, онемение или изменение чувствительности.
Большинство грыж диска возникает в нижнем отделе поясничного отдела позвоночника, особенно между четвертым и пятым поясничными позвонками, а также между пятым поясничным позвонком и первым крестцовым позвонком (уровни L4-5 и L5-S1).
Что вызывает заболевание поясничного диска?
Заболевание поясничного диска вызвано изменением структуры нормального диска.В большинстве случаев заболевание диска происходит в результате старения и нормального выхода из строя диска. Иногда серьезная травма может вызвать грыжу нормального диска. Травма также может привести к ухудшению и без того грыжи межпозвоночного диска.
Каковы риски заболевания поясничного диска?
Хотя возраст является наиболее распространенным риском, отсутствие физической активности может вызвать слабость мышц спины и живота, которые могут не поддерживать позвоночник должным образом. Травмы спины также увеличиваются, когда люди, которые обычно , но не физически активны, занимаются чрезмерно напряженной деятельностью.Работа, требующая подъема тяжестей и скручивания позвоночника, также может стать причиной травм спины.
Каковы симптомы болезни поясничного диска?
Симптомы болезни поясничного диска различаются в зависимости от того, где образовалась грыжа межпозвоночного диска и на какой нервный корешок он давит. Это наиболее частые симптомы болезни поясничного диска:
Это наиболее частые симптомы болезни поясничного диска:
-
Прерывистая или постоянная боль в спине. Это может усугубляться движением, кашлем, чиханием или длительным стоянием
-
Спазм мышц спины
-
Ишиас — боль, которая начинается около спины или ягодиц и распространяется вниз по ноге к икре или стопе
-
Слабость мышц ног
-
Онемение в ноге или стопе
-
Снижение рефлексов в колене или лодыжке
-
Изменения функции мочевого пузыря или кишечника
Симптомы болезни поясничного диска могут быть похожи на другие состояния или проблемы со здоровьем.Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется заболевание поясничного диска?
В дополнение к полной истории болезни и медицинскому осмотру вы можете пройти один или несколько из следующих тестов:
-
Рентген.
 Тест, в котором используются невидимые лучи электромагнитной энергии для получения изображений внутренних тканей, костей и органов на пленке.
Тест, в котором используются невидимые лучи электромагнитной энергии для получения изображений внутренних тканей, костей и органов на пленке. -
Магнитно-резонансная томография (МРТ). Процедура, в которой используются большие магниты, радиочастоты и компьютер для получения подробных изображений органов и структур внутри тела.
-
Миелограмма. Процедура, при которой в позвоночный канал вводят краситель, чтобы сделать структуру четко видимой на рентгеновских снимках.
-
Компьютерная томография (также называемая компьютерной томографией или компьютерной томографией). Процедура визуализации, при которой используются рентгеновские лучи и компьютерные технологии для получения горизонтальных или осевых изображений (часто называемых срезами) тела. Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы.
 КТ более детализирована, чем обычная рентгенография.
КТ более детализирована, чем обычная рентгенография. -
Электромиография (ЭМГ). Тест, измеряющий мышечную реакцию или электрическую активность в ответ на нервную стимуляцию мышцы.
Как лечится болезнь поясничного диска?
Обычно консервативная терапия является первой линией лечения болезни поясничного диска. Сюда может входить сочетание следующего:
-
Подставка для кровати
-
Обучение правильной механике тела (чтобы помочь снизить вероятность усиления боли или повреждения диска)
-
Лечебная физкультура, которая может включать ультразвук, массаж, кондиционирование и программы упражнений
-
Контроль веса
-
Использование пояснично-крестцовой опоры для спины
-
Лекарство от боли и расслабления мышц
Если эти меры не помогут, вам может потребоваться операция по удалению грыжи межпозвоночного диска. Операция проводится под общим наркозом. Ваш хирург сделает разрез в нижней части спины над местом грыжи межпозвоночного диска. Чтобы получить доступ к диску, можно удалить кость с задней стороны позвоночника. Ваш хирург удалит грыжу диска и любые лишние части диска.
Операция проводится под общим наркозом. Ваш хирург сделает разрез в нижней части спины над местом грыжи межпозвоночного диска. Чтобы получить доступ к диску, можно удалить кость с задней стороны позвоночника. Ваш хирург удалит грыжу диска и любые лишние части диска.
После операции вам могут запретить физическую активность в течение нескольких недель, пока вы выздоравливаете, чтобы предотвратить повторную грыжу межпозвоночного диска. Ваш хирург обсудит с вами любые ограничения.
Каковы осложнения болезни поясничного диска?
Заболевание поясничного диска может вызывать боли в спине и ногах, мешающие повседневной деятельности. Это может привести к слабости или онемению ног, а также к проблемам с кишечником и мочевым пузырем.
Можно ли предотвратить заболевание поясничного диска?
Поддержание здорового веса, регулярные физические упражнения и правильная осанка могут снизить риск заболевания поясничного диска.
Жизнь с болезнью поясничного диска
Консервативная терапия требует терпения; но соблюдение плана лечения может уменьшить боль в спине и свести к минимуму вероятность ухудшения боли или повреждения диска. Как консервативные меры, так и хирургическое вмешательство могут занять некоторое время.
Как консервативные меры, так и хирургическое вмешательство могут занять некоторое время.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если ваша боль усиливается или у вас возникают проблемы с контролем кишечника или мочевого пузыря.
Основные сведения о болезни поясничного диска
-
Заболевание поясничного диска может возникнуть, когда диск в нижней части спины выпячивается или грыжается между костными областями позвоночника.
-
Болезнь поясничного диска вызывает боли в пояснице и ногах, а также слабость, которые усиливаются от движения и активности.
-
Первый шаг в лечении — уменьшение боли и снижение риска дальнейших травм позвоночника.
-
Операция может быть рассмотрена, если более консервативная терапия не дает результатов.
Дегенеративная болезнь диска: симптомы, причины, диагностика, лечение
Дегенеративная болезнь диска — это когда нормальные изменения, происходящие в дисках позвоночника, вызывают боль.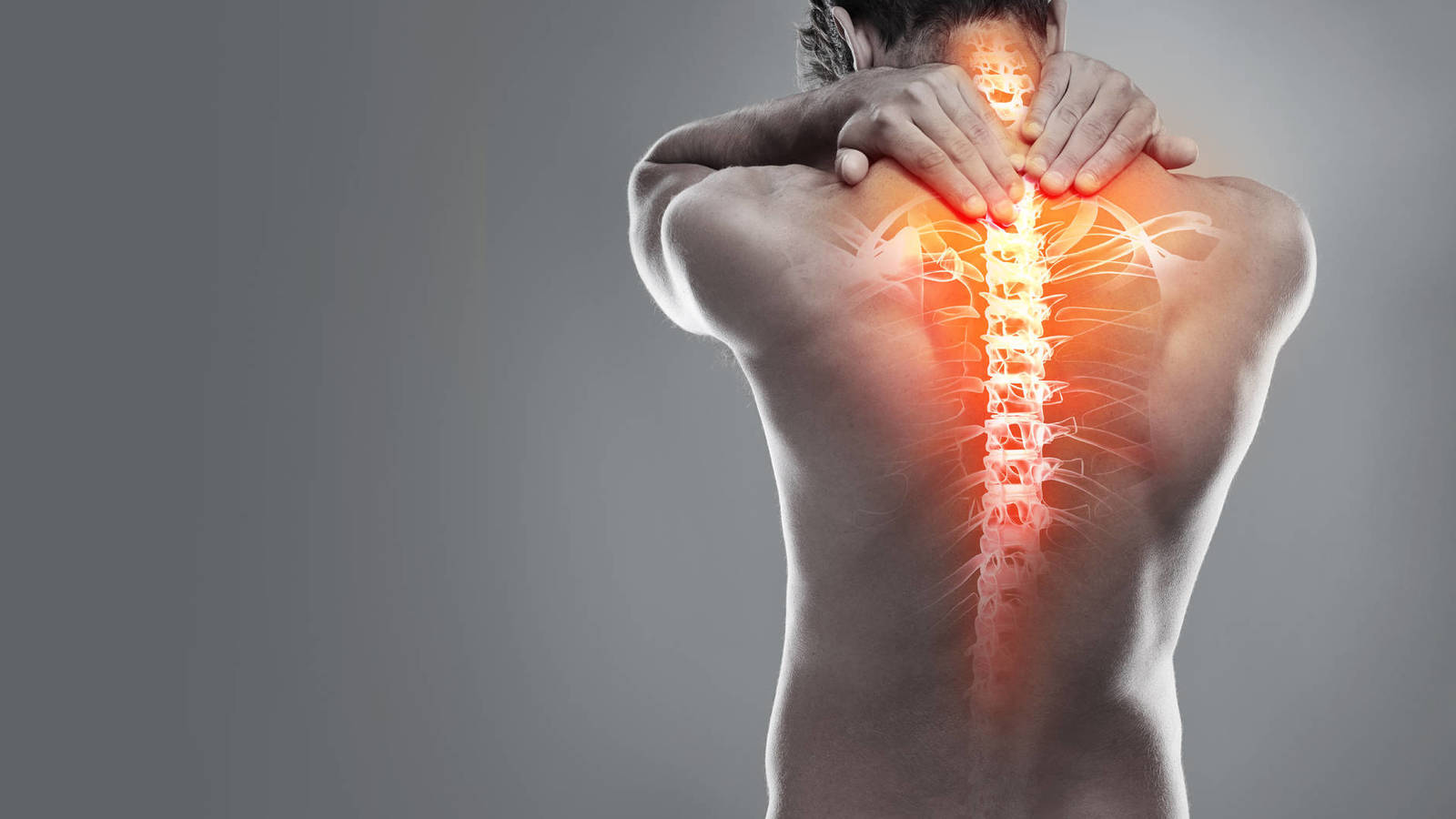
Спинальные диски похожи на амортизаторы между позвонками или костями позвоночника.Они помогают вашей спине оставаться гибкой, поэтому вы можете сгибаться и скручиваться. По мере того, как вы становитесь старше, они могут проявлять признаки износа. Они начинают ломаться и могут перестать работать.
Диски почти у всех со временем выходят из строя, но не все чувствуют боль. Если причиной боли являются изношенные позвоночные диски, у вас остеохондроз.
Причины этого?
Ваши позвоночные диски состоят из мягкого внутреннего ядра и жесткой внешней стенки. Диски меняются способами, которые могут вызвать дегенеративное заболевание диска, например:
Высыхание. Когда вы рождаетесь, диски вашего позвоночника в основном состоят из воды. С возрастом они теряют воду и становятся тоньше. Плоские диски тоже не выдерживают ударов. Потеря воды также означает меньшее количество подушечек между позвонками. Это может привести к другим проблемам с позвоночником, которые могут вызвать боль.
Трещина. Напряжение повседневных движений и незначительные травмы на протяжении многих лет могут вызвать крошечные разрывы на внешней стене, в которой находятся нервы. Любые слезы возле нервов могут стать болезненными.А если стена сломается, мягкий сердечник диска может протолкнуть трещины. Диск может выпирать или соскользнуть с места, что называется смещением или грыжей межпозвоночного диска. Это может повлиять на близлежащие нервы.
Каковы симптомы?
Возможно, вы почувствуете резкую или постоянную боль в спине и шее. Ваши точные симптомы зависят от того, где находится слабый диск и других изменений, которые он вызвал.
Общие признаки включают боль, которая:
- Оказывается в пояснице, ягодицах или верхней части бедер
- Приходит и уходит.Оно может быть ноющим или сильным и длиться от нескольких дней до нескольких месяцев.
- Чувствует себя хуже, когда вы сидите, и лучше, когда вы двигаетесь и ходите
- Чувствует себя хуже, когда вы наклоняетесь, поднимаете или поворачиваете
- Становится лучше, когда вы меняете положение или ложитесь
В некоторых случаях дегенеративное заболевание диска может привести онемению и покалыванию в руках и ногах. Это также может привести к ослаблению мышц ног. Это означает, что поврежденные диски могут поражать нервы возле позвоночника.
Это также может привести к ослаблению мышц ног. Это означает, что поврежденные диски могут поражать нервы возле позвоночника.
Как это диагностируется?
Ваш врач расскажет вам о вашей истории болезни и ваших симптомах. Вас могут спросить:
- Когда началась боль
- Какая часть вашего позвоночника болит
- Если она распространилась на другие части вашего тела
- Если у вас были травмы позвоночника в прошлом
- Если у вас есть семейный анамнез схожих проблем
Они осмотрят ваш позвоночник на предмет признаков заболевания, например, боли в пояснице или шее.Они также могут попросить вас пройтись или наклониться, чтобы увидеть, какие движения вызывают боль.
Ваш врач может назначить рентген или МРТ, чтобы проверить наличие повреждений костей или нервов возле позвоночника.
Как с этим обращаются?
Цель состоит в том, чтобы облегчить боль и остановить больше повреждений. Ваш врач предложит вам лучший план, исходя из ваших симптомов и серьезности вашего состояния. Лечение может включать:
Лечение может включать:
Лекарства. Безрецептурные обезболивающие, такие как аспирин и ибупрофен, помогают бороться с воспалением.Они могут облегчить вашу боль и уменьшить отек. При необходимости врач может назначить более сильное обезболивающее.
Дегенеративная болезнь диска также может привести к мышечным спазмам. Ваш врач может порекомендовать лекарство, чтобы облегчить их.
Физиотерапия. Определенные движения делают мышцы шеи и спины более сильными и гибкими. Это поддерживает позвоночник.
В большинстве случаев для длительного облегчения достаточно физиотерапии и обезболивающих.
Стероидные уколы. В них содержатся сильнодействующие лекарства, облегчающие боль, отек и воспаление. Ваш врач может предложить вам сделать укол в эпидуральное пространство в спине, область вокруг спинного мозга, заполненную жидкостью, или сделать укол в нерв или мышцу.
Хирургия
Если другие методы лечения не работают, ваш врач может порекомендовать операцию.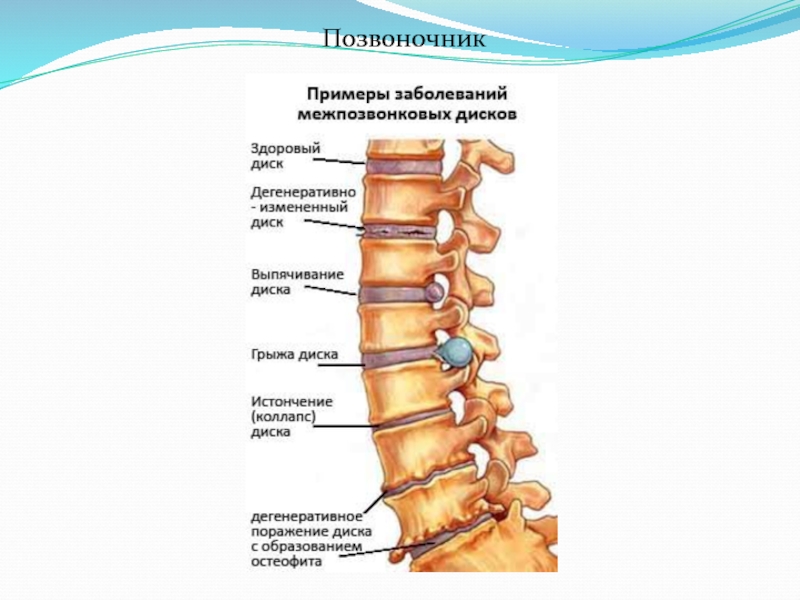 Одна процедура, называемая дискэктомией, удаляет поврежденную часть диска. Это помогает снять напряжение с нервов.
Одна процедура, называемая дискэктомией, удаляет поврежденную часть диска. Это помогает снять напряжение с нервов.
В некоторых случаях врач может удалить диск целиком и вставить ему искусственный.Если у вас серьезная проблема, ваш врач может срастить (навсегда соединить) кости в вашем позвоночнике после удаления диска.
Дегенеративная болезнь диска | Сидарс-Синай
Не то, что вы ищете?
Что такое остеохондроз?
Спинальные диски почти каждого человека с возрастом изнашиваются. Однако не у всех будет остеохондроз. На самом деле это не болезнь, это состояние, при котором поврежденный диск вызывает боль.С этим состоянием связан широкий спектр симптомов и тяжести.
Диски позвоночника
Диски подобны амортизаторам между костями позвоночника и предназначены для того, чтобы помочь спине оставаться гибкой, сопротивляясь огромным силам во многих различных плоскостях движения. Каждый диск состоит из двух частей:
- Плотный, жесткий внешний слой, фиброзное кольцо.
Внешняя часть этого слоя содержит нервы. Если диск порвется в этой области, это может стать довольно болезненным.
- Мягкое студенистое ядро, пульпозное ядро.Эта часть диска содержит белки, которые могут вызывать опухание и болезненность тканей, которых они касаются. Если эти белки попадают в нервы внешнего слоя диска, они могут вызвать сильную боль.
В отличие от других тканей тела диск имеет очень низкое кровоснабжение. Как только диск поврежден, он не может восстановить себя, и может начаться спираль дегенерации с тремя стадиями, которые, по-видимому, происходят в течение 20-30 лет:
- Острая боль затрудняет нормальное движение спины
- Кость, в которой произошла травма, становится относительно нестабильной.В течение длительного периода времени у пациента будут возникать боли в спине, которые приходят и уходят.
- Тело стабилизирует травмированный сегмент спины. Пациент испытывает меньше приступов болей в спине.
Что вызывает остеохондроз?
Несколько факторов могут вызвать дегенерацию дисков, в том числе возраст. Конкретные факторы включают:
Конкретные факторы включают:
- Высыхание диска. Когда мы рождаемся, диск на 80 процентов состоит из воды. С возрастом диск высыхает и не поглощает удары.
- Ежедневные занятия и занятия спортом, вызывающие разрывы внешней сердцевины диска. К 60 годам у большинства людей наблюдается некоторая степень дегенерации диска. Однако не у всех в этом возрасте есть боли в спине.
- Травмы, которые могут вызвать отек, болезненность и нестабильность. Это может привести к боли в пояснице.
Каковы симптомы остеохондроза?
|
Дегенеративная болезнь диска — это состояние, при котором боль возникает из-за поврежденного диска.Рентген показывает дегенерированные диски слева до операции. Справа — рентгеновский снимок дисков после традиционной операции спондилодеза. |
Типичный человек с остеохондрозом активен, в остальном здоров и ему от 30 до 40 лет.
Общие симптомы этого состояния включают:
- Боль, усиливающаяся в сидячем положении. В сидячем положении на диски поясницы в три раза больше нагрузки, чем в положении стоя.
- Боль, усиливающаяся при сгибании, подъеме или скручивании.
- Чувствует себя лучше при ходьбе или даже беге, чем при длительном сидении или стоянии.
- Чувствует себя лучше, часто меняя позу или лежа.
- Периоды сильной боли, которые приходят и уходят. Они длятся от нескольких дней до нескольких месяцев, прежде чем станет лучше. Они могут варьироваться от тянущей до отключающей боли. Боль может поражать поясницу, ягодицы и бедра или шею, в зависимости от того, где находится пораженный диск, и распространяться в руки и кисти.
- Онемение и покалывание в конечностях.
- Слабость в мышцах ног или провисание стопы, возможный признак повреждения нервного корешка.
Как диагностируется остеохондроз?
Диагноз основывается на истории болезни и физическом осмотре, а также на симптомах и обстоятельствах, при которых возникла боль. Магнитно-резонансная томография может показать повреждения дисков, но сама по себе не может подтвердить дегенеративное заболевание диска.
Магнитно-резонансная томография может показать повреждения дисков, но сама по себе не может подтвердить дегенеративное заболевание диска.
Как лечится остеохондроз?
Варианты лечения включают:
- Замена искусственного диска
- Хирургическое вмешательство
- Безоперационное лечение симптомов, включая иглоукалывание, фиксации спины и обезболивание
Ключевые моменты
- Дегенеративная болезнь диска на самом деле не болезнь, а состояние, при котором поврежденный диск вызывает боль.Эта боль может варьироваться от ноющей до выведения из строя.
- Состояние может быть вызвано высыханием диска с течением времени, повседневными занятиями, спортом или травмами.
- Варианты лечения включают замену диска, другие хирургические вмешательства и нехирургические варианты, такие как иглоукалывание, подтяжка спины и обезболивание.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения врача:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться с вашим провайдером, если у вас есть вопросы.
© 2000-2021 Компания StayWell, LLC.


