Вторичный иммунодефицит это что: что это такое, иммунология и классификация в статье остеопата Бычковой Е. Ю.
ВИЧ, СПИД, иммунодефицит – в чем разница? Узнай различие между понятиями
Вокруг темы ВИЧ-инфекции множество заблуждений. Это происходит из-за недостаточной информированности населения о происхождении и способах передачи заболевания. Наиболее распространенной является путаница в понятии, что такое ВИЧ, чем он отличается иммунодефицита и от СПИДа.
Что такое ВИЧ?
ВИЧ – вирус иммунодефицита человека. Поражая клетки иммунной системы, он вызывает развитие ВИЧ-инфекции, которая угнетает работу иммунитета и приводит к развитию СПИД – синдрома приобретенного иммунного дефицита. На скорость развития ВИЧ-инфекции влияет множество факторов. Определяющим из них является статус иммунной системы человека.
Что такое иммунный статус?
Иммунный статус – это комплексный показатель, демонстрирующий общее состояние иммунной системы. Он отображает активность органов иммунитета и вырабатываемых ими клеток, для защиты организма.
Для изучения состояния иммунитета проводят клинико-лабораторное исследование, которое включает в себя сбор анамнеза пациента и клинический анализ крови.
Проведение анализов на выявление бактерионосительства и вирусоносительства.
После получения предварительной информации, проводят иммунограмму — тесты ориентировочного уровня, позволяющие выявить грубые нарушения в работе иммунной системы. Проведение тестов предполагает получение следующей информации:
- Число лимфоцитов.
- Фагоцитарная (захватывающая) активность лейкоцитов.
- Количество и качество работы Т- и В-клеток.
- Концентрация иммуноглобулинов.
Полученные данные исследуют с помощью флюоресцирующих сывороток, чувствительных к CD-антигенам — поверхностным антигенным маркерам. CD-антигены это специфические белки, выполняют функцию рецепторов и веществ, отвечающих за взаимодействие клеток иммунной системы между собой.
На данный момент известно порядка 350 CD-антигенов и их список продолжает пополняться. Но для мониторинга ВИЧ-инфекции интерес представляют CD4+ и CD8 антигены, связанные с Т-лимфоцитами. Их число определяет ВИЧ-статус человека.
Их число определяет ВИЧ-статус человека.
Что такое ВИЧ-статус? Как его узнать?
ВИЧ-статус – это показатель, демонстрирующий наличие или отсутствие ВИЧ-вируса в организме человека. Для определения ВИЧ-статуса применяют следующие виды диагностики.
- Косвенные тесты – выявляют наличие специфических антител к ВИЧ.
- Прямые тесты – определяют сам вирус, его антигены и нуклеиновые кислоты, тем самым выявляя вирусную нагрузку.
Важным показателем вирусной нагрузки является число CD4+ Т-лимфоцитов. Снижение их количества на фоне увеличения числа CD8+ лимфоцитов помогает выявить наличие ВИЧ-инфекции, оценить состояние иммунной системы человека и ее способность противостоять развитию СПИДа.
Иммунодефицит и ВИЧ — одно и то же?
Нет! Это разные понятия.
Иммунодефицит – это нарушение функций иммунной системы. Дефекты иммунитета могут быть первичными, т.е. врожденными, например, синдром Ди Джоржи, синдром Вискотта-Олдрича, болезнь Костмана и т. д. Или вторичными, т.е. приобретенными в процессе жизни.
д. Или вторичными, т.е. приобретенными в процессе жизни.
ВИЧ – это вирус иммунодефицита человека, который относят к ретровирусам. По своей сути, это неклеточный инфекционный агент, который проникает в организм человека и поражает клетки иммунной системы, вызывая ее угнетение и развитие синдрома приобретенного иммунного дефицита СПИД.
В простом понимании, ВИЧ – это инфекция, вызывающая иммунодефицит. Но сам по себе иммунодефицит может возникнуть и под влиянием совершенно иных факторов – плохая экология, острое отравление организма, хронический стресс, ранее перенесенные инфекционные заболевания, гельминты, неправильный рацион питания и т.д.
ВИЧ и СПИД — одно и то же?
Нет! Не нужно путать причину и следствие.
ВИЧ – это вирус. А СПИД – это тяжелые последствия заражения вирусом. Проникая в организм человека, он вызывает развитие ВИЧ-инфекции – прогрессирующее заболевание, терминальной стадией которого и является СПИД.
Какие бывают ВИЧ-статусы? Что означают?
Согласно классификации ВОЗ, ВИЧ-статус человека может быть положительным, отрицательным или сомнительным. Последний вариант возможен в том случае, когда полученных в ходе тестов и анализов данных, недостаточно для того, чтобы подтвердить или опровергнуть наличие ВИЧ-инфекции в организме человека. Для получения положительного или отрицательного результата необходимо повторное исследование. Его проводят спустя 3, а затем 6 месяцев.
Последний вариант возможен в том случае, когда полученных в ходе тестов и анализов данных, недостаточно для того, чтобы подтвердить или опровергнуть наличие ВИЧ-инфекции в организме человека. Для получения положительного или отрицательного результата необходимо повторное исследование. Его проводят спустя 3, а затем 6 месяцев.
Положительный и отрицательный.
- Положительный ВИЧ-статус – в крови человека обнаружены антитела к ВИЧ-инфекции, что указывает на инфицирование вирусом.
- Отрицательный ВИЧ-статус – антител к ВИЧ-инфекции в крови не обнаружено. Человек здоров.
Ложноположительный и ложноотрицательный.
В редких случаях проведение тестов и анализов может дать ложноположительный или ложноотрицательный результат. Он возможен вследствие как из-за особенностей иммунитета пациента, так и неправильного хранения биоматериалов и элементарной врачебной ошибки.
-
Ложноположительный – в крови обнаружены антитела к ВИЧ-инфекции, но при этом анамнез человека исключает возможность заражения вирусом.
 В этом случае речь может идти об сходных по своей структуре антителах, которые вырабатываются в организме при иных заболеваниях. Исследование необходимо провести повторно.
В этом случае речь может идти об сходных по своей структуре антителах, которые вырабатываются в организме при иных заболеваниях. Исследование необходимо провести повторно. - Ложноотрицательный – антител к ВИЧ-инфекции не обнаружено, но анамнез человека и состояние его иммунной системы указывают на то, что он заражен вирусом. Скорее всего, тестирование было проведено преждевременно, т.е. не прошло 3 месяца с момента инфицирования. Или же иммунная система настолько слаба, что не в состоянии вырабатывать антитела к ВИЧ-инфекции. Исследование проводят повторно.
Для чего человеку знать свой ВИЧ-статус?
Ответ очевиден!
- При не выявленной ВИЧ-инфекции — продолжительность жизни 9-11 лет.
- Постановка диагноза СПИД при отсутствии лечения – 6-9 месяцев.
- При выявлении ВИЧ-инфекции на поздних стадиях и последующем лечении – 10-40 лет.
- Ранняя диагностика и эффективная ВААРТ – 20-50 лет.
Информирован — значит вооружен! Чем раньше произойдет выявление инфицирования, тем лучше. Пациенты с ВИЧ-инфекцией проходят высокоактивную антиретровирусную терапию, живут полноценной жизнью и доживают до глубокой старости. Определив свой ВИЧ-статус, вы проявляете заботу о своем здоровье и безопасности окружающих.
Пациенты с ВИЧ-инфекцией проходят высокоактивную антиретровирусную терапию, живут полноценной жизнью и доживают до глубокой старости. Определив свой ВИЧ-статус, вы проявляете заботу о своем здоровье и безопасности окружающих.
Фактчекинг: Интернет и СМИ: Lenta.ru
Сообщения о том, что частая ревакцинация от COVID-19 вызывает иммунный паралич (невозможность иммунитета отвечать на действия конкретной инфекции) и вторичный иммунодефицит (общее ослабление иммунитета) оказались частично недостоверными.
21 октября «Лента.ру» выпустила материал с заявлением врача-терапевта, клинического фармаколога Андрея Кондрахина, который заявил, что оптимально ревакцинироваться от коронавируса раз в год. В остальное время организм, по словам доктора, должен отдыхать, чтобы у него не развивалась толерантность к прививке, в противном случае, у человека может развиться так называемый иммунный паралич.
25 октября на ТАСС опубликовал комментарий научного руководителя Института иммунологии и физиологии УрО РАН, академика Валерия Черешнева. Он сообщил, что частая ревакцинация от COVID-19 может привести ко вторичному иммунодефициту. Черешнев также заявил про вероятность «иммунного паралича», сославшись на «классиков», имена и исследования которых он не привел. При этом сам иммунолог отметил, что организму человека требуется частая стимуляция иммунитета для противодействия коронавирусу. Поэтом академик порекомендовал вакцинироваться раз в шесть месяцев, но не чаще. Он заявил, что для победы над коронавирусом достаточно повысить уровень изоляции населения и подождать, пока болезнью переболеет достаточное количество людей.
Он сообщил, что частая ревакцинация от COVID-19 может привести ко вторичному иммунодефициту. Черешнев также заявил про вероятность «иммунного паралича», сославшись на «классиков», имена и исследования которых он не привел. При этом сам иммунолог отметил, что организму человека требуется частая стимуляция иммунитета для противодействия коронавирусу. Поэтом академик порекомендовал вакцинироваться раз в шесть месяцев, но не чаще. Он заявил, что для победы над коронавирусом достаточно повысить уровень изоляции населения и подождать, пока болезнью переболеет достаточное количество людей.
В то же время Роспотребнадзор для достаточной защиты от новых штаммов коронавируса предписывает ревакцинироваться раз в полгода. «Имеющиеся на данный момент исследования и результаты наблюдений указывают на то, что защитный эффект вакцин от COVID-19 против варианта «дельта» может снижаться», — говорится в разъяснении на сайте Роспотребнадзора. Ведомство рекомендует комбинировать самоизоляцию и вакцинацию, а также соблюдать меры эпидемиологической предосторожности — носить маски и избегать массового скопления людей.
С мнением о том, что для победы над коронавирусом необходимо «всем переболеть», не согласились некоторые врачи и ученые. По словам завотделом инновационных биотехнологических препаратов Центра имени Чумакова Ильи Гордейчука, необходимый уровень антител после перенесенного коронавируса в организме человека поддерживается от шести до восьми месяцев. В дальнейшем для получения иммунитета к COVID-19 человеку придется пройти вакцинацию.
Директор Центра им. Н. Ф. Гамалеи Александр Гинцбург в разговоре с ТАСС также прокомментировал слова Черешнева и Кондрахина о том, что ревакцинироваться чаще, чем раз в полгода, рискованно. Ученый отметил, что вакцину от COVID-19 можно вводить чаще, чем раз в полгода, однако, от этого не будет ни вреда, ни особенной пользы. Он назвал шесть месяцев оптимальным сроком для ревакцинации, поскольку так уровень антител останется стабильно высоким, а препарат может быть доработан под новые формы коронавируса.
Эффекта иммунного паралича при слишком частом получении вакцины также опроверг врач-иммунолог Владимир Болибок в беседе с РБК. В качестве примера он привел вакцинацию новорожденных детей, которых прививают с интервалом в полтора месяца в первые годы жизни, чтобы у организма выработался хороший, стойкий и длительный иммунный ответ на инфекции.
В качестве примера он привел вакцинацию новорожденных детей, которых прививают с интервалом в полтора месяца в первые годы жизни, чтобы у организма выработался хороший, стойкий и длительный иммунный ответ на инфекции.
Утверждения Кондрахина и Черешнева получили распространения в СМИ. Их процитировали «Российская газета», «Московский комсомолец», News.ru, «360», Life, «Вести.ру», Pravda.ru и «Дон24».
Иммунодефицит — это… Что такое Иммунодефицит?
| Информация в этой статье или некоторых её разделах устарела. Вы можете помочь проекту, обновив её и убрав после этого данный шаблон. |
Иммунодефициты (ИДС) — нарушения иммунологической реактивности, обусловленные выпадением одного или нескольких компонентов иммунного аппарата или тесно взаимодействующих с ним неспецифических факторов.
Единой классификации не существует. По происхождению иммунодефициты делят на первичные и вторичные.
Первичные иммунодефициты
Определение и классификация
Первичные иммунодефициты — это врожденные (генетические или эмбриопатии) дефекты иммунной системы. В зависимости от уровня нарушений и локализации дефекта они бывают:
В зависимости от уровня нарушений и локализации дефекта они бывают:
- гуморальные или антительные — с преимущественным поражением системы В-лимфоцитов)
- Х-сцепленная агаммаглобулинемия (болезнь Брутона)
- Гипер-IgM синдром
- Х-сцепленная
- аутосомно-рецессивная
- делеция генов тяжелых цепей иммуноглобулинов
- дефицит k-цепей
- селективный дефицит субклассов IgG с или без дефицита IgA
- дефицит антител с нормальным уровнем иммуноглобулинов
- общая вариабельная иммунная недостаточность
- дефицит IgA
- клеточные
- синдром Ди Джоржи
- первичный дефицит CD4 клеток
- дефицит CD7 Т-клеток
- дефицит ИЛ-2
- множественная недостаточность цитокинов
- дефект передачи сигнала
- комбинированные:
- синдром Вискотта-Олдрича
- атаксия-телеангиоэктазия (синдром Луи-Бар)
- тяжелая комбинированная иммунная недостаточность
- Х-сцепленная с полом
- аутосомно-рециссивная
- дефицит аденозиндезаминазы
- дефицит пуриннуклеозидфосфорилазы
- дефицит молекул II класса МНС (синдром лысых лимфоцитов)
- ретикулярная дизгенезия
- дефицит CD3γ или CD3ε
- дефицит СD8 лимфоцитов
- недостаточность системы комплемента
- дефекты фагоцитоза
- наследственные нейтропении
- инфантильный летальный агранулоцитоз (болезнь Костмана)
- циклическая нейтропения
- семейная доброкачественная нейтропения
- дефекты фагоцитарной функции
- хроническая гранулематозная болезнь
- Х-сцепленная
- аутосомно-рециссивная
- дефицит адгезии лимфоцитов I типа
- дефицит адгезии лейкоцитов 2 типа
- дефицит глюкозо-6-дегидроегназы нейтрофилов
- дефицит миелопероксидазы
- дефицит вторичных гранул
- синдром Швахмана
- наследственные нейтропении
Клиническая картина ИДС
Клиника имеет ряд общих черт:
- 1.
 Рецидивирующие и хронические инфекции верхних дыхательных путей, придаточных пазух, кожи, слизистых оболочек, желудочно-кишечного тракта, часто вызываемые оппортунистическими бактериями, простейшими, грибами, имеющие тенденцию к генерализации, септицемии и торпидные к обычной терапии.
Рецидивирующие и хронические инфекции верхних дыхательных путей, придаточных пазух, кожи, слизистых оболочек, желудочно-кишечного тракта, часто вызываемые оппортунистическими бактериями, простейшими, грибами, имеющие тенденцию к генерализации, септицемии и торпидные к обычной терапии. - 2. Гематологические дефициты: лейкоцитопении, тромбоцитопении, анемии (гемолитические и мегалобластические).
- 3. Аутоиммунные расстройства: СКВ-подобный синдром, артриты, системная склеродермия, хронический активный гепатит, тиреоидит.
- 4. Нередко ИДС сочетается с аллергическими реакциями 1 типа в виде экземы, отека Квинке, аллергическими реакциями на введение лекарственных препаратов, иммуноглобулина, крови.
- 5.Опухоли и лимфопролиферативные заболевания при ИДС встречаются в 1000 раз чаще, чем без ИДС. [1]
- 6. У больных с ИДС часто отмечаются расстройства пищеварения, диарейный синдром и синдром мальабсорбции.
- 7. Больные с ИДС отличаются необычными реакциями на вакцинацию, а применение у них живых вакцин опасно развитием сепсиса.

- 8. Первичные ИДС часто сочетаются с пороками развития, прежде всего с гипоплазией клеточных элементов хряща и волос. Кардиоваскулярные пороки описаны, главным образом, при синдроме Ди-Джоржи.
Лечение первичных ИДС
Этиотропная терапия заключается в коррекции генетического дефекта методами генной инженерии. Но такой подход является экспериментальным. Основные усилия при установленном первичном ИДС направлены на:
- профилактику инфекций
- заместительную коррекцию дефектного звена иммунной системы в виде трансплантации костного мозга, замещения иммуноглобулинов, переливания нейтрофилов.
- заместительную терапию ферментами
- терапию цитокинами
- витаминотерапию
- лечение сопутствующих инфекций
Вторичные иммунодефициты
Факторы, способные вызвать вторичный иммунодефицит, весьма разнообразны. Вторичный иммунодефицит может быть вызван как факторами внешней среды, так и внутренними факторами организма. В целом, все неблагоприятные факторы окружающей среды, способные нарушить обмен веществ организма, могут стать причиной развития вторичного иммунодефицита. К наиболее распространенным факторам окружающей среды, вызывающим иммунодефицит относятся загрязнения окружающей среды, ионизирующее и СВЧ излучение, острые и хронические отравления, длительный прием некоторых лекарственных препаратов, хронический стресс и переутомление. Общей чертой описанных выше факторов является комплексное негативное воздействие на все системы организма, в том числе и на иммунную систему. Кроме того, такие факторы как ионизирующее излучение оказывают избирательное ингибирующее действие на иммунитет связанное с угнетением системы кроветворения. Люди, проживающие или работающие в условиях загрязненной окружающей среды, чаще болеют различными инфекционными заболеваниями и чаще страдают онкологическими болезнями. Очевидно, что такое повышение заболеваемости у этой категории людей связано со снижением активности иммунной системы.
В целом, все неблагоприятные факторы окружающей среды, способные нарушить обмен веществ организма, могут стать причиной развития вторичного иммунодефицита. К наиболее распространенным факторам окружающей среды, вызывающим иммунодефицит относятся загрязнения окружающей среды, ионизирующее и СВЧ излучение, острые и хронические отравления, длительный прием некоторых лекарственных препаратов, хронический стресс и переутомление. Общей чертой описанных выше факторов является комплексное негативное воздействие на все системы организма, в том числе и на иммунную систему. Кроме того, такие факторы как ионизирующее излучение оказывают избирательное ингибирующее действие на иммунитет связанное с угнетением системы кроветворения. Люди, проживающие или работающие в условиях загрязненной окружающей среды, чаще болеют различными инфекционными заболеваниями и чаще страдают онкологическими болезнями. Очевидно, что такое повышение заболеваемости у этой категории людей связано со снижением активности иммунной системы.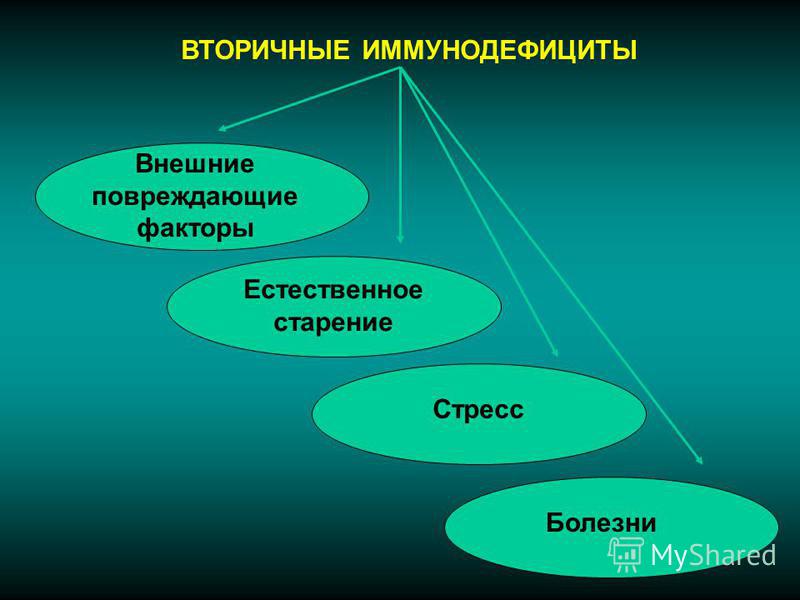
Причины
Вторичные иммунодефициты являются частым осложнением многих заболеваний и состояний. Основные причины вторичных ИДС:
- дефект питания и общее истощение организма также приводит к снижению иммунитета. На фоне общего истощения организма нарушается работа всех внутренних органов. Иммунная система особенно чувствительна к недостатку витаминов, минералов и питательных веществ, так как осуществление иммунной защиты это энергоемкий процесс. Часто снижение иммунитета наблюдается во время сезонной витаминной недостаточности (зима-весна)
- хронические бактериальные и вирусные инфекции, а также паразитарные инвазии (туберкулёз, стафилококкоз, пневмококкоз, герпес, хронические вирусные гепатиты, краснуха, ВИЧ, малярия, токсоплазмоз, лейшманиоз, аскаридоз и др.). При различных хронических заболеваниях инфекционного характера иммунная система претерпевает серьёзные изменения: нарушается иммунореактивность, развивается повышенная сенсибилизация по отношению к различным антигенам микробов.
 Кроме того, на фоне хронического инфекционного процесса наблюдается интоксикация организма и угнетение функции кроветворения. Иммунодефицит во время инфекции ВИЧ опосредован избирательным поражением клеток иммунной системы вирусом
Кроме того, на фоне хронического инфекционного процесса наблюдается интоксикация организма и угнетение функции кроветворения. Иммунодефицит во время инфекции ВИЧ опосредован избирательным поражением клеток иммунной системы вирусом - гельминтозы
- потеря факторов иммунной защиты наблюдается во время сильных потерь крови, при ожогах или при заболеваниях почек (протеинурия, ХПН). Общей особенностью этих патологий является значительная потеря плазмы крови или растворенных в ней белков, часть из которых является иммуноглобулинами и другими компонентами иммунной системы (белки системы комплимента, C-реактивный белок). Во время кровотечений теряется не только плазма, но и клетки крови, поэтому на фоне сильного кровотечения снижение иммунитета имеет комбинированный характер (клеточно-гуморальный)
- диарейный синдром
- стресс-синдром
- тяжелые травмы и операции также протекают со снижением функции иммунной системы. Вообще любое серьёзное заболевание организма приводит к вторичному иммунодефициту.
 Отчасти это связано с нарушением обмена веществ и интоксикацией организма, а отчасти с тем, что во время травм или операций выделяются большие количества гормонов надпочечников, которые угнетают функцию иммунной системы
Отчасти это связано с нарушением обмена веществ и интоксикацией организма, а отчасти с тем, что во время травм или операций выделяются большие количества гормонов надпочечников, которые угнетают функцию иммунной системы - эндокринопатии (СД, гипотиреоз, гипертиреоз) приводят к снижению иммунитета за счет нарушения обмена веществ организма. Наиболее выраженное снижение иммунной реактивности организма наблюдается при сахарном диабете и гипотиреозе. При этих заболеваниях снижается выработка энергии в тканях, что приводит к нарушению процессов деления и дифференциации клеток, в том числе и клеток иммунной системы. На фоне сахарного диабета частота различных инфекционных заболеваний значительно повышается. Связано это не только с угнетением функции иммунной системы, но и с тем, что повышенное содержание глюкозы в крови больных диабетом стимулирует размножение бактерий
- острые и хронические отравления различными ксенобиотиками (химическими токсичными веществами, лекарственными препаратами, наркотическими средствами).
 Особенно выражено снижение иммунной защиты во время приема цитостатиков, глюкокортикоидных гормонов, антиметаболитов, антибиотиков
Особенно выражено снижение иммунной защиты во время приема цитостатиков, глюкокортикоидных гормонов, антиметаболитов, антибиотиков - низкая масса тела при рождении
- снижение иммунной защиты у людей старческого возраста, беременных женщин и детей связано с возрастными и физиологическими особенностями организма этих категорий людей
- злокачественные новообразования – нарушают деятельность всех систем организма. Наиболее выраженное снижение иммунитета наблюдается в случае злокачественных заболеваний крови (лейкемия) и при замещении красного костного мозга метастазами опухолей. На фоне лейкемии количество иммунных клеток в крови порой повышается в десятки, сотни и тысячи раз, однако эти клетки нефункциональны и потому не могут обеспечить нормальной иммунной защиты организма
- аутоиммунные заболевания возникают из-за нарушения функции иммунной системы. На фоне заболеваний этого типа и при их лечении иммунная система работает недостаточно и, порой, неправильно, что приводит к повреждению собственных тканей и неспособности побороть инфекцию
Лечение вторичных ИДС
Механизмы подавления иммунитета при вторичных ИДС различны, и, как правило, имеется сочетание нескольких механизмов, нарушения иммунной системы выражены в меньшей степени, чем при первичных. Как правило, вторичные иммунодефициты носят приходящий характер. В связи с этим лечение вторичных иммунодефицитов гораздо проще и эффективнее по сравнению с лечением первичных нарушений функции иммунной системы. Обычно лечение вторичного иммунодефицита начинают с определения и устранения причины его возникновения. Например, лечение иммунодефицита на фоне хронических инфекций начинают с санации очагов хронического воспаления. Иммунодефицит на фоне витаминно-минеральной недостаточности начинают лечить при помощи комплексов витаминов и минералов. Восстановительные способности иммунной системы велики, поэтому устранение причины иммунодефицита, как правило, приводит к восстановлению иммунной системы. Для ускорения выздоровления и стимуляции иммунитета проводят курс лечения иммуностимулирующими препаратами. В настоящее время известно большое число иммуностимулирующих препаратов, с различными механизмами действия.
Как правило, вторичные иммунодефициты носят приходящий характер. В связи с этим лечение вторичных иммунодефицитов гораздо проще и эффективнее по сравнению с лечением первичных нарушений функции иммунной системы. Обычно лечение вторичного иммунодефицита начинают с определения и устранения причины его возникновения. Например, лечение иммунодефицита на фоне хронических инфекций начинают с санации очагов хронического воспаления. Иммунодефицит на фоне витаминно-минеральной недостаточности начинают лечить при помощи комплексов витаминов и минералов. Восстановительные способности иммунной системы велики, поэтому устранение причины иммунодефицита, как правило, приводит к восстановлению иммунной системы. Для ускорения выздоровления и стимуляции иммунитета проводят курс лечения иммуностимулирующими препаратами. В настоящее время известно большое число иммуностимулирующих препаратов, с различными механизмами действия.
- 1. Шабалов Н. П. Детские болезни, Питер, Медицинская Литература, 2000, с.
 989-1027
989-1027 - 2. Долгих В. Т. Основы иммунопатологии, Феникс, Ростов-на-Дону, 2007, с.119-158
- 3. Стефани Д. В., Вельтищев Ю. Е. Иммунология и иммунопатология, Москва, Медицина, 1996, с.88-170
- 4. Хаитов Р. М., Вторичные иммунодефициты: клиника, диагностика, лечение, 1999
- 5. Кирзон С. С. Клиническая иммунология и аллергология, М. : Медицина, 1990
- 6. Современные проблемы аллергологии, иммунологии и иммунофармакологии, М., 2002
- 7. Забродский П. Ф., Мандыч В. Г. Иммунотоксикология ксенобиотиков: Монография. Саратов, СВИБХБ, 2007. 420 с. 2007. [1].
См. также
Ссылки
Вторичные иммунодефициты — причины, симптомы, диагностика и лечение
Вторичные иммунодефициты – это болезни иммунной системы, возникающие у детей и взрослых, не связанные с генетическими дефектами и характеризующиеся развитием повторных, затяжных инфекционно-воспалительных патологических процессов, плохо поддающихся этиотропному лечению. Выделяют приобретенную, индуцированную и спонтанную форму вторичных иммунодефицитов. Симптоматика обусловлена снижением иммунитета и отражает конкретное поражение того или иного органа (системы). Диагностика основана на анализе клинической картины и данных иммунологических исследований. В лечении используется вакцинация, заместительная терапия, иммуномодуляторы.
Выделяют приобретенную, индуцированную и спонтанную форму вторичных иммунодефицитов. Симптоматика обусловлена снижением иммунитета и отражает конкретное поражение того или иного органа (системы). Диагностика основана на анализе клинической картины и данных иммунологических исследований. В лечении используется вакцинация, заместительная терапия, иммуномодуляторы.
Общие сведения
Вторичные иммунодефициты – нарушения иммунитета, которые развиваются в поздний постнатальный период и не связаны с генетическими дефектами, возникают на фоне исходно нормальной реактивности организма и обусловлены конкретным причинным фактором, вызвавшим развитие дефекта иммунной системы.
Причинные факторы, приводящие к нарушению иммунитета, многообразны. Среди них — длительное неблагоприятное воздействие внешних факторов (экологических, инфекционных), отравления, токсическое действие лекарственных препаратов, хронические психоэмоциональные перегрузки, недоедание, травмы, оперативные вмешательства и тяжелые соматические заболевания, приводящие к нарушению работы иммунной системы, снижению сопротивляемости организма, развитию аутоиммунных расстройства и новообразований.
Течение заболевания может быть скрытым (жалобы и клиническая симптоматика отсутствует, наличие иммунодефицита выявляется только при лабораторном исследовании) или активным с наличием признаков воспалительного процесса на коже и в подкожной клетчатке, верхних дыхательных путях, легких, мочеполовой системе, пищеварительном тракте и в других органах. В отличие от преходящих сдвигов в иммунитете, при вторичном иммунодефиците патологические изменения сохраняются и после ликвидации возбудителя заболевания и купирования воспаления.
Вторичные иммунодефициты
Причины
Привести к выраженному и стойкому снижению иммунной защиты организма могут самые разнообразные этиологические факторы – как внешние, так и внутренние. Вторичный иммунодефицит нередко развивается при общем истощении организма. Длительное недоедание с дефицитом в рационе белка, жирных кислот, витаминов и микроэлементов, нарушения всасывания и расщепления питательных веществ в пищеварительном тракте приводят к нарушению процессов созревания лимфоцитов и снижают сопротивляемость организма.
Тяжелые травматические повреждения опорно-двигательного аппарата и внутренних органов, обширные ожоги, серьезные оперативные вмешательства, как правило, сопровождаются кровопотерей (наряду с плазмой теряются белки системы комплемента, иммуноглобулины, нейтрофилы и лимфоциты), а выброс кортикостероидных гормонов, предназначенных для поддержания жизненно-важных функций (кровообращения, дыхания и др.) еще больше угнетает работу иммунитета.
Ведущую роль в развитии вторичных иммунодефицитов играют хронические вирусные инфекционные заболевания (ВИЧ, цитомегаловирусная инфекция, вирусы Эпштейна-Барр и другие герпес-вирусы, реже корь, краснуха, вирусные гепатиты и т. д.), вызывая подавление клеточного и гуморального иммунитета. Неблагоприятное влияние на иммунный статус оказывает бактериальная и грибковая инфекция, паразитарные заболевания.
Выраженное нарушение обменных процессов в организме при соматических заболеваниях (хронические гломерулонефриты, почечная недостаточность) и эндокринных расстройствах (диабете, гипо- и гипертиреозе) приводит к угнетению хемотаксиса и фагоцитирующей активности нейтрофилов и, как следствие, к вторичному иммунодефициту с возникновением воспалительных очагов различной локализации (чаще это пиодермии, абсцессы и флегмоны).
Снижается иммунитет при длительном приеме некоторых лекарственных препаратов, обладающих подавляющим действием на костный мозг и кроветворение, нарушающих формирование и функциональную активность лимфоцитов (цитостатики, глюкокортикоиды и пр.). Схожий эффект оказывает и лучевое воздействие.
При злокачественных новообразованиях происходит продукция опухолью иммуномодулирующих факторов и цитокинов, в результате чего снижается количество T-лимфоцитов, увеличивается активность клеток-супрессоров, угнетается фагоцитоз. Ситуация усугубляется при генерализации опухолевого процесса и метастазировании в костный мозг. Вторичные иммунодефициты нередко развиваются при аутоиммунных заболеваниях, острых и хронических отравлениях, у людей старческого возраста, при длительных физических и психоэмоциональных перегрузках.
Симптомы вторичных иммунодефицитов
Клинические проявления характеризуются наличием в организме затяжного, устойчивого к этиотропной терапии хронического инфекционного гнойно-воспалительного заболевания на фоне снижения иммунной защиты. При этом изменения могут быть преходящими, временными или имеют необратимый характер. Выделяют индуцированную, спонтанную и приобретенную формы вторичных иммунодефицитов.
При этом изменения могут быть преходящими, временными или имеют необратимый характер. Выделяют индуцированную, спонтанную и приобретенную формы вторичных иммунодефицитов.
К индуцированной форме относят нарушения, возникающие вследствие конкретных причинных факторов (рентгеновское излучение, длительный прием цитостатиков, кортикостероидных гормонов, тяжелые травмы и обширные хирургические операции с интоксикацией, кровопотерей), а также при тяжелой соматической патологии (сахарный диабет, гепатиты, циррозы, хроническая почечная недостаточность) и злокачественных опухолях.
При спонтанной форме видимый этиологический фактор, вызвавший нарушение иммунной защиты, не определяется. Клинически при этой форме отмечается наличие хронических, трудно поддающихся лечению и часто обостряющихся заболеваний верхних дыхательных путей и легких (синуситы, бронхоэктазы, пневмонии, абсцессы легких), пищеварительного тракта и мочевыводящих путей, кожи и подкожной клетчатки (фурункулы, карбункулы, абсцессы и флегмоны), которые вызваны условно-патогенными микроорганизмами. В отдельную – приобретенную форму выделен синдром приобретенного иммунодефицита (СПИД), вызванный ВИЧ-инфекцией.
В отдельную – приобретенную форму выделен синдром приобретенного иммунодефицита (СПИД), вызванный ВИЧ-инфекцией.
О наличии вторичного иммунодефицита при всех стадиях можно судить по общим клиническим проявлениям инфекционно-воспалительного процесса. Это может быть длительный субфебрилитет или лихорадка, увеличение лимфатических узлов и их воспаление, боли в мышцах и суставах, общая слабость и утомляемость, снижение работоспособности, частые простудные заболевания, повторные ангины, часто рецидивирующие хронические гаймориты, бронхиты, повторные пневмонии, септические состояния и т. п. При этом эффективность стандартной антибактериальной и противовоспалительной терапии невысока.
Диагностика
Выявление вторичных иммунодефицитов требует комплексного подхода и участия в процессе диагностики различных врачей-специалистов – аллерголога-иммунолога, гематолога, онколога, инфекциониста, оториноларинголога, уролога, гинеколога и др. При этом учитывается клиническая картина заболевания, свидетельствующая о наличии хронической инфекции, трудно поддающейся лечению, а также выявление оппортунистических инфекций, вызванных условно-патогенными микроорганизмами.
Необходимо изучение иммунного статуса организма с использованием всех доступных методик, применяемых в аллергологии и иммунологии. Диагностика основана на исследовании всех звеньев иммунитета, участвующих в защите организма от инфекционных агентов. При этом изучается фагоцитарная система, система комплемента, субпопуляции T- и B-лимфоцитов. Исследования выполняются путем проведения тестов первого (ориентировочного) уровня, позволяющего выявить грубые общие нарушения иммунитета и второго (дополнительного) уровня с идентификацией конкретного дефекта.
При проведении скрининговых исследований (тесты 1 уровня, которые можно выполнить в любой клинико-диагностической лаборатории) можно получить информацию об абсолютном количестве лейкоцитов, нейтрофилов, лимфоцитов и тромбоцитов (встречается как лейкопения, так и лейкоцитоз, относительный лимфоцитоз, повышенная СОЭ), уровне белка и сывороточных иммуноглобулинов G, A, M и E, гемолитической активности комплемента. Кроме того, можно выполнить необходимые кожные пробы для выявления гиперчувствительности замедленного типа.
Кроме того, можно выполнить необходимые кожные пробы для выявления гиперчувствительности замедленного типа.
При углубленном анализе вторичного иммунодефицита (тесты 2 уровня) определяется интенсивность хемотаксиса фагоцитов, завершенность фагоцитоза, субклассы иммуноглобулинов и специфические антитела к конкретным антигенам, продукция цитокинов, индукторов T-клеток и другие показатели. Анализ полученных данных должен проводиться только с учетом конкретного состояния данного пациента, сопутствующих заболеваний, возраста, наличия аллергических реакций, аутоиммунных расстройств и других факторов.
В процессе обследования проводится дифференциальная диагностика с первичными иммунодефицитами, затяжными инфекционными заболеваниями вирусной, бактериальной, грибковой и паразитарной природы, соматическими заболеваниями, эндокринными расстройствами, новообразованиями.
Лечение вторичных иммунодефицитов
Эффективность лечения вторичных иммунодефицитов зависит от правильности и своевременности выявления этиологического фактора, вызвавшего появление дефекта иммунной системы и возможности его устранения. Если нарушение иммунитета возникло на фоне хронической инфекции, применяются меры по ликвидации очагов воспаления с использованием антибактериальных препаратов с учетом чувствительности к ним возбудителя, проведением адекватной противовирусной терапии, использованием интерферонов и т. п. Если причинный фактор – недостаточное питание и авитаминоз, проводятся мероприятия по разработке правильного рациона питания со сбалансированным сочетанием белков, жиров, углеводов, микроэлементов и необходимой калорийности. Также устраняются имеющиеся нарушения обмена веществ, восстанавливается нормальный гормональный статус, проводится консервативное и оперативное лечение основного заболевания (эндокринная, соматическая патология, новообразования).
Если нарушение иммунитета возникло на фоне хронической инфекции, применяются меры по ликвидации очагов воспаления с использованием антибактериальных препаратов с учетом чувствительности к ним возбудителя, проведением адекватной противовирусной терапии, использованием интерферонов и т. п. Если причинный фактор – недостаточное питание и авитаминоз, проводятся мероприятия по разработке правильного рациона питания со сбалансированным сочетанием белков, жиров, углеводов, микроэлементов и необходимой калорийности. Также устраняются имеющиеся нарушения обмена веществ, восстанавливается нормальный гормональный статус, проводится консервативное и оперативное лечение основного заболевания (эндокринная, соматическая патология, новообразования).
Важный компонент лечения больных вторичным иммунодефицитом – иммунотропная терапия с использованием активной иммунизации (вакцинации), заместительного лечения препаратами крови (внутривенное введение плазмы, лейкоцитарной массы, человеческого иммуноглобулина), а также использованием препаратов иммунотропного действия (иммуностимуляторов). Целесообразность назначения того или иного лечебного средства и подбор дозировки осуществляется врачом аллергологом-иммунологом с учетом конкретной ситуации. При преходящем характере иммунных нарушений, своевременном выявлении вторичного иммунодефицита и подборе правильного лечения, прогноз заболевания может быть благоприятным.
Целесообразность назначения того или иного лечебного средства и подбор дозировки осуществляется врачом аллергологом-иммунологом с учетом конкретной ситуации. При преходящем характере иммунных нарушений, своевременном выявлении вторичного иммунодефицита и подборе правильного лечения, прогноз заболевания может быть благоприятным.
Все о ВИЧ/СПИДе
О ВИЧ/СПИДе. Этиология ВИЧ-инфекции. Введение.
ВИЧ-инфекция — это заболевание, вызываемое вирусом иммунодефицита человека, длительное время персистирующим в лимфоцитах, макрофагах, клетках нервной ткани, в результате чего развивается медленно прогрессирующее поражение иммунной и нервной системы, проявляющееся вторичными инфекциями, опухолями, подострым энцефалитом и другими патологическими изменениями, приводящими к гибели больного.
ВИЧ-инфекция — это смена стадий, последнюю из них обозначают термином СПИД — синдром приобретенного иммунодефицита человека, являющуюся заключительной, терминальной стадией процесса.
Возбудитель и эпидемиология ВИЧ-инфекции
Возбудитель ВИЧ-инфекции — вирус иммунодефицита человека, принадлежит к подсемейству лентивирусов, семейства ретровирусов. Выделяют два типа вируса -ВИЧ-1 и ВИЧ-2. Вирусная частица представляет собой форму, близкую к сферической, со средним диаметром 100-120 нм, состоящую из ядра, окруженное оболочкой. Ядро содержит РНК и ферменты — обратную транскриптазу (ревертазу), интегразу, протеазу. Наличие обратной транскриптазы обеспечивает обратную направленность потока генетической информации: не от ДНК к РНК, а наоборот, от РНК к ДНК.
В составе вириона имеется оболочка и нуклеоид. Наружная оболочка пронизана вирусными белками: трансмембранным и внешним глико-протеидами. Белки выполняют функцию детерминанты и участвуют в прикреплении к мембране клетки-хозяина, С внутренней стороны оболочки расположен каркас, образованный белком р 17, окружающий внутреннюю структуру вириона — нуклеоид (сердцевина). Собственно оболочка сердцевины образована белком р 24. Внутри нуклеоида располагается геном вируса, состоящих из 2 цепочек РНК, окруженных белками р 7 и р 9 .
Собственно оболочка сердцевины образована белком р 24. Внутри нуклеоида располагается геном вируса, состоящих из 2 цепочек РНК, окруженных белками р 7 и р 9 .
Жизненный цикл ВИЧ включает в себя процессы специфической сорбции вируса на CD 4(+) — лимфоцитах за счет процессов диффузии мембран, синтез ДНК копии генома и дальнейшей ее интеграции в хромосому клетки-хозяина.
При попадании ВИЧ в клетку под действием фермента обратной транскриптазы происходит образование ДНК ВИЧ, встраивающейся в ДНК клетки-хозяина, которая в дальнейшем продуцирует вирусные частицы.
ВИЧ не стоек в окружающей среде. Полностью инактивируется нагреванием при температуре 56°С в течение 30 мин, быстро погибает при кипячении (1-3 мин), а также под воздействием дезинфицирующих средств н концентрациях, обычно используемых в практике. ВИЧ в то же время устойчив к ультрафиолетовым лучам и ионизирующей радиации.
Источником заражения является человек, инфицированный ВИЧ как в стадии бессимптомного носителъства, так и развернутых клинических проявлений болезни. Вирус обнаруживается в крови, сперме, спинномозговой жидкости, грудном молоке, менструальной крови, влагалищном секрете, которые являются факторами передачи ВИЧ-инфекции. В слюне, слезной жидкости, моче ВИЧ находится в небольшом количестве, недостаточном для заражения.
Пути передачи ВИЧ-инфекции — половой (гетеро- и гомосексуальный), парентеральный и вертикальный.
Парентеральный путь передачи встречается, в основном, среди потребителей наркотических препаратов внутривенным путем. Факторами передачи ВИЧ при этом могут быть как общие шприцы и иглы, так и сам наркотический препарат, в который добавляется кровь с целью «очистки». Инфицирование возможно при использовании контаминированного ВИЧ медицинского инструментария, не прошедшего соответствующую обработку.
Вертикальный путь передачи может быть от инфицированной матери ребенку во время беременности и родов, а также во время грудного вскармливания, возможно также заражение матери от ВИЧ-инфецированного ребенка при его вскармливании.
Патогенез ВИЧ-инфекции.
При попадании ВИЧ в клетку, РНК под воздействием ревертазы превращается в ДНК, которая встраивается в ДНК клетки-хозяина, продуцируя новые вирусные частицы — копии РНК вируса, оставаясь в клетке пожизненно. Ядро окружено оболочкой, в составе которой имеется белок g р 120, обуславливающий прикрепление вируса к клеткам организма человека, имеющим рецептор — белок CD 4 .
ВИЧ адсорбируется на клетках, в состав мембраны которых входит белок CD 4. Это Т-лимфоциты с фенотипом CD 4(+) , макрофаги, В-лимфоциты, клетки нейроглии (вследствие этого происходит поражение центральной нервной системы), клеток слизистой оболочки кишечника, дендритных клеток.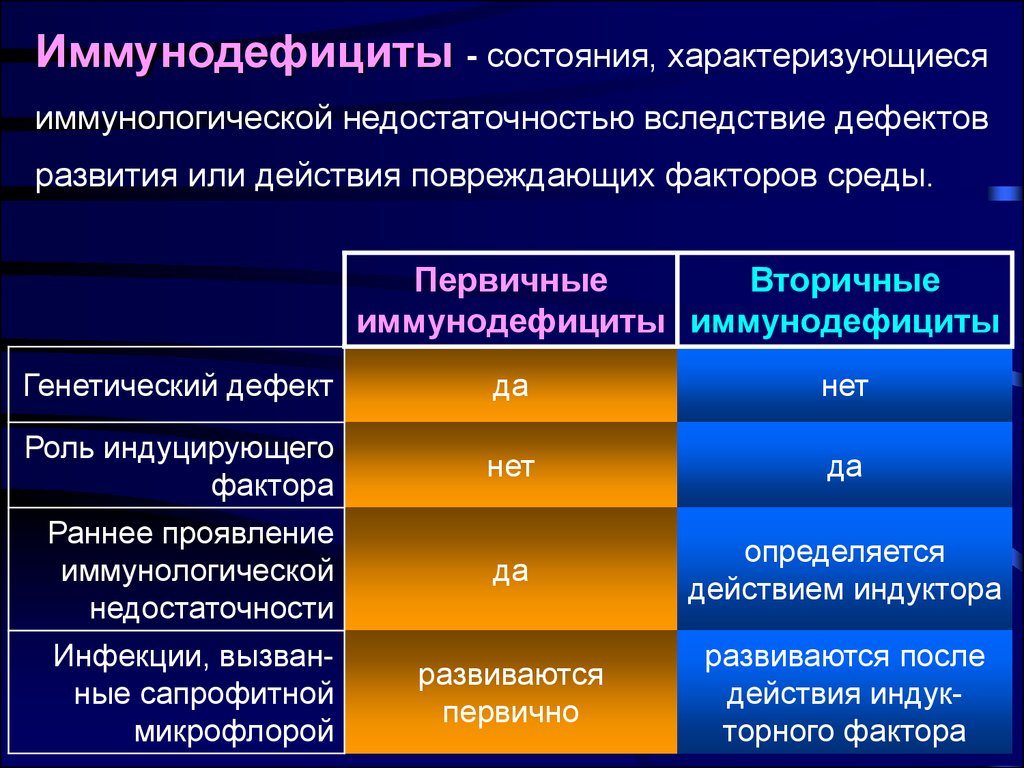 Прежде всего поражаются С D 4(+)-лимфоциты, являющиеся центральной фигурой иммунного ответа. Причиной снижения Т-хелперов является не только прямое цитопатическое действие вируса, но и слияние неинфицированных клеток с инфицированными и образование синтиция.
Прежде всего поражаются С D 4(+)-лимфоциты, являющиеся центральной фигурой иммунного ответа. Причиной снижения Т-хелперов является не только прямое цитопатическое действие вируса, но и слияние неинфицированных клеток с инфицированными и образование синтиция.
Одновременно происходит нарушение функции В-лимфоцитов. повышается количество иммуноглобулинов, циркулирующих иммунных комплексов, что ведет к большему снижению С D 4(+) — лимфоцитов. Все перечисленные механизмы и формируют различные клинические проявления заболевания. В результате поражения центральных звеньев иммунной системы человек, инфицированный ВИЧ, становится беззащитным перед возбудителями различных инфекций, в первую очередь, условно-патогенными (оппортунистическими) микроорганизмами, которые не представляют угрозы для практически здорового человека.
В связи с прогрессированием вторичного иммунодефицитного состояния формируются опухолевые и аутоиммунные процессы, в патологический процесс всегда вовлекается ЦНС, куда проникает вирус вместе с инфицированными моноцитами. Поражение клеток нейроглии приводит к трофическим повреждениям нейронов, ткани мозга, нарушению мозговой деятельности, и в конечном итоге развитию СПИД-деменции (слабоумию).
Поражение клеток нейроглии приводит к трофическим повреждениям нейронов, ткани мозга, нарушению мозговой деятельности, и в конечном итоге развитию СПИД-деменции (слабоумию).
Российская классификация ВИЧ-инфекции, 2006 год (В.В. Покровский)
Стадия 1 — «стадия инкубации» — период от момента заражения до появления реакции организма в виде клинических проявлений «острой инфекции» и/или выработки антител. Продолжительность ее обычно составляет от 3-х недель до 3-х месяцев, но в единичных случаях может затягиваться и до года
Стадия 2 — «стадия первичных проявлений» — связана с проявлением первичного ответа организма на внедрение и репликацию ВИЧ в виде клинических проявлений и/или выработки антител. Стадия первичных проявлений ВИЧ-инфекции может иметь несколько вариантов течения.
2А «Бессимптомная», характеризуется отсутствием каких-либо клинических проявлений ВИЧ-инфекции. Ответ организма на внедрение ВИЧ проявляется лишь выработкой антител.
Ответ организма на внедрение ВИЧ проявляется лишь выработкой антител.
2Б «Острая инфекция без вторичных заболеваний» проявляется разнообразной клинической симптоматикой. Наиболее часто регистрируются лихорадка, высыпания на коже и слизистых (уртикарные, папулезные, петехиальные), увеличение лимфатических узлов, фарингит. Могут отмечаться увеличение печени, селезенки, диарея. Иногда такой вариант течения называют «мононуклеозоподобный» или «краснухоподобный» синдром
2В «Острая инфекция с вторичными заболеваниями» характеризуется значительным снижением уровня С04-лимфоцитов. В результате на фоне иммунодефицита появляются вторичные заболевания различной этиологии (кандидозы, герпетическая инфекция и т.д.). Их проявления, как правило, слабо выражены, кратковременны, хорошо поддаются терапии, но могут быть тяжелыми (кандидозный эзофагит, пневмоцистная пневмония), в редких случаях возможен даже смертельный исход.
Продолжительность клинических проявлений во второй стадии может варьировать от нескольких дней до нескольких месяцев, однако обычно они регистрируется в течение двух-трех недель.
В целом продолжительность стадии первичных проявлений ВИЧ-инфекции составляет один год с момента появления симптомов острой инфекции или сероконверсии.
Стадия 3 — «субклиническая стадия» — характеризуется медленным нарастанием иммунодефицита, что связано с компенсацией иммунного ответа за счет модификации и избыточного воспроизводства С04-клеток. Скорость размножения ВИЧ в этот период по сравнению со стадией первичных проявлений замедляется.
Основным клиническим проявлением субклинической стадии является «персистирующая генерализованная лимфоаденопатия» (ПГЛ). Для нее характерно увеличение не менее двух лимфоузлов, не менее чем в двух не связанных между собой группах (не считая паховых), у взрослых до размера в диаметре более 1 см, у детей — более 0,5 см, сохраняющееся в течение не менее трех месяцев. При осмотре обычно лимфатические узлы эластичные, безболезненные, не спаяны с окружающей тканью, кожа над ними не изменена.
Длительность субклинической стадии составляет от двух-трех до 20-ти и более лет, но в среднем она продолжается 6-7 лет. Скорость снижения уровня С04-лимфоцитов в этот период в среднем составляет 50-70×106/л в год.
Стадия 4 — «стадия вторичных заболеваний» — связана с истощением популяции С04-клеток за счет продолжающейся репликации ВИЧ. В результате на фоне значительного иммунодефицита развиваются инфекционные и/или онкологические вторичные заболевания. Их наличие обусловливает клиническую картину стадии вторичных заболеваний.
В зависимости от тяжести вторичных заболеваний выделяют стадии 4А, 4Б, 4В.
4А обычно развивается через 6-10 лет от момента заражения. Для нее характерны бактериальные, грибковые и вирусные поражения слизистых и кожных покровов, воспалительные заболевания верхних дыхательных путей. Обычно стадия 4А развивается у пациентов с уровнем С04-лимфоцитов 500-350×106/л (у здоровых лиц число С04-лимфоцитов колеблется в пределах 600-1900×106/л).
4Б чаще возникает через 7-10 лет от момента заражения. Кожные поражения в этот период носят более глубокий характер и склонны к затяжному течению. Начинают развиваться поражения внутренних органов. Могут отмечаться потеря веса, лихорадка, локализованная саркома Капоши, поражение периферической нервной системы. Обычно стадия 4Б развивается у пациентов с уровнем С04-лимфоцитов 350-200×106/л.
4В преимущественно выявляется через 10-12 лет от момента заражения. Она характеризуется развитием тяжелых, угрожающих жизни вторичных заболеваний, их генерализованным характером, поражением ЦНС. Обычно стадия 4В имеет место при уровне С04- лимфоцитов менее 200×106/л.
Несмотря на то, что переход ВИЧ-инфекции в стадию вторичных заболеваний является проявлением истощения защитных резервов организма зараженного человека, этот процесс имеет обратимый характер (по крайней мере, на какое-то время). Спонтанно или вследствие проводимой терапии клинические проявления вторичных заболеваний могут исчезать. Поэтому в стадии вторичных заболеваний выделяют фазы прогрессирования (при отсутствии противоретровирусной терапии или на фоне противоретровирусной терапии) и ремиссии (спонтанной, после ранее проводимой противоретровирусной терапии или на фоне противоретровирусной терапии).
Спонтанно или вследствие проводимой терапии клинические проявления вторичных заболеваний могут исчезать. Поэтому в стадии вторичных заболеваний выделяют фазы прогрессирования (при отсутствии противоретровирусной терапии или на фоне противоретровирусной терапии) и ремиссии (спонтанной, после ранее проводимой противоретровирусной терапии или на фоне противоретровирусной терапии).
Стадия 5 — «терминальная стадия» — проявляется необратимым течением вторичных заболеваний. Даже адекватно проводимая противоретровирусная терапия и лечение вторичных заболеваний оказываются не эффективными. В результате больной погибает в течение нескольких месяцев. На этой стадии число С04-клеток, как правило, ниже 50хЮ6/л.
Иммунолог предупредил об опасности частой ревакцинации от коронавируса — Общество
ЕКАТЕРИНБУРГ, 21 октября. /ТАСС/. Слишком частая ревакцинация может дать обратный эффект и вызвать иммунологический паралич. Поэтому рекомендуется ревакцинироваться минимум через полгода после последней прививки, сообщил в четверг на пресс-конференции в Уральском информационном центре ТАСС президент Российского научного общества иммунологов, научный руководитель Института иммунологии и физиологии УрО РАН академик Валерий Черешнев.
«Для того, чтобы клетки иммунной памяти, которые несут в себе информацию для деления, для накопления цитотоксических лимфоцитов — главных защитников, все время были стимулированными, все время были готовы более быстрый ответ дать, для этого и есть ревакцинация. <…> [Ревакцинация] через шесть месяцев — минимальный срок, не чаще. Чем грозит частая вакцинация? Это тоже установлено классиками <…> — развивается иммунологический паралич», — сказал Черешнев.
Черешнев отметил, что «перебарщивать» с ревакцинацией не стоит. «Я уже слышу, что заявляют: «А я уже семь раз себе вакцину сделал. <…> Защита, я делаю все через три-четыре недели», — приводит пример академик. Он пояснил, что это истощает иммунную систему, и на фоне гипериммунизации возникнет обратный эффект — разовьется вторичный иммунодефицит.
Также Черешнев заявил, что смертность от коронавируса можно снизить благодаря жесткой изоляции, что наблюдали на примере борьбы с другими вирусами. «Сейчас COVID-19 дает [смертность] в среднем в мире где-то от 2 до 4%. <…> А первое SARS-CoV-1 — атипичная пневмония, там смертность была в пределах 10-15%, потом она снизилась до 6-8%. То есть коронавирус дебютировал как патоген, но [его] вовремя успели остановить, не дали распространиться: не за счет вакцины все это произошло, а за счет жесткой изоляции, не дали просто выйти, аэропорты блокировали, железнодорожные вокзалы, и не вышли из этих двух десятков ближневосточных стран и стран, примыкающих к Китаю. Я имею в виду [ситуацию с] SARS-CoV-1, это сработало, вирус не пошел», — сказал Черешнев.
<…> А первое SARS-CoV-1 — атипичная пневмония, там смертность была в пределах 10-15%, потом она снизилась до 6-8%. То есть коронавирус дебютировал как патоген, но [его] вовремя успели остановить, не дали распространиться: не за счет вакцины все это произошло, а за счет жесткой изоляции, не дали просто выйти, аэропорты блокировали, железнодорожные вокзалы, и не вышли из этих двух десятков ближневосточных стран и стран, примыкающих к Китаю. Я имею в виду [ситуацию с] SARS-CoV-1, это сработало, вирус не пошел», — сказал Черешнев.
Ученый отметил, что переболевшие создали защитный эффект, который должен был возникнуть при вакцинации. Этого, по его словам, оказалось достаточно, чтобы победить вирус.
С начала пандемии коронавирусом в мире заразились около 242,1 млн человек, более 4,9 млн умерли. В России, по данным федерального оперативного штаба по борьбе с коронавирусом, зарегистрировано 8 131 164 случая заражения, выздоровели 7 091 607 человек, умерли 227 389. Правительство РФ запустило ресурс стопкоронавирус. рф для информирования о ситуации в стране.
рф для информирования о ситуации в стране.
Иммунолог Черешнев рассказал о последствиях слишком частой ревакцинации от коронавируса
Слишком частая ревакцинация может дать обратный эффект и вызвать иммунологический паралич. Поэтому рекомендуется ревакцинироваться минимум через полгода после последней прививки. Об этом в четверг, 21 октября, рассказал президент Российского научного общества иммунологов, научный руководитель Института иммунологии и физиологии УрО РАН академик Валерий Черешнев.
«Для того, чтобы клетки иммунной памяти, которые несут в себе информацию для деления, для накопления цитотоксических лимфоцитов — главных защитников, все время были стимулированными, все время были готовы более быстрый ответ дать, для этого и есть ревакцинация. [Ревакцинация] через шесть месяцев — минимальный срок, не чаще. Чем грозит частая вакцинация? Развивается иммунологический паралич», — пояснил он на пресс-конференции в Уральском информационном центре ТАСС.
[Ревакцинация] через шесть месяцев — минимальный срок, не чаще. Чем грозит частая вакцинация? Развивается иммунологический паралич», — пояснил он на пресс-конференции в Уральском информационном центре ТАСС.
Черешнев отметил, что «перебарщивать» с ревакцинацией не стоит. «Я уже слышу, что заявляют: «А я уже семь раз себе вакцину сделал. Защита, я делаю все через три-четыре недели», — привел он пример. Эксперт пояснил, что это истощает иммунную систему, и на фоне гипериммунизации возникнет обратный эффект — разовьется вторичный иммунодефицит.
Специалист считает, что смертность от коронавируса можно снизить благодаря жесткой изоляции, что уже наблюдали на примере борьбы с другими вирусами.
«Сейчас COVID-19 дает смертность в среднем в мире где-то от 2% до 4%. А первое SARS-CoV-1 — атипичная пневмония, там смертность была в пределах 10-15%, потом она снизилась до 6-8%. То есть коронавирус дебютировал как патоген, но его вовремя успели остановить, не дали распространиться: не за счет вакцины все это произошло, а за счет жесткой изоляции, не дали просто выйти, аэропорты блокировали, железнодорожные вокзалы, и не вышли из этих двух десятков ближневосточных стран и стран, примыкающих к Китаю. Я имею в виду ситуацию с SARS-CoV-1, это сработало, вирус не пошел», — напомнил Черешнев.
Я имею в виду ситуацию с SARS-CoV-1, это сработало, вирус не пошел», — напомнил Черешнев.
Он отметил, что переболевшие создали защитный эффект, который должен был возникнуть при вакцинации — этого, по его словам, тогда оказалось достаточно, чтобы победить вирус.
Ревакцинация, если она проводится той же вакциной, что и первичная, может считаться третьей дозой препарата: ее же называют бустером от англоязычного корня «усиливать».
Позиция относительно антител совпадает и у Всемирной организации здравоохранения, и у российского Минздрава, и у американских Центров по контролю и профилактике CDC. Их высокий уровень говорит скорее о факте минувшего заражения коронавирусом, чем о надежной защите от него. Иммунитет – это сложная система, которая не сводится к антителам одного вида. Важная роль у клеток памяти, работа которых индивидуальна для каждого организма. Поэтому прививаться можно без оглядки на титр антител, поясняют эксперты.
Иммунитет – это сложная система, которая не сводится к антителам одного вида. Важная роль у клеток памяти, работа которых индивидуальна для каждого организма. Поэтому прививаться можно без оглядки на титр антител, поясняют эксперты.
О темпах вакцинации и ревакцинации
Ранее, говоря о повторной вакцинации от коронавирусной инфекции, пресс-секретарь президента РФ Дмитрий Песков сообщал, что Владимир Путин пока не проходил ревакцинацию. «Президент пока не ревакцинировался. Мы говорили, что сообщим, когда он это сделает, а сделает, когда скажут врачи», — напомнил представитель Кремля.
Песков также пояснил, почему он сам также не сделал новую прививку. «У меня очень высокий уровень антител. Он сохраняется, а прививка делается, чтобы получить антитела. У меня пока слишком высокие, чтобы делать прививку», — уточнил пресс-секретарь главы государства.
Он сохраняется, а прививка делается, чтобы получить антитела. У меня пока слишком высокие, чтобы делать прививку», — уточнил пресс-секретарь главы государства.
В свою очередь, президент США Джо Байден уже дважды проходил ревакцинацию.
«Люди были дезориентированы»
Ранее вице-спикер Госдумы Петр Толстой заявил, что эксперты выбрали неправильную стратегию общения с населением, не объяснили аргументированно необходимость вакцинации от коронавируса (доля привитых, по его словам, составляет 45% населения). Парламентарий указал, что принцип – «мы сказали, а вы делайте» — не работает: российские власти «проиграли кампанию по информированию населения о коронавирусе, методах противодействия ему и вакцинации».
По данным социологических служб, около 50% россиян не хотят прививаться от коронавируса. «Даже несмотря на то, что обеспокоенность есть, люди отмечают, что вокруг умирают их знакомые, родственники, но все равно многие не готовы прививаться, потому что не верят словам власти – прежде всего о том, что это опасное заболевание, а во-вторых, словам о том, что вакцина помогает», — отметил социолог Денис Волков.
Он добавил, что на ситуацию влияет высокое недоверие к власти по ряду других вопросов – до 40% респондентов «по умолчанию не верят и не поддерживают действия властей». «Это автоматически значит, что они не верят во все, что власть предлагает, в любые ее инициативы. Те люди, которые не доверяют власти, не верят ни в вакцинацию, ни в электронное голосование, ни в установку камер. Любая инициатива воспринимается в штыки», — пояснил он.
Также эксперт указал, что в России «явно было недостаточно примеров со стороны чиновников, в том числе президента, губернаторов – чтобы они прививались под камеры, показывали, что это важно, что они сами это делают, что это безопасно, что это нужно».
29 сентября 18:38
«Кроме того, в самом начале прививочной кампании долгое время была очень противоречивая информация. Были совершенно разные сигналы, в том числе по телевидению, и, хотя сейчас их стало меньше, но даже сейчас они есть. Кто-то говорит, что прививаться не надо, кто-то говорит, что достаточно естественного иммунитета, поэтому надо его укреплять, делать дыхательные упражнения и т.д. С самого начала не было однозначного сигнала, что прививаться обязательно надо, что только это хоть как-то может обезопасить. Люди были дезориентированы, многие остаются дезориентированными до сих пор. Поэтому я думаю, что сработать может только обязательная всеобщая вакцинация – но власти пока не могут на нее решиться, поскольку боятся, что рейтинги пойдут вниз, а они могут пойти вниз, потому что нежелание прививаться стойкое», — заключил Волков.
Были совершенно разные сигналы, в том числе по телевидению, и, хотя сейчас их стало меньше, но даже сейчас они есть. Кто-то говорит, что прививаться не надо, кто-то говорит, что достаточно естественного иммунитета, поэтому надо его укреплять, делать дыхательные упражнения и т.д. С самого начала не было однозначного сигнала, что прививаться обязательно надо, что только это хоть как-то может обезопасить. Люди были дезориентированы, многие остаются дезориентированными до сих пор. Поэтому я думаю, что сработать может только обязательная всеобщая вакцинация – но власти пока не могут на нее решиться, поскольку боятся, что рейтинги пойдут вниз, а они могут пойти вниз, потому что нежелание прививаться стойкое», — заключил Волков.
Новые максимумы заразившихся и умерших
В России за последние сутки зарегистрировали 1 036 смертей из-за коронавируса, что стало новым максимумом, следует из данных оперативного штаба по борьбе с заболеванием. Условная летальность осталась на уровне 2,8%, следует из данных штаба.
Число подтвержденных случаев заражения в стране в минувшие 24 часа возросло на 36 339.
Коэффициент распространения коронавируса в РФ держится выше единицы четыре недели подряд. Индикатор превышает единицу в восьми из 10 регионов с наибольшим количеством заразившихся. В Иркутской области он по-прежнему равен ровно 1, а в Москве он опустился до 0,99.
В четверг показатель продолжил снижение и опустился до 1,06 в среднем по стране, следует из подсчетов ТАСС. Коэффициент распространения коронавируса показывает, сколько человек в среднем успевает заразить один инфицированный до своей изоляции.
С начала пандемии коронавирусом в мире заразились около 242,1 млн человек, более 4,9 млн умерли. В России 8 131 164 случая заражения, выздоровели 7 091 607 человек, умерли 227 389.
В России 8 131 164 случая заражения, выздоровели 7 091 607 человек, умерли 227 389.
Вторичные иммунодефициты: обзор — ScienceDirect
Реферат
Цель
Рассмотреть различные причины вторичных иммунодефицитов и предоставить клиницистам обновленный обзор потенциальных факторов, способствующих иммунодефициту.
Источники данных
Недавно опубликованная литература, полученная в результате поиска в базе данных PubMed, включая исследовательские статьи, обзорные статьи и отчеты о случаях.
Выборка исследований
Поиск в базе данных PubMed проводился с использованием следующих ключевых слов: иммунодефицит, дефицит антител, иммунодепрессанты, генетический синдром, злокачественность, ВИЧ-инфекция, вирусная инфекция, вторичный иммунодефицит, питание, недоношенность, старение, энтеропатия с потерей белка, нефропатия. , травмы, космические путешествия, большая высота и ультрафиолетовый свет.Были отобраны и проанализированы исследования, опубликованные за последнее десятилетие и относящиеся к патогенезу, эпидемиологии и клиническим характеристикам вторичных иммунодефицитов.
Результаты
Исследователи продолжают исследовать и сообщать об аномальных иммунных параметрах в различных объектах, которые вместе известны как вторичные иммунодефициты. Иммунодефицит может возникнуть в результате недоедания, нарушений обмена веществ, использования иммунодепрессантов, хронических инфекций, злокачественных новообразований, тяжелых травм и воздействия неблагоприятных условий окружающей среды.У новорожденных и пожилых людей может быть снижен иммунный ответ по сравнению со здоровыми взрослыми. Каждое из этих состояний может проявляться различными иммунными дефектами различной степени тяжести. Синдром приобретенного иммунодефицита возникает в результате заражения вирусом иммунодефицита человека, который нацелен на Т-клетки CD4, что приводит к дефектным иммунным ответам. Ритуксимаб — это моноклональное антитело, нацеленное на В-клетки CD20, и его использование может привести к стойкой гипогаммаглобулинемии.
Заключение
Клиницисты должны учитывать вторичные иммунодефициты при дифференциальной диагностике пациента с рецидивирующими инфекциями и при патологической иммунологической оценке. Использование биологических агентов для лечения воспалительных состояний и злокачественных новообразований становится все более важной причиной вторичного иммунодефицита.
Использование биологических агентов для лечения воспалительных состояний и злокачественных новообразований становится все более важной причиной вторичного иммунодефицита.
Иммунодефицит (первичный и вторичный). Информация.
Классифицируются как первичные и вторичные / приобретенные.
Синдромы первичного иммунодефицита
- В основном это наследственные моногенные заболевания, которые проявляются в младенчестве или раннем детстве, за исключением общего вариабельного иммунодефицита, который обычно встречается у взрослых. [1]
- Были идентифицированы мутации / делеции генов, управляющих дифференцировкой стволовых клеток, и описано более 150 нарушений. [2]
- Когда-то считавшиеся редкими, симптоматические первичные иммунодефициты в настоящее время оцениваются в диапазоне от 1: 500 до 1: 500 000 в общей популяции в США и Европе. [3]
- Возраст презентации сильно различается. [4] 70% возникают у мужчин из-за Х-сцепленного наследования при многих синдромах.
 [5]
[5] - Дефекты В-клеток составляют 50% первичного иммунодефицита.
- Дефекты Т-клеток составляют 30%, дефицит фагоцитов 18% и дефицит комплемента 2%. Знания о функциях и разнообразии В-клеток в отношении здоровья и болезней теперь стали довольно подробными, но еще многое предстоит узнать. [6]
Иногда состояния классифицируют в зависимости от того, какой компонент неисправен (Т-клетки, В-клетки, фагоцитарные клетки или комплемент), или в соответствии с индивидуальными клиническими синдромами.Комитет экспертов Международного союза иммунологических обществ по первичному иммунодефициту выделил следующие основные категории:
- Комбинированные иммунодефициты.
- Комбинированные иммунодефициты с ассоциированными или синдромальными признаками.
- Преимущественно дефицит антител.
- Дополнять недостатки.
- Врожденные дефекты количества, функции фагоцитов или того и другого.
- Дефекты врожденного иммунитета.

- Аутовоспалительные заболевания.
- Фенокопия первичных иммунодефицитов (проявляющихся как наследственные нарушения, но возникающих в результате приобретенных механизмов).
Одно исследование показало, что четырьмя наиболее распространенными первичными иммунодефицитами, наблюдаемыми в педиатрической практике (помимо физиологической гипогаммаглобулинемии младенчества), были преходящая гипогаммаглобулинемия младенчества (THI), дефицит подкласса IgG, частичный дефицит антител с нарушением полисахаридной чувствительности и селективности (IPR). Дефицит IgA (IgAD). [1]
- Синдромы недостаточности антител: это группа состояний, характеризующихся неспособностью продуцировать антитела в достаточном количестве или достаточного качества.
- Общий вариабельный иммунодефицит: это гетерогенный синдром, характеризующийся различной степенью гипогаммаглобулинемии, обычно связанной с аутоиммунитетом. [7] Дополнительные сведения см.
 В отдельной статье о вариабельном иммунодефиците.
В отдельной статье о вариабельном иммунодефиците. - Тимома и гипогаммаглобулинемия: характеризуется низким количеством В-клеток и характерным типом Т-клеток. [8]
- Х-сцепленный (агаммоглобулинемия Брутона): агаммаглобулинемия представляет собой Х-сцепленный иммунодефицит, при котором отсутствует выработка зрелых В-лимфоцитов. Дефектом этого расстройства является ошибка фермента тирозинкиназы Брутона, ключевого регулятора развития В-клеток. [9] Обнаружены новые генетические дефекты. [10]
- Селективный IgAD встречается примерно у 1/400 человек. [7] Наблюдается избирательный серьезный дефицит или полное отсутствие IgA в сыворотке и секретах организма.
- Общий вариабельный иммунодефицит: это гетерогенный синдром, характеризующийся различной степенью гипогаммаглобулинемии, обычно связанной с аутоиммунитетом. [7] Дополнительные сведения см.
- Клеточный иммунитет может быть предметом ряда генетических дефектов, влияющих на функцию Т-клеток: [11]
- Аплазия тимуса (синдром ДиДжорджи): есть генетические дефекты тимуса и часто паращитовидных желез. железы и сердце, связанные с дисфункцией Т-клеток и значительным иммунодефицитом.
 [12]
[12] - Тяжелый комбинированный иммунодефицит: это группа редких врожденных заболеваний, при которых наблюдается тяжелый и обычно фатальный иммунодефицит.В прошлом она привлекала внимание средств массовой информации и была известна как «болезнь пузыря». [13]
- Унаследованные синдромы, связанные с иммунодефицитом: выявлен широкий спектр наследственных иммунодефицитных состояний, многие из которых связаны с одним геном. [14]
- Аплазия тимуса (синдром ДиДжорджи): есть генетические дефекты тимуса и часто паращитовидных желез. железы и сердце, связанные с дисфункцией Т-клеток и значительным иммунодефицитом.
Вторичные иммунодефициты
Существует множество возможных причин, поэтому получить точные эпидемиологические данные сложно. Известно, что нынешние эпидемии СПИДа и туберкулеза вызвали глобальный рост этого состояния.
Вторичный иммунодефицит часто встречается у людей, госпитализированных по поводу:
- лимфоретикулярной злокачественной опухоли.
- Лекарственные средства — особенно цитотоксические препараты и иммунодепрессанты.
- Вирусы — например, ВИЧ.

- Недоедание — самая частая причина во всем мире.
- Нарушения обмена веществ — например, заболевание почек, требующее перитонеального диализа.
- Травма или серьезная операция.
- Потеря белка — например, из-за нефротического синдрома.
Presentation
Самая распространенная особенность презентации — частые инфекции.Рецидивирующие респираторные инфекции являются обычным явлением, но это ни в коем случае не патогномонично, поскольку каждый терапевт знает о «болезненном ребенке», который, кажется, часто заражается инфекциями от своих братьев и сестер.
- Развитие тяжелой стойкой рецидивирующей бактериальной инфекции является лучшим индикатором. Обычный сценарий — повторяющиеся эпизоды боли в горле или инфекции верхних дыхательных путей, которые приводят к синуситу, хроническому отиту и бронхиту. Еще одна особенность — легкость развития осложнений.Например, бронхит прогрессирует до пневмонии, бронхоэктазии и дыхательной недостаточности.
 [15]
[15] - Часто встречаются оппортунистические инфекции, такие как Pneumocystis jirovecii или цитомегаловирус, особенно у пациентов с дефицитом Т-клеток. Часто возникает инфекция кожи и слизистых оболочек, включая устойчивый молочница, язвы во рту и пародонтит. Конъюнктивит, пиодермия, сильные бородавки, алопеция, экзема и телеангиэктазия также являются заметными признаками.
- Общие симптомы со стороны желудочно-кишечного тракта включают диарею, нарушение всасывания и нарушение нормального роста или потери веса.Диарея обычно не заразна, хотя ряд организмов, включая ротавирус, Giardia lamblia , Cryptosporidium spp. и цитомегаловирус может быть вовлечен.
- Реже могут возникать гематологические аномалии, такие как аутоиммунная гемолитическая анемия, лейкопения или тромбоцитопения.
- Также иногда наблюдаются неврологические проблемы (например, судороги и энцефалит) и аутоиммунные заболевания (например, васкулит и артрит).
 Также более высока заболеваемость раком желудка и заболеваниями печени.
Также более высока заболеваемость раком желудка и заболеваниями печени. - Парадоксально, но аутоиммунные заболевания могут быть связаны с первичными иммунодефицитами. [16]
История
- Проверить семейный анамнез. Может быть семейная склонность к ранней смерти, сходное заболевание, аутоиммунитет, аллергия, ранние злокачественные новообразования или смешанные браки.
- Проверьте факторы риска — диабет, лекарства, употребление запрещенных наркотиков и сексуальный анамнез.
- История побочных реакций на иммунизацию или осложнений вирусных инфекций может быть значимой.
- Следует узнать, как часто вы получали антибиотики в прошлом, а также о любых соответствующих операциях в анамнезе — например, спленэктомии, тонзиллэктомии, аденоидэктомии.
- История лучевой терапии вилочковой железы или носоглотки также может указывать на диагноз.
Обследование
- Пациенты с иммунодефицитом при поступлении часто выглядят плохо, с бледной кожей, общим недомоганием, кахексией и вздутием живота.
 Могут быть очевидны различные кожные проявления, такие как сыпь, пузырьки, пиодермия, экзема и телеангиэктазия.
Могут быть очевидны различные кожные проявления, такие как сыпь, пузырьки, пиодермия, экзема и телеангиэктазия. - Глаза могут быть воспалены или инфицированы.
- Могут быть очевидны признаки хронического ЛОР-заболевания, такие как рубцы на барабанных перепонках, инкрустация в ноздрях и постназальный подтек.
- Может быть хронический кашель с крепитацией в обоих легких.
- Гепатомегалия и спленомегалия могут быть обнаружены в брюшной полости.
- У младенцев образование корок вокруг ануса может быть признаком хронической диареи. Могут быть очевидны задержки в развитии или атаксия.
Расследование
Для установления точного диагноза часто требуются специальные тесты, но скрининговые тесты могут проводиться в учреждениях первичной медико-санитарной помощи.Они должны включать:
- Уровни FBC, IgG, IgM и IgA и тесты для подтверждения наличия и типа любой инфекции. Систематический обзор призывал к скринингу пациентов с рецидивирующими инфекциями независимо от возраста.
 [17]
[17] - Повышенное СОЭ может указывать на хроническую инфекцию, а рентгенография носовых пазух и рентгенография носовых пазух могут подтвердить источник.
- Следует взять соответствующие микробиологические мазки в соответствии с клинической картиной.
- Более сложные исследования включают: [18]
- Анализ ответа лимфоцитов.
- Антительный ответ на иммунизацию полисахаридами дифтерии, столбняка и пневмококка.
- Анализ фагоцитоза и количественное определение отдельных компонентов комплемента.
- Проточная цитометрия.
Менеджмент
- Общие меры включают обеспечение того, чтобы пациенты вели здоровый образ жизни и были максимально защищены от инфекции. Это включает регулярные стоматологические осмотры и собственное жилье. [19] Может быть элемент социальной изоляции, и, возможно, потребуется решить психологические проблемы.
- Если есть какие-либо доказательства ответа антител, следует назначить стандартный режим убитых вакцин.
 Живые вакцины противопоказаны при дефиците Т-клеток.
Живые вакцины противопоказаны при дефиците Т-клеток. - Бактериальные и грибковые инфекции следует выявлять и лечить на ранней стадии. Перед лечением следует взять мазки, чтобы можно было быстро исправить эмпирические неудачи лечения. В некоторых случаях может потребоваться постоянный профилактический прием антибиотиков. Инфекции грудной клетки могут потребовать физиотерапии и упражнений для легких.
- Противовирусные препараты, такие как амантидин и рамантадин, могут спасти жизнь при лечении вирусных инфекций.
- Внутривенное или подкожное замещение иммуноглобулинов — это лечение первой линии при большинстве состояний дефицита иммуноглобулина. [4] Многие пациенты предпочитают подкожную терапию, потому что она более удобна и может быть более независимой. [20] Замещение иммуноглобулинов противопоказано при селективном IgAD, так как могут быть вызваны серьезные анафилактические реакции. К счастью, селективный IgAD — это относительно легкое заболевание, которое обычно поддается лечению и лечению инфекций.

- Лучшим средством лечения дефицита Т-клеток является пересадка костного мозга, если можно найти донора.
- Другие варианты лечения, некоторые из которых все еще находятся в экспериментальной фазе, включают:
Прогноз (первичный)
Большинство первичных иммунодефицитов являются генетическими и пожизненными. Некоторые состояния, такие как селективный IgAD, имеют хороший прогноз. Многие пациенты имеют нормальную продолжительность жизни, особенно если заболевание диагностировано на ранней стадии и инфекции лечатся регулярно. [17] Прогноз при других состояниях, таких как тяжелый комбинированный иммунодефицит, менее оптимистичен. Многие пациенты страдают хроническими заболеваниями и нуждаются в интенсивном лечении.
Прогноз (вторичный)
Это зависит от основной причины. Многие состояния, вторичные по отношению к острому заболеванию, проходят после лечения основной патологии.
Профилактика (первичная)
Профилактика первичного иммунодефицита зависит от выявления и генетического консультирования вероятных носителей в семьях с положительным анамнезом. Х-сцепленные расстройства могут быть исключены путем определения пола.
Х-сцепленные расстройства могут быть исключены путем определения пола.
Национальные реестры Великобритании и других стран продолжают предоставлять информацию, которая используется для дальнейших исследований. [14]
Первичный и вторичный иммунодефицит | SpringerLink
‘)
var buybox = document.querySelector («[data-id = id _» + timestamp + «]»). parentNode
var cartStepActive = документ.cookie.indexOf («ecommerce-feature — buybox-cart-step»)! == -1
; []. slice.call (buybox.querySelectorAll («. покупка-опция»)). forEach (initCollapsibles)
функция initCollapsibles (подписка, индекс) {
var toggle = subscription.querySelector («. цена-опции-покупки»)
subscription.classList.remove («расширенный»)
var form = subscription. querySelector («. форма-варианта-покупки»)
querySelector («. форма-варианта-покупки»)
if (form && cartStepActive) {
var formAction = form.getAttribute («действие»)
form.setAttribute (
«действие»,
formAction.replace («/ оформление заказа», «/ корзина»)
)
}
var priceInfo = subscription.querySelector («. price-info»)
var buyOption = toggle.parentElement
if (переключить && форму && priceInfo) {
переключать.setAttribute («роль», «кнопка»)
toggle.setAttribute («tabindex», «0»)
toggle.addEventListener («клик», функция (событие) {
var extended = toggle.getAttribute («aria-extended») === «true» || ложный
toggle. setAttribute («расширенный ария»,! расширенный)
setAttribute («расширенный ария»,! расширенный)
form.hidden = расширенный
если (! расширено) {
покупка вариант.classList.add («расширенный»)
} еще {
buyOption.classList.remove («расширенный»)
}
priceInfo.hidden = расширенный
}, ложный)
}
}
function initKeyControls () {
document.addEventListener («нажатие клавиши», функция (событие) {
если (document.activeElement.classList.contains («покупка-опция-цена») && (event.code === «Space» || event.code === «Enter»)) {
if (document.activeElement) {
event.preventDefault ()
document. activeElement.click ()
activeElement.click ()
}
}
}, ложный)
}
function initialStateOpen () {
var buyboxWidth = buybox.offsetWidth
; []. slice.call (buybox.querySelectorAll («. покупка-опция»)). forEach (function (option, index) {
var toggle = option.querySelector («. покупка-вариант-цена»)
var form = option.querySelector («. Purchase-option-form»)
var priceInfo = option.querySelector («. цена-информация»)
if (buyboxWidth> 480) {
toggle.click ()
} еще {
if (index === 0) {
переключать.нажмите ()
} еще {
toggle.setAttribute («расширенная ария», «ложь»)
form. hidden = «скрытый»
hidden = «скрытый»
priceInfo.hidden = «скрыто»
}
}
})
}
initialStateOpen ()
если (window.buyboxInitialised) вернуть
window.buyboxInitialised = true
initKeyControls ()
}) ()
Другие иммунодефициты: Инфекционное заболевание Atrium Health Navicent
Другие иммунодефициты
ВИЧ или вирус иммунодефицита человека — наиболее известное заболевание, поражающее иммунную систему организма.Однако существуют и другие условия, которые подрывают способность человека бороться с оппортунистическими инфекциями. Некоторые из них являются наследственными или генетическими состояниями и в совокупности известны как болезни первичного иммунодефицита. Некоторые из этих состояний являются вторичными иммунодефицитами, которые приобретаются при приеме иммунодепрессантов.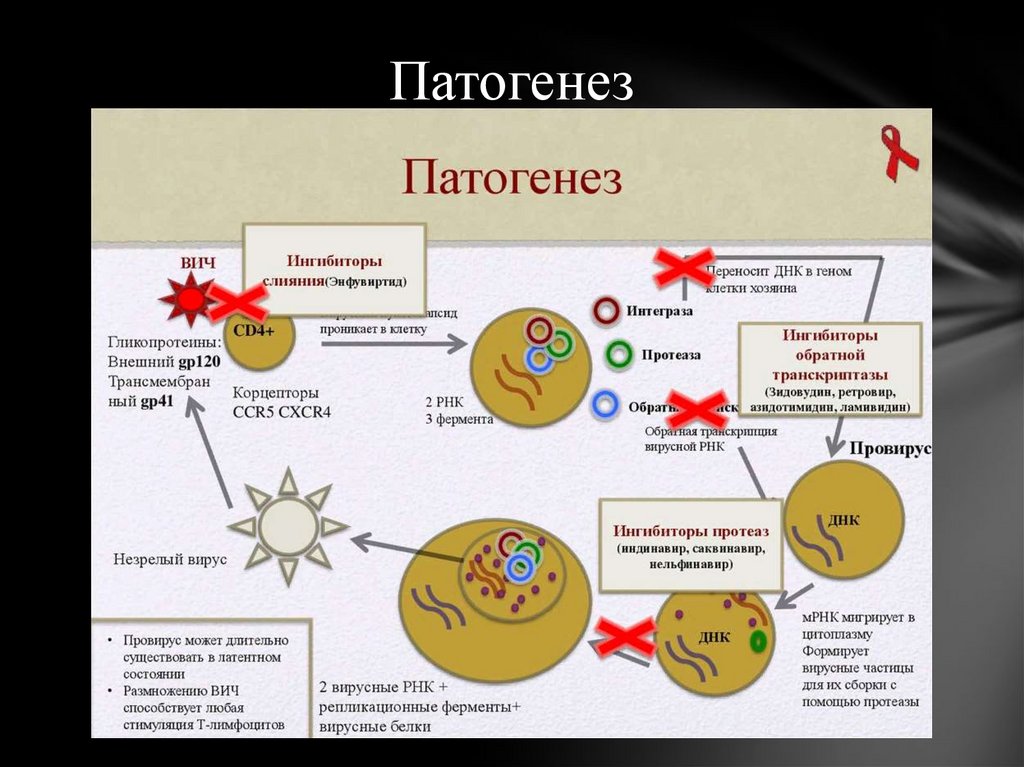 Тем не менее, другие являются специфическими заболеваниями, такими как диабет и определенные заболевания крови.
Тем не менее, другие являются специфическими заболеваниями, такими как диабет и определенные заболевания крови.
Заболевания первичного иммунодефицита
Всемирная организация здравоохранения классифицирует более 300 генетических нарушений как болезни первичного иммунодефицита, три из которых описаны ниже.У каждого расстройства есть свой специфический механизм.
Общий вариабельный иммунодефицит (CVID)
Общий вариабельный иммунодефицит, как полагают, поражает одного из каждых 25 000 человек. Исследования показывают, что причиной этого является рецессивный аутосомный ген.
Представление
CVID широко варьируется, но в каждом случае признаки и симптомы могут быть связаны с проблемами с иммуноглобулинами и Т-клетками. Хотя ОВИН часто остается невыявленным до раннего среднего возраста, у больных обычно в анамнезе наблюдаются рецидивирующие бактериальные инфекции, поражающие уши, носовые пазухи и легкие.Они также могут страдать от анемии и нарушений свертывания крови, мальабсорбции и других желудочно-кишечных заболеваний. Лечение обычно включает заместительную иммуноглобулиновую терапию, а также вмешательства, адаптированные к конкретным симптомам.
Лечение обычно включает заместительную иммуноглобулиновую терапию, а также вмешательства, адаптированные к конкретным симптомам.
Синдром Вискотта-Олдрича (WAS)
Синдром Вискотта-Олдрича — это Х-сцепленное рецессивное состояние, вызванное недостаточной продукцией белка, называемого WASp. Синдром появляется менее чем у одного человека из 100 000 и в основном поражает мужчин.
Синдром имеет различное выражение в зависимости от количества WASp, которое организм все еще может продуцировать, но проявление обычно включает аномальное кровотечение, а также повышенную восприимчивость к инфекциям. Экзема и другие аутоиммунные симптомы являются обычным явлением, и пациенты с СВО имеют повышенный риск развития рака. Часто показано профилактическое лечение иммуноглобулином внутривенно. Пересадка костного мозга Пересадка стволовых клеток и спленэктомия также используются для лечения симптомов.
Хроническая гранулематозная болезнь (ХГБ)
Хроническая гранулематозная болезнь встречается примерно у одного из 250 000 новорожденных. Наиболее распространенная форма CGD связана с Х-сцепленным генетическим дефектом, который поражает только мужчин, но это состояние также связано с рецессивными генами на других хромосомах, которые могут поражать как мужчин, так и женщин.
Наиболее распространенная форма CGD связана с Х-сцепленным генетическим дефектом, который поражает только мужчин, но это состояние также связано с рецессивными генами на других хромосомах, которые могут поражать как мужчин, так и женщин.
Люди с ХГБ имеют нормальную иммунную систему во всех отношениях, кроме одного: их фагоциты не вырабатывают перекись водорода и другие химические вещества, необходимые для уничтожения золотистого стафилококка, комплекса Burkholderia cepacia, Serratia marcescens, Nocardia и Aspergillus.Следовательно, у этих людей часто развиваются инфекции, вызванные этими бактериями, которые могут привести к серьезным заболеваниям. Пациенты с ХГБ склонны к чрезмерному воспалению даже при отсутствии инфекции, а хроническое воспаление приводит к развитию гранулем. Лечение включает агрессивную профилактику антибиотиками и противогрибковыми препаратами, а также инъекции интерферона.
Вторичные иммунодефициты
Вторичные иммунодефицитные расстройства обычно связаны с употреблением определенных лекарств.Синтетические глюкокортикоиды — самые распространенные из этих лекарств.
Когда кортикостероиды, такие как дексаметазон и преднизон, вводятся для предотвращения отторжения трансплантированного органа, иммуносупрессия является желаемым результатом. Однако, когда кортикостероиды назначают для контроля воспаления при ревматоидном артрите, волчанке, болезни Крона, астме или аллергии, иммуносупрессия может стать опасным побочным эффектом.
Кортикостероиды не только повышают вашу восприимчивость к инфекции, они также могут предотвратить проявление симптомов инфекции до тех пор, пока инфекция не зайдет далеко.Людям, принимающим кортикостероиды, следует часто мыть руки и избегать нахождения рядом с людьми, больными ветряной оспой, корью или другими инфекционными заболеваниями.
Болезни и болезни крови
Без эффективного лечения диабет может вызвать серьезные сбои в работе иммунной системы. Когда уровень сахара в крови повышен, глюкоза избирательно связывается с поверхностью клеток иммунной системы, что препятствует их способности реагировать на законные угрозы. Повышенный уровень сахара в крови также является благоприятной средой для роста бактерий.Люди с диабетом имеют гораздо больший риск заражения такими бактериями, как Salmonella, Listeria monocytogenes и Campylobacter jejuni, чем представители населения в целом.
Заболевания крови, такие как апластическая анемия, лейкемия, множественная миелома и серповидно-клеточная анемия, также связаны с хроническим иммунодефицитом.
Апластическая анемия
Апластическая анемия влияет на способность стволовых клеток костного мозга производить достаточное количество клеток крови.Могут быть затронуты белые кровяные тельца, необходимые для здорового иммунного ответа, а также красные кровяные тельца. Апластическая анемия может быть наследственным заболеванием или быть следствием определенных вирусных инфекций или использования определенных лекарств или химиотерапевтических препаратов.
Лейкемия
Лейкемия — это тип рака, при котором происходит ненормальное производство белых кровяных телец, которые являются основными агентами иммунного ответа организма. В отсутствие этих лейкоцитов организм не может адекватно бороться с инфекциями.
Множественная миелома
Множественная миелома — это тип рака, который вызывает аномальную пролиферацию определенного типа белых кровяных телец, называемых плазматическими клетками. Нарушенные плазматические клетки выделяют избыточное количество аномальных антител, которые неэффективны при борьбе с инфекциями и могут вызвать значительное повреждение органов и костей.
Серповидноклеточная болезнь
Серповидно-клеточная анемия — это генетическое заболевание, характеризующееся структурно аномальным гемоглобином, в результате которого красные кровяные тельца имеют вогнутую форму, которые легко могут застрять в кровеносных сосудах.Селезенка — один из органов, наиболее подверженных повреждению этими аномальными эритроцитами. Когда селезенка повреждена, она больше не может фильтровать бактерии или производить лейкоциты, которые борются с инфекциями.
Что такое первичный иммунодефицит? Различные типы PI
Что такое HYQVIA?
HYQVIA — жидкое лекарство, которое вводится под кожу (подкожно) для лечения первичного иммунодефицита (ИП) у взрослых.
ВАЖНАЯ ИНФОРМАЦИЯ ПО БЕЗОПАСНОСТИ
Какую самую важную информацию я должен знать о HYQVIA?
- HYQVIA может вызвать образование тромбов.
- Позвоните своему лечащему врачу, если у вас есть боль, отек, тепло, покраснение или опухоль в ногах или руках, за исключением места (а) инфузии, необъяснимая одышка, боль в груди или дискомфорт, который усиливается. глубокое дыхание, необъяснимый учащенный пульс, онемение или слабость на одной стороне тела.
- Ваш врач может регулярно проводить анализы крови для проверки вашего уровня IgG.
- С вашего согласия ваш HCP может предоставить Shire plc образцы крови для тестирования на антитела, которые могут образовываться против гиалуронидазной части HYQVIA.
- Не вводите HYQVIA в инфицированную или красную опухшую область или вокруг нее, так как это может вызвать распространение инфекции.
Кому не стоит брать HYQVIA?
Не принимайте HYQVIA, если вы:
- У вас аллергия на IgG, гиалуронидазу, другие продукты крови или любой ингредиент HYQVIA.
Чего следует избегать при приеме HYQVIA?
- HYQVIA может сделать вакцины (например, вакцины против кори / эпидемического паротита / краснухи или ветряной оспы) неэффективными для вас. Прежде чем делать какие-либо вакцины, сообщите своему врачу, что вы принимаете HYQVIA.
Что я должен сказать своему врачу перед началом использования HYQVIA?
Перед запуском HYQVIA сообщите своему HCP, если вы:
- Есть или были какие-либо проблемы с почками, печенью или сердцем или сгустки крови в анамнезе, потому что HYQVIA может усугубить эти проблемы.
- Имеете дефицит IgA или серьезные аллергические реакции на IgG или другие продукты крови в анамнезе.
- Беременны, пытаетесь забеременеть или кормите грудью.
Каковы возможные или разумно вероятные побочные эффекты HYQVIA?
HYQVIA может вызывать серьезные побочные эффекты. Если после запуска HYQVIA возникнут какие-либо из следующих проблем, немедленно остановите инфузию и обратитесь к своему врачу или позвоните в службу экстренной помощи:
- Крапивница, отек во рту или горле, зуд, затрудненное дыхание, хрипы, обмороки или головокружение.Это могут быть признаки серьезной аллергической реакции.
- Сильная головная боль с тошнотой, рвотой, ригидностью шеи, лихорадкой и чувствительностью к свету. Это могут быть признаки раздражения и отека слизистой оболочки мозга.
- Уменьшение мочеиспускания, резкое увеличение веса или отек ног. Это могут быть признаки проблемы с почками.
- Боль, отек, тепло, покраснение или опухоль в ногах или руках, кроме места (а) инфузии.Это могут быть признаки тромба.
- Коричневая или красная моча, учащенное сердцебиение, желтая кожа или глаза. Это могут быть признаки проблемы с печенью или кровью.
- Боль в груди или затрудненное дыхание, посинение губ или конечностей. Это могут быть признаки серьезной проблемы с сердцем или легкими.
- Температура выше 100 ° F. Это могло быть признаком инфекции.
После инфузии HYQVIA может появиться временный мягкий отек вокруг места инфузии, который может длиться от 1 до 3 дней из-за объема введенной жидкости.Следующие возможные побочные эффекты могут возникать на месте инфузии и обычно проходят в течение нескольких часов и менее вероятны после первых нескольких инфузий.
- Слабая или умеренная боль
- Покраснение
- Набухание
- Зуд
Наиболее частые побочные эффекты HYQVIA:
- Головная боль
- Усталость
- Тошнота
- Лихорадка
- Рвота
Это не все возможные побочные эффекты.Поговорите со своим врачом о любых побочных эффектах, которые вас беспокоят или которые не исчезнут.
Чтобы получить дополнительную информацию о безопасности, щелкните «Информация для пациентов» и обсудите это со своим лечащим врачом.
Вам рекомендуется сообщать в FDA о побочных эффектах рецептурных лекарств. Посетите www.fda.gov/medwatch или позвоните по телефону 1-800-FDA-1088.
Симптомы вторичного иммунодефицита, методы лечения и форумы
Мы все заняты этим навсегда.
Поделившись своими историями и данными, вы:
- помочь друг другу жить лучше и раскрыть лучших способов управлять своим здоровьем сегодня
- помочь исследователям сократить путь к новым методам лечения завтра
Насколько полезны ваши данные? Как объясняет в этом видео соучредитель Джейми Хейвуд.
Что будем делать дальше?
Каждой частью данных, которыми вы делитесь, вы помогаете PatientsLikeMe и нашим партнерам по медицинским исследованиям понять:
- Как люди воспринимают каждое состояние по-разному и почему?
- Что улучшает здоровье и жизнь разных людей и почему?
- Как мы можем измерить это улучшение быстрее и эффективнее, а также ускорить клинические испытания?
Присоединяйтесь сейчас, чтобы пожертвовать свои данные
… для вас, для других, навсегда.
Вы уже помогли нам узнать:
-
Карбонат лития не помогал пациентам с БАС, и мы узнали об этом быстрее, чем клинические испытания. Читайте об этом в
Природа. -
Бессонница чаще — даже хуже — встречается у людей с хроническими заболеваниями. Читайте об этом на
блог. -
Взаимодействие с другими участниками PatientsLikeMe улучшает ваше здоровье. Прочтите это на
healthaffairs.org. -
Тяжесть симптомов болезни Паркинсона меняется быстрее, чем думали исследователи, поэтому клинические испытания следует планировать иначе.Читайте об этом на
JMIR.
И многое другое!
Что такое вторичный иммунодефицит?
Вторичный иммунодефицит является результатом определенных внешних процессов или заболеваний. Распространенными причинами вторичного иммунодефицита являются недоедание, старение и прием определенных лекарств (например, химиотерапия, противоревматические препараты, иммунодепрессанты после трансплантации органов).
Общие симптомы, о которых сообщают люди с вторичным иммунодефицитным расстройством
На сообщения могут влиять другие состояния и / или побочные эффекты лекарств.Мы спрашиваем об общих симптомах (тревожное настроение, подавленное настроение, усталость, боль и стресс) независимо от состояния.
Последнее обновление:
Болезнь первичного иммунодефицита | Иммунодефицитные расстройства
Опубликовано: 22 июня 2021 г.
Чем больше вы знаете, может спасти вашу жизнь
Возможно, вы, любимый человек или близкий друг во Флориде боретесь с проблемами со здоровьем.Не просто обычная болезнь, а нечто более стойкое. Это похоже на то, как будто вы или ваш любимый человек просто не можете избавиться от него и просто не можете оправиться от болезни. Сказать, что этот сценарий здоровья тревожит, — значит ничего не сказать.
На протяжении многих тестов, посещений врачей, визитов к специалистам и лабораторных работ пострадавший может начать слышать, как врачи говорят о возможности первичного иммунодефицита (PI) как основной причины. Да, такая возможность может вызывать тревогу, но важно как можно раньше диагностировать это заболевание.
Прежде чем мы перейдем к точному описанию первичного иммунодефицитного заболевания, давайте на мгновение отступим и сделаем быстрый обзор самой иммунной системы. Иммунная система — это чрезвычайно сложная система в нашем организме, состоящая из множества различных типов клеток, тканей и органов, которые функционируют вместе, чтобы защитить нас от вторжения патогенов, поступающих из окружающего нас мира.
Заболевания иммунодефицита
При любом иммунодефицитном заболевании ваша иммунная система не функционирует должным образом, и в результате вам будет трудно бороться с инфекцией.При диагнозе болезни PI это означает, что ваше состояние считается врожденным, то есть обычно имеется генетический дефект, унаследованный от одного из ваших родителей. В некоторых случаях заболевание может возникать спонтанно, вообще не связанное с генетикой, и заставлять часть иммунной системы не функционировать должным образом. В любом случае, суровая правда заключается в том, что болезнь ИП приводит к более серьезным и повторяющимся инфекциям.
Если у вас заболевание первичного иммунодефицита, вы можете испытать следующее:
- Частая и рецидивирующая пневмония, бронхит, инфекции носовых пазух, инфекции уха, менингит или кожные инфекции
- Воспаление и инфекция внутренних органов
- Заболевания крови, такие как низкое количество тромбоцитов или анемия
- Проблемы с пищеварением, такие как спазмы, потеря аппетита, тошнота и диарея
- Аутоиммунные заболевания, такие как волчанка, ревматоидный артрит или диабет первого типа
Типы первичного иммунодефицита
Существует не менее 400 различных типов первичного иммунодефицита.Следовательно, пытаться ориентироваться во всей доступной информации может показаться чрезвычайно сложной задачей. Ваш врач сможет лучше предоставить вам информацию на основе вашего диагноза. Небольшая горстка возможных расстройств включает:
- Атаксия Телеангиэктазия
- Синдром Ди Джорджи
- Синдром дефицита NEMO
- Синдром Вискотта-Олдрича
Как правило, различные первичные иммунодефицитные расстройства классифицируются в зависимости от того, какая часть вашей иммунной системы наиболее сильно поражена.
Когда врач или специалист осматривает пациента на заболевание первичным иммунодефицитом, важно, чтобы врач, во-первых, исключил другие причины вторичных заболеваний иммунодефицита или просто другие причины, по которым пациент может быть более восприимчивым к инфекциям. Существует множество других причин симптомов пациента или вторичных иммунодефицитных заболеваний, которые врачи и специалисты будут ставить под сомнение во время подобного обследования, в том числе. Им необходимо исключить это, прежде чем диагностировать заболевание первичного иммунодефицита.К этим заболеваниям могут относиться:
- Коморбидные заболевания
- Анатомические аномалии
- Лекарства, подавляющие иммунитет
- Другие инфекции либо разрушают определенные части иммунной системы, либо предрасполагают пациента к вторичной инфекции.
Знать разницу
Люди просто заболевают. Мы это знаем. Простуда… штамм вируса гриппа… инфекции носовых пазух… сезонная аллергия… что угодно! Легкие преходящие вирусные инфекции верхних дыхательных путей не являются и никогда не были редкостью.Например, широко известно, что в определенных условиях, например в детских садах или школах, это происходит довольно часто. Очень важно уметь различать подобные инфекции и типы первичных иммунодефицитов, которые мы описываем в этой статье.
Одним из отличительных факторов между распространенными инфекциями и пациентами с первичным иммунодефицитом является то, что пациенты с первичным иммунодефицитом заболевают гораздо более тяжелыми инфекциями, которые рецидивируют. Ключевое слово здесь — «рекуррент».Они также могут заразиться бактериями, вирусами и грибками, которые обычно не вызывают заболевания у здоровых людей. Кроме того, из-за основного иммунодефицита эти люди нечасто демонстрируют признаки плохого роста, недоразвития и, к сожалению, даже страдают от неспособности нормально развиваться.
Лечение первичного иммунодефицита
Лечение первичных иммунодефицитов обширно. Они варьируются от простых антибиотиков, используемых для предотвращения инфекции или лечения текущей инфекции, до биологических препаратов, которые могут использоваться для усиления иммунной системы.Есть также заместительная терапия антителами в виде замещения иммуноглобулинов внутривенно. В некоторых, даже более тяжелых случаях, может использоваться генная терапия или даже полная замена иммунной системы. Возможна трансплантация стволовых клеток.
Если ваш врач обеспокоен тем, что вы или ваш близкий человек можете бороться с первичным иммунодефицитом, то ваш врач, скорее всего, отправит лабораторные тесты, которые оценивают определенные типы клеток, белков или образцы крови, которые очень важны для иммунная система, чтобы функционировать должным образом.Очень важно диагностировать иммунный дефицит на ранней стадии, поскольку существует множество вариантов лечения. Раннее вмешательство также может помочь предотвратить повторение других сопутствующих заболеваний или осложнений.
Если вы обеспокоены тем, что у вас может быть первичный иммунный дефицит, мы настоятельно рекомендуем вам обратиться к своему врачу, чтобы получить направление на осмотр у аллерголога-иммунолога или специалиста, специализирующегося на первичных иммунодефицитах.
Советы по предотвращению заражения
Если у вас есть первичный иммунный дефицит, вы должны избегать заражения, не следуя рекомендациям и указаниям врача.Поскольку ваша иммунная система не реагирует правильно на внешние патогены, вы гораздо более восприимчивы к серьезным реакциям и последствиям, когда заболеете, по сравнению с людьми с хорошо функционирующей иммунной системой. Вот несколько советов, которые помогут избежать заражения:
- Соблюдайте гигиену. Часто мойте руки водой с мылом, особенно после посещения туалета и перед едой. Обязательно чистите зубы два раза в день в соответствии с рекомендациями стоматолога, чтобы избежать инфицирования десен.
- Соблюдайте сбалансированную диету. Правильные питательные вещества помогут поддерживать вашу иммунную систему.
- Делайте упражнения и высыпайтесь. Как упражнения, так и хороший сон необходимы для правильного функционирования вашей иммунной системы.
- Избегайте больных. Это включает в себя безопасное расстояние от друзей и членов семьи, которые болеют. Кроме того, по возможности лучше избегать больших скоплений людей.
- При необходимости вакцинируйте. Не все прививки безопасны для людей с иммунодефицитными расстройствами. Мы предлагаем вам обсудить со своим врачом вариант, который вы предоставили в вашей уникальной медицинской ситуации.
Иммунодефицит и Covid-19 во Флориде
Неудивительно, что любой человек с иммунодефицитом подвергается гораздо более высокому риску заражения Covid-19. Из-за природы Covid-19 может быть сложно узнать, кто в настоящее время поражен, без надлежащего тестирования. За последний год и более мы стали свидетелями того, что риск заражения этим новым вирусом намного выше практически для всех. CDC рекомендует, чтобы, если вы являетесь человеком с более высоким риском заражения вирусом (люди с иммунодефицитом попадают в эту категорию!), Вы ограничили свое взаимодействие с другими людьми в это время. Если необходимо находиться рядом с другими людьми, примите следующие меры предосторожности:
- Проконсультируйтесь со своим врачом о возможности вакцинации против Covid-19. Как мы упоминали ранее, вакцины не всегда подходят людям с первичным иммунодефицитом.Однако, если вы и ваш врач согласны с тем, что вакцинация от Covid-19 будет для вас безопасной, то это ваш самый безопасный способ защиты от этого вируса.
- Мойте руки часто и не менее 20 секунд.
- Возьмите с собой дезинфицирующее средство для рук с содержанием спирта не менее 60% на тот случай, если вода и мыло недоступны.
- Носите чистую маску для лица, закрывающую нос и рот.
- Сделайте все возможное, чтобы между вами и другими людьми оставалось не менее 6 футов.
- Если у кого-то, с кем вы общаетесь, были симптомы или воздействие Covid-19 в течение последних 14 дней, избегайте находиться рядом с этим человеком, пока у него не будет отрицательного результата теста.
- Ограничьте количество людей, с которыми вы общаетесь.
Болезнь первичного иммунодефицита | Компания Infectious Disease Associates of Tampa Bay
Infectious Disease Associates of Tampa Bay (IDATB) занимается предоставлением медицинских услуг мирового уровня нашим пациентам в районе метро Тампы, Флорида.Если вы считаете, что у вас может быть первичный иммунодефицит, или вы заметили какой-либо из вышеперечисленных симптомов, мы будем рады возможности проконсультироваться с вами. Не стесняйтесь обращаться к нам по телефону 813-251-8444. Мы с нетерпением ждем вашего ответа.


